Co to jest torbiel pilonidalna?
Ta choroba nazywana jest również zatoką włosową lub torbielą krzyżową. Słowo pilus pochodzi z łaciny i oznacza włos. W mowie potocznej bywa też nazywana torbielą guziczną. Jest to stan zapalny, który wywodzi się z mieszków włosowych i mieszków gruczołów łojowych na linii środkowej pleców, gdzie zaczyna się fałd pośladkowy. Z czasem w tym miejscu tworzy się ropień. Choroba ta może być trudna do leczenia. Nawroty nie należą do rzadkości.
Choroba występuje zwykle u młodych dorosłych w wieku 15–30 lat i częściej u mężczyzn niż u kobiet.
Przyczyny
Choroba rozpoczyna się po okresie dojrzewania. Na tym etapie życia na wzrost włosów i produkcję sebum wpływa zwiększone wydzielanie hormonów płciowych. Miejsce zmienione chorobowo leży w wąskim fałdzie skóry, co sprzyja rozwojowi miejscowego stanu zapalnego i ropni. Torbiel pilonidalna nie jest poważną chorobą i nie ma nic wspólnego z wadami wrodzonymi w okolicy kanału kręgowego. Aczkolwiek w rozwoju tej choroby mogą również odgrywać rolę czynniki genetyczne.
Każdy włos na ciele posiada gruczoł łojowy w okolicy korzenia włosa. Takie włosy i gruczoły łojowe znajdują się również na przejściu między plecami a pośladkami, w fałdzie pośladkowym. Po okresie dojrzewania zaczynają one produkować sebum (keratynę). Na dolnej części pleców często dochodzi do podrażnień z powodu wytwarzania potu i tarcia przy siedzeniu i chodzeniu, lub gdy złamane włosy migrują do tkanki tłuszczowej pod skórą i ulegają zakażeniu. Konsekwencją są obrzęki gruczołów z niepełnym odpływem łoju. Gruczoły ulegają zapaleniu i tworzy się mały ropień. Ma on tendencję do rozprzestrzeniania się i może tworzyć kanały (jamy lub przetoki) w tkance podskórnej, które rozciągają się od ropnia do skóry. Ropień może być opróżniany przez te kanały w kierunku skóry. Z czasem pod skórą mogą tworzyć się większe ubytki.
Objawy i wyniki
Na początku zmienione chorobowo miejsce jest wrażliwe na ucisk. Później pojawiają się wyraźne objawy zakażenia: opuchlizna, miejscowe ocieplenie, zaczerwienienie i tkliwość. Istnieje możliwość, że ropień pęknie. U osób, u których ten dyskomfort trwa od dłuższego czasu, z otworów przetoki może czasowo wydobywać się wydzielina. Jeśli leczenie jest niewystarczające, nierzadko dochodzi do nawracających stanów zapalnych; konieczne mogą być wówczas częste wizyty u lekarza w celu drenażu ropnia.
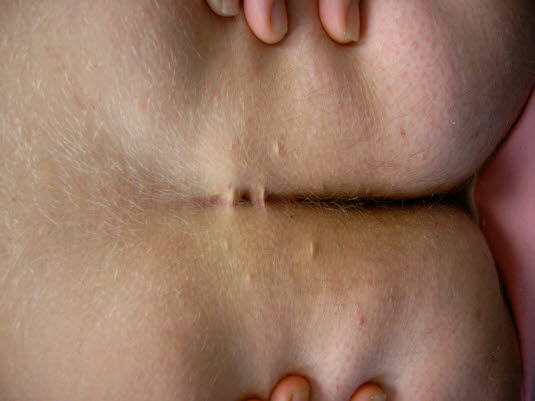
Podczas badania widoczne są zmiany zapalne oraz otwory przetokowe znajdujące się szczycie fałdu pośladkowego. Te otwory mogą znajdować się w linii pośrodkowej oraz po bokach.
Leczenie
Zmiany bezobjawowe nie powinny być leczone. W przypadku objawowych przebiegów długoterminowe wyleczenie można osiągnąć jedynie operacyjnie. Po operacji rana powinna być codziennie oczyszczana podczas prysznica. Włosy w dotkniętym obszarze powinny być ogolone, aby zapobiec ich dostawaniu się do gojącej się rany.
Chirurgia w przypadku ostrego ropnia
W przypadku ropni ostrych stosuje się znieczulenie miejscowe i nacina się ropień. Jeśli to możliwe, cięcie powinno być ustawione bocznie od linii środkowej. Ropień jest opróżniany, a następnie należy usunąć z wnętrza ciała obce ciała, takie jak włosy i ich resztki.
Przez około 3 miesiące, nawet po zagojeniu się rany, należy starannie oczyszczać to miejsce (codzienny prysznic) i codziennie zmieniać opatrunek. Po około tygodniu stan zapalny zwykle ustępuje.
Operacja przewlekłej torbieli włosowej
Jeśli przez dłuższy czas występowały dolegliwości ze stale nawracającymi ropniami, konieczna może być nieco większa interwencja chirurgiczna. Dostępne są różne zabiegi, a dzięki nowym technikom chirurgicznym uzyskuje się coraz lepsze efekty.
Zasadniczo operacja ma na celu usunięcie powierzchownych warstw skóry z obecnością jam i kanałów. Następnie można przeprowadzić leczenie otwartej rany lub zaszyć ranę.
Rokowania
U większości osób leczenie kończy się sukcesem. W około 20% przypadków choroba może nawracać mimo starannej operacji, zwłaszcza jeśli ropień został zdrenowany bez usunięcia torbieli włosowej.
Po 40. roku życia dolegliwości w wielu przypadkach ustępują samoistnie. W większości przypadków jednak dolegliwości są na tyle nieprzyjemne i bolesne, że osoby dotknięte tym problemem pragną podjąć leczenie.
Dodatkowe informacje
- Torbiel pilonidalna — informacje dla lekarzy
Autorzy
- Markus Plank, MSc BSc, dziennikarz medyczny i naukowy, Wiedeń
- Magda Łabęcka, lekarz, Kraków (recenzent)
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Choroba pilonidalna (torbiel pilonidalna). References are shown below.
- Spalding MC. Pilonidal disease. Medscape, last updated Dez. 2019. emedicine.medscape.com
- Iesalnieks I, Ommer A. The management of pilonidal sinus. Dtsch Arztebl Int. 2019; 116: 12-21. www.aerzteblatt.de
- Da Silva JH. Pilonidal cyst. Cause and treatment. Dis Colon Rectum. 2000; 43: 1146-56. PubMed
- Arda IS, Güney LH, Sevmis S et al. High body mass index as a possible risk factor for pilonidal sinus disease in adolescents. World J Surg. 2005; 29: 469-71. PubMed
- Kołodziejczak M, Ciesielski P. Etiopatogeneza i leczenie torbieli włosowej. Chirurgia po dyplomie, Proktologia. 2015; 1. (dostęp 15.01.2024) cms.medibas.pl
- Lee SL, Tejirian T, Abbas MA. Current management of adolescent pilonidal disease. J Pediatr Surg. 2008; 43:1124-7. PubMed
- AL-Khamis A, McCallum I, King PM, Bruce J. Healing by primary versus secondary intention after surgical treatment for pilonidal sinus. Cochrane Database of Systematic Reviews. 2010; 1: CD006213. www.cochrane.org
