Co to jest powiększenie migdałka gardłowego?
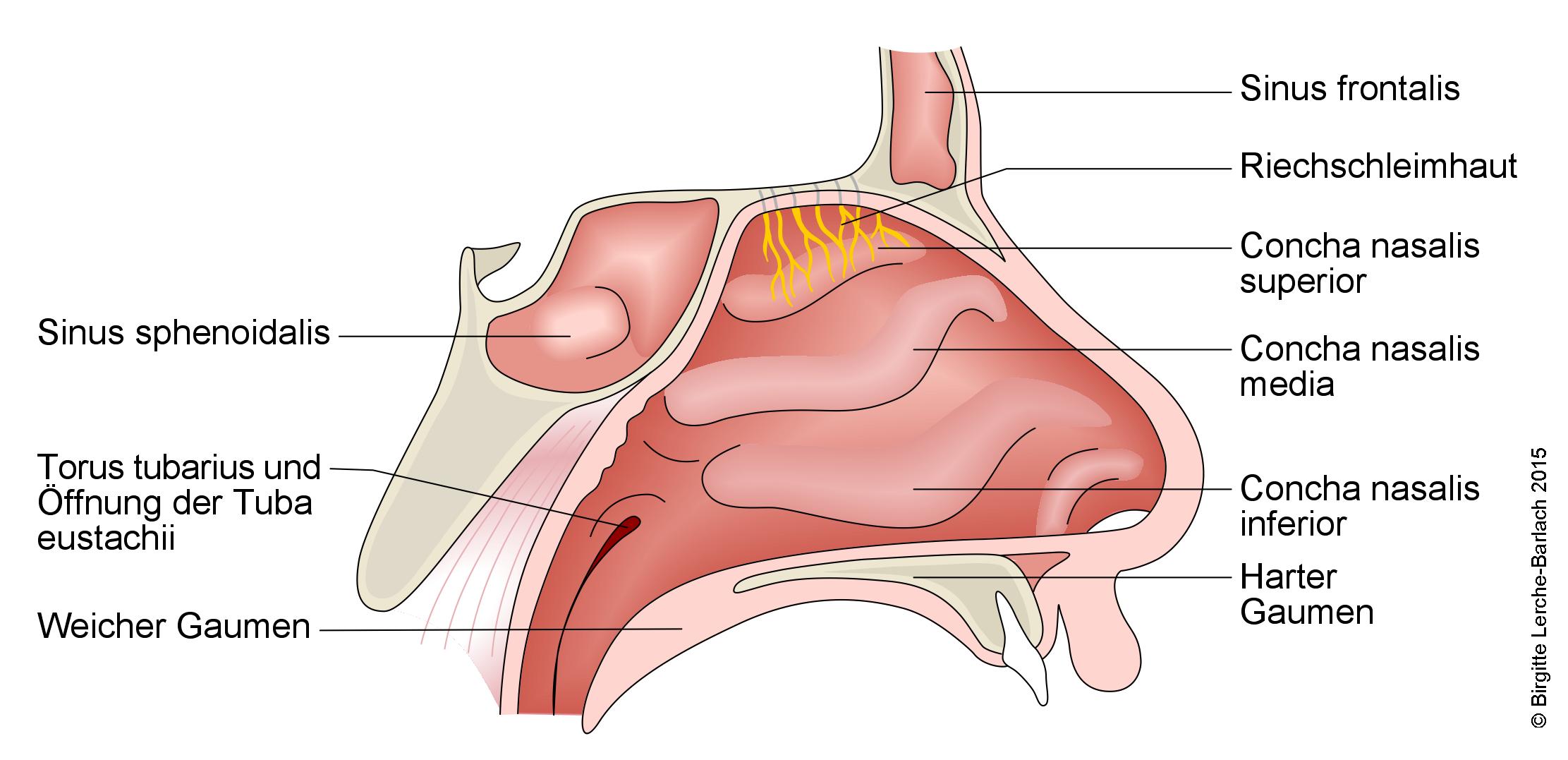
Migdałek gardłowy (tonsilla pharyngea) znajduje się na górnej ścianie nosogardzieli. Migdałek gardłowy jest zbudowany z tkanki limfatycznej i jest częścią układu immunologicznego. Jeśli jest powiększony, mówi się o przeroście migdałka gardłowego. Powoduje to zwężenie gardła w miejscu przejścia do tchawicy, utrudniając oddychanie.
Innym problemem obok powiększenia migdałków są małe narośla śluzówki (polipy) w tylnej części nosa. Chociaż mogą one również utrudniać oddychanie, stanowią inny obraz kliniczny. W przypadku powiększenia migdałka gardłowego tkanka limfatyczna migdałka, który znajduje się w górnej części gardła za nosem, jest znacznie powiększona w porównaniu do stanu prawidłowego. Zjawisko to występuje zwykle u dzieci w wieku 3-8 lat, ale może również dotyczyć młodszych lub starszych dzieci. Zdecydowana większość pacjentów, u których występują takie objawy, to dzieci.
Przyczyna
W przypadku powiększenia migdałka gardłowego dochodzi do powiększenia prawidłowej tkanki limfatycznej w obszarze nosogardzieli. Częste występowanie tkanki limfatycznej w tym obszarze można wyjaśnić jej funkcją w układzie odpornościowym. Ponieważ nos, jama ustna i gardło są najważniejszymi punktami wnikania wirusów i bakterii, istnieje tutaj regularny pierścień obronny z tkanki limfatycznej, tj. różne migdałki. Jeśli w gardle dojdzie do powiększenia migdałka gardłowego lub innego obszaru tkanki limfatycznej, oznacza to, że doszło właśnie do infekcji górnych dróg oddechowych. Czynniki dziedziczne i reakcje alergiczne prawdopodobnie również odgrywają pewną rolę.
Objawy
Objawy są zasadniczo wywołane mechanicznie: Powiększony migdałek gardłowy zakłóca przepływ powietrza z nosa do gardła, co (podobnie jak zatkany nos) może powodować np. objawy ogólne i powikłania przy zakażeniach dróg oddechowych. Ze względu na ograniczony przepływ powietrza przez nos, dzieci dotknięte tą chorobą zwykle oddychają przez usta i zazwyczaj mają typowy wyraz twarzy z przez cały czas lekko otwartymi ustami. Głos może przybierać nosowe brzmienie. Wiele dzieci źle śpi w nocy z powodu trudności w oddychaniu, kaszle i chrapie; czasami występują również krótkie przerwy w oddychaniu (bezdech senny). Zakłócony sen może mieć również wpływ na samopoczucie w ciągu dnia: Wiele dzieci jest zmęczonych, apatycznych i ma trudności z koncentracją. Może się to objawiać także nadaktywnością. Jeśli dzieci słabo słyszą z powodu powiększonych migdałków, może to opóźnić rozwój mowy.
Zakażenia dróg oddechowych u dziecka są częstą przyczyną wizyt u lekarza. Takie zakażenie może nasilać trudności w oddychaniu i powodować inne objawy ogólne. Są to często gorączka, wyczerpanie, ból gardła i tym podobne. U większości z tych pacjentów w ostatnich tygodniach poprzedzających wizytę u lekarza występowały liczne zakażenia dróg oddechowych.
Dzieci z przerostem migdałka gardłowego są bardziej narażone na rozwój wysięku w jamie bębenkowej (gromadzenie się płynu w uchu środkowym) i zapalenie ucha środkowego.
Diagnostyka
Leczenie
W łagodnym przebiegu nie jest wymagana żadna specjalna terapia. Wraz z wiekiem objawy zmniejszają się, ponieważ przestrzeń gardła powiększa się wraz ze wzrostem. Stosowanie obkurczających przekrwienie aerozoli lub kropli do nosa prawdopodobnie ma niewielki lub żaden wpływ i nie jest zalecane. Jednak spraye do nosa zawierające kortyzon (niezatwierdzone dla małych dzieci) mogą złagodzić objawy. Antybiotyki są przepisywane tylko w wyjątkowych przypadkach, ponieważ zakażenia są najczęściej wywoływane przez wirusy. Ponieważ palenie tytoniu może nasilać objawy, ważne jest, aby dziecko przebywało w środowisku wolnym od dymu tytoniowego. Lekkie uniesienie głowy w nocy może ułatwić oddychanie.
Chirurgiczne usunięcie powiększonych migdałków może być przydatne, jeśli rozwój dziecka jest zaburzony i nie ma perspektyw na poprawę: w przypadku poważnych zaburzeń zdrowotnych, takich jak zaburzenia połykania, niedostateczne przyjmowanie pokarmów i zaburzenia rozwoju, a także w przypadku nagromadzenia płynu w uchu środkowym i utrzymującego się ubytku słuchu z ryzykiem opóźnienia rozwoju mowy, ale także w przypadku chrapania z nocnymi przerwami w oddychaniu. Taki zabieg jest zwykle wykonywany u dzieci w wieku od 3 do 10 lat.
Częste zakażenia ucha środkowego lub przewlekły wysięk bębenkowy stanowią dodatkowe wskazania do operacji. W przypadku nagromadzenia płynu w uchu środkowym czasami wykonuje się adenoidektomię jednocześnie z założeniem rurki tympanostomijnej, aby umożliwić odpływ płynu przez błonę bębenkową. Zabieg ten zmniejsza ryzyko gromadzenia się nowych płynów w przypadku wypadnięcia rurki.
Takie interwencje nie powinny być przeprowadzane podczas zakażenia, ale raczej w fazach, które są możliwie wolne od objawów. Same zabiegi zwykle nie trwają długo.
Powikłania
Powikłania są głównie spowodowane zatkanym nosem. Wiele dzieci z powiększonym migdałkiem źle sypia, jest chronicznie zmęczonych i cierpi w ciągu dnia z powodu nocnych zaburzeń snu. Może to również prowadzić do opóźnień rozwojowych.
Konsekwencją powiększenia migdałka gardłowego mogą być zakażenia ucha środkowego. Może to prowadzić do przewlekłego wysięku w jamie bębenkowej i utraty słuchu, co z kolei może prowadzić do zaburzeń rozwoju mowy.
Po operacji może wystąpić krwawienie, zakażenie i tymczasowy silny obrzęk błon śluzowych. U niektórych pacjentów migdałek gardłowy powiększa się ponownie pomimo operacji.
Dodatkowe informacje
- Powiększenie migdałka gardłowego — Informacje dla personelu medycznego
Ilustracje
Autorka
- Dr med. Susanne Meinrenken, dziennikarka medyczna, Brema
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Przerost migdałka gardłowego. References are shown below.
- Mitchell R.B., et al. Clinical Practice Guideline: Tonsillectomy in Children (Update), 2019, Otolaryngology - Head and Neck Surgery (United States), 160(1_suppl), pp. 1-42, pubmed.ncbi.nlm.nih.gov
- van den Aardweg M.T.A., Boonacker C.W.B., Rovers M.M., et al. Effectiveness of adenoidectomy in children with recurrent upper respiratory tract infections: open randomised controlled trial, BMJ 2011,; 343: d5154, BMJ (DOI)
- Gronkiewicz Z., Kukwa A., Kukwa W.: Przerost migdałka gardłowego u dzieci aspekty kliniczne, Standardy Medyczne, Pediatria, 2011, T, 775-83, https://www.standardy.pl/artykuly/id/264.
- Zhang L., Mendoza-Sassi R.A., César J.A., Chadha N.K. Intranasal corticosteroids for nasal airway obstruction in children with moderate to severe adenoidal hypertrophy, Cochrane Database of Systematic Reviews 2008, Issue 3, Art. No.: CD006286. DOI: 0.1002/14651858.CD006286.pub2, Cochrane (DOI)
- Chohan A., et al. Systematic review and meta-analysis of randomized controlled trials on the role of mometasone in adenoid hypertrophy in children. 2015, International Journal of Pediatric Otorhinolaryngology, Elsevier Ireland Ltd, 79(10), 1599-608, pubmed.ncbi.nlm.nih.gov
