Przewlekłe zapalenie gruczołu krokowego lub zespół bólowy miednicy
Przewlekłe zapalenie gruczołu krokowego lub przewlekły zespół bólowy miednicy charakteryzuje się szeregiem objawów pochodzących z dróg moczowych i męskich narządów płciowych, często objawiających się uporczywym bólem miednicy. Do postawienia diagnozy konieczne jest, aby objawy występowały przez co najmniej 3 miesiące w ciągu ostatnich 6 miesięcy. Chociaż termin „zapalenie gruczołu krokowego” jest powszechny, nie jest jasne, w jakim stopniu objawy pochodzą z prostaty (gruczołu krokowego). Alternatywna nazwa, zespół przewlekłego bólu miednicy, obrazuje niepewność co do przyczyny objawów.
Zespół zapalenia gruczołu krokowego klasyfikuje się w następujący sposób:
- ostre bakteryjne zapalenie gruczołu krokowego
- przewlekłe bakteryjne zapalenie gruczołu krokowego
- przewlekłe zapalenie gruczołu krokowego/przewlekły zespół bólowy miednicy („Chronic Pelvic Pain Syndrome“), podzielony na:
- zapalny
- niezapalny
- bezobjawowe zapalne zapalenie gruczołu krokowego (zapalenie bez objawów).
Przewlekłe zapalenie prostaty jest bardzo częstą chorobą. Granice normalnych dolegliwości są płynne. Według niektórych badań problem ten dotyczy 2%–10% wszystkich mężczyzn. Przewlekłe niebakteryjne zapalenie prostaty, czyli przewlekły zespół bólowy miednicy, jest najczęstszą postacią (90%). Przewlekłe bakteryjne zapalenie prostaty jest rzadkie i dotyczy zaledwie 10–15% wszystkich przypadków przewlekłego zapalenia prostaty. Przewlekłe zapalenie gruczołu krokowego występuje przeważnie u mężczyzn w młodszym i średnim wieku. Średnia wieku to 42 lata.
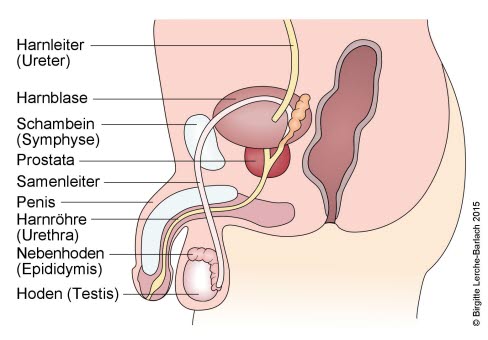
Przyczyny
Przyczyna przewlekłego zapalenia prostaty/zespołu bólowego miednicy mniejszej jest nieznana. Choć jako przyczynę podejrzewa się infekcję bakteryjną, bakterie rzadko są wykrywalne. Wielu ekspertów uważa, że zarówno formy zapalne, jak i niezapalne nie są chorobami zakaźnymi wywoływanymi przez drobnoustroje. Stres psychologiczny, taki jak niepokój i obawy o ewentualną poważną chorobę, wydaje się być powszechny u mężczyzn z tymi objawami i może przyczyniać się do rozwoju choroby. Prawdopodobnie przewlekłe niebakteryjne zapalenie gruczołu krokowego nie pochodzi z prostaty, a raczej należy do grupy przewlekłych bólów mięśni i ścięgien miednicy. Procesy autoimmunologiczne mogą również przyczyniać się do rozwoju niebakteryjnego zapalenia gruczołu krokowego.
Z kolei przewlekłe bakteryjne zapalenie gruczołu krokowego wywołują różne drobnoustroje, takie jak chlamydia, mykoplazma lub wirus brodawczaka ludzkiego (HPV). Prawdopodobnie rozprzestrzeniają się one z cewki moczowej do prostaty. Czynniki sprzyjające to istniejący napletek, zwężenie cewki moczowej, łagodne powiększenie gruczołu krokowego, wcześniejsze choroby przenoszone drogą płciową, cewnikowanie i wytrysk wsteczny (wytrysk do pęcherza).
Objawy
Przewlekłe zapalenie gruczołu krokowego/zespół bólu miednicy definiuje się jako przewlekły ból miednicy występujący przez co najmniej 3 miesiące w ciągu ostatnich 6 miesięcy, bez możliwości wykrycia innych wyjaśnień. Jest to zatem rozpoznanie z wykluczenia, gorączka lub bakterie w moczu nie występują.
Z kolei pacjenci z bakteryjnym zapaleniem prostaty często mają łagodną gorączkę.
Objawy są różne i trudno je odróżnić od normalnych zjawisk. Pacjenci zgłaszający się do gabinetu lekarskiego często doświadczają długotrwałego przebiegu choroby ze zmiennymi objawami. U starszych pacjentów odróżnienie objawów od łagodnego powiększenia prostaty może być trudne. Często występuje komponent psychologiczny; jest to np. to, że pacjenci ci często oddają mocz tylko w kabinach toaletowych, ponieważ czują się niezwykle niekomfortowo w obecności innych osób. Istnieją podobieństwa do innych zespołów bólowych, takich jak zespół jelita drażliwego, zespół przewlekłego zmęczenia oraz fibromialgia. Często w tym samym czasie występują zaburzenia psychiczne takie jak depresja lub zaburzenia lękowe.
Najczęstsze objawy to:
- Ból w okolicy krocza (obszar pomiędzy odbytem a prąciem) lub za kością łonową, który może promieniować do moszny, prącia i pleców, pachwiny i brzucha.
- Ból często występuje podczas lub po wytrysku (ponad 90%).
- Ból podczas oddawania moczu, zaburzenia opróżniania pęcherza, nocne oddawanie moczu i nagłe parcie na mocz, ewentualnie z wyciekiem moczu.
- Przewlekłe zapalenie prostaty wiąże się z trudnościami w wykonywaniu codziennych czynności, depresją i obniżoną jakością życia.
- Przewlekłe zapalenie prostaty/zespół bólowy miednicy może być związany z zaburzeniami erekcji.
Diagnostyka
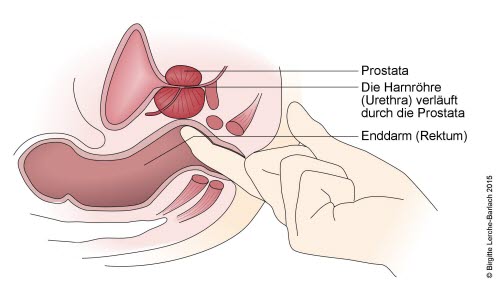
Często diagnoza stawiana jest na podstawie wywiadu lekarskiego, ale ważne są również wyniki badania lekarskiego. Należy wykluczyć inne choroby. Dokładnie badana jest prostata, jądra i okolice pachwin. Aby zbadać prostatę, lekarz wprowadza palec do odbytnicy i wyczuwa prostatę. Podczas tego badania prostata może być masowana tak, aby kilka kropel wydzieliny gruczołu krokowego wydostało się z cewki moczowej. Badanie mikroskopowe tego płynu pokazuje, czy istnieje stan zapalny prostaty. Mocz badany jest również pod kątem bakterii. W badaniu krwi oznacza się poziom stanu zapalnego (CRP). Badanie ultrasonograficzne służy do uwidocznienia prostaty. Jeśli masz trudności z opróżnianiem pęcherza, przydatne może być kompleksowe badanie czynności pęcherza.
Wynikiem badania może być jedno z następujących rozpoznań:
- Bakteryjne zapalenie gruczołu krokowego - Wykrywane są bakterie.
- Niebakteryjne zapalenie prostaty - w wydzielinie gruczołu krokowego wykrywalne są zmiany zapalne, ale nie ma bakterii.
- Przewlekły zespół bólowy miednicy - nie stwierdza się ani bakterii, ani zmian zapalnych.
Leczenie
Należy unikać wychładzania brzucha i stóp, a także długich okresów siedzenia i jazdy na rowerze. Miejscowe ciepło może złagodzić objawy, np. gorąca kąpiel lub pobyt w kraju o ciepłym klimacie. Aktywne życie seksualne lub regularna masturbacja sprzyja odprowadzaniu śluzu z prostaty i może przeciwdziałać skłonności do zapalenia prostaty. Jeśli okaże się, że pewne nawyki związane ze stylem życia pogarszają objawy, należy starać się ich unikać. Wykazano, że aktywność fizyczna jest korzystna dla tego schorzenia.
Przewlekłe zapalenie gruczołu krokowego lub zespół bólowy miednicy wymaga indywidualnego leczenia. Schorzenie to jest łagodne, ale może wiązać się ze znacznym obniżeniem jakości życia. W większości przypadków nie jest konieczne aktywne leczenie. Zabiegi lecznicze nie są dostępne i nie ma jasnego konsensusu wśród ekspertów co do sposobu leczenia tej choroby.
Alfa-blokery mogą być podawane w połączeniu z antybiotykami. Czas trwania leczenia to kilka tygodni, efekt jest niepewny.
Wstrzyknięcia toksyny botulinowej do prostaty mogą zmniejszyć ból.
Wykazano również, że akupunktura zmniejsza objawy. Efekt innych zabiegów jest mało zbadany i prawdopodobnie niewielki.
Przewlekłe bakteryjne zapalenie prostaty leczy się antybiotykami.
Rokowanie
Przebieg jest często zmienny. Czas trwania objawów może rozciągnąć się na kilka lat. W rzadkich przypadkach choroba może rozwinąć się z ostrego zapalenia prostaty.
Przewlekłe zapalenie prostaty jest psychologicznie bardzo stresujące i może znacznie obniżyć jakość życia. Większość pacjentów może jednak normalnie uczestniczyć w życiu społecznym i zawodowym.
Dodatkowe informacje
- Ostre zapalenie gruczołu krokowego
- Powiększenie gruczołu krokowego
- Aktywność fizyczna: lekarstwo dla ciała i ducha
- Antybiotykoterapia
- zespół zapalenia gruczołu krokowego – Informacje dla personelu medycznego
Autorzy
- Martina Bujard, dziennikarka naukowa, Wiesbaden
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Niebakteryjne zapalenia gruczołu krokowego/Przewlekły zespół bólowy miednicy. References are shown below.
- Potts JM. Chronic pelvic pain syndrome: a non-prostatocentric perspective. World J Urol 2003; 21:54. PubMed
- Nickel JC. Prostatitis. Lessons from the 20.th century. BJU Int 2000: 85; 179-85. www.ncbi.nlm.nih.gov
- Siroky MB, Oates RD, Babayan RK. Handbook of Urology. Diagnosis and therapy. Philadelphia: Lippincott Williams & Wilkins, 2004: 223-31.
- Krieger JN, Nyberg L Jr, Nickel JC. NIH consensus definition and classification of prostatitis. JAMA 1999; 282:236. www.ncbi.nlm.nih.gov
- Krieger JN, Riley DE, Cheah PY, et al. Epidemiology of prostatitis: new evidence for a world-wide problem. World J Urol 2003; 21:70. PubMed
- Nickel JC, Nyberg LM, Hennenfent M. Research guidelines for chronic prostatitis: consensus report from the first National Institutes of Health International Prostatitis Collaborative Network. Urology 1999; 54:229. PubMed
- Propert KJ, McNaughton-Collin M, Leiby BE et al. A prosepctive study of symptoms and quality of life in men with chronic prostatitis/chronic pelvic pain syndrome: The National Institutes of Health Chronic Prostatitis Cohort Study. J Urol 2006; 175: 619-23. PubMed
- Schaeffer AJ. Editorial: Emerging concepts in the management of prostatitis/chronic pelvic pain syndrome. J Urol 2003; 169:597. PubMed
- Nickel JC, Roehrborn CG, O'leary MP, et al. Examination of the relationship between symptoms of prostatitis and histological inflammation: baseline data from the REDUCE chemoprevention trial. J Urol 2007; 178:896. PubMed
- Anderson RU, Orenberg EK, Morey A, et al. Stress induced hypothalamus-pituitary-adrenal axis responses and disturbances in psychological profiles in men with chronic prostatitis/chronic pelvic pain syndrome. J Urol 2009; 182:2319. PubMed
- Nickel JC, Roehrborn CG, O'Leary MP et al. Examination of the relationship between symptoms of prostatitis and histological inflammation. J Urol 2007; 178: 896-901. PubMed
- Alexander RB, Brady F, Ponniah S. Autoimmune prostatitis: evidence of T cell reactivity with normal prostatic proteins. Urology 1997; 50: 893-99. PubMed
- Sharp VJ, Takacs EB, Powell CR. Prostatitis: diagnosis and treatment. Am Fam Physician 2010 Aug 15; 82(4): 397-406. pmid:20704171 PubMed
- Cai T, Wagenlehner FME, Mondaini N, et al. Effect of human papillomavirus and Chlamydia trachomatis co-infection on sperm quality in young heterosexual men with chronic prostatitis-related symptoms. BJU Int. 2013 May 23. doi:10.1111/bju.12244 DOI
- Rodríguez MA, Afari N, Buchwald DS, National Institute of Diabetes and Digestive and Kidney Diseases Working Group on Urological Chronic Pelvic Pain. Evidence for overlap between urological and nonurological unexplained clinical conditions. J Urol 2009; 182:2123. PubMed
- Walz J, Perrotte P, Hutterer G, et al. Impact of chronic prostatitis-like symptoms on the quality of life in a large group of men. BJU Int 2007; 100:1307. PubMed
- Sönmez NC, Kiremit MC, Güney S, et al. Sexual dysfunction in type III chronic prostatitis (CP) and chronic pelvic pain syndrome (CPPS) observed in Turkish patients. Int Urol Nephrol 2011; 43:309. PubMed
- Müller A, Mulhall JP. Sexual dysfunction in the patient with prostatitis. Curr Urol Rep 2006; 7:307. PubMed
- Schaeffer AJ. Etiology and management of chronic pelvic pain syndrome in men. Urology 2004; 63:75. PubMed
- Franco JV, Turk T, Jung JH et al. Pharmacological interventions for treating chronic prostatitis/chronic pelvic pain syndrome. Cochrane Database Syst Rev 2019; 10: CD012552. www.cochranelibrary.com
- Franco JV, Turk T, Jung JH et al. Non‐pharmacological interventions for treating chronic prostatitis/chronic pelvic pain syndrome. Cochrane Database Syst Rev 2018; 5: CD012551. www.cochranelibrary.com
- Magistro G, Wagenlehner FM, Grabe M, et al. Contemporary Management of Chronic Prostatitis/Chronic Pelvic Pain Syndrome. Eur Urol 2016 Feb; 69(2): 286-97. pmid:26411805 PubMed
- Le B, Schaeffer AJ. Chronic prostatitis. BMJ Clinical Evidence, last updated 12 July 2011. www.ncbi.nlm.nih.gov
- Zhang R, et al. Physical activity and chronic prostatitis/chronic pelvic pain syndrome. Med Sci Sports Exerc. 2015;47(4): 757–64. www.ncbi.nlm.nih.gov
- Anothaisintawee T, Attia J, Nickel JC, et al. Management of chronic prostatitis/chronic pelvic pain syndrome: a systematic review and network meta-analysis. JAMA 2011; 305:78. www.ncbi.nlm.nih.gov
- Alexander RB, Propert KJ, Schaeffer AJ et al. Ciprofloxacin or tamsulosin in men with chronic prostatitis/chronic pelvic pain syndrome: a randomized, double-blind trial. Ann Intern Med 2004; 141: 581-9. www.ncbi.nlm.nih.gov
- Nickel JC, Downey J, Clark J et al. Levofloxacin for chronic prostatitis/chronic pelvic pain syndrome in men: a randomized placebo-controlled multicenter trial. Urology 2003; 62: 614-7. PubMed
- Dalhoff A, Shalit I. Immunomodulatory effects of quinolones. Lancet Infect Dis 2003; 3:359. PubMed
- Perletti G, Marras E, Wagenlehner FME, Magri V. Antimicrobial therapy for chronic bacterial prostatitis. Cochrane Database of Systematic Reviews 2013, Issue 8. Art. No.: CD009071. DOI: 10.1002/14651858.CD009071.pub2. DOI
- Wenninger K, Heiman JR, Rothman I, Berghuis JP, Berger RE. Sickness impact of chronic nonbacterial prostatitis and its correlates. J Urol 1996; 155: 965-8. PubMed
