Informacje ogólne
Definicja
- Uraz stawu barkowo-obojczykowego (articulatio acromioclavicularis)
- Synonim: zwichnięcie stawu barkowo-obojczykowego
Klasyfikacja według Rockwooda1
- Patrz ilustracje w Acute Shoulder Injuries (Am Fam Physician 2004).
- Klasyfikacja opiera się na uszkodzonych więzadłach i pozycji obojczyka po urazie.
- Typ I:
- uraz aparatu torebkowego bez przemieszczenia
- Typ I występuje również po przeciążeniu fizycznym i przy chorobie zwyrodnieniowej stawów.
- Typ II
- jak typ I, ale z podwichnięciem dogłowowym obojczyka z powodu zerwania więzadła barkowo-obojczykowego
- obojczyk nie wyżej niż górna krawędź wyrostka barkowego
- Typ III
- całkowite dogłowowe zwichnięcie obojczyka z pęknięciem torebki stawowej i więzadeł barkowo-obojczykowych
- odległość barkowo-obojczykowa <25 mm>
- Typ IV
- jak typ III, ale z tylnym oddzieleniem mięśnia czworobocznego
- Typ V
- wyraźne dogłowowe zwichnięcie obojczyka
- odległość barkowo-obojczykowa >25 mm
- Typ VI
- zwichnięcie ogonowe, bardzo rzadkie
Częstość występowania
- Jeden z najczęstszych urazów obręczy barkowej (odsetek 4–12%) z zapadalnością od 3 do 4 przypadków na 100 000 osób w populacji ogólnej
- Zwichnięcie stawu barkowo-obojczykowego (typu I i II) niskiego stopnia występuje dwukrotnie częściej niż zwichnięcia wyższego stopnia2.
- W 44% przypadków u pacjentów w wieku 20–30 lat uprawiających sport3.
- U mężczyzn występuje 5 razy częściej niż u kobiet3.
Anatomia kliniczna
- Staw ten jest jedynym kostnym połączeniem między obojczykiem a łopatką i przenosi na tułów wszystkie siły działające na kończynę górną.
- Dlatego choroba zwyrodnieniowa stawów u większości osób rozwija się w tym stawie.
- Chrząstka włóknista w przestrzeni stawowej (discus acromioclavicularis) częściowo kompensuje niezgodność między dwoma stawami.
- Stabilność stawu zapewniają głównie więzadła barkowo-obojczykowe i więzadło kruczo-barkowe.
Etiologia i patogeneza
Mechanizm powstania urazu
- Bezpośredni uraz spowodowany uderzeniem w staw barkowo-obojczykowy
- Najczęstszą przyczyną zwichnięcia stawu barkowo-obojczykowego jest bezpośredni uraz spowodowany uderzeniem w ramię, gdy kość ramienna znajduje się w pozycji przywodzącej4.
- klasyczny mechanizm: „body check” podczas uprawiania sportu
- Upadek na wyprostowaną rękę
- Głowa kości ramiennej naciska na wyrostek barkowy w taki sposób, że dochodzi do skręcenia osiowego.
- klasyczny przypadek: upadek z roweru
Czynniki predysponujące
- Kontaktowe dyscypliny sportu, np. hokej lub futbol amerykański4
ICD-10
- S43.1 Zwichnięcie stawu barkowo-obojczykowego
- S43.5 Skręcenie i naderwanie stawu barkowo-obojczykowego
Diagnostyka
Kryteria diagnostyczne
- Patognomoniczna wypukłość obojczyka
- Klasyfikacja urazu za pomocą badania rentgenowskiego
Diagnostyka różnicowa
- Złamanie obojczyka
- Zwichnięcie barku
- Przewlekłe zapalenie kaletki maziowej podnaramiennej
- Zapalenie torebki
Wywiad lekarski
- Dokładny opis mechanizmu powstawania urazu
- Z którego kierunku zadziała siła?
- Jak duża była ta siła?
Badanie przedmiotowe
Obserwacja
- Stłuczenia, otarcia, obrzęki?
- Patognomoniczna wypukłość obojczyka
- Przywiedziona do ciała, oszczędzająca pozycja chorego ramienia.
Badanie palpacyjne
- Bolesność uciskowa nad stawem barkowo-obojczykowym
Badania czynnościowe
- Bolesne ograniczenie ruchu chorego barku, zwłaszcza przy zginaniu i odwodzeniu powyżej 90 stopni.
- Test forsownego przywodzenia w płaszczyźnie horyzontalnej
- Ramię jest unoszone do wysokości barków, a następnie biernie przywodzone.
- Powoduje to ucisk stawu barkowo-obojczykowego.
- wynik dodatni: ból
- Objaw klawisza — wynik dodatni przy wyraźnym zwichnięciu
- Obojczyk można delikatnie nacisnąć jak klawisz fortepianu, a ten następnie odskoczy z powrotem.
- Sprawdzanie przesuwalności poziomej (translacji przednio-tylnej)
- Może być pomocne w rozpoznawaniu jedynie niewielkich podwichnięć dogłowowychch.
- Obwodowe ukrwienie (tętno na tętnicy promieniowej), funkcje motoryczne i czucie
Diagnostyka u specjalisty
RTG
- Standard
- dwustronnie obciążona projekcja Zanca (10 kg, „projekcja nosiwody”)
- projekcja osiowa
- projekcja Alexandra (projekcja wyjścia z manewrem krzyżowym) po obu stronach w celu określenia niestabilności poziomej
RM
- Nie jest to standardowa metoda diagnostyczna
- Może być jednak stosowana do dokładnej oceny zerwania więzadeł lub wykluczenia współistniejących urazów.
Wskazania do skierowania do specjalisty
- W przypadku podejrzenia zwichnięcia stawu barkowo-obojczykowego zawsze konieczne jest skierowanie na obowiązkową diagnostykę RTG.
- W przypadku urazów typu III–VI w skali Rockwooda skierowanie do specjalisty (chirurgia urazowego) w celu ustalenia, czy wskazane jest leczenie chirurgiczne.
Terapia
Cele leczenia
- Ustąpienie bólu i przywrócenie prawidłowych czynności
Ogólne informacje o terapii
- Ogólnie przyjmuje się, że urazy typu I i II powinny być leczone zachowawczo, a urazy typu IV i VI powinny być leczone chirurgicznie.
- Nie ma zgody co do leczenia urazów typu III.
- Dane z przeglądów systematycznych i metaanaliz dotyczących leczenia urazów typu III faworyzują leczenie zachowawcze w stosunku do operacyjnego przy porównywalnych wynikach funkcjonalnych, lecz gorszych wynikach kosmetycznych i radiologicznych.
- We wskazaniach do leczenia operacyjnego oprócz niestabilności pionowej coraz większą rolę odgrywa niestabilność pozioma.
Terapia zachowawcza
- Urazy typu I i II.
- Leczenie stanu ostrego obejmuje chłodzenie i, w razie potrzeby podawanie preparatów NLPZ lub paracetamolu.
- gips z temblakiem na maks. 2 tygodnie
- temblak odciążający ramię
- Zapewnia również większy komfort i może pomóc w łagodzeniu bólu.
- Urazy typu III
- W przypadku urazów typu III stosuje się takie samo leczenie, jak w przypadku urazów typu I i II, jeśli podjęto decyzję o zastosowaniu leczenia zachowawczego.
- Program rehabilitacji
- Aktywne ćwiczenia stawu barkowego rozpoczynają się od 3. tygodnia.
- Zakres ruchu jest stopniowo zwiększany i dostosowywany do bólu, przy czym przez pierwsze 6 tygodni należy utrzymywać ograniczenie odwodzenia do 90 stopni w płaszczyźnie łopatki.
- Przez pierwsze 3 miesiące należy unikać zwiększonego obciążania, a zwłaszcza podnoszenia ciężarów.
- Od 3. miesiąca można rozpocząć kontrolowaną odbudowę i obciążanie mięśni obręczy barkowej.
Leczenie chirurgiczne
- Zabiegi chirurgiczne są wykonywane u pacjentów z urazami typu IV–VI, tj. z wyraźnymi zwichnięciami, a także u pacjentów z urazami typu III, którzy są wyraźnie niestabilni lub u których pomimo leczenia zachowawczego utrzymują się objawy.
- Celem leczenia chirurgicznego jest anatomiczna rekonstrukcja i przywrócenie stabilności stawu barkowo-obojczykowego w płaszczyźnie pionowej i poziomej.
Przebieg, powikłania i rokowanie
Powikłania
- Uszkodzenie nerwów, naczyń krwionośnych lub tkanek miękkich w wyniku poważnego zwichnięcia
- Dyskineza łopatki
- Choroba zwyrodnieniowa stawu barkowo-obojczykowego
- Przewlekła niestabilność stawu barkowo-obojczykowego
Rokowanie
- Urazy typu I i II
- Większość sportowców jest w stanie kontynuować karierę, ale w niektórych przypadkach skarżą się na dolegliwości, takie jak trzeszczenie lub ból przy różnych formach wysiłku fizycznego.
- Pacjenci wykonujący ciężką pracę fizyczną, która często wymaga podnoszenia ramion powyżej wysokości barków, mogą odczuwać przewlekłe dolegliwości.
- Verletzung von Typ III
- Rokowanie jest zwykle dobre; w przypadku przewlekłych objawów pomocny może być późniejszy zabieg chirurgiczny.
- U około połowy pacjentów leczonych zachowawczo rozwija się dyskineza łopatki5.
- W prawie 80% przypadków można ją skutecznie wyleczyć w ciągu 6 tygodni za pomocą odpowiedniego programu ćwiczeń fizjoterapeutycznych5.
- Urazy typu IV–VI
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
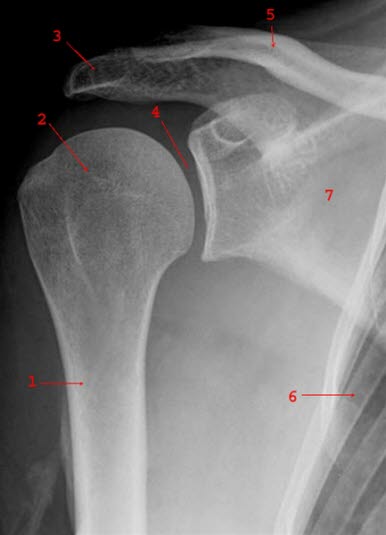
Prawidłowy obraz czołowy prawego barku 1 = kość ramienna 2 = głowa kości ramiennej 3 = wyrostek barkowy 4 = przestrzeń stawowa 5 = obojczyk 6 = żebro 7 = łopatka
- Więcej ilustracji można znaleźć na stronie Acute Shoulder Injuries (Am Fam Physician 2004).
Źródła
Piśmiennictwo
- Williams GR, Ngyuen VD, Rockwood CA. Williams GR, Nguyen VD, A. RC: Classification and radiographic analysis of acromioclavicular dislocations. Applied Radiology 1989; 18(2): 29-34. scholars.uthscsa.edu
- Lemos MJ. The evaluation and treatment of the injured acromioclavicular joint in athletes. Am J Sports Med 1998; 26: 137-44. PubMed
- Mazzocca AD, Arciero RA, Bicos J. Evaluation and treatment of acromioclavicular joint injuries. Am J Sports Med 2007; 35: 316-29. pubmed.ncbi.nlm.nih.gov
- Gorbaty JD, Hsu JE, Gee AO. Classifications in Brief: Rockwood Classification of Acromioclavicular Joint Separations. Clinical Orthopaedics and Related Research 2017; 475: 283-7. link.springer.com
- Carbone S, Postacchini R, Gumina S. Scapular dyskinesis and SICK syndrome in patients with a chronic type III acromioclavicular dislocation. Results of rehabilitation. Knee Surgery, Sports Traumatology, Arthroscopy 2015; 23: 1473-80. link.springer.com
- Owen BD. Acromioclavicular Joint Injury. Medscape, last updated Oct 22, 2018. emedicine.medscape.com
Autorzy
- Lino Witte, dr n. med., lekarz w trakcie specjalizacji w dziedzinie chorób wewnętrznych, Frankfurt