Informacje ogólne
- Nakłucie lub paracenteza wodobrzusza to pobranie płynu z przestrzeni otrzewnowej w celach diagnostycznych lub leczniczych.
- Więcej informacji na temat wodobrzusza i diagnostyki różnicowej można znaleźć w artykule Wodobrzusze.
- Jest to inwazyjna procedura, która powinna być wykonywana w sterylnych warunkach, aby zminimalizować ryzyko zakażenia.
Wskazania
- Do pobierania próbek płynu otrzewnowego w celach diagnostycznych (paracenteza diagnostyczna)
- W diagnostyce różnicowej wodobrzusza istotna jest paracenteza diagnostyczna. W szczególności powinna ona wyjaśnić kwestię, czy jest to wodobrzusze o charakterze złośliwym, czy zakażone, przy czym aspekt makroskopowy może już dostarczyć wstępnych wskazówek:
- wodobrzusze krwotoczne w nowotworach złośliwych, urazach, zapaleniu trzustki lub gruźlicy otrzewnej
- mętne wodobrzusze przy wysokiej liczbie leukocytów lub wysokiej zawartości białka
- Wodobrzusze mleczno-mętne lub zawierające chłonkę przy wysokim stężeniu chylomikronów i trójglicerydów (>200 mg/dl) występuje głównie w nowotworach złośliwych i nadciśnieniu wrotnym.
- Nakłucie diagnostyczne należy wykonać w przypadku pojawienia się wodobrzusza, a także w przypadku pogorszenia ogólnego stanu fizycznego lub wystąpienia nowych powikłań u pacjentów z marskością wątroby i wodobrzuszem.
- W diagnostyce różnicowej wodobrzusza istotna jest paracenteza diagnostyczna. W szczególności powinna ona wyjaśnić kwestię, czy jest to wodobrzusze o charakterze złośliwym, czy zakażone, przy czym aspekt makroskopowy może już dostarczyć wstępnych wskazówek:
- Do obniżania ciśnienia wewnątrzbrzusznego, które jest zwiększone z powodu nagromadzenia płynu w jamie brzusznej.
- Do podawania leków bezpośrednio do jamy brzusznej
- W połączeniu z dializą otrzewnową
Postępowanie
- Paracenteza powinna być wykonywana w sterylnych warunkach po poinformowaniu pacjenta.
- Nakłucie powinno być wykonywane ze wspomaganiem sonograficznym (po uprzednim wykryciu sonograficznym) lub pod kontrolą sonograficzną (pod stałym widokiem igły).
- Przed diagnostycznym nakłuciem wodobrzusza należy wykonać badanie ultrasonograficzne jamy brzusznej w celu określenia ilości wodobrzusza, oceny wodobrzusza (np. np. włókna fibryny, rozproszone echa wewnętrzne), w celu znalezienia optymalnej drogi dostępu i wykluczenia dużych zgrubień w ścianie jamy brzusznej na drodze wkłucia.
- Jeśli ilość punktatu jest niewielka, nakłucie można wykonać pod bezpośrednim nadzorem sonograficznym.
- Jeśli dostępny jest aparat ultrasonograficzny, zwykle nie należy wykonywać „nakłuć na ślepo”.
- Wyjątkiem jest wielokrotne nakłucie o dużej objętości ze stałym miejscem nakłucia — w tym przypadku można zrezygnować z oceny sonograficznej.
- Stałą kaniulę żylną lub inną kaniulę nakłuwającą wprowadza się w odpowiednim miejscu (typowe miejsce: lewy dolny kwadrant brzucha) przez powłoki brzuszne do wodobrzusza.
- Do nakłuć diagnostycznych można wybrać kaniule cienkiego kalibru.
- Do terapeutycznego nakłucia wodobrzusza można użyć założonych na stałe kaniul żylnych, metalowych kaniul 17G, cewników typu pigtail lub innych specjalnie zaprojektowanych igieł nakłuwających z wieloma otworami bocznymi.
- Przy wykonywaniu paracentezy o dużej objętości (>5 l) należy podać dożylnie albuminę (6–8 g/l wodobrzusza).
Badanie punktatu
- Podczas wstępnego nakłucia wodobrzusza należy określić liczbę komórek z różnicowaniem komórkowym i całkowite białko w wodobrzuszu oraz pobrać posiew mikrobiologiczny.
- Inokulację probówek z tlenowymi i beztlenowymi posiewami krwi płynem puchlinowym w ilości co najmniej 10–20 ml należy wykonywać podczas wstępnej diagnostyki wodobrzusza, u pacjentów hospitalizowanych oraz w diagnostyce samoistnego bakteryjnego zapalenia otrzewnej.
- Należy to zrobić bezpośrednio przy łóżku pacjenta w sterylnych warunkach.
- W przypadku podejrzenia wodobrzusza o charakterze złośliwym należy przeprowadzić diagnostykę cytologiczną.
- Można wykonać dodatkowe oznaczenie poziomu cholesterolu lub CEA w wodobrzuszu w celu różnicowania złośliwego/niezłośliwego wodobrzusza.
- Można oznaczyć gradient stężeń albuminy w osoczu i płynie puchlinowym (SAAG: oznaczanie albuminy w płynie puchlinowym i osoczu) podczas wstępnego nakłucia wodobrzusza w celu rozróżnienia między wodobrzuszem z nadciśnieniem wrotnym a wodobrzuszem bez nadciśnienia wrotnego.
- Przy kolejnych nakłuciach zwykle nie jest konieczne oznaczanie gradientu stężeń albuminy w osoczu i płynie puchlinowym (SAAG).
- W diagnostyce samoistnego bakteryjnego zapalenia otrzewnej nie należy stosować pasków leukocytarnych (tzw. pasków do badania moczu) do półilościowego wykrywania leukocytów w wodobrzuszu jako jedynej metody badania.
- Oznaczanie bakteryjnego DNA w wodobrzuszu nie powinno być stosowane jako jedyna metoda wykrywania patogenów.
Powikłania
- Nakłucia diagnostyczne wodobrzusza nie są związane z poważnymi i częstymi powikłaniami, wyższy wskaźnik powikłań występuje w przypadku nakłuć terapeutycznych.
- Najczęstszym powikłaniem paracentezy terapeutycznej, wynoszącym 5%, jest przedłużający się wyciek wodobrzusza przez kanał wkłucia. Można temu zapobiec, układając pacjenta na boku przeciwnym do kanału wkłucia, wybierając skośny kanał wkłucia, całkowicie opróżniając wodobrzusze lub, w razie potrzeby, stosując szew ciągły.
- Zapalenie otrzewnej lub ropień ściany brzucha po perforacji jelita występuje tylko w ok. 0,4% przypadków paracentezy.
- Krwotok (wylew krwi do ściany jamy brzusznej lub krwawienie dootrzewnowe) jest najczęstszym powikłaniem, ale występuje tylko w ok. 0,2–1% przypadków paracentezy.
- Jedynie w pojedynczych przypadkach opisywano zagrażające życiu krwawienia.
- Nakłucie wspomagane sonograficznie zmniejsza ryzyko krwawienia.
Przeciwwskazania
- Bezwzględnymi przeciwwskazaniami do nakłucia wodobrzusza są, poza brakiem zgody pacjenta, brak drogi dostępu do wodobrzusza lub brak konsekwencji diagnostycznych lub terapeutycznych.
- Występowanie rozsianej koagulopatii wewnątrznaczyniowej (disseminated intravascular coagulation — DIC) może być względnym przeciwwskazaniem.
- Nie należy profilaktycznie podawać pochodnych osocza lub koncentratów płytek krwi w celu zapobiegania powikłaniom krwotocznym, niezależnie od ciężkości ograniczenia krzepnięcia.
- Wyjątkiem jest rozsiana koagulopatia wewnątrznaczyniowa (DIC) i/lub płytki krwi <20 000 mcl.>
- Należy kontynuować leczenie kwasem acetylosalicylowym przed nakłuciem wodobrzusza.
- Leczenie tienopirydynami lub inhibitorami glikoproteiny IIb/IIIa należy przerwać przed nakłuciem wodobrzusza.
- Leczenie przeciwkrzepliwe antagonistami witaminy K lub bezpośrednimi doustnymi antykoagulantami (DOAC) należy wstrzymać przed nakłuciem wodobrzusza — jeśli to możliwe.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Illustrationen
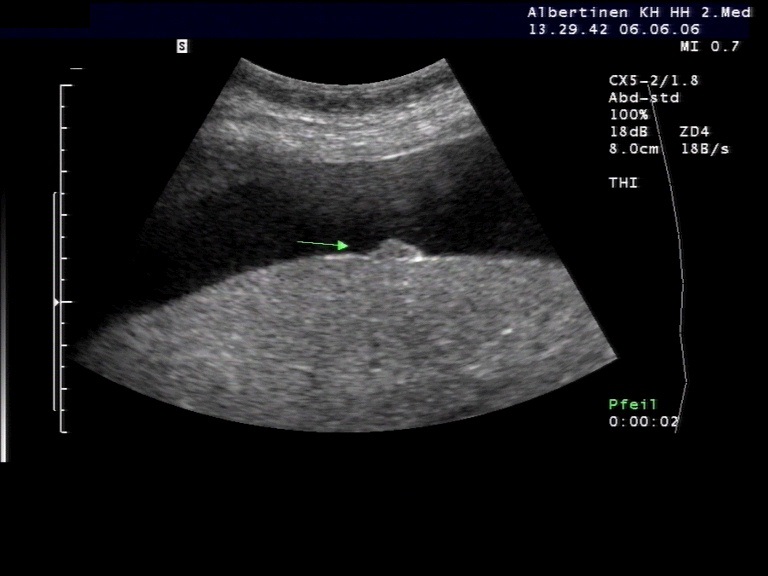
Sonografie: Aszites bei Peritonealkarzinose (mit freundlicher Genehmigung von sonographiebilder.de ©Albertinen-Diakoniewerk e.V., Hamburg).

Sonografie: Leberzirrhose mit HCC und Aszites (mit freundlicher Genehmigung von sonographiebilder.de ©Albertinen-Diakoniewerk e.V., Hamburg).
Quellen
Literatur
Autorzy
- Marlies Karsch-Völk, dr n. med., lekarz rodzinny, Monachium