Streszczenie
- Definicja: Grupa chorób wewnątrz- i pozapłucnych, które prowadząca do zaburzeń wymiany gazowej i klinicznie objawiająca się niewydolnością oddechową.
- Epidemiologia: Najczęstsze choroby okresu noworodkowego.
- Objawy: Tachypnoe >60/min, rozszerzanie się nozdrzy, retrakcje wdechowe, jęki wydechowe, bladoszary kolor skóry, sinica.
- Wyniki badania: W zależności od przyczyny niedotlenienie, hiperkapnia, stłumione lub nieobecne szmery oddechowe, objawy zakażenia, sepsa, niedokrwistość, patologiczny szmer serca, płyn owodniowy zawierający smółkę.
- Diagnostyka: Obraz kliniczny, osłuchiwanie, gazometria, RTG klatki piersiowej, badanie ultrasonograficzne, diagnostyka laboratoryjna (krew, w razie potrzeby punkcja).
Informacje ogólne
Definicja
- Najczęstsza grupa chorób okresu noworodkowego o różnych przyczynach, które prowadzą do upośledzenia wymiany gazowej i klinicznej niewydolności oddechowej.
Etiologia i patogeneza
- Możliwe przyczyny niewydolności oddechowej u noworodków:
- niedobór surfaktantu
- zakażenie
- wady rozwojowe płuc
- wady rozwojowe serca
- wady rozwojowe górnych dróg oddechowych
- aspiracja smółki
- niedokrwistość
- krwotoki do ośrodkowego układu nerwowego
- centralne zaburzenia regulacji oddychania
- choroby metaboliczne
- wstrząs
- odma opłucnowa
- chylothorax
- Czynniki predysponujące:
- wcześniactwo (zespół zaburzeń oddychania)
- cięcie cesarskie (przemijające tachypnoe)
- zakażenie (zapalenie płuc)
- wentylacja mechaniczna (odma opłucnowa, dysplazja oskrzelowo-płucna)
ICD-10
- P20 Niedotlenienie wewnątrzmaciczne
- P21 Zamartwica urodzeniowa
- P22 Zespół zaburzeń oddychania noworodka
- P23 Wrodzone zapalenie płuc
- P24 Noworodkowe zespoły zachłyśnięcia
- P25 Rozedma śródmiąższowa i stany pokrewne rozpoczynające się w okresie okołoporodowym
- P26 Krwotok płucny rozpoczynający się w okresie okołoporodowym
- P27 Przewlekła choroba oddechowa rozpoczynająca się w okresie okołoporodowym
- P28 Inne zaburzenia oddechowe rozpoczynające się w okresie okołoporodowym
- P29 Zaburzenia sercowo-naczyniowe rozpoczynające się w okresie okołoporodowym
Diagnostyka
Kryteria diagnostyczne
- Tachypnoe (przyśpieszony oddech) >60/min
- Rozszerzanie się nozdrzy
- Retrakcje wdechowe
- Jęki wydechowe
- Bladoszary odcień skóry
- Sinica
Diagnostyka różnicowa
Przejściowe tachypnoe (płyn w płucach)
- Przyczyna
- przemijające tachypnoe spowodowane opóźnioną resorpcją płynu płucnego po urodzeniu
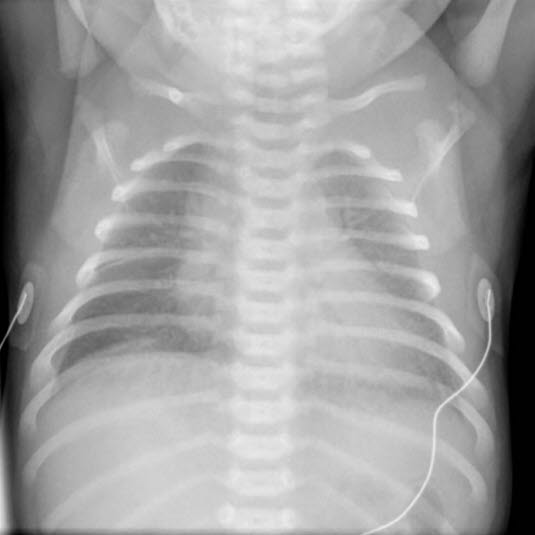 Przejściowe tachypnoe
Przejściowe tachypnoe - czynniki ryzyka: wcześniactwo, cukrzyca u matki, przedłużający się poród, bardzo szybki poród, cesarskie cięcie1
- przemijające tachypnoe spowodowane opóźnioną resorpcją płynu płucnego po urodzeniu
- Chorobowość
- Problem dotyczy około 1 na 100 dzieci urodzonych o czasie.
- Występuje 2 do 3 razy częściej po cięciu cesarskim bez wcześniejszego porodu.
- Wywiad i objawy
- Tachypnoe bezpośrednio po porodzie lub w ciągu kilku godzin po porodzie, objawy ustępują w ciągu 24 godzin.
- diagnostyka
- RTG klatki piersiowej tylko w przypadku wątpliwości dotyczących rozpoznania i utrzymujących się objawów
- obustronne smugi wskazujące na nagromadzenie płynu wewnątrzzrazikowego, ewentualnie niewielkie wysięki opłucnowe2
Zespół niewydolności oddechowej
- Przyczyna
- pierwotny niedobór surfaktantu w niedojrzałych strukturalnie i funkcjonalnie płucach
- Rozwojowi sprzyja niedojrzałość, niedotlenienie wewnątrzmaciczna i kwasica, cukrzyca matki.
- Patofizjologia
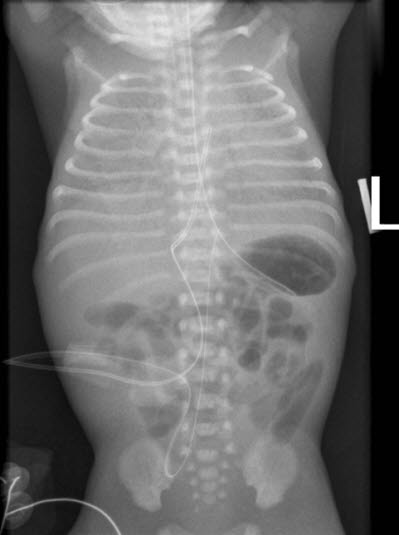 Zespół niewydolności oddechowej
Zespół niewydolności oddechowej - rozwój mikroniedodmy z powodu zmniejszonej stabilności pęcherzyków płucnych
- zmniejszona wentylacja płuc
- niedotlenienie, kwasica oddechowa
- niedociśnienie, skurcz naczyń płucnych
- rozwój przecieków wewnątrzpłucnych
- przeciek serca prawo-lewy przez otwór owalny lub przewód tętniczy
- tworzenie błon hialinowych z powodu napływu osocza do pęcherzyków płucnych
- Chorobowość
- najczęstsza przyczyna problemów oddechowych u noworodków stanowiąca 50–60% przypadków
- Występowanie u:
- maksymalnie 80% dzieci urodzonych przed 28. tygodniem ciąży
- maksymalnie 60% dzieci urodzonych przed 30. tygodniem ciąży
- około 30% dzieci urodzonych między 28. a 34. tygodniem ciąży
- mniej niż 5% osób urodzonych po 34. tygodniu ciąży.
- częściej u chłopców3
- do 6 razy częstsza zapadalność u niemowląt urodzonych przez matki chore na cukrzycę4
- Wyniki badań
- tachypnoe do 100/min
- duszność ze świszczącym oddechem i jękiem wydechowym
- retrakcje mostkowe
- niedotlenienie
- sinica
- początek objawów natychmiast lub do 3–4 godzin po urodzeniu
- Diagnostyka
- obraz kliniczny, gazometria i RTG klatki piersiowej, a także badanie ultrasonograficzne w celu obserwacji
- klasyfikacja radiologiczna w stopniach nasilenia I-IV aż do „białego płuca“ z całkowitą niedodmą
- w ciągu pierwszych 6 godzin po urodzeniu obraz radiologiczny bardzo podobny do posocznicy wywołanej przez paciorkowce z grupy B
- określenie stosunku lecytyny do sfingomieliny (L/S) w płynie owodniowym stosowane do oceny stopnia dojrzałości płuc płodu
Zespół aspiracji smółki1
- Przyczyna
- aspiracja smółki przed lub w trakcie porodu
- utrudnienie usuwania płynu z płuc z powodu smółki
- rozwój chemicznego zapalenia płuc
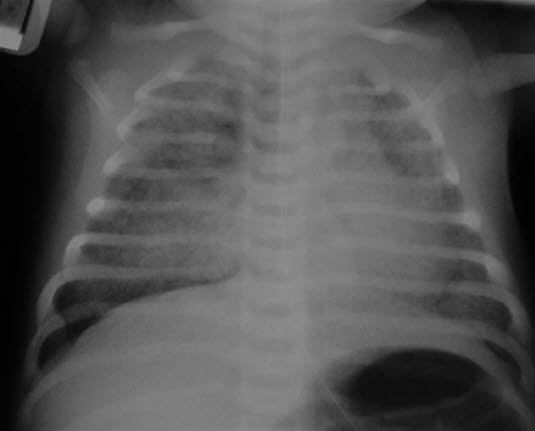 Zespół aspiracji smółki
Zespół aspiracji smółki
- Chorobowość
- 10–12% wszystkich zaburzeń oddechowych u noworodków
- płyn owodniowy zawierający smółkę w 10–20% wszystkich porodów
- zwiększone ryzyko u przenoszonych noworodków, zamartwica wewnątrzmaciczna, niewydolność łożyska
- Wyniki badań
- żółto-zielony płyn owodniowy zawierający smółkę, pozostałości smółki na ciele noworodka
- znaczne trudności w oddychaniu po urodzeniu, ewentualnie z dużymi rzężeniami
- Badania
- RTG klatki piersiowej wykazuje nierównomierne nacieki i hiperinflację.
Zapalenie płuc
- Przyczyna
- zakażenia przezłożyskowe lub wstępujące z kanału rodnego
głównie paciorkowcami z grupy B lub bakteriami E. coli, ale także innymi patogenami dróg rodnych, wirusami, grzybami, patogenami atypowymi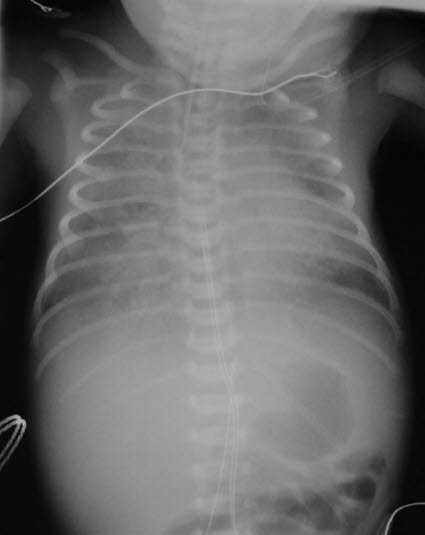 Zapalenie płuc u noworodka
Zapalenie płuc u noworodka
- zakażenia przezłożyskowe lub wstępujące z kanału rodnego
- Chorobowość
- 20% wszystkich zaburzeń oddechowych u noworodków
- zwiększone ryzyko w przypadku przedwczesnego pęknięcia błon płodowych, przedłużającego się porodu, zakażenia matki
- Wyniki badań
- zaburzenia układu oddechowego, objawy sepsy
- Badania
- laboratoryjne potwierdzenie zakażenia
- RTG klatki piersiowej z niejednolitymi naciekami, czasami trudnymi do odróżnienia od zespołu niewydolności oddechowej
Rzadkie przyczyny
- Odma opłucnowa
- W przypadku odmy opłucnowej powietrze dostaje się do jamy opłucnej.
- Może wystąpić samoistnie lub w wyniku zakażenia, aspiracji smółki, wad rozwojowych płuc lub urazu ciśnieniowego płuc.
- Zapadalność wynosi 1–2% w przypadku porodów po ciąży donoszonej i wzrasta do około 6% w przypadku porodów przedwczesnych.3
- Utrzymujące się nadciśnienie płucne
- Występuje, gdy opór naczyniowy w krążeniu płucnym nie spada po urodzeniu.
- Przyczyna może być idiopatyczna lub wynikać z zespołu aspiracji smółki, zapalenia płuc lub posocznicy, zespołu zaburzeń oddechowych lub przemijającej tachypnoe.
- W niektórych przypadkach możliwą przyczyną jest stosowanie leków z grupy SSRI przez matkę w trzecim trymestrze ciąży.4
- Wrodzone wady rozwojowe
- Przykładami są hipoplazja płucna, wrodzona rozedma płuc, atrezja przełyku lub przepuklina przeponowa.
- Występuje niedrożność górnych dróg oddechowych w wyniku atrezji nozdrzy tylnych lub pierścienia naczyniowego.
- Zmiany obturacyjne obejmują atrezję nozdrzy tylnych, makroglosję, sekwencję Pierre'a-Robina, naczyniaka limfatycznego, potworniaki, wypełnienie śródpiersia, torbiele, zwężenie podgłośniowe i tracheomalację.
- Wrodzona choroba serca
- Siniczne wady serca obejmują transpozycję wielkich tętnic i tetralogię Fallota.
- Niesinicze wady serca mogą prowadzić do zastoju płuc i niewydolności serca – np. w wyniku dużych ubytków przegrody międzykomorowej, przetrwałego przewodu tętniczego lub koarktacji aorty.
- Zaburzenia neurologiczne
- Przykładami są wodogłowie lub krwotoki wewnątrzczaszkowe.
- Ośrodkowa depresja oddechowa może wystąpić, jeśli matka przyjmowała leki, np. środki przeciwbólowe podczas porodu lub zażywała narkotyki.
- Choroby metaboliczne
- hipoglikemia, hipokalcemia, wrodzone wady metabolizmu
- Zaburzenia transportu tlenu
- niedokrwistość, policytemia
Wywiad lekarski
- Diagnostyka różnicowa zależy od tygodnia ciąży.
- Zakażenia należy wykluczyć niezależnie od tygodnia ciąży.
- Dodatni wynik wymazu w kierunku paciorkowca B od matki?
- Przedwczesne porody
- wysokie ryzyko zespołu zaburzeń oddechowych
- Po ciąży donoszonej lub później
- możliwa aspiracja smółki
- Szczegóły dotyczące porodu
- czas trwania porodu, zwłaszcza po pęknięciu worka owodniowego
- zmętnienie płynu owodniowego
- temperatura ciała matki
- tachykardia u matki
- Zmiana tonów serca płodu?
- Wywiad rodzinny
- wrodzone wady rozwojowe
- Początek i czas trwania trudności w oddychaniu
- Przejściowe tachypnoe zaczyna się wcześnie, a następnie ustępuje.
- Nie ma wczesnych objawów sepsy i zapalenia płuc, ale mogą się one ujawnić w ciągu kilku godzin lub dni.
- Zespół zaburzeń oddechowych ma wczesny początek u wcześniaków i nie wykazuje oznak samoistnej poprawy.
Badanie fizykalne
- Parametry życiowe
- objawy niewydolności oddechowej (bezdech, tachypnoe, rozszerzanie się nozdrzy, retrakcje międzyżebrowe lub podżebrowe, słyszalny świszczący oddech, sinica)
- objawy wskazujące na sepsę
- objawy wskazujące na niestabilność hemodynamiczną
- Serce/układ krążenia
- szmery serca lub patologiczne tętno wskazujące na wady rozwojowe serca lub naczyń krwionośnych
- Płuca
- nieobecne lub patologiczne szmery oddechowe
- Skóra
- szary, blady kolor skóry
Diagnostyka w szpitalu
Diagnostyka instrumentalna
- Zdjęcie rentgenowskie płuc
- możliwe uwidocznienie odmy opłucnowej, wysięku, nacieków, niedodmy, wad rozwojowych, umiejscowienia rurki
- USG płuc
- badanie kontrolne pod kątem wysięku, odmy opłucnowej
- Ewentualnie pulsoksymetria
Diagnostyka laboratoryjna
- Posiewy krwi, szybkie testy, testy serologiczne
- wykrywanie zakażenia i identyfikacja patogenów
- Gazometria
- określenie stopnia hipoksemii i równowagi kwasowo-zasadowej
- powtórne oznaczanie w celu monitorowania postępów
- Glikemia
- Morfologia krwi
- oznaki zakażenia, niedokrwistość, policytemia
- Ewentualnie analiza płynu punkcyjnego lub owodniowego
Leczenie
Cele leczenia
- Utrzymanie odpowiedniej wymiany gazowej
- Unikanie powikłań związanych z intubacją i wentylacją mechaniczną
Ogólne informacje o leczeniu
- Minimalna obsługa!
- Suplementacja tlenem
- Kontrola gazometrii i parametrów zakażenia
- Intensywna antybiotykoterapia, jeśli nie można z całą pewnością wykluczyć zakażenia
Środki specjalne
Zespół niewydolności oddechowej
- Leczenie objawowe z suplementacją tlenem, w razie potrzeby CPAP, intubacja, wentylacja mechaniczna
- Podanie środka powierzchniowo czynnego przez rurkę dotchawiczą (lub sondę do wentylacji CPAP), a następnie ścisłe monitorowanie i dostosowanie wentylacji
- Profilaktyka
- zapobieganie przedwczesnemu porodowi
- prenatalne podawanie glikokortykosteroidów w ciągu 24–72 godzin przed porodem
- Rokowanie
- prawdopodobieństwo przeżycia >80% dla wcześniaków od 27–30 tygodnia ciąży
- prenatalne podawanie glikokortykosteroidów zmniejsza ryzyko śmiertelności o 30% i ryzyko wystąpienia ZJD o 40% u bardzo niedojrzałych wcześniaków
Przejściowe tachypnoe
- Leczenie objawowe, w razie potrzeby podawanie tlenu
Zespół aspiracji smółki
- Szybkie odsysanie i usuwanie smółki z górnych dróg oddechowych5
- Brak intubacji pierwotnej w stanie stabilnym6
- Podanie surfaktantu/płukanie surfaktantem
- Podawanie antybiotyków
- Fizjoterapia, odsysanie
- Ewentualnie ECMO (pozaustrojowe natlenianie krwi)
Zapalenie płuc
- Antybiotykoterapia
- Leczenie objawowe
- Ewentualnie podawanie tlenu, CPAP, intubacja
Illustrationen

Transiente Tachypnoe

Atemnotsyndrom

Mekoniumaspirationssyndrom

Pneumonie bei einem Neugeborenen
Quellen
Literatur
- Cleary GM, Wiswell TE. Meconium-stained amniotic fluid and the meconium aspiration syndrome. An update. Pediatr Clin North Am 1998; 45: 511-29. PubMed
- Ingemarrson I. Gender aspects of preterm birth. BJOG 2003; 110(suppl 20): 34-8. www.ncbi.nlm.nih.gov
- Horbar JD, Badger GJ, Carpenter JH, Fanaroff AA, Kilpatrick S, LaCorte M, et al., and Members of the Vermont Oxford Network. Trends in mortality and morbidity for very low birth weight infants, 1991-1999. Pediatrics 2002; 110: 143-51. Pediatrics
- Chambers CD, Hernandez-Diaz S, Van Marter LJ, Werler MM, Louik C, Jones KL, et al. Selective serotonin-reuptake inhibitors and risk of persistent pulmonary hypertension of the newborn. N Engl J Med 2006; 354: 579-87. New England Journal of Medicine
- Stutchfield P, Whitaker R, Russel I, for the Antenatal Steroids for Term Elective Cesarean Section (ASTECS) Research Team. Antenatal betamethasone and incidence of neonatal respiratory distress after elective cesarean section: pragmatic randomized trial. BMJ 2005; 331: 662-4. British Medical Journal
- Brownfoot FC, Gagliardi DI, Bain E, Middleton P, Crowther CA. Different corticosteroids and regimens for accelerating fetal lung maturation for women at risk of preterm birth. Cochrane Database of Systematic Reviews 2013, Issue 8. Art. No.: CD006764. DOI: 10.1002/14651858.CD006764.pub3. DOI
- Cowett RM. The infant of the diabetic mother. Neoreviews 2002; 3: 173-89. PubMed
Autoren
- Anne Strauß, Ärztin in Weiterbildung Pädiatrie, Zentrum für Kinder- und Jugendmedizin, Universitätsklinikum Freiburg