Wichtige Kriterien bei der Analyse
- P-Welle
- Formveränderungen?
- Höhe?
- Breite?
- QRS-Komplex
- Fehlen physiologischer Q-Zacken?
- Pathologische Q-Zacken?
- Formveränderung?
- Verbreiterung (Blockbild)?
- R-Progression?
- Persistenz von S-Zacken?
- Hypertrophiezeichen?
- Niedervoltage?
- ST-T-Segment
- ST-Senkung/-Hebung?
- T-Negativierung?
- In welchen Ableitungen?
- QT-Zeit
- Verlängerung?
P-Welle
Normale P-Welle
- Halbrund, konvex
- Dauer ≤ 0,11 s, Höhe ≤ 0,20 mV
- In allen Ableitungen positiv mit Ausnahme von aVR (Konkordanz zu negativem QRS) und evtl. V1
- Größte P-Welle normalerweise in Abl. II
- elektrische Achse der P-Welle physiologisch von rechts oben nach links unten, in etwa Ableitung II entsprechend
Veränderte P-Welle
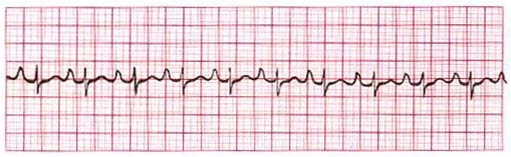
P-Pulmonale
- Hohe (> 0,25 mV in Abl. II), spitze P-Welle vor allem in Abl. II, III, avF
- Bei rechtsatrialer Hypertrophie (z. B. Cor pulmonale)
- Siehe EKG: p-pulmonale Rechtsbelastung.
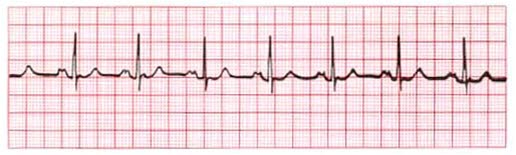
P-Mitrale
- Verbreiterte (> 0,1 s) und zweigipflige P-Welle, deutlich negativer Endteil der P-Welle in Ableitung V1 und V2
- Bei linksatrialer Hypertrophie (z. B. Mitralklappenstenose)
- Siehe EKG: AV-Block 1, P-Mitrale
- P-Kardiale
- verbreiterte und überhöhte P-Welle bei Belastung beider Vorhöfe
- „Negative“ P-Welle
- vor dem QRS-Komplex: Vorhofrhythmus (ektope Schrittmacher liegen unterhalb des Sinusknotens)
- hinter dem QRS-Komplex: Erregungszentrum im His-Bündel mit verzögerter retrograder Überleitung
- Keine P-Welle
- Erregungszentrum im AV-Knoten/His-Bündel mit gleichzeitiger retrograder Überleitung in die Vorhöfe und antegrader Überleitung in die Ventrikel (P-Welle im QRS-Komplex verborgen)
QRS-Komplex
Normaler QRS-Komplex
Q-Zacke
- Ausdruck der Septumerregung
- Physiologische Erregung über den schnelleren linken Tawaraschenkel, daher deutet der Vektor der Septumerregung von links nach rechts
- Kleines Q in den den nach links zeigenden Ableitungen (I, avL, V5–V6)
- Normale Breite ≤ 0,04 s, normale Höhe < 1/4 der R-Zacke
R-Zacke und S-Zacke
- Ausdruck der Kammererregung
- Form des QRS-Komplexes in Extremitätenableitungen vor allem abhängig vom Lagetyp
- Normalerweise Zunahme der Größe der R-Zacken von V1–V5
- Normaler R/S-Umschlag in Abl. V2/V3 oder V3/V4
- Abnahme der Größe der S-Zacke in Abl. V2–V6, in Abl. V6 normalerweise nur noch sehr kleine oder keine S-Zacke
Veränderungen des QRS-Komplexes
Veränderungen der Q-Zacke
- Deutlich ausgeprägte, tiefe Q-Zacken
- bei Septumhypertrophie (z. B. hypertropher Kardiomyopathie)
- Anomal tiefe und/oder breite Q-Zacke (Höhe >1/4 R-Zacke der gleichen Ableitung, Breite >0.04s)
- Hinweis auf abgelaufenen Myokardinfarkt
- Q-Zacken in Ableitungen, die normalerweise kein Q-aufweisen.
- Hinweis auf abgelaufenen Myokardinfarkt
- Die Verteilung der Q-Zacken (und ST-T-Veränderungen) in den EKG-Ableitungen ermöglicht eine Aussage zu Lokalisation und Ausdehnung, z. B.:
- Anterolateralinfarkt
- inferiorer Infarkt
- Zur Zuordnung von EKG-Ableitungen zu den Herzregionen siehe auch Artikel EKG: Grundlagen.
- QS-Komplexe
- Verschmelzung von Q- und S-Zacke durch infarktbedingten Verlust der R-Zacke
- Fehlen der Q-Zacke
- keine Q-Zacken in den nach linksgerichteten Ableitungen beim Linksschenkelblock (Septumerregung über den rechten Tawaraschenkel und somit Vektorrichtung von rechts nach links)
Verzögerte R-Progression
- Verzögerte R-Progression in den Brustwandableitungen bei Anteroseptalinfarkt, LV-Hypertrophie, linksanteriorem Hemiblock
Persistierende S-Zacken
- Persistierende, tiefe S-Zacken in den Brustwandableitungen bis Abl. V6 bei Rechtsherzbelastung oder linksanteriorem Hemiblock
Verbreiterte QRS-Komplexe
- Verbreiterte QRS-Komplexe sind Ausdruck einer intraventrikulären Leitungsstörung, z. B. Linksschenkelblock (LSB).
- Siehe EKG: Linksschenkelblock
- breiter positiver Komplex in den nach links deutenden Ableitungen (I, aVL, V6)
- Fehlen des septalen Q
- kompletter LSB bei QRS ≥ 0,12 s, inkomplett bei QRS = 0,11 s
- Siehe auch Artikel Rechts- und Linksschenkelblock.
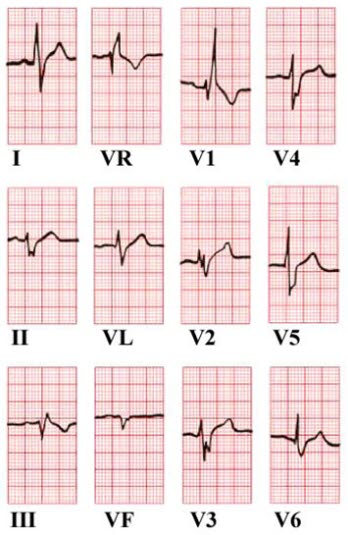
Rechtsschenkelblock
- Breiter Komplex mit R'-Zacke und dadurch „M-Konfiguration“ (rSR') in den nach rechts deutenden Ableitungen (V1, III)
- Normale Septumerregung, daher normales septales Q in den nach links deutenden Ableitungen
- Kompletter RSB bei QRS ≥ 0,12 s, inkomplett bei QRS = 0,11 s
- Siehe auch Artikel Rechts- und Linksschenkelblock.
- Myokardiale Schädigung
- (häufig stark) verbreiterte QRS-Komplexe ohne das typische Bild eines LSB oder RSB
- Ursächlich sind KHK vor allem bei Z. n. Infarkt(en), Kardiomyopathien, Myokarditiden
- Schwere Elektrolytstörung
- schwere Hyperkaliämie (bei terminaler Niereninsuffizienz)
- Verbreiterung durch Präexzitation (WPW-EKG)
- Siehe EKG: WPW mit intermittierender Präexzitation
- Delta-Welle als Ausdruck der vorzeitigen Ventrikelerregung führt zu verbreitertem QRS.
- Erst bei Auftreten von Tachykardien im Rahmen der Präexzitation spricht man von WPW-Syndrom.
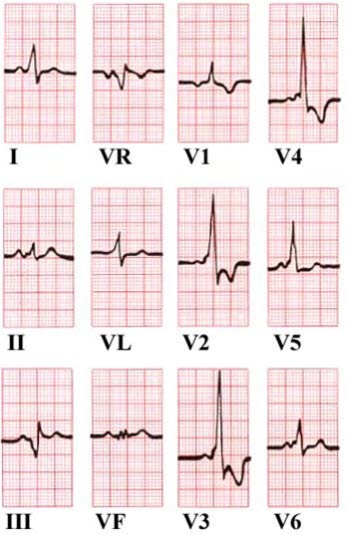
WPW-Syndom
Hypertrophiezeichen
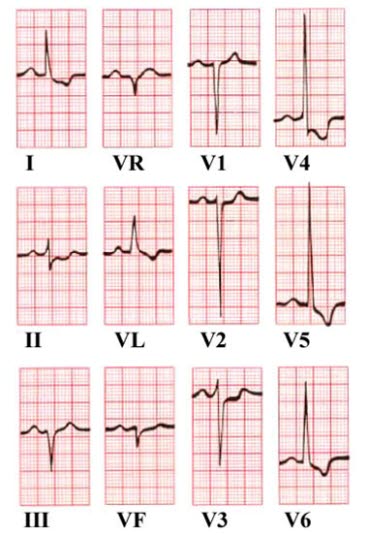
- Hinweise auf ventrikuläre Hypertrophie durch Bestimmung des Sokolow-Lyon-Index
- nur verwertbar bei ungestörter Erregungsausbreitung, d. h. nicht bei Blockbildern
- Sokolow-Lyon-Index für linksventrikuläre Hypertrophie (LVH)
Linksventrikuläre Hypertrophie
-
- Messung der S-Zacke in V1 (mV) und der größeren R-Zacke in V5 oder V6 (mV)
- falsch positive Befunde vor allem bei jüngeren Individuen und steiler Herzachse
- SV1 + R(V5 oder V6) ≥ 3,5 mV: Hinweis für LVH
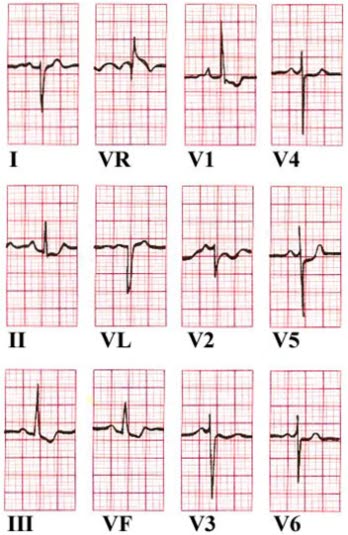
- Sokolow-Lyon-Index für rechtsventrikuläre Hypertrophie (RVH)
Rechtsventrikuläre Hypertrophie
-
- RV1 + SV5 ≥ 1,05 mV: Hinweis für RVH
Niedervoltage
- Periphere Niedervoltage: QRS in Extremitätenableitungen ≤ 0,5 mV
- Totale Niedervoltage: zusätzlich QRS in Brustwandableitungen ≤ 0,7 mV
- Adipositas, Lungenemphysem als mögliche Ursachen, Perikarderguss als wichtige Differenzialdiagnose bei entsprechender Klinik
ST-Strecke und T-Welle
Normales ST-T-Segment
- Ausdruck der Erregungsrückbildung der Kammern
- ST-Strecke normalerweise isoelektrisch
- auch aszendierende ST-Streckensenkung meistens physiologisch
- Vor allem bei jungen Männern sind aszendierende ST-Hebungen in den Abl. V1–V3 häufig zu beobachten und physiologisch.
- In Extremitätenableitungen Konkordanz von QRS-Komplex und T-Welle
- In Brustwandableitungen negative T-Welle in Abl. V1(–V2) physiologisch, im übrigen positive T-Wellen
Veränderungen der ST-Strecke
- ST-Streckenhebung
- akuter Myokardinfarkt
- Perikarditis
- Siehe EKG: Vorderwandinfarkt (STEMI).
- Siehe EKG: Perikarditis.
- ST-Streckensenkung
- unspezifische Veränderung mit vielen möglichen Ursachen (Ischämie, Hypertrophie, Schenkelblock, Medikamente, metabolische Veränderungen)
- Deszendierend, horizontal oder aszendierend? Muldenförmig?
- aszendierende ST-Streckensenkung meistens physiologisch
- muldenförmige ST-Senkung häufig bei Überdigitalisierung
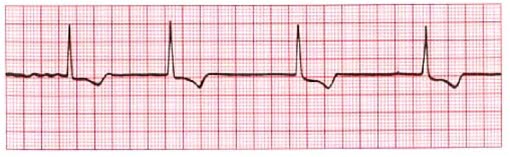
Digitalis ST
-
- Ausmaß der ST-Streckensenkung?
- pathologisch ab > 0,1 mV (> 1 mm)
- Ausmaß der ST-Streckensenkung?
Veränderungen der T-Welle
Überhöhte T-Welle
- Hyperkaliämie
- „Erstickungs-T“ bei beginnendem akutem Myokardinfarkt
- Manchmal auch bei Gesunden (Vagotonie)
Abgeflachtes T
- < 1/8 des QRS-Hauptausschlags
- Es gibt viele mögliche Ursachen (Ischämie, medikamentös, Elektrolytstörung, u. a.).
T-Negativierung
- Qualitative Feststellung einer negativen T-Welle, üblicherweise keine Quantifizierung von Breite und Höhe
- Unspezifisches Zeichen einer Schädigung mit verschiedenen möglichen Ursachen (Ischämie, Hypertrophie, Perikarditis, u. a.)
U-Wellen
- Flache Welle nach der T-Welle
- Im Allgemeinen bedeutungslos
- Kann bei Verschmelzung mit T-Welle Hinweis auf Hypokaliämie sein.
- Bei der Bestimmung der QT-Zeit U-Welle nicht versehentlich mitmessen!
QT-Zeit
- Die QT-Zeit umfasst sowohl ventrikuläre Erregungsausbreitung als auch -rückbildung.
- Die Verlängerung der QT-Zeit beinhaltet eine Gefahr ventrikulärer Tachykardien/Torsaden.
- Neben angeborenen Syndromen, Elektrolytstörungen, intrazerebralen Blutungen sind vor allem Medikamente für QT-Zeit-Verlängerungen ursächlich, z. B.:
- Antidepressiva
- Antiarrhythmika
- Antibiotika
- u. v. a.!
- QT-Zeit frequenzabhängig!
- Es sollte die frequenzkorrigierte QT-Zeit (QTc) bestimmt werden:
- Bazett-Formel: QTc = QT (s)/RR-Intervall (s)0,5
- Die Bazett-Formel wird am häufigsten verwendet.
- Fridericia-Formel: QTc = QT (s)/RR-Intervall (s)0,33
- Die Fridericia-Formel ist wahrscheinlich bei Herzfrequenz > 80/min besser.
- Bazett-Formel: QTc = QT (s)/RR-Intervall (s)0,5
- Faustregel: QTc > 500 ms pathologisch
- Es gibt keine eindeutigen, evidenzbasierten Richtlinien zum Vorgehen bei medikamentös induzierter QT-Verlängerung, folgendes Vorgehen ist sinnvoll:
- QTc > 500 ms („sicher“ pathologisch) und/oder QTc-Zunahme im Vgl. zu Vor-EKGs > 60 ms: Aus rein kardiologischer Sicht sollte die Medikation abgesetzt werden. Dies sollte ggf. mit mitbehandelnden Fachdisziplinen (meist Psychiater) besprochen werden.
- QTc 450–500 ms (Männer) bzw. 460 ms–500 ms (Frauen): Diskussion mit Kollegen der Kardiologie und Psychiatrie. Berücksichtigt werden für die weitere Entscheidung sollte auch, ob weitere Risikofaktoren für das Auftreten von Arrhythmien vorliegen wie Herzerkrankung (LV-Hypertrophie, Herzinsuffizienz), Alter > 65, Tendenz zu Bradykardien, Elektrolytstörungen. Höheres Risiko allgemein bei Frauen als bei Männern.
Weitere Informationen zum EKG
Patienteninformationen
Patienteninformationen in Deximed
Quellen
Autor*innen
- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.