Zusammenfassung
- Definition:Fraktur der knöchernen Augenhöhle.
- Häufigkeit:Bei schweren Gesichtsverletzungen häufigste Fraktur, insgesamt aber selten.
- Symptome:Schmerzen, Schwellung, abhängig von affektierten Strukturen ggf. auch Doppelbilder und Hypästhesien.
- Befunde:Schwellung, Hämatom, evtl. veränderte Bulbusposition (Enophthalmus/Exophthalmus) und eingeschränkte Augenmotilität.
- Diagnostik:CT diagnostisches Mittel der Wahl.
- Therapie:Bei asymptomatischen Patient*innen mit nicht-dislozierten Frakturen konservativ, ansonsten immer operative Rekonstruktion.
Allgemeine Informationen
Definition
- Fraktur der knöchernen Augenhöhle (Orbita)
- Isolierte Orbitabodenfrakturen
- Blow-out-Fraktur
- häufigste Form
- Orbitabodenfraktur mit Verlagerung des Orbitabodens nach kaudal
- Absinken und Einklemmen des Bulbus möglich
- Blow-in-Fraktur
- selten
- Orbitabodenfraktur mit Verlagerung des Orbitabodens in Orbita
- Blow-out-Fraktur
- Tripod-Fraktur
- kombinierte Fraktur von Sinus maxillaris, Orbitaboden oder -wand und Jochbogen
- Oft begleitende Frakturen von Mittelgesichtsknochen
Häufigkeit
- Frakturen der Orbita kommen in der Hausarztpraxis selten vor.
- Bei 10 – 25 % aller schweren Gesichtsverletzungen ist die Orbita beteiligt.
Anatomie
- Die Orbita ist die knöcherne Höhle des Augapfels und wird von sieben Knochen gebildet:
- Maxilla, Os ethmoidale, Os palatinum, Os sphenoidale, Os lacrimale, Os frontale und Os zygomaticum.
- Die 4 Begrenzungen werden bezeichnet als:
- Orbitadach (kraniale Begrenzung)
- Orbitaboden (kaudale Begrenzung)
- mediale Orbitawand
- laterale Orbitawand
Ätiologie und Pathogenese
- Ursachen: Sportunfälle, Stürze oder Rohheitsdelikte
- Da die Orbita zum „Leichtbausystem“ des Viszerokraniums mit stabilen Stützpfeilern und dünnen Seitenwänden gehört, kommt es auch bei den meisten Mittelgesichtsfrakturen zur Fraktur der Orbitawände.
Blow-out-Fraktur
- Direktes Trauma auf den Bulbus führt zu kurzzeitig massiver Druckerhöhung in der Orbita mit Bruch der fragilsten Stelle, dem Orbitaboden.
- klassisch: Faustschlag oder (Tennis-/Hockey-)Ball auf das Auge
Blow-in-Fraktur
- Direkte Krafteinwirkung auf die Kieferhöhlenvorderwand
ICD-10
- S02.1 Schädelbasisfraktur inkl. Orbitadach
- S02.3 Fraktur des Orbitabodens
- S02.8 Frakturen sonstiger Schädel- und Gesichtsschädelknochen
Diagnostik
Diagnostische Kriterien
- Klinische Hinweise auf eine Orbitafraktur sind:
- Lageveränderungen des Bulbus
- Einschränkungen der Augenmotilität
- palpable ossäre Stufen und
- eine Hyposensibilität im Versorgungsgebiet des N. infraorbitalis.
- Bei klinischem Verdacht Sicherung der Diagnose per CT
Anamnese
- Traumaanamnese
- Welcher Art war das Trauma: Schlag, harter Ball, Unfall?
- Aus welcher Richtung?
- Mit welcher Kraft?
- Aufprall wo im Gesicht?
- Symptomatik
- Schmerzen und Schwellung im Orbitabereich
- Doppelbilder bei einer Einschränkung der Augenmotilität durch die Einklemmung von den Augenmuskeln
- Sensibilitätsstörungen kaudal von Orbita bei Affektion des N. infraorbitalis
Klinische Untersuchung
- Inspektion
- Bulbusposition: Enophthalmus (Blow-out-Fraktur) oder Exophthalmus (Blow-in-Fraktur)
- Symmetrie der Gesichtshälften
- Palpation
- knöcherne Stufen
- pathologische Beweglichkeit
- Krepitation
- Funktionsprüfung
- Motilitätsüberprüfung der Augenmuskeln (6 diagnostische Blickrichtungen)
- neurologische Funktionsüberprüfungen (in jedem Fall N. infraorbitalis, sensibles Innervationsgebiet kaudal von Orbita)
- aktive und/oder passive Mundöffnung (Malokklusion?)
- Pupillenreaktion: direkte und/oder indirekte konsensuelle Pupillenreaktion bei Affektion des N. opticus gestört
Diagnostik bei Spezialist*innen
Klinische Untersuchung
- HNO-ärztliche Untersuchung inklusive Nasenendoskopie
- Augenärztliche Untersuchung zum Ausschluss okulärer Begleitverletzungen
Bildgebung
- CT der Nasennebenhöhlen ist das diagnostische Mittel der Wahl.
- Bei Vorliegen von Kontraindikationen für Strahlenbelastung (Kinder, Schwangere) kann die Sonografie Informationen über Fraktur liefern.
Indikationen zur Klinikeinweisung
- Bei Verdacht auf Orbitafraktur stationäre Einweisung
Therapie
Therapieziele
- Therapieziele gemäß der Leitlinie Laterale Mittelgesichtsfrakturen
- Erhalt der Augenfunktion in Bezug auf Sehschärfe und Motilität
- Symmetrische Rekonstruktion der anatomischen Form des Gesichtes
- Erhalt des angrenzenden sensiblen Nervs (N. infraorbitalis)
Allgemeines zur Therapie
- Die Therapie der Orbitafrakturen ists abhängig von Begleitfrakturen, Dislokation der Frakturelemente, Symptomatik und Begleiterkrankungen der Patient*innen.
- insbesondere bei älteren Patient*innen mit erhöhtem Narkoserisiko individuelle Risiko-Nutzen-Abwägung
- Konservative Therapie in der Regel bei nicht-dislozierten Frakturen und Symptomfreiheit
- Operatives Vorgehen bei allen dislozierten Frakturen sowie bei Patient*innen mit Beschwerden
Konservative Therapie
- Indikationen
- kleinflächige Orbitadefekte ohne Symptomatik und Dislokation
- Strenge Einhaltung von Verhaltensregeln wie konsequentes Schneuzverbot, weiche
Kost und Sportverbot für mindestens 6 Wochen - Regelmäßige fachärztliche Kontrolle, um das Auftreten von Komplikationen (Pseudarthrosen, verspätet auftretende Doppelbilder) frühzeitig zu erkennen und Patient*in ggf. doch noch zu operieren.
Operative Therapie
- Anatomische Rekonstruktion der Orbita
- bei isolierten Orbitabodenfrakturen oft einfache Folie oder Membran ausreichend
- Bei mehrwandigen Defekten werden häufiger formstabile Titanmeshs
eingesetzt.
- Indikationen
- Vorliegen eines Bulbustief- oder -hochstands
- Enophthalmus oder Exophthalmus
- Gewebeprolaps
- großflächige Defekte
- Doppelbilder
- persistierende Hypästhesie
- Notfallmäßige Operation
- bei Hinweisen auf Einklemmung der Augenmuskeln oder Optikusaffektion
- persistierender orbitokardialer Reflex (Abfall Blutdruck und Herzfrequenz durch Druckerhöhung in Orbita), oft mit Übelkeit und Erbrechen
- Dringliche Operation
- bei Einklemmung von Weichteilen
- Ansonsten sollte die Primärrekonstruktion nach einem Schwellungsrückgang innerhalb von spätestens 5–15 Tagen nach Trauma erfolgen.,
Verlauf, Komplikationen und Prognose
Verlauf
- Bei Inkarzeration von Augenmuskeln kann innerhalb von 24 Stunden eine irreversible Fibrosierung des Muskels auftreten.
- Bei Retrobulbärhämatom kann ein orbitales Kompartmentsyndrom entstehen, das innerhalb kürzester Zeit zum Visusverlust durch Kompression des N. opticus führen kann.
- Deswegen sollten Visuskontrollen direkt nach dem Trauma und nach operativer Versorgung zunächst über mehrere Stunden alle 30 min, dann stündlich risikoadaptiert (Hypertonie, Einnahme von Blutverdünnern) durch geschultes Pflegepersonal erfolgen.
Komplikationen
- Retrobulbäres Hämatom, das zu Visusverlust führen kann.
- Persistierende Hyposensibilität im Versorgungsgebiet des N. infraorbitalis
- Persistierende Augenmotilitätsstörung/Doppelbildsehen
- Pseudarthrose
- Gesichtsasymmetrie
Prognose
- Die Prognose ist abhängig vom Grad der Dislokation, den Begleitverletzungen und dem Patientenalter.
- Bei inadäquater Therapie kann durch die Einklemmung und damit Schädigung feiner Strukturen (N. infraorbitalis, N. opticus, Augenmuskeln) ein hoher Verlust an Lebensqualität auftreten.
- Daher sollten Orbitafrakturen zeitnah von Mittelgesichtschirurg*innen gesehen, bewertet und ggf. operativ versorgt werden.
- Postoperative Sensibilitätsstörungen vom N. infraorbitalis bilden sich in der Regel innerhalb weniger Monate zurück.
Illustrationen
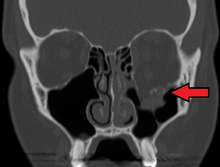
CT der Nasennebenhöhlen mit Orbitabodenfraktur links (Quelle: Wikipedia)
Quellen
Literatur
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung, Allgemeinmedizin, Frankfurt