Was sind Gonaden? Wo wird Testosteron produziert?
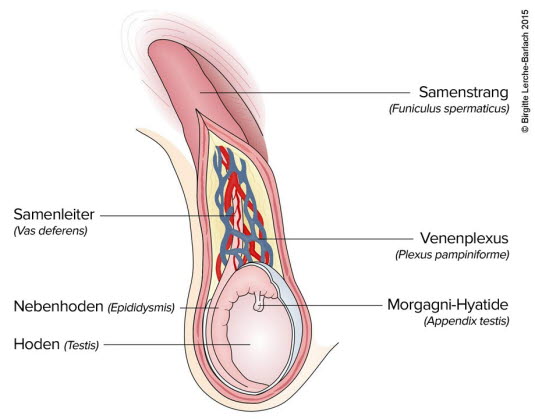
Der Begriff Gonaden (aus dem Griechischen: gone „Geschlecht“, „Erzeugung“, „Samen“ und aden „Drüse“) bezeichnet die Keim- oder Geschlechtsdrüsen. Bei Männern bezieht er sich auf die Hoden (Testes), bei Frauen auf die Eierstöcke (Ovarien).
In den Hoden wird die überwiegende Menge des männlichen Geschlechtshormons Testosteron gebildet und in den Blutkreislauf abgegeben.
Die Steuerung der Testosteronproduktion wird durch die Ausschüttung von LH (Luteinisierendes Hormon) aus der Hirnanhangsdrüse (Hypophyse) reguliert. Die Hypophyse wiederum wird ebenfalls über Hormone (Gonadotropin-Releasing-Hormon = GnRH) durch ein übergeordnetes Zentrum, den Hypothalamus, gesteuert. Der Sinn dieses Regelkreises kann folgendermaßen erklärt werden: Liegt zu wenig Testosteron vor, wird dies an die übergeordneten Zentren rückgemeldet. Diese reagieren ihrerseits mit einer erhöhten Produktion von GnRH und LH, welche wiederum die Hoden stimulieren. Im entgegengesetzten Fall kann eine zu starke Testosteronproduktion die Ausschüttung der Hormone der übergeordneten Zentren unterdrücken. So soll sichergestellt werden, dass weder zu viel, noch zu wenig Testosteron im Körper vorliegt. Neben der Testosteronproduktion wird durch den gleichen Regelkreis auch die Produktion der Samenzellen (Spermien) reguliert. Statt LH ist hierfür FSH (Follikel-stimulierendes Hormon) aus der Hypophyse verantwortlich. Auch äußere Einflüsse können den Regelkreis beeinflussen.
Wie wirkt Testosteron?
Testosteron ist ein Sexualhormon (Androgen), welches sowohl von Männern als auch von Frauen ausgeschüttet wird, jedoch in unterschiedlicher Konzentration. Es ist bei der Entwicklung im Mutterleib neben anderen Hormonen für die Entwicklung der äußeren männlichen Geschlechtsmerkmale zuständig. Während der Pubertät ist Testosteron u. a. für den Bartwuchs, die Körperbehaarung, die tiefer werdende Stimme sowie das Größenwachstum von Penis und Hoden zuständig. Neben dem sexuellen Lustempfinden (Libido) steigert Testosteron außerdem z. B. den Aufbau von Muskel und Knochen sowie die Bildung roter Blutkörperchen.
Was ist Hypogonadismus?
Der Hypogonadismus zählt zu den endokrinen Funktionsstörungen. Hypogonadismus bedeutet, dass der Hoden nicht genug Testosteron produziert und somit ein Mangel an Testosteron vorliegt. Die Auswirkungen eines Hypogonadismus sind verschieden, je nachdem zu welchem Zeitpunkt sie auftreten: Vor oder nach der Pubertät, oder im höheren Lebensalter (sog. Late-Onset-Hypogonadismus).
Es können mehrere Formen des Hypogonadismus unterschieden werden. Anhand der verschiedenen Ebenen des Regelkreises kann eine Einteilung getroffen werden. Je nachdem welche Ebene von einer Störung betroffen ist, spricht von primärem, sekundärem oder tertiärem Hypogonadismus.
Primärer Hypogonadismus meint, dass die Ursache der verminderten Produktion im Hoden selbst liegt. Der Hypothalamus und die Hypophyse versuchen in der Regel dem entgegenzusteuern, indem sie vermehrt GnRH und LH produzieren. Man spricht deshalb auch von einem hypergonadotropen Hypogonadismus, hypergonadotrop als Ausdruck der vermehrten (hyper) Produktion von hoden-stimulierenden Hormonen (Gonadotropine = LH, FSH). Dennoch reagiert der Hoden nicht mit einer Steigerung der Testosteronproduktion. Ursachen können z. B. eine vorhergehende Infektion (z. B. durch Masern, HIV) bzw. Entzündung des Hodens (Orchitis), äußere Verletzungen sowie eine Strahlentherapie oder eine Chemotherapie bei Krebserkrankungen sein. Es gibt auch angeborene Ursachen für einen Hypogonadismus, z. B. das Klinefelter-Syndrom.
Ein sekundärer Hypogonadismus bedeutet, dass die Störung auf der Ebene der Hypophyse liegt. Es wird zu wenig LH (und FSH) ausgeschüttet, wodurch der Hoden weniger stimuliert wird. Hier liegt also ein hypogonadotroper Hypogonadismus mit wenigen Gonadotropinen vor. Als Ursache kommen u. a. Erkrankungen der Hypophyse (z. B. Infektionen, Verletzungen, gut- oder bösartige Tumoren, Prolaktinom), bestimmte Medikamente, Stoffwechselstörungen wie Diabetes sowie Adipositas infrage. Manchmal lässt sich keine eindeutige Ursache benennen.
Beim tertiären Hypogonadismus liegt das Problem auf der Ebene des Hypothalamus, sprich in einer verminderten Ausschüttung von GnRH.
Symptome
Die Symptome sind abhängig davon, ob der Hypogonadismus vor oder nach der Pubertät auftritt. Handelt es sich um einen angeborenen Hypogonadismus, ist eine Entwicklungsverzögerung die Folge. Die normale Pubertät, bei der es zur Ausbildung maskuliner Züge kommt, bleibt aus. Ohne Therapie entsteht ein typischer Körperbau mit fehlendem Bartwuchs, langen Gliedmaßen, dem Wachstum der Brustdrüse (Gynäkomastie) und kleinen Geschlechtsteilen. Zudem besteht ggf. eine hohe Stimmlage. Die Ausprägung der Symptome ist variabel.
Tritt der Hypogonadismus erst nach der Pubertät auf, so zeigen sich andere Symptome. Dazu gehören ein verminderter Sexualtrieb (Libido), ein eingeschränktes Erektionsvermögens (erektile Dysfunktion), Hitzewallungen, Schlaflosigkeit, schnelle Erschöpfbarkeit sowie Müdigkeit. Andere Symptome können eine zunehmende Adipositas, Gynäkomastie, Kopfschmerzen und je nach Ursache ggf. weitere Symptome sein. Später zeigen sich Symptome wie eine allgemeine Schwäche, eine reduzierte Muskelkraft und -masse sowie Knochendichte, Muskel- und Gelenkschmerzen, reduzierte Körperbehaarung, Blutarmut (Anämie) sowie eine Neigung zu Depressionen.
Diagnostik
Neben der Schilderung der Beschwerden kann die körperliche Untersuchung den Verdacht auf einen Hypogonadismus erhärten. Die Diagnose wird letztlich anhand der entsprechenden Hormonwerte (u. a. Testosteron, LH, FSH) gestellt. Ggf. finden Stimulationstests statt, bei denen z. B. GnRH eingenommen und anschließend der Testosteronspiegel gemessen wird. In der Regel werden die Hoden (mittels Ultraschall) untersucht. Ggf. werden weitere Untersuchungen vorgenommen, um die Ursache des Hypogonadismus zu klären. Hier kommen bspw. Chromosomenanalysen oder die Bestimmung weiterer Blutwerte (u. a. Blutbild, Leber-, Entzündungs-, Nierenwerte) in Frage.
Besteht ein unerfüllter Kinderwunsch, kann ggf. die Untersuchung des Spermas (Spermiogramm) sinnvoll sein. Diese und weitere Untersuchungen erfolgen beim Spezialisten.
Therapie
Meist kann die Ursache eines (primären) Hypogonadismus nicht therapiert werden. Liegen einem sekundären Hypogonadismus allerdings Tumoren der Hypophyse zugrunde (z. B. Hypophysenadenom), kann ggf. durch eine Operation des Tumors der Hypogonadismus therapiert werden.
Durch eine Testosteronbehandlung kann der Testosteronmangel ausgeglichen werden. Wenn der Hypogonadimus vor der Pubertät einsetzt, soll hiermit die Entwicklung eines Hypogonadismus-typischen Körperbaus verhindert werden. Tritt der Hypogonadismus im Erwachsenenalter auf, können durch einen Testosteronersatz Symptome wie Libidoverlust, erektile Dysfunktion, Müdigkeit und Muskelverlust behandelt werden. Testosteron kann wahlweise u. a. über eine Injektion, als Depotpflaster oder in Form eines Gels verabreicht werden. Ziel ist es, einen langfristig konstanten Testosteronspiegel im Körper zu erreichen. Falls ein unerfüllter Kinderwunsch besteht, können Gonadotropine verabreicht werden.
Eine Testosteronersatztherapie kann auch andere Organsysteme des Körpers beeinflussen. Es kann zu einer Verdickung des Blutes infolge einer Zunahme der roten Blutkörperchen (Erythrozyten) kommen. Hautprobleme können auftreten. Durch die Testosteronzufuhr kann es zudem zu einer Hodenverkleinerung und zu einer Verringerung der Fruchtbarkeit kommen. Letztere sind in der Regel nach dem Absetzen der Therapie rückläufig. Eine Testosteronbehandlung darf nicht durchgeführt werden, wenn ein Prostatakarzinom bekannt ist. Aufgrund der möglichen Nebenwirkungen bedarf es regelmäßiger Kontrolluntersuchungen.
Der altersbedingte Hypogonadismus (Late-Onset-Hypogonadismus) wird vorrangig durch eine Veränderung des Lebensstils behandelt. Vermehrte körperliche Aktivität und Gewichtsreduktion sind die ersten Schritte. Durch diese Maßnahmen kann der Testosteronspiegel oft schon deutlich erhöht werden.
Weitere Informationen
- Klinefelter-Syndrom
- Erektile Dysfunktion (Potenzstörung)
- Unerfüllter Kinderwunsch
- Hypogonadismus beim Mann – Informationen für ärztliches Personal
- Testosteronbehandlung – Informationen für ärztliches Personal
Autoren
- Marleen Mayer, Ärztin, Mannheim
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Hypogonadismus bei Männern. References are shown below.
- Dohle GR, Arver S, Bettocchi C et al. Leitlinie Männlicher Hypogonadismus. J Reproduktionsmed Endokrinol 2019; 17: 66–85. www.kup.at
- Deutsche Gesellschaft für Kinderendokrinologie und -diabetologie (DGKED). Pubertas tarda und Hypogonadismus. AWMF-Leitlinie Nr. 174-022. S1, Stand 2021. www.awmf.org
- Welliver C. Hypogonadism in men. BMJ Best Practice. Last reviewed: 16 Jul 2022; last updated: 01 May 2018. bestpractice.bmj.com
- Anaissie J, DeLay KJ, Wang W, Hatzichristodoulou G, Hellstrom WJ. Testosterone deficiency in adults and corresponding treatment patterns across the globe. Transl Androl Urol 2017; 6: 183-191. PMID: 28540225 PubMed
- Deutsches Institut für Medizinische Dokumentation und Information (DIMDI): ICD-10-GM Version 2022. Stand 17.09.2021; letzter Zugriff 29.08.2022 www.dimdi.de
- Xu C, Marino L, Pitteloud N. Hypogonadismus beim Mann. SWISS MEDICAL FORUM – SCHWEIZERISCHES MEDIZIN-FORUM 2015; 15: 218-24. www.medicalforum.ch
- Corona G, Rastrelli G, Morgentaler A, et al. Meta-analysis of Results of Testosterone Therapy on Sexual Function Based on International Index of Erectile Function Scores. Eur Urol 2017. pmid:28434676 www.ncbi.nlm.nih.gov
- Snyder PJ, Bhasin S, Cunningham GR, et al. Effects of testosterone treatment in older men. N Engl J Med 2016; 374: 611. pmid:26886521 PubMed
- Resnick SM, Matsumoto AM, Stephens-Shields AJ, et al. Testosterone treatment and cognitive function in older men with low testosterone and age-associated memory impairment. JAMA 2017; 317(7): 717-727. doi:10.1001/jama.2016.21044 DOI
- Budoff MJ, Ellenberg SS, Cora EL, et al. Testosterone treatment and coronary artery plaque volume in older men with low testosterone. JAMA 2017; 317(7): 708-716. doi:doi:10.1001/jama.2016.21043 DOI
- Vigen R, O’Donnell CI, Barón AE, et al. Association of testosterone therapy with mortality, myocardial infarction, and stroke in men with low testosterone levels. JAMA 2013; 310: 1829-36. pubmed.ncbi.nlm.nih.gov
- Pharmacovigilance Risk Assessment Committee (PRAC). European Medicines Agency. PRAC review does not confirm increase in heart problems with testosterone medicines. 10/10/2014 www.ema.europa.eu
- Walker RF, Zakai NA, MacLehose RF, et al. Association of Testosterone Therapy With Risk of Venous Thromboembolism Among Men With and Without Hypogonadism. JAMA Intern Med 2019. pmid:31710339. www.ncbi.nlm.nih.gov