Zusammenfassung
- Definition:Sonderform der akuten Otitis media, bei der sich Bläschen auf dem Trommelfell bilden.
- Häufigkeit:Tritt begleitend bei ca. 5 % der Fälle von akuter Otitis media bei Kindern unter 2 Jahren auf, kann aber auch bei älteren Kindern und Erwachsenen vorkommen.
- Symptome:Starke Ohrenschmerzen, die meist stärker ausgeprägt sind als bei einer reinen Otitis media oder externa.
- Befunde:Otoskopischer Nachweis bullöser, mit Flüssigkeit gefüllter, bläulich-livider Veränderungen auf dem Trommelfell.
- Diagnostik:Keine ergänzenden Untersuchungen erforderlich.
- Therapie:Entsprechend einer akuten Otitis media ohne Bullae symptomatisch, ggf. antibiotische Therapie.
- Prävention:Stillen. Vermeidung von Risikofaktoren wie Zigarettenrauch-Exposition und Schnullern.
Allgemeine Informationen
Definition
- Akute Mittelohrentzündung, begleitet von einer Bläschenbildung auf dem Trommelfell1
- Myringitis kann sich auf dem Boden einer Otitis media durch Viren oder Bakterien (besonders Streptococcus pneumoniae oder Mykoplasmen) entwickeln.2
Häufigkeit
- Tritt bei etwa 5 % der Fälle von akuter Mittelohrentzündung bei Kindern unter 2 Jahren auf, kann jedoch auch bei älteren Kindern und Erwachsenen beobachtet werden.3
Ätiologie und Pathogenese
- Prävalenzen von Viren, Bakterien und Mykoplasmen scheinen sich bei der bullösen Myringitis nicht wesentlich von denen bei der nichtbullösen Otitis media zu unterscheiden.3-5
- Die Erkrankung tritt in der Regel in Verbindung mit einer akuten Otitis media auf.
- In den meisten Fällen von akuter Myringitis lässt sich ein bakterielles Pathogen in der Mittelohrflüssigkeit nachweisen, die Rolle von Atemwegsviren ist noch ungeklärt.3
- Bei Erwachsenen besteht möglicherweise ein Zusammenhang mit Herpesinfektionen.
Prädisponierende Faktoren
- Häufiger im Anschluss an Erkältungen oder eine Influenza-Infektion zu beobachten.
- Folgende Situationen scheinen bei Kleinstkindern zu prädisponieren:
- ungestillte Kinder
- Zigarettenrauch-Exposition
- übermäßiges Schnullern
ICD-10
- H73.-Sonstige Krankheiten des Trommelfells
- H73.0 Akute Myringitis
- inkl. akute Tympanitis, bullöse Myringitis
- exkl. mit Otitis media (H65-H66)
- H73.0 Akute Myringitis
Diagnostik
Diagnostische Kriterien
- Typische Befunde mit Rötung und Bläschen auf dem Trommelfell
Differenzialdiagnosen
- Zoster bei Erwachsenen
- Sekretorische Otitis (Seromukotympanon): Sekretion, aber keine Infektion
- Otitis externa
- Tragusdruckschmerz
- Schmerz bei Zug am Ohrläppchen
- Gerötetes Trommelfell bei Kleinkindern, die schreien/weinen.
Anamnese
- Starke Ohrenschmerzen, in der Regel stärker ausgeprägt als bei einer isolierten Otitis media oder externa.4,6
- Plötzlich auftretende Schmerzen können 24–48 Stunden persistieren.
- Meist akuter Beginn der Krankheit: Fieber, Krankheitsgefühl, Irritabilität
- Häufig Zeichen und Symptome einer Mittelohrentzündung: Rötung des Trommelfells und Otalgie
- Häufig vorangegangene Erkältung
- Evtl. Fieber 38‒39 °C, eingeschränktes Hörvermögen
- Bei spontaner Perforation des Trommelfells meist Schmerzabnahme, und es läuft Sekret aus dem Gehörgang.
Klinische Untersuchung
- Bullöse, flüssigkeitsgefüllte, bläulich-livide Veränderungen des Trommelfells
- Zuweilen finden sich hämorrhagische Bläschen.5
- Schwerhörigkeit und Fieber können eher für eine bakterielle Ursache sprechen.
- Die Diagnose stützt sich auf die otoskopische Darstellung von Bläschen auf dem Trommelfell.
- Vorgehen bei Otoskopie:
- zur Inspektion des Gehörganges Ohrmuschel nach hinten oben ziehen und obliterierende Zerumenpfropfen entfernen
- Freie Sicht sollte allerdings nicht erzwungen werden.
- immer beide Trommelfelle untersuchen und vergleichen
- Dabei ist zur Beurteilung auf gute Ausleuchtung zu achten.
- Grundsätzlich sollte vermutlich gesundes Ohr zuerst untersucht werden (besonders bei Kleinkindern, Kooperation!); insbesondere, wenn der Ohrtrichter nicht gewechselt wird, um eine mögliche Keimverschleppung zu vermeiden.
- zur Inspektion des Gehörganges Ohrmuschel nach hinten oben ziehen und obliterierende Zerumenpfropfen entfernen
Weiter Untersuchungen in der Hausarztpraxis
- Blutuntersuchungen: nicht routinemäßig empfohlen
Diagnostik bei Spezialist*innen
- Tympanometrie: Kann die Diagnose unterstützen, weist aber nur begrenzte Spezifität auf; im Übrigen verändert sich dadurch kaum die Behandlungsstrategie.
- Mikrobiologische Untersuchung: Bei erheblich komplizierenden und rezidivierenden Otitiden sollte durch HNO-Ärzt*innen eine mikrobiologische Diagnostik angestrebt werden.
Indikationen zur Überweisung
- In der Regel ist eine Überweisung nicht erforderlich.
- Eine HNO-ärztliche Überweisung kann sinnvoll sein bei:
- Verschlechterung trotz antibiotischer Therapie
- rezidivierender AOM
- nicht einsehbarem Trommelfell bzw. Unsicherheit der Diagnose
- einliegendem Paukenröhrchen
- V. a. Tonsillenhyperplasie bzw. adenoide Vegetationen.
- Indikationen zur Einweisung bei:
- Komplikationen, wie z. B. Mastoiditis
- frustraner oraler antibiotischer Therapie (Kinder mit starkem Erbrechen oder Säuglinge < 6 Monate)
- Patient*innen mit Z. n. Cochlea-Implantat in den letzten 2 Monaten.
Therapie
Allgemeines zur Therapie
- Die Therapie gleicht jener der akuten Mittelohrentzündung ohne Bullae.
- Analgetika (häufig potentere Analgetika als bei akuter Mittelohrentzündung notwendig)7
- Evtl. Punktion
- Antibiotika nur bei infektiösen Komplikationen
Empfehlungen für Patient*innen
- Eine Höherlagerung des Kopfes kann die Schmerzen etwas lindern.
- Schmerzmittel nach Bedarf, nicht mehr als angegebene maximale Dosis
- Abschwellende Nasensprays und Kaugummikauen (bei größeren Kindern) können die Belüftung der Tuba Eustachii verbessern, sodass Sekret aus Mittelohr besser abfließen kann.
- Körperliche Schonung
- Ausreichende Flüssigkeitszufuhr
- Zuwendung für schmerzgeplagte (meist jüngere) Patient*innen
Medikamentöse Therapie
- Bei immunkompetenten Patient*innen selbstlimitierend und keine regelhafte Antibiotikatherapie nötig
- Oft ist eine analgetische Behandlung erforderlich, z. B.:2
- Einsatz von Paracetamol oder Ibuprofen
- Ibuprofen möglicherweise etwas stärker schmerzlindernd
- Nachteil: Anwendung als Saft erst ab 6. Lebensmonat möglich
- Paracetamol: Dosierung max. 60 mg/kg KG/d, verteilt auf 3–4 Gaben pro Tag
- Ibuprofen: Dosierung max. 20–30 mg/kg KG/d (laut Fachinformation max. 30 mg/kg KG/d), verteilt auf 3–4 Gaben pro Tag
- Acetylsalicylsäure: wegen Gefahr des Reye-Syndroms bei Virusinfekten zur Analgesie bei Kindern nicht empfohlen
- Nasentropfen: Pathophysiologisch betrachtet ist ein Nutzen vorstellbar, insbesondere bei Rhinitis.
- Durch Abschwellung der Nasenschleimhaut werden ein besserer Abfluss, verbesserte Flüssigkeitsaufnahme des Kindes und besserer Schlaf vermutet.
- Einsatz von Paracetamol oder Ibuprofen
Antibiotische Therapie
- Indikation für Antibiotika nur bei:
- schwerer Otitis media
- in den ersten 6 Lebensmonaten
- in den ersten 2 Lebensjahren bei beidseitiger Myringitis
- Otorrhö mit persistierenden Beschwerden (Schmerzen und/oder Fieber)
- Patient*innen mit Risikofaktoren, u. a. Immundefizienz, schwere Grundkrankheiten, Influenza, Paukenröhrchen, kraniale Fehlbildungen
- Da sich Virus-, Bakterien- oder Mykoplasmeninfektionen schwer voneinander abgrenzen lassen, werden allgemein gegen Otitis-media-Erreger wirksame Antibiotika verordnet.
- Bei Indikation für ein Antibiotikum
- Mittel der Wahl
- Amoxicillin 50–90 mg/kg KG in 2–3 Einzeldosen oral
- Dosis kann auf 80–90 mg/kg KG/d erhöht werden bei Kindern, die in letzten 30 Tagen mit Ampicillin vorbehandelt waren bzw. einen kürzlichen Aufenthalt in Ländern mit hohen Raten an Penicillin-resistenten Pneumokokken hatten.
- Kombination mit Clavulansäure nur bei bekannten Resistenzen gegen Beta-Laktamase-bildende Keime oder Therapieversagen erwägen.
- Mittel der 2. Wahl
- orales Cephalosporin der 2. Generation, z. B. Cefuroxim 20–30 mg/kg KG/d
- bei Vorliegen von Allergien gegen Penicilline/Cephalosporine: Makrolid z. B. Erythromycin über 7 Tage
- Aminopenicillin+ Betalaktamase-Inhibitor
- Cotrimoxazol (Erwachsene)
- Doxycyclin (ab 9. Lebensjahr)
- Mittel der Wahl
- Bei Vorliegen von Risikofaktoren und wiederholten Rezidiven
- Aminopenicillin + Betalaktamase-Inhibitor – oder –
- Cefpodoxim (Cephalosporin der 3. Generation)
Therapie durch HNO-Ärzt*innen
- Ggf. Eröffnen der Bläschen mit einem Myringotom zur Schmerzlinderung2
Prävention
- Für Neugeborene: Stillen, Vermeidung von Risikofaktoren wie Zigarettenrauch-Exposition und Schnullern
Impfungen
- Haemophilus influenzae
- Für alle Kinder wird heutzutage eine Impfung gegen Haemophilus influenzae Typ B empfohlen (u. a. Erreger von Epiglottitis, Meningitis, Pneumonie).
- Pneumokokken
- International nach Einführung der Pneumokokken-Impfung gibt es für Kinder eine gering rückläufige Tendenz für die Häufigkeit der Otitis media und Myringitis.
Verlauf, Komplikationen und Prognose
Verlauf
- Hält einige Tage an.
- Es kommt in der Regel im Laufe von 1–2 Tagen zur spontanen Perforation der Bläschen.
Komplikationen
- Ernsthafte Komplikationen sind sehr selten.
- Häufigste Komplikationen sind:
- Einschränkungen des Hörvermögens durch Paukenhöhlenerguss und Perforation des Trommelfells
- sekretorische Otitis media
- chronische Mittelohrentzündung
- Schallleitungsschwerhörigkeit
- Mastoiditis
Prognose
- Gut
- Zoster kann den Nervus facialis affizieren.
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
- Harmlose und ungefährliche Erkrankung, die spontan heilt.
Patienteninformationen in Deximed
Illustrationen
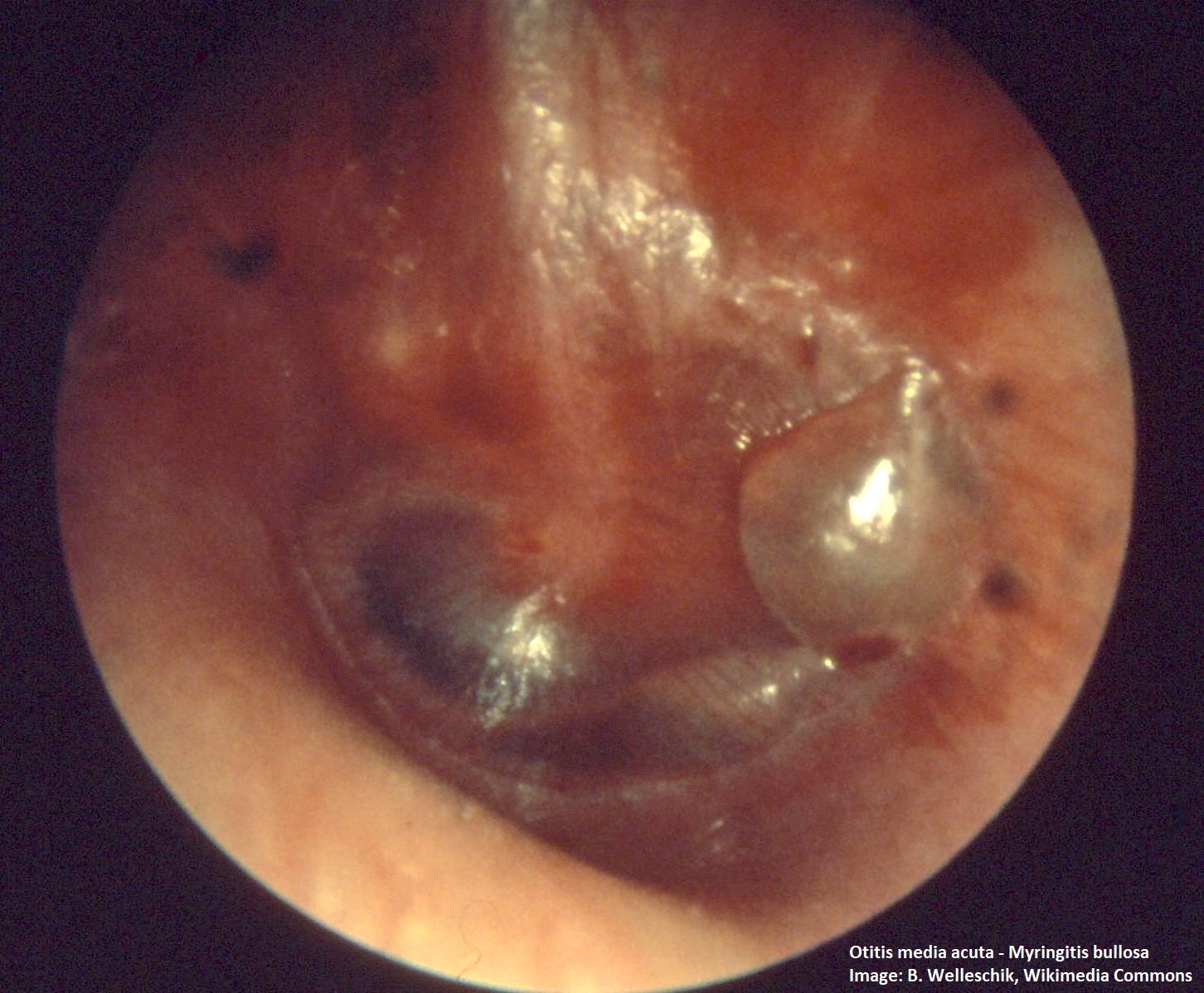
Myringitis (Quelle: Wikipedia)
Quellen
Literatur
- Klein JO, Pelton S. Acute otitis media in children: Epidemiology, microbiology, clinical manifestations, and complications. UpToDate, last updated Nov, 2021. UpToDate
- Miyamoto RT. Bullöse Myringitis. Indiana University School of Medicine. 2019. www.msdmanuals.com. www.msdmanuals.com
- Chung J, Lee DY, Kim YH. Management of myringitis: Current concepts and review. Laryngoscope. 2018 Sep;128(9):2157-2162. doi: 10.1002/lary.27179. Epub 2018 Mar 24. PMID: 29573362. https://onlinelibrary.wiley.com. onlinelibrary.wiley.com
- McCormick DP, Saeed KA, Pittman C, et al. Bullous myringitis: a case-control study. Pediatrics 2003; 112: 982. pubmed.ncbi.nlm.nih.gov
- Kotikoski MJ, Kleemola M, Palmu AA. No evidence of Mycoplasma pneumoniae in acute myringitis. Pediatr Infect Dis J 2004; 23: 465. PubMed
- Hausdorff WP, Yothers G, Dagan R, et al. Multinational study of pneumococcal serotypes causing acute otitis media in children. Pediatr Infect Dis J 2002; 21: 1008. PubMed
- Kasinathan S, Kondamudi NP. Bullous Myringitis. 2021 Mar 16. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan–. PMID: 31971705. www.ncbi.nlm.nih.gov. www.ncbi.nlm.nih.gov
Autor*innen
- Moritz Paar, Dr. med., Facharzt für Allgemeinmedizin, Münster