Zusammenfassung
- Definition:Blutung aus der Nase.
- Häufigkeit:Bis zu 60 % der Bevölkerung sind im Laufe ihres Lebens von Nasenbluten betroffen.
- Befunde:Nasenblutung, evtl. hoher Blutdruck, vorhergegangenes Trauma.
- Diagnostik:Blutdruck und Puls, zur Abklärung der Blutungsquelle ggf. Endoskopie.
- Therapie:Die Blutung sistiert meist spontan. Bei persistierenden Blutungen stationäre Einweisung bzw. Behandlung durch HNO-Ärzt*in erforderlich.
Allgemeine Informationen
Definition
- Als Epistaxis bezeichnet man eine Blutung aus der Nase, entweder aus dem vorderen (am häufigsten) oder hinteren Nasenbereich.1
- Meist tritt Nasenbluten in leichter Form auf und kann mittels einfacher Maßnahmen gestillt werden.
- Schwerere Formen bis hin zu lebensbedrohlichen Blutungen können eine stationäre und ggf. operative Therapie erforderlich machen.
- Tritt häufig rezidivierend auf.
Häufigkeit
- Bis zu 60 % der Bevölkerung sind im Laufe ihres Lebens von Nasenbluten betroffen.2
- Alter und Geschlecht
- In den meisten Fällen (ca. 90 %) treten die Blutungen im vorderen Bereich der Nase ausgehend vom Locus Kiesselbachii auf.1,3
Anatomie
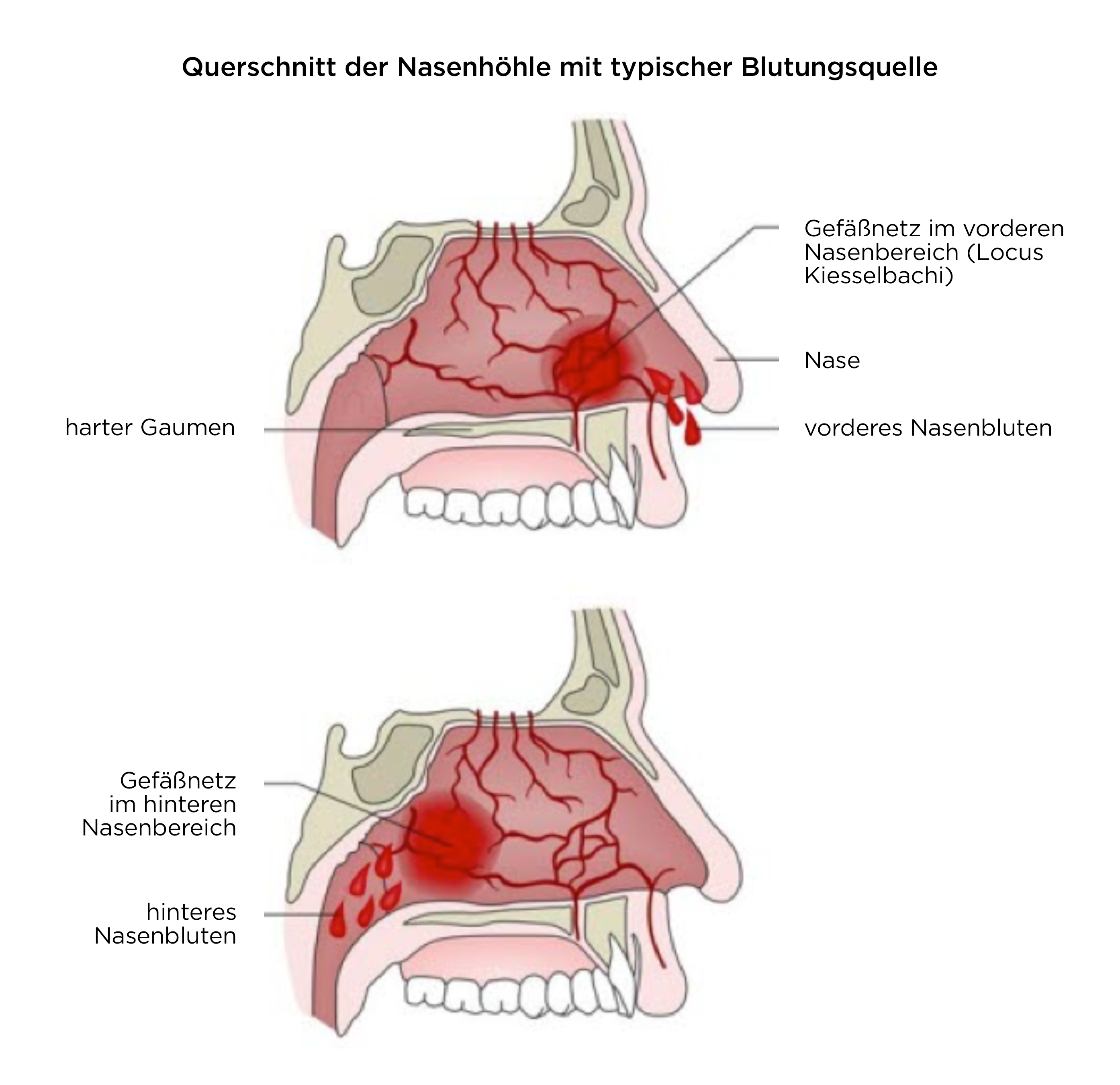
Querschnitt der Nasenhöhle mit typischer Blutungsquelle
- Die Nase ist durch die Zweige der A. carotis interna und die fazialen und internen maxillaren Zweige der A. carotis externa stark durchblutet.1
- Der Locus Kiesselbachii im vorderen Bereich wird aus Ästen beider Hauptarterien gespeist.1
- Blutungen im hinteren Bereich (5–10 % der Fälle)
- Blutungen im hinteren Nasenbereich sind in der Regel entlang des Nasenseptums oder der lateralen Nasenwand lokalisiert und werden von Ästen der A. maxillaris interna, A. sphenopalatina und Aa. palatinae gespeist.1
- Die Lokalisation der Blutung ist wichtig wegen der unterschiedlichen Versorgungsweisen bei vorderer und hinterer Blutung.1
Ätiologie und Pathogenese
- Traumatisch
- Schlag/Druck auf die Nase
- Bei kleineren Nasentraumen kommt es zu Nasenbluten im vorderen Bereich, größere Traumen können zu schweren arteriellen Blutungen im hinteren Nasenbereich führen.
- mechanisch (Nasebohren): häufigste Ursache
- Fremdkörper in der Nase
- iatrogen (nasale Sonde, chirurgische Intervention)
- Schlag/Druck auf die Nase
- Lokale Ursachen
- Formstörungen der Nase
- Entzündung der Nasenhöhle/Nebenhöhlen (Rhinosinusitis)
- trockene Schleimhaut (Rhinitis sicca)
- allergische Rhinitis
- Schleimhautveränderungen durch Medikamente, insbesondere steroidales Nasenspray
- intranasaler Drogenkonsum
- neoplastische Veränderungen
- Hämangiom der Nase
- juveniles Nasenrachenfibrom
- malignes Melanom
- Nasopharynxkarzinom
- Systemische Ursachen – erhöhte Blutungsneigung bei:
- Hämophilie und anderen Blutgerinnungsstörungen
- Leukämie
- Lebererkrankungen, z. B. Zirrhose
- Thrombozytopenie
- Einnahme von Antikoagulanzien
- Morbus Osler (hereditäre hämorrhagische Teleangiektasie)
- Im Rahmen von allgemeinen degenerativen Gefäßveränderungen kann es bei älteren Menschen zu schweren hinteren Blutungen kommen.
- Idiopathisch – ohne bekannte Ursache4
Prädisponierende Faktoren
- Hypertonie
- Zum Zeitpunkt der Epistaxis findet man häufig einen erhöhten Blutdruck, dieser scheint aber nicht die unmittelbare Ursache der Epistaxis zu sein.5
- Niedrige Luftfeuchtigkeit, trockene kalte Jahreszeit
- Allergene
- Blutverdünnende Medikamente6
- Etwa 24–33 % aller hospitalisierten Epistaxis-Patient*innen nehmen Antikoagulanzien und/oder Thrombozytenaggregationshemmer ein.2
ICPC-2
- R06 Nasenbluten/Epistaxis
ICD-10
- R04 Blutung aus den Atemwegen
- R04.0 Epistaxis
Diagnostik
Diagnostische Kriterien
- Blutung aus der Nase
- Die Abgrenzung bei massiven Blutungen zu einer Blutung aus dem Gastrointestinaltrakt kann schwierig sein.
Anamnese
- Beginn und Intensität der Blutung
- Vorerkrankungen, Medikamenteneinnahme (insbesondere Antikoagulanzien)
Klinische Untersuchung
- Bei näherem Patientenkontakt ist auf ausreichenden Selbstschutz durch das Tragen einer Schutzbrille, eines Kittels, von Handschuhen und einer Gesichtsmaske zu achten.
- Blutdruck und Puls
Weitere Untersuchungen in der Hausarztpraxis
Labor
- Bei starken Blutungen: Hb
- Bei Verdacht auf eine schwere Grunderkrankung:
- Bei Verdacht auf Blutgerinnungsstörungen Thrombozyten, INR, PTT
Diagnostik bei Spezialist*innen
Endoskopie
- Vordere und hintere Rhinoskopie, um die Blutungsquelle zu bestimmen.
MRT/CT
- Bei klinisch stabilem, nicht stillbarem oder rezidivierendem Nasenbluten zur Abklärung einer Entzündung, nach einem Trauma oder bei Verdacht auf einen Tumor
Angiografie
- Bei unstillbarer Blutung: Angiografie mit ggf. Embolisation
Indikationen zur Überweisung
- Blutungen, die sich nicht stillen lassen:
- kreislaufstabile Patient*in: niedergelassene HNO-Ärzt*in
- kreislaufinstabile Patient*in: HNO-Fachklinik.
- Wiederholte schwere Blutungen
- Bei Verdacht auf eine schwere Grunderkrankung oder Neubildungen
Therapie
Therapieziele
- Die Blutung stillen und Rezidiven vorbeugen.
- Schwere Erkrankung ausschließen.
Allgemeines zur Therapie
- Die meisten Blutungen lassen sich stillen, indem der weiche Teil der unteren Nase komprimiert wird, entweder mit Daumen und Zeigefinger oder mit Nasenklammer, kontinuierlich für 15–20 min.
- Bei schweren Blutungen Vorgehen nach ABCDE-Schema mit Sicherung der Atemwege und Atmung, bei Volumenmangel i. v. Zugang und Volumensubstitution
- Antihypertensive Therapie: Nach mehrmaligen Messen von Blutdruckwerten über 180/120 mmHg (siehe Artikel Hypertensive Gefahrensituation) wird eine orale medikamentöse Blutdrucksenkung empfohlen, z. B. Captopril 25 mg p. o. oder Nitroglycrin 0,8 mg s. l.2
- Bei schweren Blutungen ggf. Tamponade
Erste Hilfe
- Aufrecht hinsetzen und den Kopf nach vorne beugen.
- Ein Gefäß oder ein Tuch unter die Nase halten.
- Nasenflügeldruck: Den vorderen, weichen Teil der unteren Nase mit Daumen und Zeigefingern zusammendrücken. Diesen Druck 15–20 min halten. Ruhig sitzen. Auch in der Praxis, während der Anamnese und beim Blutdruckmessen sollten die Patient*innen nach vorne gebeugt sitzen und auf die Nasenflügel drücken.
- Mit kaltem Tuch oder Eispack über dem Nasenrücken und im Nacken kühlen.
- Applikation eines abschwellenden, Oxymetazolin-haltigen Nasensprays
- In den meisten Fällen sistiert die Blutung durch diese Maßnahmen; wenn nach 30-minütiger Überwachung keine erneute Blutung auftritt und die Patient*innen kreislaufstabil sind, ist eine notfallmäßige HNO-fachärztliche Therapie nicht erforderlich.
- Formstörungen der äußeren Nase können die Blutstillung erschweren.
Weitere Therapien bei HNO-Ärzt*in
- Zunächst wird die Blutungsquelle mittels Endoskopie lokalisiert.
Kauterisation
- Hierbei kann eine Kauterisation der Blutungsquelle mit Silbernitrat oder Elektrokoagulation erfolgen.
- Anschließend kommt ergänzend hämostatische Wundgaze zur lokalen Anwendung.
- Keine Elektrokauterisierung bei V. a. M. Osler, da hier die Schleimhaut und die Nasenscheidewand verletzt werden können.
Tamponade
- Besteht die Blutung fort, kommt eine vordere oder hintere Tamponade (Gummifingerlingstamponaden, aufquellende Schaumstofftamponaden und Salbenstreifen) in Betracht.
- Tamponaden müssen unbedingt sicher im Gesicht befestigt werden (Gefahr der Aspiration).
- Eine antibiotische Abschirmung mit Amoxicillin-Clavulansäure, Amoxicillin allein oder Cephalosporinen bei vorderen Tamponaden wird ab einer Liegedauer von 48 Stunden sowie bei jeder hinteren Tamponade empfohlen.2
Chirurgische Therapie
- Endoskopisches „Clipping“, Koagulieren oder Ligatur der Arteria sphenopalatina kann erfolgen, wenn trotz konservativer Maßnahmen die Blutung nicht stoppt oder rezidiviert.
- Bei hinterer Epistaxis ist die chirurgische Intervention der Tamponade überlegen.2
- Alternativ perkutane Embolisation:
- Darstellung des betreffenden Gefäßes mittels Angiografie und dann perkutane Applikation eines embolisierenden Agens
- recht komplikationsbehaftet, deshalb nur bei Patient*innen mit erhöhtem OP- oder Narkoserisiko oder erfolgloser Operation.2
- Bei erschwerter Blutstillung aufgrund von Formstörungen der Nase und rezidivierender Epistaxis kommen formkorrigierende Eingriffe an Nasenseptum oder Nasenmuscheln infrage.
Endovaskuläre Therapie
- Die arteriografisch gesteuerte endovaskuläre Embolisation mittels Mikrokatheter über die A. carotis communis kommt als Alternative infrage, erfordert aber entsprechende Expertise und kann mit Komplikationen wie lokaler Ischämie, Schlaganfall oder Nervenläsionen einhergehen.7
Umgang mit Antikoagulanzien
- Bei kontrollierbarer Blutung Fortführung der Antikoagulation8
- Nur bei massiver und nicht stillbarer Epistaxis bzw. bei Überdosierung ist eine Anpassung der Antikoagulation zu erwägen.8
Verlauf, Komplikationen und Prognose
Verlauf
- Die meisten Blutungen hören von selbst oder nach äußerer Druckbehandlung (Nasenflügeldruck) auf.
- Im Zeitraum bis zum Verheilen der Läsion (10–14 Tage) besteht ein erhöhtes Risiko einer erneuten Blutung.
- Rezidivprophylaxe2
- intensive Nasenschleimhautpflege mit antiseptischer Salbe
- Vermeidung heftigen Schneuzens für 7–10 Tage
Komplikationen
- Schwere Blutungen, bei denen es zum Schock kommt.
- Komplikationen der Nasentamponade
- allergische Reaktionen
- Schleimhautnekrosen
- Fremdkörperreaktionen
- Tubendysfunktionen
- Paraffingranulome sowie die
- Dekompensation eines vorbestehenden Schlafapnoe-Syndroms
- toxisches Schocksyndrom (selten)2
- Komplikationen der Elektrokauterisation
- Septumperforation
- Infektion
- Rhinorrhö
- Zunahme der Blutung
- Komplikationen bei Embolisation
- zerebrovaskulären Ischämien
- Fazialisparesen
- Weichgewebsnekrosen2,7
- Patient*innen mit Schlafapnoe sollten besonders überwacht werden.
Prognose
- In der Regel gut
- Bei Erwachsenen tritt rezidivierendes Nasenbluten weniger häufig auf.
- Häufiges Nasenbluten im Kindesalter hört in der Regel im späteren Lebensalter auf.
- Schwere Traumata können zu lebensbedrohlichen arteriellen Blutungen führen.2
- Tritt Nasenbluten sekundär zu einer anderen organischen Erkrankung auf, ist die Prognose abhängig von der Grunderkrankung.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
Quellen
Literatur
- Womack JP, Kropa J, Jimenez Stabile M. Epistaxis: Outpatient Management. Am Fam Physician. 2018 Aug 15;98(4):240-245. www.aafp.org
- Beck R, Sorge M, Schneider A, Dietz A: Current approaches to epistaxis treatment in primary and secondary care. Dtsch Arztebl Int 2018; 115: 12–22. www.aerzteblatt.de
- Morgan DJ, Kellerman R. Epistaxis: evaluation and treatment. Prim Care. 2014 Mar;41(1):63-73. doi: 10.1016/j.pop.2013.10.007. www.ncbi.nlm.nih.gov
- Qureishi A, Burton MJ. Interventions for recurrent idiopathic epistaxis (nosebleeds) in children. Cochrane Database Syst Rev 2012 Sep 12;9:CD004461. Cochrane (DOI)
- Kikidis D, Tsioufis K, Papanikolaou V, Zerva K, Hantzakos A: Is epistaxis associated with arterial hypertension? A systematic review of the literature. Eur Arch Otorhinolaryngol 2014; 271: 237–43. link.springer.com
- Stadler RR, Kindler R, Holzmann D, Soyka MB: The long-term fate of epistaxis patients with exposure to antithrombotic medication. Eur Arch Otorhinolaryngol; 2016 Sep;273(9):2561-7. pubmed.ncbi.nlm.nih.gov
- Wojak JC. Endovascular Treatment of Epistaxis. Semin Intervent Radiol. 2020 Jun;37(2):150-156. pubmed.ncbi.nlm.nih.gov
- Escabasse V, Bequignon E, Verillaud B, et al.: Guidelines of the French Society of Otorhinolaryngology (SFORL). Managing epistaxis under coagulation disorder due to antithrombotic therapy. Eur Ann Otorhinolaryngol Head Neck Dis 2016; 134: 195–9. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Franziska Jorda, Dr. med., Fachärztin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren
- Monika Lenz, Fachärztin für Allgemeinmedizin, Neustadt am Rübenberge