Zusammenfassung
- Definition:Durchblutungsstörung des Dick- oder Dünndarms, meistens durch Arteriosklerose oder Thrombembolie verursacht.
- Häufigkeit:Akute Ischämie bei Patienten > 70 Jahre ursächlich für bis zu 10 % aller akuten Abdomen.
- Symptome:Bei akuter Ischämie stärkste Bauchschmerzen, bei chronischer Ischämie postprandiale Angina abdominalis.
- Befunde: Diskrepanz zwischen starken Schmerzen bei den Patienten und klinisch eher unauffälligem Befund.
- Diagnostik:Bei Verdacht schnellstmöglich CT-Angiografie.
- Therapie:Bei akuter Ischämie Notfall-Laparotomie, bei chronischer Ischämie offene oder endovaskuläre Revaskularisierung.
Allgemeine Informationen
Definition
- Insuffiziente Versorgung des Darms mit Blut und damit Nährstoffen1
- Ursache ist eine Reduzierung der Blutzufuhr.
- Die Blutzufuhr erfolgt über drei Arterien:2
- Truncus coeliacus
- Arteria mesenterica superior
- Arteria mesenterica inferior
- Die Blutzufuhr erfolgt über drei Arterien:2
- Man unterscheidet drei Formen der Darmischämie:
- akute Dünndarmischämie3
- okklusive Mesenterialischämie
- Thrombose
- Embolie
- nicht-okklusive Mesenterialischämie
- reaktiver Gefäßspasmus, Kreislaufversagen
- okklusive Mesenterialischämie
- chronische Dünndarmischämie (Angina abdominalis)2
- infolge von Arteriosklerose oder Vaskulitiden
- ischämische Kolitis
- Minderperfusion mit Schädigung der Innenschicht des Kolons
- akute Dünndarmischämie3
Häufigkeit
- Bei ca. 1 % aller Patienten mit „akutem Abdomen“ akute Mesenterialischämie
- Bei Patienten > 70 Jahre ist bei bis zu 10 % eine akute Mesenterialischämie ursächlich.
- Akute Dünndarmischämie
- Chronische Dünndarmischämie
- Ischämische Kolitis
Ätiologie und Pathogenese
Pathophysiologie
- Die Arteria mesenterica superior versorgt den Zwölffingerdarm, den gesamten Dünndarm und den Dickdarm bis zur linken Flexur und verfügt nur über wenige Kollateralen (Verbindung über Riolan-Anastomose mit A. mesenterica inferior).
- funktionelle Endarterie mit entsprechendem Ischämie-Risiko
Akute Dünndarmischämie
- 50 % der Fälle durch arterielle Embolie verursacht8
- Ursache Vorhofflimmern oder Abgang eines Thrombus aus der Aorta
- 25 % der Fälle durch arterielle Thrombose bei Arteriosklerose4
- 20 % der Fälle durch nicht-okklusive Ursache4
- Vasokonstriktion durch niedrigen Blutfluss
- Ab einem arteriellen Mitteldruck < 45 mmHg ist eine Darmischämie zu erwarten.9
- < 10 % durch venöse Thrombose4
- Virchow-Trias: erhöhte Viskosität, Endothelveränderungen, verminderte Flussgeschwindigkeit
Chronische Dünndarmischämie
- In aller Regel besteht ein Zusammenhang mit Arteriosklerose2
- Einengung des Lumens der versorgenden Arterien
- bei erhöhtem Blutbedarf (postprandial) oder vermindertem Blutfluss (z. B. Hypovolämie) ausgeprägte abdominelle Ischämieschmerzen2
Ischämische Kolitis
- Viele mögliche Ursachen können zu Minderperfusion des Kolons führen.7
- Thrombose, Embolie, Trauma, Arteriosklerose
- mechanische Verlegung durch Tumor, Volvulus oder Divertikulose
- Medikamente, z. B. Taxane oder Laxanzien
- postoperatives Auftreten bei 2–3 % aller Patienten mit Operation an der Aorta
Prädiktoren
- Faktoren, die die Entstehung von Arteriosklerose begünstigen:2
- Rauchen, arterielle Hypertonie, Diabetes mellitus, Adipositas, Hypercholesterinämie.
- Vorhofflimmern
- Erhöhtes Embolierisiko
- Trauma oder zurückliegende Operation (insbesondere Gefäßchirurgie) im Bauchraum
- Kokainkonsum10
- Chronisch-entzündliche Darmerkrankungen
- erhöhtes arterielles Thromboserisiko im Mesenterialbereich11
ICD-10
- K55 Gefäßkrankheiten des Darmes
- K55.0 Akute Gefäßkrankheiten des Darmes
- K55.1 Chronische Gefäßkrankheiten des Darmes
Diagnostik
Diagnostische Kriterien
Akute Dünndarmischämie
- Bis zum Beweis des Gegenteils sollte bei stärksten abdominellen Schmerzen und unauffälligem Befund in der körperlichen Untersuchung von einer akuten Darmischämie ausgegangen werden.12
- Bei Verdacht auf akute Darmischämie schnellstmöglich CT-Angiografie4
Chronische Dünndarmischämie
- Durch Mahlzeiten ausgelöste Schmerzen (Angina abdominalis)2
- CT-Angiografie oder Angiografie als Diagnostik der Wahl2
Ischämische Kolitis
- Klassisch
- blutige Diarrhö bei Patienten > 60 Jahre
- häufig nach Eingriffen an der Aorta
- Rektoskopie oder Koloskopie mit typischem Befund
Differenzialdiagnosen
Akute Dünndarmischämie
Chronische Dünndarmischämie
- Chronische Pankreatitis
- Gallensteinleiden
- Gastroösophagealer Reflux
- Magenulkus
- Pankreaskarzinom
- Magenkarzinom
Ischämische Kolitis
- Infektiöse Kolitis
- Divertikulitis
- Morbus Crohn
- Colitis ulcerosa
- Kolorektales Karzinom
Anamnese
Akute Dünndarmischämie
- Plötzlich einsetzende stärkste Bauchschmerzen
- Übelkeit und Erbrechen bei etwa 75 % der Patienten3
- Vorhofflimmern und/oder Arteriosklerose als Vorerkrankung
Chronische Dünndarmischämie
- Leitsymptom durch Mahlzeiten verursachte Schmerzen (Angina abdominalis)2
- Auftreten der Symptome 10 min bis 3 h nach Nahrungsaufnahme
- Patienten entwickeln Angst vor dem Essen (Sitophobie) und verlieren in der Folge an Gewicht.
- Arteriosklerose als Vorerkrankung
Ischämische Kolitis
- Unspezifische Symptomatik7
- krampfartige Schmerzen im linken Unterbauch
- Diarrhöen
- geringer rektaler Blutabgang
- Hämodynamisch relevante Hämatochezie spricht eher gegen ischämische Kolitis.
- Mögliche Auslöser aortenchirurgische Eingriffe, Hypovolämie (z. B. Diarrhöen, aber auch extreme sportliche Anstrengung mit Dehydratation), Vaskulitiden oder Thrombophilien7
Klinische Untersuchung
Akute Dünndarmischämie
- Extreme Bauchschmerzen bei klinisch eher unauffälligem Befund
- Häufig nur subtile Peritonitis-Zeichen4
- Hinweis auf bereits beginnende Nekrose
- Trias aus Bauchschmerzen, Fieber und blutigem Stuhl bei etwa 1/3 der Patienten4
- Im weiteren Verlauf Abnahme der Schmerzen und häufig Darmparalyse mit Abnahme der Darmgeräusche
- Im Endstadium akutes Abdomen mit Darmgangrän/-perforation und Sepsis
Chronische Dünndarmischämie
- Zeichen einer PAVK
- Peripherer Pulsstatus?
- Zeichen einer Mangelernährung durch Sitophobie
- Evtl. Bauch leicht gespannt mit milden, diffusen Schmerzen2
Ischämische Kolitis
- Ggf. leichte Druckschmerzen über dem betroffenen Bereich, häufig linker Unterbauch7
- Ggf. positiver iFOBT
Ergänzende Untersuchungen in der Hausarztpraxis
Stuhluntersuchungen
- iFOBT
- Stuhlkulturen zum Ausschluss einer infektiösen Kolitis7
- pathogene Darmkeime (Salmonellen, Shigellen, Campylobacter)
- Parasiten
- Zytomegalie-Virus
Blutentnahme
- Akute Darmischämie
- > 90 % mit Leukozytose13
- 88 % mit metabolischer Azidose und erhöhtem Laktat13
- Ausschluss Darmischämie durch normwertige D-Dimere14
Diagnostik beim Spezialisten
Bildgebende Verfahren
- CT-Angiografie
- schnellstmögliche Durchführung bei V. a. akute Darmischämie4
- Diagnostikum der 1. Wahl
- Röntgen-Abdomen
- Sonografie
- sensitive Untersuchung zur Darstellung frühzeitiger Veränderungen der Darmwand bei Ischämie7
Koloskopie
- Bei Verdacht auf ischämische Kolitis
- Ulzerationen, diffuse erythematöse Rötung der Mukosa
Indikationen zur Krankenhauseinweisung
- Alle 3 Krankheitsbilder (akute und chronische Darmischämie, ischämische Kolitis) sollten im Krankenhaus behandelt werden.
- Bei V. a. akute Darmischämie sofortige Notfall-Einweisung!
Therapie
Therapieziele
- Lebensbedrohlichen Komplikationen vorbeugen.
- Revaskularisation noch vitaler Darmabschnitte
- Resektion bereits nekrotischer Darmabschnitte
Allgemeines zur Therapie
- Bei chronischer Dünndarmischämie offene (z. B. Bypass) oder endovaskuläre Revaskularisierung (z. B. Stent) anstreben.2
- Die Wahl des Verfahrens ist abhängig vom Patienten.
- Endosvaskuläre Verfahren sind schonender für Patienten mit niedrigerer Komplikationsrate, aber mehr Rezidiven.
- in der Regel bei Patienten in gutem Allgemeinzustand und hoher Lebenserwartung offenes Vorgehen, bei multimorbiden Patienten eher endovaskuläres Prozedere2
- Die Wahl des Verfahrens ist abhängig vom Patienten.
- Bei akutem Abdomen aufgrund von akuter Dünndarmischämie operative Therapie mittels Laparotomie
- möglichst interdisziplinär durch Gefäß- und Viszeralchirurg
- Ziele
- schnelle Revaskularisation
- Resektion irreversibel geschädigter Darmsegmente
- Bei ischämischer Kolitis häufig selbstlimitierender Verlauf, und supportive Therapie inklusive Antibiotikagabe sind in der Regel ausreichend.7
Empfehlungen für Patienten
- Bei chronischer Dünndarmischämie Aufteilung der Nahrungszufuhr auf viele, kleine Mahlzeiten2
Medikamentöse Therapie
- Intensivmedizinische Prinzipien bei akutem Mesenterialinfarkt
- intravasale Flüssigkeitssubstitution zur Stabilisierung der Hämodynamik
- Verhinderung einer Exazerbation der thromboembolischen Verschlussprozesse durch unverzügliche Antikoagulation mittels 5.000 IE Heparin i. v.
- gefolgt von Perfusor-gesteuerter Applikation in einer initialen Dosierung von 20.000 IE Heparin/24 h
- parallel: Einleitung einer antibiotischen Therapie, z. B. Cephalosporin der 2. Generation plus Metronidazol
- Schleimhautschädigungen im Darm durch Ischämie führen zu hohem Infektionsrisiko und rechtfertigen Breitspektrum-Antibiotikagabe.4
- Antikoagulation bei chronischer Darmischämie postinterventionell, abhängig vom durchgeführten Prozedere2
- Supportive Therapie bei ischämischer Kolitis7
- intravenöse Flüssigkeitsgabe
- Ruhigstellung des Darms durch Nahrungskarenz oder Flüssigkost, abhängig von Schweregrad
- Breitspektrum-Antibiotika, die anaerobe sowie aerobe Erreger abdecken.
Prävention
- Antikoagulation bei Vorhofflimmern
- Allgemeine Prävention der Risikofaktoren (Rauchen, arterielle Hypertonie, Diabetes mellitus, Adipositas, Hypercholesterinämie)
- moderates Ausdauertraining, gesunde Ernährung, Rauchstopp
Verlauf, Komplikationen und Prognose
Verlauf
- Akute Mesenterialischämie verläuft bei verzögerter Diagnose in der Regel tödlich.4
- Chronische Darmischämie führt unbehandelt zu progredientem Gewichtsverlust und Verschlechterung des Allgemeinzustands.2
- Ischämische Kolitis
- In den meisten Fällen Symptomlinderung innerhalb von 48 Stunden, vollständiges Abheilen innerhalb von 2 Wochen7
- Etwa 5 % entwickeln ein Rezidiv.
Komplikationen
- Akute Komplikationen sind Gangrän des Darms und Darmperforation mit konsekutiver Sepsis.
- Kurzdarmsyndrom nach ausgeprägter Darmresektion
- ggf. Notwendigkeit einer parenteralen Ernährung
- Peritonitis, toxisches Megakolon und Striktur sind mögliche Komplikationen einer ischämischen Kolitis.7
Prognose
- Letalität der akuten Dünndarmischämie 50–75 %
- Bei Behandlung im Initialstadium < 6 Stunden sinkt die Letalität unter 30 %.
- Bei chronischer Dünndarmischämie und offener Revaskularisierung ist die 5-Jahres-Überlebensrate stark abhängig von BMI.16
- BMI < 25: 5-Jahres-Überlebensrate von 90 %
- BMI > 25: 5-Jahres-Überlebensrate von 50 %
- Ischämische Kolitis heilt in den meisten Fällen folgenlos aus.7
Verlaufskontrolle
- Postoperativ nach Laparotomie bei akuter Ischämie
- intensivmedizinische Therapie
- Second-look-Operation nach dem Ersteingriff bei unsicherer Reperfusion der erhaltenen Darmsegmente4
- Spätere Nachkontrollen
- Duplexsonografie der Intestinalarterien
- Ausschaltung relevanter Risikofaktoren
- Bei asymptomatischen Strikturen nach ischämischer Kolitis ist vorerst Beobachtung empfohlen, da manche sich innerhalb von 12–24 Monaten spontan auflösen.17
Patienteninformationen
Patienteninformationen in Deximed
- Gestörte Darmdurchblutung (Darmischämie)
- Chronische Darmischämie
- Ratschläge für eine ausgewogene Ernährung
- Körperliche Aktivität: Heilmittel für Körper und Geist
- Warum sollten Sie das Rauchen aufgeben, und wie gelingt es?
Illustrationen
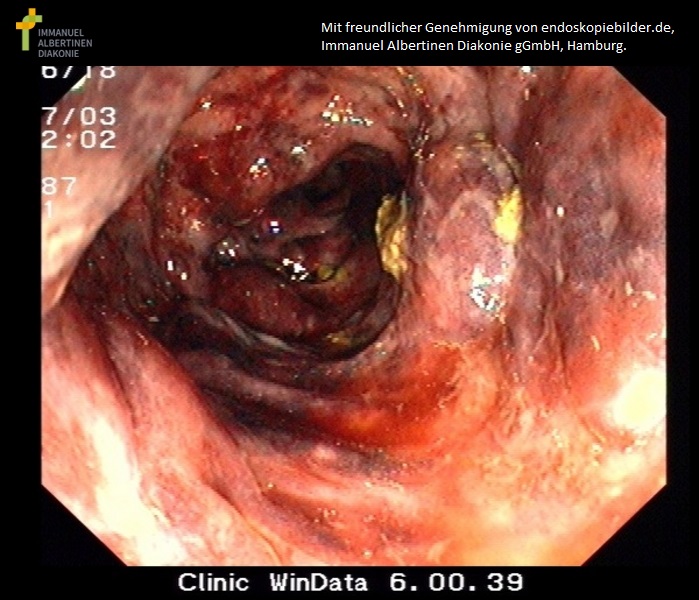
Hämorrhagische ischämische Kolitis (mit freundlicher Genehmigung von endoskopiebilder.de, Immanuel Albertinen Diakonie gGmbH, Hamburg)
Quellen
Literatur
- Sreenarasimhaiah J. Diagnosis and management of intestinal ischaemic disorders. BMJ 2003; 1372-6: www.ncbi.nlm.nih.gov
- Alrayes A. Chronic Mesenteric Ischemia. Medscape, last updated Oct 29, 2019. emedicine.medscape.com
- Dang CV. Acute Mesenteric Ischemia. Medscape, last updated Jul 05, 2018. emedicine.medscape.com
- Bala M, Kashuk J, Moore EE, et al. Acute mesenteric ischemia: guidelines of the World Society of Emergency Surgery. World Journal of Emergency Surgery 2017. wjes.biomedcentral.com
- Jaster A, Choudhery S, Ahn R, et al. Anatomic and radiologic review of chronic mesenteric ischemia and its treatment. Clin Imaging 2016; 40(5): 961-9. www.ncbi.nlm.nih.gov
- Pecoraro F, Rancic Z, Lachat M, et al. Chronic mesenteric ischemia: critical review and guidelines for management. Ann Vasc Surg 2013; 27(1): 113-22. www.ncbi.nlm.nih.gov
- Theodoropoulou A, Κoutroubakis IE. Ischemic colitis: Clinical practice in diagnosis and treatment. World J Gastroenterol 2008; 14(48): 7302-8. www.ncbi.nlm.nih.gov
- Clair DG, Beach JM. Mesenteric Ischemia. N Engl J Med 2016; 374(10): 959-68. www.ncbi.nlm.nih.gov
- Haglund U, Bergqvist D. Intestinal ischemia -- the basics. Langenbecks Arch Surg 1999; 384(3): 233-8. www.ncbi.nlm.nih.gov
- Elramah M, Einstein M, Mori N, Vakil N. High mortality of cocaine-related ischemic colitis: a hybrid cohort/case-control study. Gastrointest Endosc 2012; 75: 1226-32. PubMed
- Di Fabio F, Obrand D, Satin R, et al. Intra-abdominal venous and arterial thromboembolism in inflammatory bowel disease. Dis Colon Rectum 2009; 52(2): 336-42. www.ncbi.nlm.nih.gov
- Carver TW, Vora RS, Taneja A. Mesenteric Ischemia. Crit Care Clin 2016; 32(2): 155-71. www.ncbi.nlm.nih.gov
- Kougias P, Lau D, El Sayed HF, et al. Determinants of mortality and treatment outcome following surgical interventions for acute mesenteric ischemia. J Vasc Surg 2007; 46(3): 4767-74. www.ncbi.nlm.nih.gov
- Block T, Nilsson TK, Björck M, et al. Diagnostic accuracy of plasma biomarkers for intestinal ischaemi. Scand J Clin Lab Invest 2008; 68(3): 242-8. www.ncbi.nlm.nih.gov
- Greenwald DA, Brandt LJ, Reinus JF. Ischemic bowel disease in the elderly. Gastroenterol Clin North Am 2001;30: 445-73. PubMed
- Mansukhani NA, Hekman KE, Yoon DY, et al. Impact of Body Mass Index on Outcomes after Mesenteric Revascularization for Chronic Mesenteric Ischemia. Ann Vasc Surg 2018; 48: 159-65. www.ncbi.nlm.nih.gov
- Longo WE, Ballantyne GH, Gusberg RJ. Ischemic colitis: patterns and prognosis. Dis Colon Rectum 1992; 35(8): 726-30. www.ncbi.nlm.nih.gov
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt