Zusammenfassung
- Definition:Schädigung des N. cutaneus femoris lateralis, meist durch Kompression im Bereich des lateralen Leistenbands (Meralgia paraesthetica).
- Häufigkeit:Inzidenz von 4 pro 10.000 Einw. pro Jahr. Männer sind häufiger betroffen.
- Symptome:Schmerzen und Sensibilitätsstörungen wie Missempfindungen und Taubheit im Bereich des vorderen und lateralen Oberschenkels.
- Befunde:Schmerzen und Sensibilitätsstörungen mit Provokation durch Extension im Hüftgelenk. Provokationstests wie „umgekehrter Lasègue“ und Hoffman-Tinel-Zeichen.
- Diagnostik:Fakultative apparative Zusatzdiagnostik umfasst MRT, SEP, ENG, Sonografie.
- Therapie:Häufig spontane Remission (ca. 25 %). Konservative Therapieverfahren wie Infiltration mit Lokalanästhetika und Kortikosteroiden. Bei therapierefraktären Beschwerden ggf. operative Therapie.
Allgemeine Informationen
Definition
- Meralgia paraesthetica bezeichnet ein Nerven-Engpass-Syndrom mit Kompression des N. cutaneus femoris lateralis im Bereich des Leistenbandes.
- Gehört zu den selteneren Kompressionssyndromen.
Häufigkeit
- Inzidenz von etwa 4 pro 10.000 Einw. pro Jahr1
- Häufigkeitsgipfel im mittleren Lebensalter (50–55 Jahre)
- Männer sind häufiger betroffen als Frauen (3:1).
Ätiologie und Pathogenese
Anatomie
- N. cutaneus femoris lateralis
- rein sensibler Nerv
- Versorgungsgebiet: Haut des vorderen und lateralen Oberschenkels
- Entspringt aus den lumbalen Nervenwurzel L2 und L3.
- Verläuft von medial oben nach lateral unten zur Spina iliaca anterior superior.
- Verlauf entlang des Leistenbandes variabel (4 Verlaufsvarianten)
- distal des Leistenbands Aufspaltung in ventralen und dorsalen Ast
Ätiologie
- Ursache der Meralgia paraesthetica ist eine Einklemmung des N. cutaneus femoris lateralis in Höhe des lateralen Leistenbandes, meist zwischen beiden Blättern des Leistenbandes
- Unterschieden werden eine symptomatische Form (selten) oder eine genuine Form bei ungünstigen anatomischen Verhältnissen (häufig).
- Seltenere Ursachen von Läsionen des N. cutaneus femoris lateralis
- traumatische Verletzung
- Mononeuropathie (z. B. im Rahmen eines Diabetes mellitus)
- iatrogene Schädigung
- im Rahmen bestimmter Eingriffe (z. B. Spongiosaplastik aus Beckenkamm, Herniotomie, Leistenlappen, ilioinguinaler Zugang zum Acetabulum)
- Assoziation mit dem Karpaltunnelsyndrom
Prädisponierende Faktoren
- Übergewicht
- Schwangerschaft
- Enge Hosen („Jeanskrankheit“) oder Korsette
- Enge Sicherheitsgurte („Seat-Belt-Syndrom“)
- Körperliche Anstrengungen (z. B. Fahrradfahren oder langes Laufen)
- Bettlägerigkeit
- Retroperitoneale Tumoren
- Diabetische Polyneuropathie
- Intraabdominelle Erkrankungen (z. B. Aszites)
ICPC-2
- N81 Verletzung Nervensystem, andere
ICD-10
- G57 Mononeuropathien der unteren Extremität
- G57.1 Meralgia paraesthetica
Diagnostik
Diagnostische Kriterien
- Die Diagnose ergibt sich aus der typischen Anamnese und klinischen Untersuchung.
- Die Verdachtsdiagnose kann mittels Blockade mit einem Lokalanästhetikum und ggf. weiterer Zusatzdiagnostik bestätigt werden.
Differenzialdiagnosen
- Lumbale Radikulopathie (L2 oder L3)
- Pseudoradikuläres Schmerzsyndrom
- Hüftgelenksarthrose
Anamnese
Beschwerden
- Brennende Schmerzen, Missempfindungen (Parästhesien) und Taubheit (Hypästhesie)
- Lokalisation an der Vorder- bzw. Außenseite des Oberschenkels
- Versorgungsgebiet des N. cutaneus femoris lateralis
- In 7–10 % beidseitige Manifestation
Auslöser und Risikofaktoren
- Provokation der Symptome durch:
- Streckung im Hüftgelenk
- Bewegungen, die Zug am Leistenband ausüben.
- langes Stehen, Gehen oder Liegen mit gestrecktem Bein
- Zu enge Kleidung oder Kompression durch einen Sicherheitsgurt
- Grunderkrankungen (z. B. Diabetes mellitus Typ 2)
- Schwangerschaft
Klinische Untersuchung
- Allgemeine Untersuchung des lumbalen Rückens, der Hüfte und des Beins
- Inspektion und Palpation der Leistenregion und des Oberschenkels
Neurologische Untersuchung
- Prüfung der Sensibilität
- Sensibilitätsstörungen im Bereich des ventrolateralen Oberschenkels
- Prüfung der Motorik
- keine motorischen Defizite (rein sensibler Nerv)
- Provokationstests der Meralgia paraesthetica
- „umgekehrter Lasègue“
- Hyperextension im Hüftgelenk und Flexion im Kniegelenk
- Hoffmann-Tinel-Zeichen
- Beklopfen der Region medial der Spina iliaca superior
- Provokation von Schmerzen und Missempfindungen am Oberschenkel
- „umgekehrter Lasègue“
- Prüfung der Muskeleigenreflexe
- unauffällig bei Meralgia paraesthetica
- PSR abgeschwächt bei L3/4-Syndrom (Differenzialdiagnose)
Diagnostik beim Spezialisten
- Blockade des N. cutaneus femoris lateralis
- probatorische Infiltration mit einem Lokalanästhetikum an der Durchtrittsstelle des Nervs
- bei Meralgia paraesthetica Besserung der Schmerzsymptomatik
- Somatosensorisch evozierte Potenziale (SEP)
- meist pathologische Latenzverzögerung oder Fehlen einer kortikalen Antwort
- Sensible Neurografie
- Messung der sensiblen Nervenleitgeschwindigkeit
- technisch z. T. schwierig umsetzbar
- MRT
- pathologische Signalveränderungen zur Lokalisation der Kompression
- Nachweis symptomatischer Ursachen (z. B. retroperitoneale Tumoren)
- Sonografie
- Nachweis typischer Veränderungen im Nervenquerschnitt
Therapie
Allgemeines zur Therapie
- Eine Behandlungsbedürftigkeit ist nicht immer gegeben.2
- spontane Besserungen in ca. 25 % der Fälle
- In leichten Fällen ist ein abwartendes Verhalten gerechtfertigt.
- Aufgrund begrenzter Studienlage existiert nur wenig Evidenz für die Behandlungsempfehlungen.3-4
- Konservative und operative Therapieoptionen
Konservative Therapie
- Schonung und Vermeidung von Auslösern
- z. B. von Streckbelastungen im Hüftgelenk oder enger Kleidung
- Infiltrationen mit Lokalanästhetika
- unter die Fascia lata medial und kaudal der Spina iliaca superior anterior
- ggf. ergänzende Infiltration mit Kortikosteroiden
- Gewichtsreduktion
- Schmerztherapie
- Antiphlogistika
- Schmerztherapie nach WHO-Stufenschema
- Kombinationstherapien können vorteilhaft sein.
- Siehe auch Therapie im Artikel Neuropathische Schmerzen.
Operative Therapie
- Zwei operative Techniken stehen zur Verfügung.4
- Dekompression und Neurolyse des Nervs
- Beseitigung aller komprimierenden Strukturen
- Durchtrennung des Nervs (Neurektomie)5
- führt oft zur Besserung
- bleibende Hypästhesie im Innervationsareal und Gefahr von Deafferenzierungsschmerzen4
Verlauf, Komplikationen und Prognose
Prognose
- Spontane Remission der Beschwerden in ca. 25 % der Fälle
- Erfolgreiche konservative Behandlung in bis zu 50 % der Fälle
- In Beobachtungsstudien vergleichbares Outcome von konservativer Injektionsbehandlung, operativen Verfahren (Dekompression
oder Nervendurchtrennung) sowie Fällen ohne Behandlung3
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
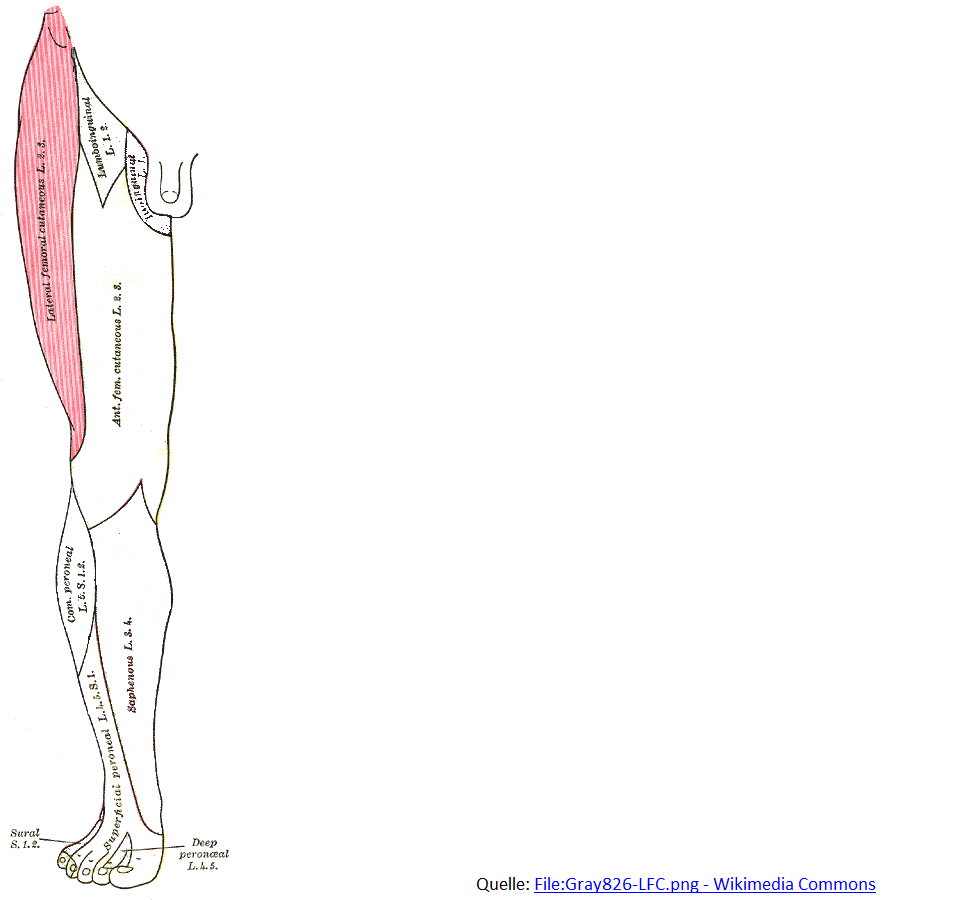
Innervationsgebiet des Nervus cutaneus femoris lateralis
Quellen
Literatur
- Pearce JMS. Meralgia paraesthetica (Bernhardt-Roth syndrome)Journal of Neurology, Neurosurgery & Psychiatry 2006;77:84. jnnp.bmj.com
- Parisi TJ, Mandrekar J, Dyck PJ, Klein CJ. Meralgia paresthetica: relation to obesity, advanced age, and diabetes mellitus. Neurology 2011; 77:1538. www.ncbi.nlm.nih.gov
- Khalil N, Nicotra A, Rakowicz W. Treatment for meralgia paraesthetica. Cochrane Database Syst Rev. 2012;12(12):CD004159. Published 2012 Dec 12. doi:10.1002/14651858.CD004159.pub3 doi.org
- Assmus H, Antoniadis G, Bischoff C: Carpal and cubital tunnel and other rare nerve compression syndromes. Dtsch Arztebl Int 2015; 112: 14–26. www.aerzteblatt.de
- de Ruiter GC, Wurzer JA, Kloet A. Decision making in the surgical treatment of meralgia paresthetica: neurolysis versus neurectomy. Acta Neurochir (Wien) 2012; 154:1765. www.ncbi.nlm.nih.gov
- Harney D, Patijn J. Meralgia paresthetica: diagnosis and management strategies. Pain Med 2007; 8:669. PubMed
- van Slobbe AM, Bohnen AM, Bernsen RM, et al. Incidence rates and determinants in meralgia paresthetica in general practice. J Neurol 2004; 251:294. PubMed
- Kho KH, Blijham PJ, Zwarts MJ. Meralgia paresthetica after strenuous exercise. Muscle Nerve 2005; 31:761. PubMed
- Gooding MS, Evangelista V, Pereira L. Carpal Tunnel Syndrome and Meralgia Paresthetica in Pregnancy. Obstet Gynecol Surv. 2020;75(2):121-126. doi:10.1097/OGX.0000000000000745 doi.org
- D. R. Durbin, K. B. Arbogast, E. K. Moll: Seat belt syndrome in children: a case report and review of the literature. In: Pediatr Emerg Care. 2001 Dec;17(6), S. 474–477. www.ncbi.nlm.nih.gov
- Wong CA, Scavone BM, Dugan S, et al. Incidence of postpartum lumbosacral spine and lower extremity nerve injuries. Obstet Gynecol 2003; 101:279. PubMed
Autor*innen
- Jonas Klaus, Arzt in Weiterbildung Neurologie, Hamburg