Zusammenfassung
- Definition:Potenziell reversible aseptische Knochennekrose, bei der sich der darüber liegende Knorpel als freier Gelenkkörper ablösen kann.
- Häufigkeit:Prävalenz 15–30 Fälle pro 100.000 Personen.
- Symptome:Initial belastungsabhängige Schmerzen, bei freien Gelenkkörpern Blockierung.
- Befunde:Teilweise Schwellung, Blockierung und Druckschmerz.
- Diagnostik:Körperliche Untersuchung, Röntgen und MRT.
- Therapie:Konservativer Therapieversuch mit Entlastung, bei Beschwerdepersistenz oder freien Gelenkkörpern Arthroskopie.
Allgemeine Informationen
Definition
- Osteochondrosis dissecans = OD
- Potenziell reversible aseptische Knochennekrose mit Beteiligung des darüber liegenden Knorpels
- Kann zur Ablösung des Knorpels und damit Bildung freier Gelenkkörper führen.1
- Juvenile Form = Auftreten bei offenen Wachstumsfugen
- Adulte Form = Auftreten bei geschlossenen Wachstumsfugen
Häufigkeit
- Prävalenz 15–30 Fälle pro 100.000 Personen2
- Insgesamt ist das Kniegelenk am häufigsten betroffen, aber auch Hüft-, Sprung- und Ellenbogengelenke möglich.3-5
- Knie: 75 % der Fälle, häufig im lateralen Teil des medialen Femurkondylus („klassische“ Lokalisation)
- Ellenbogen: 6 %, oft am Capitulum
- Sprunggelenk: 4 %, vor allem am Talus
- andere Gelenke: ca. 15 %
- Am häufigsten im Alter von 10–35 Jahren1
- Jungen sind 2- bis 3-mal häufiger betroffen als Mädchen.6
Ätiologie und Pathogenese
- Die genaue Ätiologie ist unbekannt, wahrscheinlich multifaktorielle Genese.
- Hypothesen: repetitive Mikrotraumata, lokale Ischämie und genetische Veranlagung6-7
- Trauma
- wahrscheinlich primäres Ereignis, sekundär gefolgt von Ischämie
- juvenile OD oft in Verbindung mit hohem Aktivitätsniveau
- Repetitive Mikrotraumata führen zu fokalem Bereich mit Hypovaskularität, Nekrose und Kollaps des Knochens.8
- Lokale Ischämie
- Die Heilung des subchondralen Knochens erfordert Revaskularisation, indem Kapillaren über die Frakturlinie einwachsen.
- bei lokaler Ischämie Nekrose des Knochens und Ausbildung einer Osteochondrosis dissecans
- Die Heilung des subchondralen Knochens erfordert Revaskularisation, indem Kapillaren über die Frakturlinie einwachsen.
- Der genetische Einfluss, falls vorhanden, ist wahrscheinlich nur gering.1
- Verlauf typischerweise in 4 Stadien:1
- Stadium I: fokale subchondrale Schädigung, nur im MRT sichtbar
- Stadium II: subchondrale Sklerosierung des Knochens, im Röntgen sichtbar
- Stadium III: Gelockertes Knorpel-/Knochenfragment, das sich noch vor Ort befindet.
- Stadium IV: freier Gelenkkörper.
Prädisponierende Faktoren
- Trauma
- OD des Kniegelenks9
- Übergewicht bei Jugendlichen
- sportliche Aktivität, insbesondere Fußball und Basketball
ICD-10
- M93 Sonstige Osteochondropathien
- M93.2 Osteochondrosis dissecans
Diagnostik
Diagnostische Kriterien
- Klinische Untersuchung, Röntgen, MRT
Differenzialdiagnosen
- Meniskusschaden
- Femoropatellares Schmerzsyndrom (FPS)
- Synoviale Chondromatose
- Fraktur
- Arthrose
- Bandverletzungen
Anamnese
- Auslösende Umstände
- Repetitive Mikrotraumata?
- Klassiker: Trampolinspringen, aber auch z. B. regelmäßiges Fußballspielen
- Spezifisches schweres Trauma?
- Repetitive Mikrotraumata?
- Belastungsabhängige, eher diffuse Schmerzen
- Teilweise Gelenkschwellung
- Teilweise Instabilitätsgefühl
- Gelenkblockade
- Hinweis auf freien Gelenkkörper
Klinische Untersuchung
- Ganganalyse
- Systematische Gelenkuntersuchung mit Dokumentation von Bewegungsausmaß und pDMS
- Blockierungen?
- Schwellung?
- Muskelatrophien?
- Schmerzen?
- Krepitationen?
- Test für OD der medialen Femurkondyle (häufigste Lokalisation), jedoch nur mit etwa 25 % Sensitivät10
- Wilson-Test
- Kniebeugung auf 90 Grad durch Untersucherin/Untersucher
- Innenrotation der Tibia/des Fußes
- anschließend langsame Knieextension
- bei etwa 30-Grad-Flexion Schmerzen durch Druck der Tibia auf OD
- Außenrotation der Tibia führt zum Nachlassen der Schmerzen.
- Wilson-Test
Ergänzende Untersuchungen in der Hausarztpraxis
- Blutuntersuchungen haben keinen weiteren diagnostischen Wert.
Diagnostik beim Spezialisten
Bilddiagnostik
- Röntgen ist die Bildgebung der 1. Wahl.11
- MRT
- Sensitivität > 90 %, deutlich genauer als Röntgen und CT15-16
Indikationen zur Überweisung
- Alle Patienten mit Verdacht auf eine Osteochondrosis dissecans sollten an eine Orthopädin/einen Orthopäden überwiesen werden.
Checkliste zur Überweisung
Osteochondrosis
- Zweck der Überweisung
- Abklärung? Operation? Weitere Behandlungsmöglichkeiten?
- Anamnese
- Beginn? Lokalisation? Verlauf und Entwicklung? Anhaltende Beschwerden?
- Grad der Schmerzen? Schmerzauslösende Situationen? Gelenkblockaden? Schwellungen?
- Konservative Therapie: Wirksamkeit?
- Andere relevante Erkrankungen?
- Regelmäßige Medikamente?
- Folgen: Funktionsverlust? Arbeitsfähigkeit?
- Klinische Untersuchung
- Lokaler Befund: Schmerzen? Schwellungen? Gelenkblockaden? Vermindertes Bewegungsausmaß?
- Ergänzende Untersuchungen
- Röntgen? MRT?
Therapieziele
- Schmerzen lindern.
- Osteochondrosefragmente fixieren.
- Den freien Gelenkkörper entfernen.
Allgemeines zur Therapie
- Die Auswahl der Therapiemaßnahmen ist abhängig von Alter, Beschwerden, Stadium und Lokalisation.
- Je jünger die Patienten sind, desto höher sind die Heilungschancen bei der konservativen Therapie.17
- Asymptomatische Zufallsbefunde1
- Alle 4–6 Monate radiologische Kontrolle bis zur Abheilung, bzw. bis die Skelettreife erreicht ist.
- Sobald die Skelettreife erreicht ist und weiterhin keine Beschwerden bestehen, ist keine weitere Therapie nötig.
- Symptomatische OD bei noch nicht erreichter Skelettreife, ohne freie Gelenkkörper1
- körperliche Entlastung für 3 Monate
- Verzicht auf sportliche Aktivität sowie Tragen von Gewichten
- Falls nach 3 Monaten keine radiologische Besserung und/oder Beschwerdepersistenz: Arthroskopie in Betracht ziehen.
- Kinder im Alter von 12–19 Jahren haben ein 7-fach höheres Risiko für die Notwendigkeit einer OP im Vergleich zu Kindern von 7–11 Jahren.17
- körperliche Entlastung für 3 Monate
- Symptomatische OD bei Erwachsenen, ohne freie Gelenkkörper
- ebenfalls konservativer Therapieversuch mit Entlastung möglich, jedoch geringere Heilungstendenz als bei Kindern
- Operation früher in Betracht ziehen.
- ebenfalls konservativer Therapieversuch mit Entlastung möglich, jedoch geringere Heilungstendenz als bei Kindern
- Freie Gelenkkörper
- Operationsindikation
Empfehlungen für Patienten
- Ruhe und Entlastung
- Sportliche Aktivitäten und schweres Tragen vermeiden.
- Bei Versagen der konservativen Therapie arthroskopischer Eingriff
Medikamentöse Therapie
- Ggf. bei Bedarf Schmerzmittel
Operative Therapie
- Geeignet für:
- instabile Läsionen
- konservative Non Responder der juvenilen OD
- die meisten adulten OD.
- Nach Möglichkeit Dissekaterhaltung und Refixation
- bessere Ergebnisse als knorpelrekonstruierende Verfahren
- Anbohrung/Mikrofrakturierung der Defektstelle, um Anheilung zu beschleunigen.18
Verlauf, Komplikationen und Prognose
Verlauf
- Das Knorpelfragment verbleibt oft noch eine Zeit lang im „Mausbett“ und kann bei entsprechender Schonung und konservativer Therapie auch wieder festwachsen.
- Bei fortgeführter Belastung Risiko der Dissekatlösung mit Entstehung eines leeren „Mausbetts“
- präarthrotische Deformität
Komplikationen
- Sekundäre Arthrose
Prognose
- Die Prognose bei einer Osteochondrosis dissecans ist im Allgemeinen gut, nur kann sich bei größeren Läsionen eine sekundäre Arthrose entwickeln.
- Vollständige Heilung am häufigsten bei jüngeren Patienten mit noch nicht voll ausgewachsenem Skelett
Verlaufskontrolle
- Der Heilungsprozess wird während der Therapiephase durch Orthopäden überwacht.
Patienteninformationen
Worüber sollten Sie die Patienten informieren?
- Die Prognose der Erkrankung ist gut, sofern körperliche Schonung eingehalten wird.
Patienteninformationen in Deximed
Illustrationen
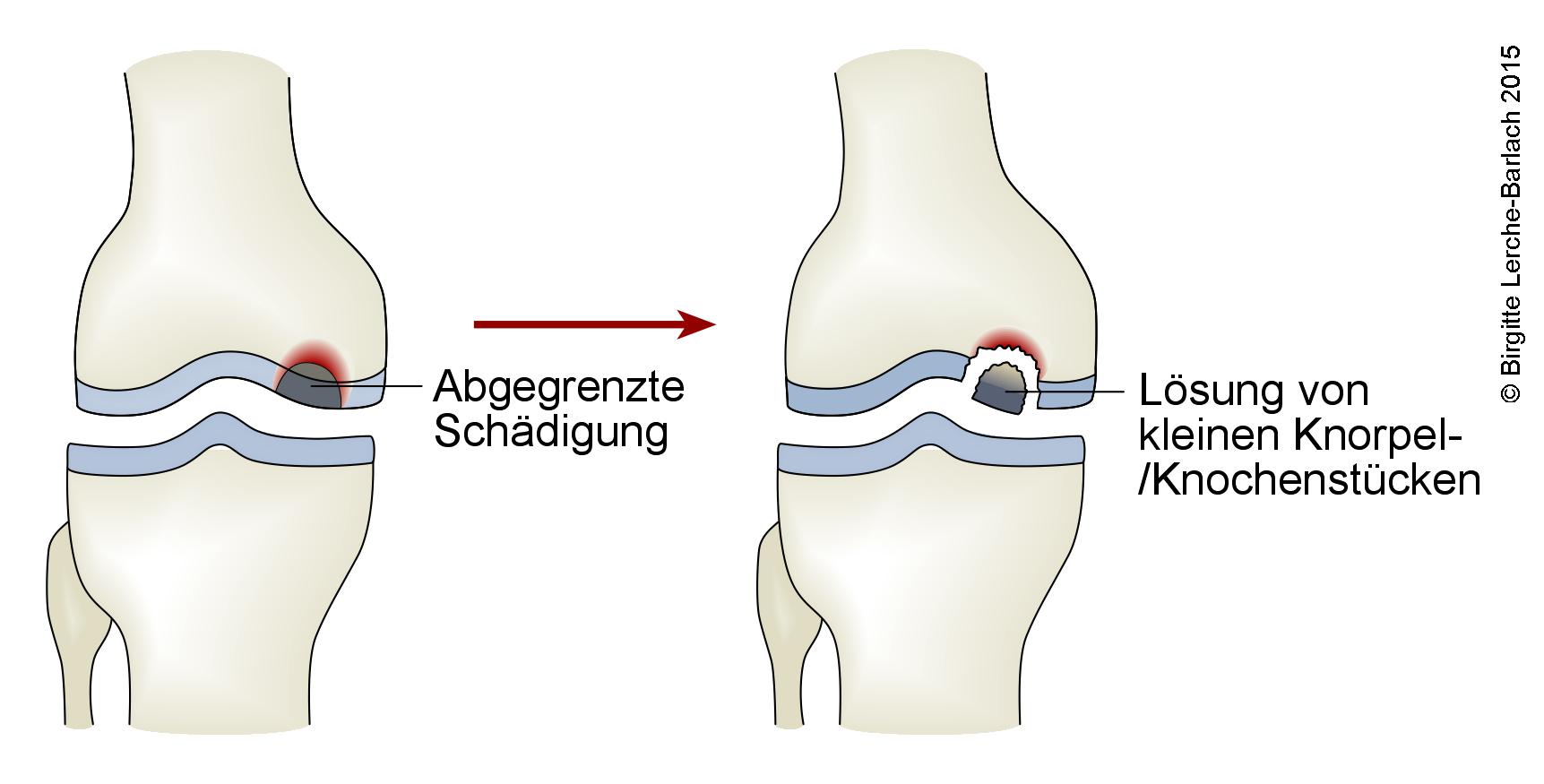
Osteochondrosis (gelöstes Fragment im Knie)
Quellen
Literatur
- Cooper G. Osteochondritis dissecans. Medscape, last updated Feb 07, 2018. emedicine.medscape.com
- Kocher MS, Tucker R, Ganley TJ, Flynn JM. Management of osteochondritis dissecans of the knee: current concepts review. Am J Sports Med 2006; 34:1181. PubMed
- Baker CL 3rd, Baker CL Jr, Romeo AA. Osteochondritis dissecans of the capitellum. J Shoulder Elbow Surg 2010; 19:76. PubMed
- Perumal V, Wall E, Babekir N. Juvenile osteochondritis dissecans of the talus. J Pediatr Orthop 2007; 27:821. PubMed
- Brunton LM, Anderson MW, Pannunzio ME, et al. Magnetic resonance imaging of the elbow: update on current techniques and indications. J Hand Surg Am 2006; 31:1001. PubMed
- Chambers HG, Shea KG, Carey JL. AAOS Clinical Practice Guideline: diagnosis and treatment of osteochondritis dissecans. J Am Acad Orthop Surg 2011; 19:307. PubMed
- Robertson W, Kelly BT, Green DW. Osteochondritis dissecans of the knee in children. Curr Opin Pediatr 2003; 15:38. PubMed
- Uozumi H, Sugita T, Aizawa T, et al. Histologic findings and possible causes of osteochondritis dissecans of the knee. Am J Sports Med 2009; 37:2003. PubMed
- Green DW, Arbucci J, Silberman J, et al. Retrospective Cohort Study of 207 Cases of Osteochondritis Dissecans of the Knee: Risk Factors and Outcomes Associated with Surgical Treatment . Orthopaedic Journal of Sports Medicine 2016; 4(7): online. doi.org
- Conrad JM, Stanitski CL. Osteochondritis dissecans: Wilson's sign revisited. Am J Sports Med 2003; 31(5): 777-8. www.ncbi.nlm.nih.gov
- Lunden JB, Legrand AB. Osteochondritis dissecans of the humeral head. J Orthop Sports Phys Ther 2012; 42(10): 886. www.ncbi.nlm.nih.gov
- Kijowski R, De Smet AA. Radiography of the elbow for evaluation of patients with osteochondritis dissecans of the capitellum. Skeletal Radiol 2005; 34: 266-71. PubMed
- Edmonds EW, Polousky J. A review of knowledge in osteochondritis dissecans: 123 years of minimal evolution from König to the ROCK study group. Clin Orthop Relat Res 2013; 471:1118. PubMed
- Moktassi A, Popkin CA, White LM, Murnaghan ML. Imaging of osteochondritis dissecans. Orthop Clin North Am 2012; 43:201. PubMed
- Quatman CE, Quatman-Yates CC, Schmitt LC, Paterno MV. The clinical utility and diagnostic performance of MRI for identification and classification of knee osteochondritis dissecans. J Bone Joint Surg Am 2012; 94:1036. PubMed
- Pill SG, Ganley TJ, Milam RA, Lou JE, Meyer JS, Flynn JM. Role of magnetic resonance imaging and clinical criteria in predicting successful nonoperative treatment of osteochondritis dissecans in children. J Pediatr Orthop 2003; 23: 102-8. PubMed
- Weiss JM, Nikizad H, Shea KG, et al. The Incidence of Surgery in Osteochondritis Dissecans in Children and Adolescents. Orthop J Sports Med 2016; 14(3): online. www.ncbi.nlm.nih.gov
- Kocher MS, Tucker R, Ganley TJ, Flynn JM. Management of osteochondritis dissecans of the knee: current concepts review. Am J Sports Med 2006; 34: 1181-91. PubMed
- Wall EJ, Vourazeris J, Myer GD, et al. The healing potential of stable juvenile osteochondritis dissecans knee lesions. J Bone Joint Surg Am 2008; 90:2655. PubMed
- Polousky JD. Juvenile osteochondritis dissecans. Sports Med Arthrosc 2011; 19:56. PubMed
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt