Zusammenfassung
- Definition:Gutartige, monoartikuläre Proliferation der Synovialis eines Gelenks, einer Bursa oder Sehnenscheide mit kartilaginöser Metaplasie (Knorpelbildung) und später sekundärer Verknöcherung.
- Häufigkeit:Die primäre synoviale Chondromatose (SC) ist eine seltene Erkrankung der Synovialmembran. Die Ätiologie ist unklar.
- Symptome:Es kommt über Jahre hinweg zu zunehmenden Beschwerden in einem großen Gelenk, in der Regel in Knie, Hüfte, Ellenbogen oder Schulter, in Form von Schmerzen, Schwellungen und Steifigkeit.
- Befunde:Klinische Befunde können geschwollene, schmerzende Gelenke mit eingeschränkter Beweglichkeit und selten tastbarer freier Gelenkkörper sein.
- Diagnostik:Die Röntgenbildgebung kann die Diagnose bestätigen. Im frühen Verlauf sind die Aufnahmen jedoch meist ohne Befund.
- Therapie:Die Therapie besteht aus der Synovektomie.
Allgemeine Informationen
Definition
- Es handelt sich um eine gutartige, monoartikuläre Proliferation der Synovialis eines Gelenks, einer Bursa oder einer Sehnenscheide mit kartilaginöser Metaplasie (Knorpelbildung).1
- In der Regel sind die großen Gelenke wie Knie (am häufigsten), Hüfte, Ellenbogen und Schulter betroffen, jedoch kann die Erkrankung in jedem Gelenk oder jeder Synovialmembran (z. B. extraartikuläre Bursae) auftreten.
- Synonyme: synoviale Osteochondromatose, Reichel-Syndrom, synoviale Chondrometaplasie
Unterteilung
- Primäre synoviale Chondromatose (Morbus Reichel)
- kleine, intraartikulär gelegene chondrale Gelenkkörper identischer Größe
- Sekundäre synoviale Chondromatose
- intraartikulär gelegene Gelenkkörper unterschiedlicher Größe
- zudem verschiedene Ossifikationsgrade mit Kalzifikationen und sekundärer Knochenneubildung
- Die sekundäre synovilae Chondromatose ist eine Folgeerscheinung bei rezidivierenden Traumata und/oder von Osteochondropathien (z. B. bei osteochondralen Läsionen oder Arthrose).
- Die Erkrankung tritt typischerweise in der 5. und 6. Lebensdekade auf.
- Ursachen sind Osteoarthritis, Osteochondrosis dissecans, neurogene Arthropathie (Charcot-Gelenke) oder fortgeschrittene Osteonekrose.
- Bei der sekundären SC zeigen sich oft konzentrische Wachstumsringe im Gegensatz zur primären SC.
- Beide o. g. Formen sind meist nur klinisch zu differenzieren.
Häufigkeit
- Es handelt sich um eine seltene Erkrankung, und Angaben zur Häufigkeit sind nicht zuverlässig.
- Die Inzidenz ist bei Männern zwei- bis viermal höher als bei Frauen, und die Erkrankung tritt am häufigsten zwischen dem 30. und 60. Lebensjahr auf.
- Die SC kann jedoch auch im Kindesalter auftreten.
Ätiologie und Pathogenese
- Die Ursache der Erkrankung ist aktuell unbekannt.
- Eine Mutation im Fibronektin-1-Gen (FN1) und/oder im Gen für den Activin-A-Typ-II-Rezeptor (ACVR2A) liegt bei 60 % der Fälle vor.
- Fibronektine sind Glykoproteine der extrazellulären Matrix und kommen in der Synovialflüssigkeit vor.
- Activine sind Wachstums- und Differenzierungsfaktoren und sind zur Familie des transformierenden Wachstumsfaktors beta (TGF-β) zugehörig.
- In der Synovialmembran entstehen Zellen, die keine Synovialflüssigkeit produzieren, sondern ektopen hyalinen Knorpel.
- Dieser wird als extrazelluläre Matrix sezerniert.
- Bei Lösen der hyalinen Knorpelaggregate von der Synovialmembran entstehen freier Gelenkkörper im Gelenkspalt.
- In der Folge entstehen Mineralisierungen.
- Histopathologisch zeigen sich intrasynoviale, mikronodale, hyaline Knorpelproliferate mit erhaltener kontinuierlicher synovialer Deckzellschicht. Atypien im hyalinen Knorpelgewebe sind nicht nachweisbar.
- Die Knorpel können sekundär verkalken/verknöchern und sind dann auf Röntgenaufnahmen sichtbar.
- Im Laufe der Zeit werden die Gelenke aufgrund der Chondrome immer schmerzhafter und schwellen an.
- Infolgedessen kommt es zu mechanischen Symptomen in Form von eingeschränkter Mobilität, fortschreitenden Knochenschäden und sekundärer Arthrose.
- Die Entstehung eines Chondrosarkoms ist selten.
Stadieneinteilung nach Milgram
- Stadium 1: aktive intrasynoviale proliferative Erkrankung ohne freie Gelenkkörper
- Stadium 2: Übergangsstadium mit sowohl aktiver intrasynovialer Proliferation als auch freien Gelenkkörpern
- Stadium 3: multiple freie osteochondrale Körper ohne nachweisbare intrasynoviale Erkrankung
- Der Verlauf der Erkrankung ist variabel. Eine spontane Sistierung ist möglich. Nicht alle Stadien müssen nacheinander durchlaufen werden.
ICD-10
- D48.- Neubildung unsicheren oder unbekannten Verhaltens an sonstigen und nicht näher bezeichneten Lokalisationen
- (D48.1) Synovialmembran
Diagnostik
Diagnostische Kriterien
- Anamnese und klassischer Befund beim Röntgen, MRT oder CT
Differenzialdiagnosen
- Monartikuläre Arthritis
- Tenosynovialer Riesenzelltumor (TSRZT, ehemals: pigmentierte villonoduläre Synovialitis, PVNS).
- Lipoma arborescens (LA)
- Chondrosarkom
Anamnese
- Es kommt über Monate bis hin zu Jahren zu zunehmenden Beschwerden in einem großen Gelenk, in der Regel in Knie, Hüfte, Ellenbogen oder Schulter.
- Das Gelenk wird immer schmerzhafter und schwillt an.
- Weiterhin können Krepitationen und Einklemmungserscheinungen auftreten.
- Die Beweglichkeit nimmt ab, und es kann zu einer Gelenksperre kommen.
Klinische Untersuchung
- Geschwollenes und schmerzhaftes Gelenk
- Eingeschränkte Beweglichkeit
- Selten sind freie Gelenkkörper tastbar.
- Erguss
Ergänzende Untersuchungen in der Hausarztpraxis
Diagnostik bei Spezialist*innen
- Röntgen2-3
- Im Röntgen lassen sich freie Gelenkkörper nachweisen und Aussagen über den Gelenkstatus treffen.
- Die Untersuchung hat in der Regel erst im späteren Verlauf diagnostischen Wert und zeigt dann multiple, intraartikuläre, freie Gelenkkörper.
- Es können degenerative Veränderungen vorliegen.
- Werden keine freien Gelenkkörper gefunden, ist evtl. nur das Weichteilgewebe geschwollen. In diesem Fall muss die Differenzialdiagnose „tenosynovialer Riesenzelltumor“ abgeklärt werden.
- Kalzifizierungen zeigen ein ring- oder bogenförmiges („Ring-and-Arc") oder zielscheibenartiges („Target“) Erscheinungsbild.
- CT2
- Es können die gleichen Veränderungen wie beim Röntgen nachgewiesen werden, aber gleichzeitig können auch nicht verkalkte freie Gelenkkörper dargestellt werden.
- Die Computertomografie (CT) ist zur Darstellung von freien Gelenkkörpern am genauesten.
- MRT2
- Eine MRT ist evtl. als präoperative Untersuchung geeignet.
- Eine MRT kann Ergüsse, Veränderungen der Synovialis (hyperintensiv auf T2-gewichteten Aufnahmen mit Verstärkung nach gadoliniumbasiertem Kontrastmittel) und freie Gelenkkörper (isointensiv bis hypointensiv auf T1-gewichteten Aufnahmen, mit Signallücken bei Verknöcherungen) zeigen.
Indikationen zur Überweisung
- Überweisung an Orthopäd*in zur Therapie oder bei unklaren Gelenkproblemen
- Eine diagnostische Arthroskopie ist das diagnosesichernde Verfahren.
Therapie
Allgemeines zur Therapie
- Die Therapie besteht aus der Synovektomie.
- Wird keine vollständige Synovektomie durchgeführt, kommt es häufig zu Rezidiven.4
- Zur Entzündungshemmung können NSAR-Präparate eingesetzt werden.
Operative Therapie
- Operative Entfernung der metaplastisch veränderten Synovialmembran in Kombination mit Entfernung sämtlicher freier Gelenkkörper
- In der Regel minimalinvasiv mittels Arthroskopie5
Verlauf, Komplikationen und Prognose
Verlauf
- Fortschreitender, aber gutartiger Verlauf
Prognose
- Die Prognose ist gut, und bei den meisten Betroffenen tritt eine Symptomfreiheit ein, auch wenn die Gelenkfunktion nicht in allen Fällen wiederhergestellt werden kann.
- Eine Entartung zum synovialen Chondrosarkom ist mit einer Häufigkeit von 2–5 % beschrieben. Meistens vergehen hierbei mehr als 10 Jahre.
Patienteninformationen
Patienteninformationen in Deximed
- Synoviale Chondromatose
Illustrationen
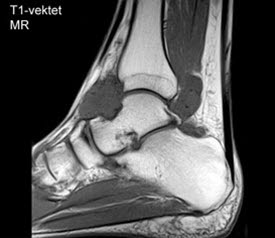
Chondromatose
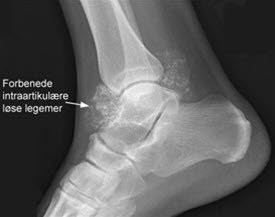
Chondromatose
Quellen
Literatur
- Monu JUV. Synovial osteochondromatosis . Medscape, last updated Apr 23, 2015. emedicine.medscape.com
- Crotty JM, Monu JU, Pope TL Jr. Synovial osteochondromatosis. Radiol Clin North Am 1996; 34: 327-42. PubMed
- Mohana-Borges AV, Chung CB, Resnick D. Monoarticular arthritis. Radiol Clin North Am 2004; 42: 135-49. PubMed
- Church JS, Breidahl WH, Janes GC. Recurrent synovial chondromatosis of the knee after radical synovectomy and arthrodesis. J Bone Joint Surg Br 2006; 88: 673-5. PubMed
- McCarthy JC, Lee JA. Arthroscopic intervention in early hip disease. Clin Orthop Relat Res 2004; (429): 157-62. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Moussa Antar, MBA, Arzt in Weiterbildung Allgemeinmedizin, Paderborn