Zusammenfassung
- Definition:Schleimbeutelentzündung am Ellenbogen. Kann durch bakterielle Infektion der Bursa (septische Bursitis) bedingt sein.
- Häufigkeit:Häufigste Bursitis des Menschen. 1/3 der Fälle septisch, 2/3 aseptisch.
- Symptome:Schwellung am Ellenbogen, häufig schmerzhaft.
- Befunde:Bei septischer Bursitis oft Hautläsion als Eintrittspforte für Bakterien.
- Diagnostik:Klinischer Befund, ggf. Punktion und Blutentnahme.
- Therapie:Bei aseptischer Bursitis konservative Therapie mit Schonung. Bei Versagen der Therapie Bursektomie. Bei septischer Bursitis frühzeitige Antibiose.
Allgemeine Informationen
Definition
- Die Bursitis olecrani ist eine Schleimbeutelentzündung am Ellenbogen.
- Einteilung1
- akut vs. chronisch
- aseptisch vs. septisch (bakterielle Infektion der Bursa)
Häufigkeit
- Häufigste Bursitis des menschlichen Körpers1
- Jährliche Inzidenz mindestens 10:100.000 Personen2
- Männer zu Frauen 4:12
- Altersgipfel 40–60 Jahre2
- Etwa 1/3 septisch, 2/3 aseptisch2
Klinische Anatomie
- Die Bursa olecrani bildet sich bei Kindern im Alter von 7–10 Jahren und liegt oberflächlich auf der Sehne des M. triceps brachii.
- Der Schleimbeutel dient als Gleitschicht zwischen dem Olekranon und der darüber liegenden Haut.
Ätiologie und Pathogenese
- Die oberflächliche Lage des Schleimbeutels prädisponiert für direkte Traumata, chronische Druckbelastung oder eine septische Entzündung durch das Eindringen von Bakterien im Rahmen von Hautverletzungen.
- Direkte Traumata
- typischerweise Aufprall mit dem Ellenbogen gegen harten Untergrund
- Chronische Druckbelastung
- bei dauerhaftem Aufstützen auf den Ellenbogen, z. B.:
- berufsbedingt (Teppichleger)
- beim Lesen („Studentenellenbogen“)
- bei bestimmten Sportarten (Ringen).
- bei dauerhaftem Aufstützen auf den Ellenbogen, z. B.:
- Septische Entzündung
- direkte Kontamination mit Bakterien durch Hautläsion
- in etwa 85 % der Fälle S. aureus3
- hämatogene Streuung (selten)
- direkte Kontamination mit Bakterien durch Hautläsion
- Sekundär kann die Bursitis bei Systemerkrankungen auftreten, z. B. bei Gicht oder rheumatoider Arthritis.
ICPC-2
- L87 Bursitis/Tendinitis/Synovitis NNB
ICD-10
- M70.2 Bursitis olecrani
Diagnostik
Diagnostische Kriterien
- Sehr variables Krankheitsbild von schmerzloser Schwellung bis zu septischem Verlauf mit schwerem Krankheitsgefühl
- Die Unterscheidung zwischen septischer und aseptischer Bursitis erfolgt anhand des klinischen Erscheinungsbilds, Blutuntersuchungen und Punktion der Bursa mit Analyse des Aspirats.2
- Cave: Bei eindeutigem klinischem Erscheinungsbild einer aseptischen Bursitis kann auf die Punktion (Gefahr der iatrogenen Infektion) und Blutuntersuchung verzichtet werden!
Differenzialdiagnosen
- Bakterielle Arthritis
- Lipom
- Gicht
- Erkrankungen des rheumatischen Formenkreises
Anamnese
- Die Schwellung tritt oft akut oder subakut auf.
- Während die septische Bursitis in der Regel schmerzhaft ist, geht die aseptische Bursitis meistens mit Schmerzlosigkeit einher.1
- Es sollte nach Traumata, beruflichen oder sportlichen Belastungen und Vorerkrankungen (Rheuma? Gicht?) gefragt werden.
Klinische Untersuchung
- Bei allen Formen der Bursitis ist eine Schwellung über dem Olekranon apparent.
- Bei chronischer Bursitis sind manchmal „reiskörnerartige“ Veränderungen in der Bursa zu tasten.
- Für eine septische Bursitis sprechen:2
- Körpertemperatur > 37,8 °C
- Temperaturdifferenz über der Bursa im Seitenvergleich > 2,2 °C
- Hautläsionen über der Bursa (als Eintrittspforte für Bakterien).
Ergänzende Untersuchungen in der Hausarztpraxis
Labor
- Bei septischer Bursitis erhöhte Inflammationsparameter
Diagnostik bei Spezialist*innen
Punktion der Bursa unter sterilen Bedingungen
- Kann bei entsprechender Erfahrung und Vorhandensein eines sterilen Eingriffsraums auch in der Hausarztpraxis erfolgen.
- Goldstandard zur Diagnosesicherung
- makroskopisch bereits Hinweise auf Ätiologie
- hämorrhagisch: traumatische Bursitis
- purulent, trüb: septische Bursitis
- Zellzahl
- > 3.000 Leukozyten/µl bei septischer Bursitis
- mikrobiologische Untersuchung zur Erregerbestimmung und Resistenztestung
- makroskopisch bereits Hinweise auf Ätiologie
- Gleichzeitig Entlastung der Bursa durch die Punktion und damit Schmerzlinderung
Röntgen
- Röntgenaufnahme des Ellenbogengelenks in den zwei Standardprojektionen (antero-posterior und lateral) zum Ausschluss begleitender Knochenverletzungen
Ultraschall
- Volumenbestimmung der Bursa, bei Bursitis deutlich vergrößert4
- Entzündungszeichen sind z. B. eine Proliferation der Synovia oder ein deutlich erhöhter Blutfluss.4
MRT
- Spielt in der Diagnostik nur untergeordnete Rolle.
- Einsatz zum Ausschluss einer Osteomyelitis bei ausgeprägter septischer Bursitis oder zur präoperativen Planung
Indikationen zur Überweisung/Klinikeinweisung
- Überweisung zu Spezialist*in
- bei unzureichender Erfahrung mit Punktion der Bursa oder fehlendem sterilem Eingriffsraum
- bei therapieresistenten Beschwerden
- Einweisung
- bei Verdacht auf systemische Infektion
Therapie
Therapieziele
- Schmerzen lindern.
- Systemische Infektion bei septischer Bursitis durch frühzeitige Antibiotikagabe verhindern.
Allgemeines zur Therapie
- Die Unterscheidung zwischen septischer und aseptischer Bursitis ist entscheidend für die Auswahl der Therapie und eine gute Prognose.
Therapie bei aseptischer Bursitis
- Konservatives Procedere nach PRICE-Schema
- Protection
- kurzfristige Ruhigstellung in Oberarmschiene (< 1 Woche)
- Rest
- Vermeidung von Belastungen des Ellenbogengelenks
- Ice
- regelmäßiges Kühlen
- Compression
- Kompressionsverband bei Schwellung
- Elevation
- Hochlagern des schmerzhaften Ellenbogens
- Protection
- Bei Bedarf analgetische Therapie mit NSAR
Therapie bei chronischer aseptischer Bursitis
- Bei Versagen der konservativen Maßnahmen Punktion zur Entlastung mit anschließendem Kompressionsverband für 3 Tage
- Andere Autor*innen fanden keinen signifikanten Vorteil der Punktion und empfehlen eine reine Kompressionstherapie mit kurzzeitigem Einsatz von NSAR.5
- Als Ultima Ratio vollständige operative Bursektomie2
Therapie nach traumatischer Bursaeröffnung
- Vollständige Bursektomie mit Wunddébridement unter Schonung umliegender Strukturen innerhalb von 12–72 Stunden
- Antibiotikatherapie bei septischer Bursitis und/oder stark kontaminierten Wunden
Therapie bei septischer Bursitis
- Antibiotikatherapie mit penicillinasefestem Penicillin oder Cephalosporin der 1. Generation über 2 Wochen oral
- Mögliche Therapieschemata
- Flucloxacillin 1.000 mg 1-1-1 (Patient*innen > 14 Jahre)
- Cefalexin 500 mg 1-1-1 (Patient*innen > 14 Jahre)
- Cave: Jeweils auch die Fachinformation bezüglich Kontraindikationen, Dosisanpassungen und Wechselwirkungen beachten!
- Anpassung der Antibiose nach vorliegendem Resistogramm
- Bei systemischer Infektion oder immunsupprimierten Patient*innen intravenöse Antibiose über 7–10 Tage mit nachfolgender oraler Antibiose über 2 Wochen
- Nach Möglichkeit sollte auf einen operativen Eingriff verzichtet werden.2
- signifikant schlechtere Ergebnisse als konservative Therapie6
- Ursache: erhöhtes Komplikationsrisiko (z. B. Wundheilungsstörungen) bei akut entzündetem Gewebe
- Indikationen für operative Bursektomie
- systemische Entzündungszeichen, Sepsis
- Weichteilnekrosen
Therapie der Bursitis bei rheumatischen Erkrankungen
- Optimale Behandlung der Grunderkrankung
- Ansonsten Vorgehen analog zu den o. g. Therapieempfehlungen
Prävention
- Eine angemessene Behandlung von Wunden und Hautinfektionen im Ellenbogenbereich kann einer bakteriellen Infektion vorbeugen.
- Vermeidung von repetitiven Druckbelastungen durch z. B. Ellenbogenschoner
Verlauf, Komplikationen und Prognose
Verlauf
- Die aseptische Bursitis ist selbstlimitierend und heilt regelhaft unter konservativen Therapiemaßnahmen aus.
- Rezidive sind leider häufig.
- Eine septische Bursitis kann unbehandelt in einer lebensgefährdenden Sepsis münden.
Komplikationen
- Bei der bakteriellen Bursitis kann es in Ausnahmefällen zu einer Sepsis und/oder bakteriellen Arthritis kommen.
- Fistelbildung
- Rezidive
- Weichteildefekte
- Wundheilungsstörungen
- Iatrogene Infektion durch Punktion unter nichtsterilen Bedingungen
Prognose
- Im Allgemeinen gut
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
- Über die hohe Rezidivhäufigkeit
- Sofortige Wiedervorstellung bei Fieber und/oder Krankheitsgefühl zum Ausschluss einer septischen Bursitis
Patienteninformationen in Deximed
Illustrationen
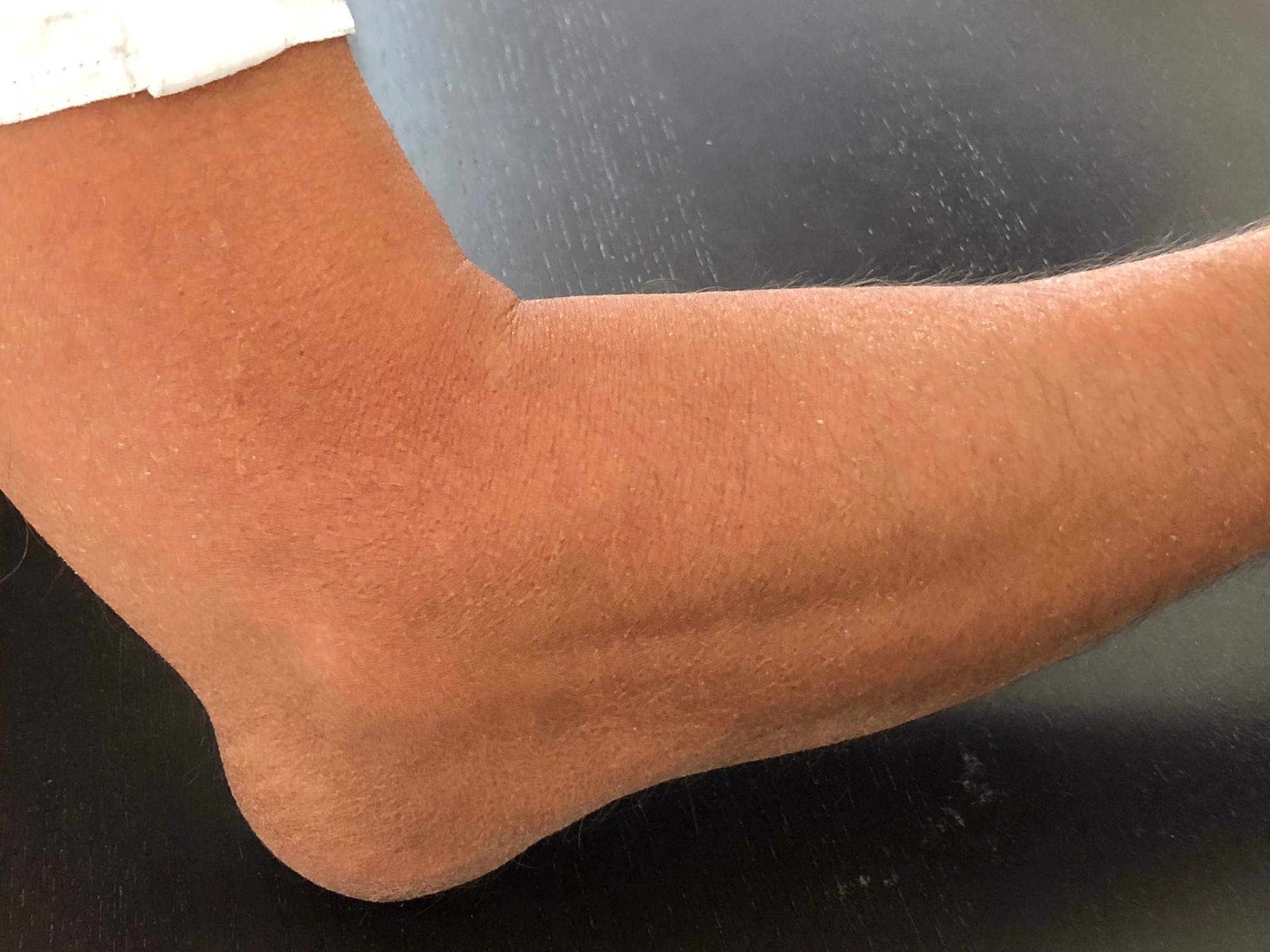
Bursitis olecrani
Quellen
Literatur
- Reilly D, Kamineni S. Olecranon bursitis. J Shoulder Elbow Surg 2016; 25: 158-67. link.springer.com
- Baumbach SF, Lobo CM, Badyine I et al. Prepatellar and olecranon bursitis: literature review and development of a treatment algorithm. Arch Orthop Trauma Surg 2014; 134: 359-70. pubmed.ncbi.nlm.nih.gov
- Perez C, Huttner A, Assal M, et al. Infectious olecranon and patellar bursitis: short-course adjuvant antibiotic therapy is not a risk factor for recurrence in adult hospitalized patients. Journal of Antimicrobial Chemotherapy 2010; 65(5): 1008-14. academic.oup.com
- Blankstein A, Ganel A, Givon U, et al. Ultrasonographic Findings in Patients with Olecranon Bursitis. Ultraschall Med 2006; 27(6): 568-71. www.thieme-connect.com
- Kim JY, Chung SW, Kim JH, et al. A randomized trial among compression plus nonsteroidal antiinflammatory drugs, aspiration, and aspiration with steroid injection for nonseptic olecranon bursitis. Clin Orthop Relat Res. 2015 Oct 13. pubmed.ncbi.nlm.nih.gov
- Sayegh ET, Strauch RJ. Treatment of olecranon bursitis: A systematic review. Arch Orthop Trauma Surg 2014; 134(11): 1517-36. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt