Zusammenfassung
- Definition:Chronische Schleimbeutelentzündung der Schulter über > 6–12 Wochen.
- Häufigkeit:Sehr häufige Ursache für Schulterschmerzen.
- Symptome:Belastungsabhängige Schulterschmerzen, insbesondere bei Überkopfarbeiten.
- Befunde:Typisch für Bursitis subacromialis ist der schmerzhafte Bogen (Painful Arc) bei 60–120-Grad-Abduktion.
- Diagnostik:Anamnese und körperliche Untersuchung. Sonografie zur Darstellung der Bursa.
- Therapie:Konservative Therapie mit NSAR, Kühlen, Belastungsreduktion und Physiotherapie. Kortisoninfiltration in Bursa. Ultima Ratio operative Bursektomie.
Allgemeine Informationen
Definition
- Chronische Schleimbeutelentzündung der Schulter über > 6–12 Wochen
Häufigkeit
- Eine der häufigsten Ursachen von (atraumatischen) Schulterschmerzen1
- Geschlechterverhältnis ausgeglichen2
Klinische Anatomie
- Generell befinden sich Bursae dort, wo Sehnen über Knochen, Bänder oder andere Sehnen reiben und dort, wo die Haut über knöcherne Vorsprünge gleitet.
- Vier relevante Schleimbeutel im Bereich der Schulter vorhanden:
- Bursa subacromialis (mit Abstand am häufigsten betroffen)
- Bursa subdeltoidea
- Bursa subcoracoidea
- Bursa subtendinea des M. subscapularis.
Ätiologie und Pathogenese
- Verschiedene Auslöser einer Bursitis möglich
- mechanische Überbelastung, insbesondere Überkopfarbeiten
- systemische Grunderkrankung, z. B. aus dem rheumatoiden Formenkreis
- Begleitreaktion bei Verletzungen der Rotatorenmanschette
- Erfolgt keine ausreichende Schonung des Schultergelenks oder wird die auslösende Erkrankung nicht adäquat behandelt, kann es zu einem chronischen Entzündungszustand kommen.
Prädisponierende Faktoren
- Arbeiten über Schulterhöhe
- Impingementsyndrom der Schulter
- Rotatorenmanschettenläsionen
- Tendinitis calcarea
- Rheumatische Erkrankungen
ICPC-2
- L87 Bursitis/Tendinitis/Synovitis
ICD-10
- M75.5 Bursitis im Schulterbereich
Diagnostik
Diagnostische Kriterien
- Verdachtsdiagnose durch Anamnese und klinische Untersuchung
- Sicherung der Diagnose durch Bildgebung (Sonografie und/oder MRT) oder diagnostische Infiltration möglich
Differenzialdiagnosen
- Rotatorenmanschettenläsion
- Luxation des Akromioklavikulargelenks
- Arthrose des Akromioklavikulargelenks
- Omarthrose
- Ausstrahlende Beschwerden durch Pathologie der Halswirbelsäule
- Internistische Erkrankungen mit Ausstrahlung in die Schulter (u. a. Herzinfarkt, Cholezystitis)
Anamnese
- Belastungsabhängige Schmerzen in der Schulter, insbesondere bei Abduktion und Elevation
- schleichende Zunahme der Beschwerden über Wochen bis Monate
- Repetitive Überkopfarbeiten als Auslöser?
- Vorbekanntes Schulterimpingement?
Klinische Untersuchung
- Die Untersuchung der Schulter sollte immer im Seitenvergleich erfolgen.
- Siehe auch Untersuchung des Schultergelenks.
- Inspektion
- Schultergelenk kann geschwollen sein.
- Palpation
- abhängig von betroffener Bursa evtl. lokaler Druckschmerz auslösbar
- Bewegungsausmaß
- häufig schmerzbedingte Einschränkung der aktiven Beweglichkeit, aber nicht der passiven Beweglichkeit
- Differenzialdiagnose bei eingeschränkter passiver Beweglichkeit adhäsive Kapsulitis oder ausgeprägte Omarthrose
- häufig schmerzbedingte Einschränkung der aktiven Beweglichkeit, aber nicht der passiven Beweglichkeit
- Funktionstest
- „schmerzhafter Bogen“: Schmerzen bei 60–120-Grad-Abduktion
- klassisch bei Bursitis subacromialis
- „schmerzhafter Bogen“: Schmerzen bei 60–120-Grad-Abduktion
Ergänzende Untersuchungen in der Hausarztpraxis
Diagnostik bei Spezialist*innen
- Röntgen
- Nachweis Omarthrose
- Beurteilung der Akromion-Konfiguration und der Weite des subakromialen Raums
- Ultraschall
- MRT
- in der Regel nur bei unklarer Diagnose oder vor geplanter Operation notwendig
Indikationen zur Überweisung
- Bei therapierefraktären Beschwerden Überweisung an Orthopäd*in
Therapie
Therapieziele
- Schmerzen lindern.
- Beweglichkeit wiederherstellen.
Allgemeines zur Therapie
- Zunächst konservative Behandlung mit Schonung der Schulter, Kühlen, NSAR und im Verlauf physiotherapeutischer Beübung
Medikamentöse Therapie
NSAR
- Zur Schmerzreduktion und Linderung der lokalen Entzündung
- Nebenwirkungen und Kontraindikationen beachten.
- Lokale Anwendung, z. B. als Diclofenac-Gel, möglich
- Oral z. B. Ibuprofen 400 mg 3 x tgl.
Kortisoninjektion (bei Orthopäd*in)
- Ultraschallgesteuerte Injektionen in die Bursa mit Kortison (z. B. Triamcinolon) führt in ersten 6–8 Wochen zu deutlicher Beschwerdebesserung.4
- langfristiger Therapieeffekt jedoch zweifelhaft5
Nichtmedikamentöse Therapie
Physiotherapie
- Ziel: Zentrierung des Humeruskopfs in der Gelenkpfanne, um Humeruskopfhochstand und damit Einklemmung der Bursa zwischen Humerus und Akromion zu vermeiden (im Falle der Bursitis subacromialis).
- Training mit elastischen Widerstandsbändern (Thera-Bändern) verbessert langfristig die Schulterfunktion bei Patient*innen mit Bursitis.5
Operative Therapien
- Nur bei Versagen der konservativen Therapie operative Bursektomie, ggf. in Kombination mit weiteren Prozeduren, wie z. B. subakromialer Dekompression2
Verlauf, Komplikationen und Prognose
Verlauf
- Die Beschwerden entwickeln sich langsam und dauern oft jahrelang an.
Anerkennung als Berufskrankheit
- Tritt eine chronische Schulter-Bursitis im Zusammenhang mit der beruflichen Tätigkeit auf, kann diese als Berufskrankheit anerkannt werden.
- Es wird eine ausführliche Arbeits- und Gefährdungsanamnese erhoben, und ein Gutachten entscheidet über die Anerkennung als Berufskrankheit.
- Dann können bestimmte Maßnahmen durchgeführt werden:
- spezielle therapeutische Maßnahmen
- Einstellung der gefährdenden Tätigkeit
- Minderung der Erwerbsfähigkeit bis zur Zahlung einer Rente.
- Manchmal muss die Tätigkeit erst vollständig aufgegeben werden, damit die Anerkennung als Berufskrankheit erfolgen kann.
Komplikationen
- Bei Schonhaltung über mehrere Monate Einschränkung der Beweglichkeit durch Kapselschrumpfung möglich
Prognose
- Insgesamt gute Prognose; die Mehrzahl der Patient*innen spricht gut auf die konservative Therapie an.2
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
- Notwendigkeit einer ausreichenden Belastungspause
- Funktionelle Übungen der Schulter, um Beweglichkeit zu erhalten.
Patienteninformationen in Deximed
Illustrationen
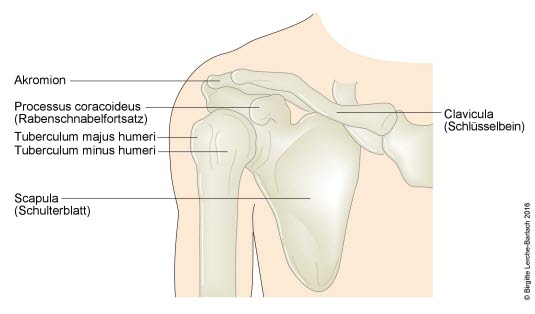
Schultergelenk, Skelett
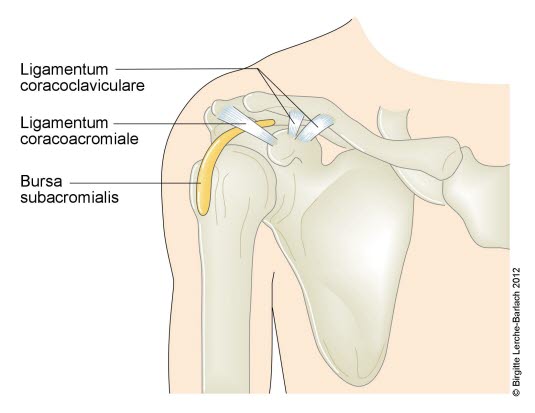
Subakromiale Bursa
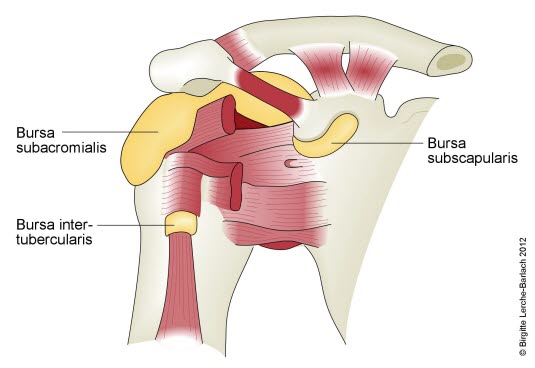
Bursae in der Schulter
Quellen
Literatur
- Bacha R, Manzoor I, Gilani SA. Sonographic presentation of rice bodies in subacromial-subdeltoid chronic bursitis. The Ultrasound Journal volume 2019; 11: 16. theultrasoundjournal.springeropen.com
- Faruqi T, Rizvi TJ. Subacromial Bursitis. StatPearls 2021. europepmc.org
- Mishra BN, Poudel RR, Jha A, et al. Rheumatoid subacromial-subdeltoid bursitis with rice bodies: A case report. Journal of Clinical Orthopaedics and Trauma 2019; 10(3): 514-17. www.ncbi.nlm.nih.gov
- Hsieh LF, Lin YJ, Hsu WC, et al. Comparison of the corticosteroid injection and hyaluronate in the treatment of chronic subacromial bursitis: A randomized controlled trial. Clin Rehabil 2021; 35(9): 1305-16. pubmed.ncbi.nlm.nih.gov
- Zhu P, Liao B, Wang Z, et al. Resistance band training after triamcinolone acetonide injection for subacromial bursitis: A randomized clinical trial.. J Rehabil Med 2021. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung Allgemeinmedizin, Frankfurt a. M.