Streszczenie
- Definicja:Zachorowanie na skutek zakażenia wirusem ospy małpiej.
- Epidemiologia: Na świecie odnotowuje się coraz więcej przypadków. Najczęściej występuje w Afryce Środkowej i Afryce Zachodniej. Dokładna światowa epidemiologia nie jest znana.
- Objawy: Początkowo objawy ogólne, takie jak gorączka, bóle głowy i mięśni, wyczerpanie, obrzęk węzłów chłonnych, a po 1–3 dniach typowe wykwity skórne, jednocześnie w tym samym stadium (plamki, grudki, pęcherzyki i krostki, które rogowacieją i odpadają). Choroba ustępuje samoistnie.
- Badanie fizykalne: Podróż lub kontakt w wywiadzie, typowe wykwity skórne.
- Diagnostyka: Test PCR na obecność wirusa ospy małpiej w rozmazie z zawartości pęcherzyków lub z zaschniętych zmian skórnych.
- Leczenie: Objawowe, lek przeciwwirusowy tekowirymat, który nie jest powszechnie dostępny, możliwe szczepienie przeciwko ospie w ramach profilaktyki przed ekspozycją lub po niej.
Informacje ogólne
Definicja
- Ospa małpia to rzadkie zakażenie wirusem małpiej ospy (Monkeypox virus – MPX; Orthopoxvirus simiae, rodzina Poxviridae) przenoszone ze zwierząt na ludzi.
- Możliwość przenoszenia z człowieka na człowieka drogą kropelkową.
Epidemiologia
- Wzrost liczby przypadków na świecie od początku 2022 roku.
- Liczba przypadków na świecie dostępna jest na stronie Europejskiego Centrum ds. Zapobiegania i Kontroli Chorób (European Centre for Disease Prevention and Control – ECDC).
- Zgodnie z dotychczasowymi wynikami sekwencjonowania genomu, osoby chore są zakażone mniej zjadliwym wariantem wirusa zachodnioafrykańskiego (ostatnio określanym jako wirus podgrupy II).1
- WHO ogłosiła obecną epidemię „stanem zagrożenia zdrowia publicznego o zasięgu międzynarodowym”.
- Przypadki małpiej ospy u ludzi występują głównie w regionach lasów deszczowych w krajach Afryki Zachodniej i Środkowej.
- Nigeria, Republika Konga, Demokratyczna Republika Konga, Kamerun, Republika Środkowoafrykańska, Wybrzeże Kości Słoniowej, Liberia, Sierra Leone, Gabon, Sudan Południowy.
- Niskie ryzyko przedostania się do Europy przez podróżnych lub sprowadzone ssaki.
- W Polsce w 2022 roku odnotowano 213 przypadków małpiej ospy.2
- Dokładna liczba osób zakażonych na świecie nie jest znana, podobnie jak odsetek osób zakażonych bezobjawowo.3
Etiologia i patogeneza
- Wirus ospy małpiej (Monkeypox virus – MPX, Orthopoxvirus simiae)
- wirus o dwuniciowym DNA
- spokrewniony z wirusem ospy prawdziwej (variola vera), który został zlikwidowany (całkowita eradykacja ogłoszona w 1980 roku) oraz z wirusem krowianki
- mniej zakaźny niż wirus ospy prawdziwej, powoduje mniej ostry przebieg choroby
- stosunkowo niska zakaźność.
- Często występuje u gryzoni w Afryce Zachodniej i Środkowej w rejonach lasów tropikalnych
- gospodarzem są małpy
- naturalny rezerwuar nie został jeszcze zidentyfikowany, najprawdopodobniej są to gryzonie.
- Wirus przenosi się na ludzi przez zwierzęta, prawdopodobnie głównie przez gryzonie, na terenach endemicznych:
- poprzez kontakt z wykwitami skórnymi, krwią, tkanką lub ekskrementami zakażonych zwierząt
- przez ukąszenia zakażonych zwierząt
- podczas pracy z mięsem lub spożywania mięsa zakażonych zwierząt poddanego niewystarczającej obróbce termicznej.
- W ramach obecnej epidemii choroby, możliwe jest przenoszenie z człowieka na człowieka, zwłaszcza przez bliski kontakt z osobą chorą na małpią ospę.
- Szczególnie wysokie miano wirusa w zmianach chorobowych związanych z ospą (zawartość pęcherzyków i zaschnięte zmiany skórne, zmiany na błonach śluzowych).
- Przez kontakt ze śliną, pęcherzami ospy lub zaschniętymi zmianami skórnymi powstającymi u osób zakażonych, przypuszczalnie podczas kontaktów seksualnych, zwłaszcza u mężczyzn uprawiających seks z mężczyznami (men who have sex with men – MSM) lub osób często zmieniających partnerów seksualnych.
- Nie jest jasne, czy do przeniesienia może dojść również przez nasienie i wydzielinę z pochwy, czy tylko przez kontakt fizyczny.
- Przez ślinę (w przypadku zmian w jamie ustnej).
- Przenoszenie drogą kropelkową poprzez wydzieliny z dróg oddechowych podczas kontaktu twarzą w twarz w fazie zwiastunowej, zwłaszcza podczas kaszlu lub kichania (dotychczas brak potwierdzenia).
- Uwaga: ta droga transmisji jest możliwa już w fazie zwiastunowej.
- Poprzez kontakt z zakażonym materiałem, takim jak pościel, ręczniki, naczynia czy ubrania (dotychczas opisywane głównie na terenach endemicznych).
- Przenikanie wirusa do organizmu przez minimalne zmiany skórne, drogi oddechowe lub błony śluzowe (oczu, nosa, ust, narządów płciowych, odbytu).
- Na obszarach endemicznych udokumentowano również zakażenie przezłożyskowe i okołoporodowe.
- Rozprzestrzenianie się i zakaźność
- Osadza się w wydzielinach, zasycha na złuszczonej skórze lub cząstkach zaschniętych zmian skórnych.
- Warianty wirusa środkowoafrykańskiego (podgrupa I) są wyraźnie bardziej zjadliwe niż wirusa zachodnioafrykańskiego (podgrupa II).
- Czas trwania zakaźności: do całkowitego ustąpienia objawów, czyli 2–4 tygodnie.
- Wirus może przetrwać od kilku dni do kilku miesięcy na powierzchniach lub tkaninach.
Czynniki predysponujące
- Bliski kontakt z osobami zakażonymi (w Europie jak dotąd głównie MSM i osoby mające wielu partnerów seksualnych).4
- Kontakty osób zakażonych z domownikami.4
- Pracownicy ochrony zdrowia z powodu długotrwałego narażenia na wirusa.5
- Kontakt z zakażonymi zwierzętami (gryzonie, małpy) lub ich spożywanie.
ICD–10
- B04 Ospa małpia.
Diagnostyka
Kryteria diagnostyczne
- Ospę małpią należy wziąć pod uwagę:
- W przypadku podejrzanego obrazu klinicznego, szczególnie u podróżnych powracających z Afryki (Zachodniej).
- Przy kontakcie z osobą z rozpoznanym przypadkiem choroby.
- U osób z wykwitami przypominającymi ospę wietrzną o niejasnej charakterystyce (diagnostyka różnicowa: ospa wietrzna) bez podróży do obszarów endemicznych w wywiadzie, a także u mężczyzn, którzy uprawiali seks z mężczyznami.
- Wykrywanie wirusa testem PCR.
Diagnostyka różnicowa3
- W fazie przed wystąpieniem objawów choroby:
- grypa
- malaria
- dur brzuszny
- kiła
- leptospiroza
- wirusowa gorączka krwotoczna.
- W fazie wykwitów:
- ospa wietrzna
- półpasiec
- opryszczka zwykła
- odra
- szkarlatyna
- inne zakażenia powirusowe
- bakteryjne zakażenia skóry
- świerzb
- rumień polekowy
- ziarnica weneryczna pachwin.
Wywiad lekarski5
- U większości osób choroba nie ma ciężkiego przebiegu i zazwyczaj sama ustępuje.
- Okres inkubacji wynosi 3 lub 4–21 dni (możliwe krótsze okresy inkubacji 1–3 dni).
- Pierwsze objawy/faza zwiastunowa (może przebiegać bezobjawowo lub z szybko ustępującymi objawami):
- gorączka, dreszcze
- ból głowy, mięśni i pleców
- powiększone węzły chłonne (nie występuje w ospie wietrznej)
- wyczerpanie.
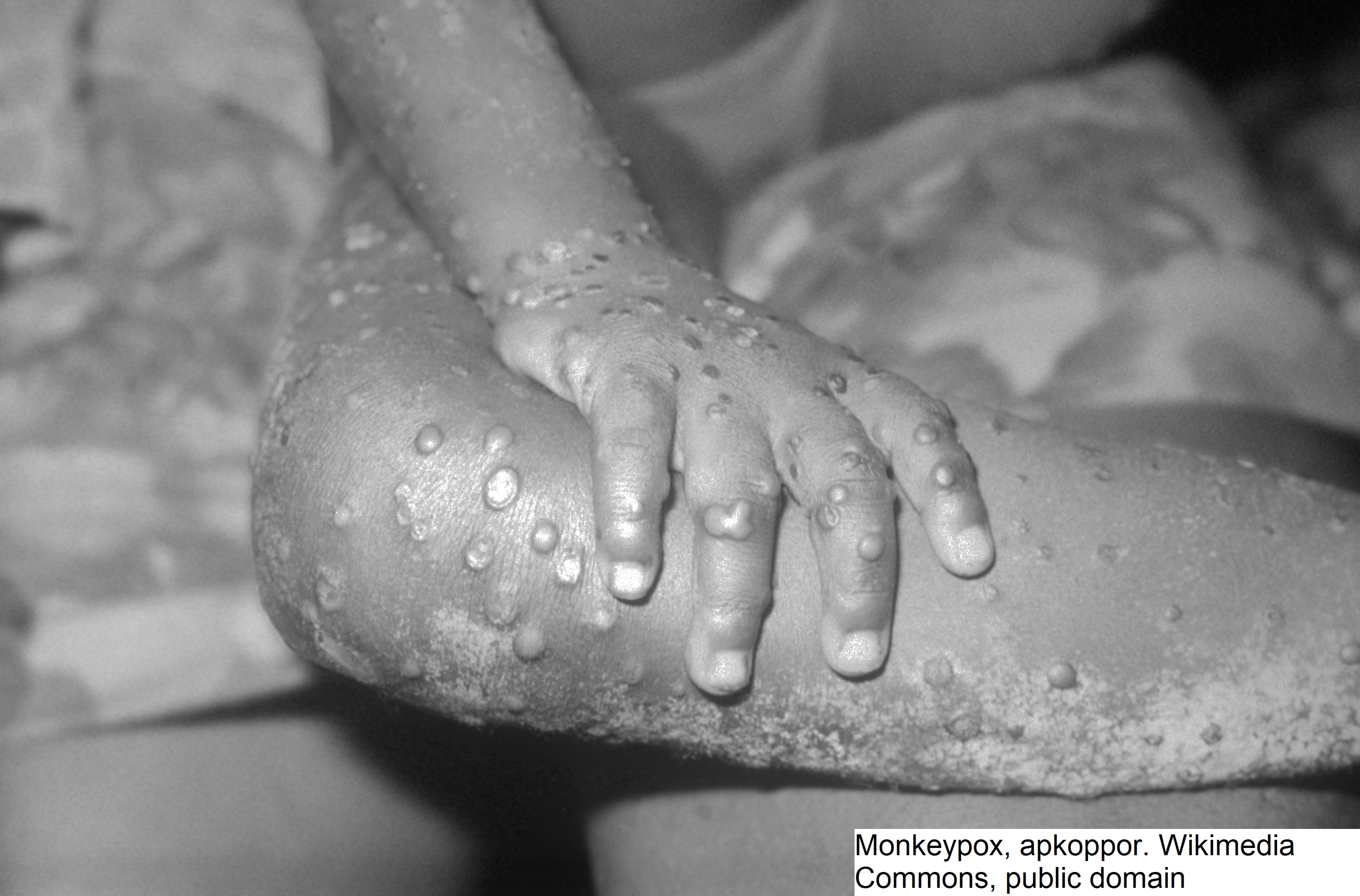
- Wykwity skórne po 1–3 dniach
- Jednocześnie występują następujące stadia: plamki, grudki, pęcherzyki i krostki.
- Wszystkie wykwity w tym samym stadium: ważne kryterium odróżniające od ospy wietrznej.
- Zgodnie z wytycznymi brytyjskimi wykwity mogą mieć również różne stadia.5
- Następnie zmiany skórne przysychają i odpadają.
- Zmiany skórne często pojawiają się w pierwszej kolejności na twarzy, potem rozprzestrzeniają się na inne części ciała.
- Według ECDC występują najpierw w okolicy pierwotnie zakażonej części ciała:
- najpierw na dłoniach i podeszwach stóp
- raczej na kończynach niż na tułowiu
- w 20% przypadków na spojówce i rogówce
- zmiany chorobowe mogą być też obecne w jamie ustnej
- w dotychczasowych przypadkach (od maja 2022 roku) zgłaszano również występowanie objawów w okolicy urogenitalnej i odbytu.
- Możliwy jest przebieg z nielicznymi miejscowymi wykwitami, jak i z rozproszonymi zmianami skórnymi, a w ciężkich przypadkach nawet z rozległym zajęciem skóry.
- Jednocześnie występują następujące stadia: plamki, grudki, pęcherzyki i krostki.
- Zazwyczaj powrót do zdrowia i gojenie następują w ciągu 2–4 tygodni.
- Okres zakaźności trwa, aż strupy z wykwitów odpadną, odsłaniając nienaruszoną skórę.
- Może dojść do powstania blizn
- W ciężkich przypadkach możliwe jest powstanie wyraźnych blizn.
- Wykwity mogą być bardzo bolesne i/lub swędzące, stąd niebezpieczeństwo powikłania zakażeniem bakteryjnym zmian skórnych na skutek drapania.
Badanie fizykalne
- Typowe wykwity skórne (brak gwiaździstego nieba jak w przypadku ospy wietrznej), klasyczna osutka to wyniosłe wykwity z pępkowatym zagłębieniem.6
- Powiększenie węzłów chłonnych.
- Osłuchiwanie płuc (powikłanie odoskrzelowe zapalenie płuc).
Badania diagnostyczne w praktyce lekarza rodzinnego
- Nie są dostępne w praktyce lekarza rodzinnego.
Diagnostyka specjalistyczna
- Wykrywanie wirusów3
- Z wysięku, płynu pęcherzykowego, zawartości krost, przyschniętych zmian skórnych lub także z wymazów ze zmian skórnych i innego materiału klinicznego w ostrej fazie choroby.
- Wybrana metoda PCR (różnicowanie na poziomie gatunku)
- Diagnostyka ospy małpiej polega na identyfikacji materiału genetycznego wirusa w materiale pobranym od pacjenta, np. krew, wydzielina z pęcherzyków – testem PCR (ang. Polymerase Chain Reacion).
- PCR z krwi nie jest najbardziej odpowiedni ze względu na krótką wiremię.
- Możliwość hodowli wirusa lub wykrywania go w badaniu mikroskopem elektronowym lub w badaniu histologicznym.
- Badanie serologiczne
- Wykrywanie przeciwciał swoistych dla ospy małpiej nie jest łatwe (ze względu na krzyżową reaktywność ortopokswirusów i fałszywie dodatnie wyniki po szczepieniu przeciwko ospie prawdziwej).
- Metoda niezalecana.
- Aktualnie badania diagnostyczne w kierunku MPXV powinny być wykonywane w laboratoriach wyspecjalizowanych w diagnostyce ospy prawdziwej i ospy małpiej.
Wskazania do skierowania do specjalisty/szpitala
- Osoba narażona na zakażenie wirusem małpiej ospy jest kierowana przez lekarza na kwarantannę na okres 21 dni licząc od dnia następnego po ostatnim dniu narażenia na zakażenie.
- Zgodnie z komunikatem Ministra Zdrowia zaleca się skierowanie pacjenta do szpitala (z oddziałem zakaźnym), w razie wystąpienia następujących okoliczności7-8:
- Objawy:
- Wystąpienie objawów typowych dla infekcji wirusowej – gorączka, bóle mięśni, bóle kostno–stawowe, ogólne rozbicie, osłabienie, miejscowe lub uogólnione powiększenie węzłów chłonnych.
- Wystąpienie zmian na skórze – krostki lub pęcherzyki, strupy, na skórze całego ciała, lub/i powierzchni dłoni i powierzchni podeszwy stóp (to odróżnia ją od ospy wietrznej).
- Wywiad:
- kontakt z osobą podejrzaną/chorą na ospę małpią albo mającą objawy podobne do ospy małpiej
- podróż w ciągu 3 tygodni do krajów Afryki Zachodniej i Środkowej oraz krajów europejskich, w których potwierdzono przypadki ospy małpiej
- kontakt z żywymi gryzoniami (szczury, wiewiórki)
- kontakt z materiałem biologicznym zwierzęcia padłego (szczury, wiewiórki).
- Objawy:
- Obowiązek hospitalizacji względem osób podejrzanych o zachorowanie na ospę małpią jest zachowany do czasu ustalenia innej etiologii zachorowania albo wykluczenia zakażenia wirusem ospy małpiej (test) i decyzji lekarza o skierowaniu pacjenta na izolację w warunkach domowych.
Leczenie
Cele leczenia
- Skrócenie przebiegu choroby.
- Zapobieganie powikłaniom, takim jak zakażenia bakteryjne.
Ogólne informacje o leczeniu
- Leczenie jest przede wszystkim objawowe.
- Tekowirymat jest dopuszczony do stosowania w leczeniu małpiej ospy w UE (opracowany przeciwko ortopokswirusom) – stosowany w oddziałach szpitalnych (w Polsce dostępny w ramach importu docelowego).
- Porady dotyczące postępowania klinicznego: www.gov.pl.
Zalecenia dla pacjentów
- Ochrona przed przeniesieniem choroby:3
- środki higieny w kontaktach z osobami chorymi
- unikanie bliskiego kontaktu z potencjalnie zakażonymi, chorymi lub martwymi zwierzętami (różne gryzonie, małpy) na obszarach endemicznych
- zakaz spożywania potencjalnie zakażonych zwierząt na terenach endemicznych (należy spożywać tylko odpowiednio ugotowane mięso).
Farmakoterapia
- Obniżanie gorączki i kontrola bólu
- np. ibuprofen 400 mg 3 x dziennie.
- Leczenie miejscowe
- zawiesina z cynkiem.
- Powikłania bakteryjne3
- patrz artykuł zakażenia ran.
- Terapia przeciwwirusowa3
- Tekowirymat, dopuszczony do stosowania również u dzieci o masie ciała od 13 kg (dostępny w Polsce w procedurze importu docelowego).
- W przypadku istotnych niedoborów odporności, np.:
- stan po przeszczepie narządu lub komórek macierzystych
- w przypadku nieleczonego zakażenia HIV z liczbą komórek CD4 poniżej 200.
- U osób immunokompetentnych w zależności od różnych czynników (np. rodzaj i lokalizacja zmian, obraz kliniczny, sytuacja społeczna).
- Ewentualne zastosowanie do powstrzymania epidemii.5
- Immunoglobuliny ospy krowiej (przeciwko wirusowi krowianki)
- Można rozważyć w przypadku przeciwwskazań do stosowania tekowirymatu i piorunującego przebiegu.
- Dopuszczone do stosowania w leczeniu powikłań po szczepieniu przeciwko ospie prawdziwej.
- Można rozważyć w profilaktyce poekspozycyjnej, a także w leczeniu u osób z ciężkimi zaburzeniami limfocytów T, u których szczepienie jest przeciwwskazane (również u dzieci).
- Profilaktyka przed ekspozycją i po niej jest możliwa dzięki szczepieniu przeciwko ospie prawdziwej u dorosłych.5,9
- Patrz zalecenia dotyczące szczepień poniżej.
Zapobieganie10
Szczepienie
- Wskaźnik ochrony przed małpią ospą u osób, które były szczepione przeciwko ospie prawdziwej (variola) ponad 40 lat temu, wynosi 85%.
- Osoby te są jeszcze lepiej zabezpieczone przed ciężkim przebiegiem choroby, mimo że były szczepione dawno temu.
- Uwaga: ECDC nie zgadza się z tym stwierdzeniem – według ECDC ochrona nie jest odpowiednia po upływie dziesięcioleci od szczepienia.
- Duża część światowej populacji w wieku poniżej 40–50 lat (w zależności od kraju) nie dysponuje już ochroną poszczepienną, jaką dawały wcześniejsze szczepienia przeciwko ospie prawdziwej.
- Niemniej ochrona przed zakażeniem jest konieczna.
- Dzieci: podanie immunoglobuliny ospy krowiej, jeśli to konieczne.
- Do obrotu w UE jest obecnie dopuszczona szczepionka Imvanex w celu zapobiegania ospie prawdziwej u osób dorosłych.
- Jest ona również uważana za potencjalną szczepionkę przeciwko ospie małpiej ze względu na podobieństwo między wirusami.
- Nie jest stosowana w Polsce.
- Szczepienia przeciw ospie małpiej w Polsce są wykonywane szczepionką JYNNEOS, Bavarian Nordic A/S (0,5 ml na dawkę) przedekspozycyjnie i poekspozycyjnie w grupie osób narażonych, tj. u osób z bliskiego kontaktu, personelu medycznego i laboratorium.
- Szczepienia są dobrowolne, a decyzja o szczepieniu podejmowana jest indywidualnie po ocenie korzyści i ryzyka, uwzględniając rodzaj kontaktu i czas jaki upłynął od ekspozycji, wiek oraz dane z wywiadu dotyczące statusu immunologicznego i czynników zwiększających ryzyko ciężkiego przebiegu ospy małpiej.
- Szczepienie zaleca się osobom, które ukończyły 18 lat w ramach:
- Szczepień poekspozycyjnych (post–exposure prophylaxis – PEP) w następujących sytuacjach:
- Bliski kontakt fizyczny osoby zdrowej (np. nieuszkodzonej skóry lub błony śluzowej) z osobą zakażoną ospą małpią (np. kontakt seksualny, kontakt domowy) lub długotrwały kontakt twarzą w twarz <1 m bez maski ochronnej.
- Personel medyczny opiekujący się chorymi na ospę małpią lub mogący mieć kontakt z materiałem zakaźnym, po kontakcie bez użycia środków ochrony indywidualnej z osobą zakażoną ospą małpią, jej płynami ustrojowymi lub przedmiotami zanieczyszczonymi materiałem zakaźnym.
- Personel laboratorium w sytuacji przypadkowego kontaktu z materiałem laboratoryjnym zawierającym wirusa ospy małpiej, który nie został poddany inaktywacji.
- Schemat szczepienia:
- 1. dawka podana tak szybko jak to możliwe, najlepiej w okresie pierwszych 4 dni od pierwszego kontaktu, do 14 dni, jeżeli nie ma objawów choroby
- 2. dawka podana po 28 dniach od pierwszej dawki
- u osób szczepionych w przeszłości przeciw ospie prawdziwej może być podana tylko 1 dawka.
- Szczepień przedekspozycyjnych (pre–exposure prophylaxis – PrEP):
- Personel medyczny opiekujący się chorymi na ospę małpią lub mogący mieć kontakt z materiałem zakaźnym.
- Personel laboratorium pracujący z ortopokswirusami.
- Schemat szczepienia: pełny schemat szczepienia podstawowego osób dotychczas nieszczepionych obejmuje podanie 2 dawek w odstępie ≥28 dni.
- Szczepień poekspozycyjnych (post–exposure prophylaxis – PEP) w następujących sytuacjach:
- Uwaga: decyzja o szczepieniu podejmowana jest indywidualnie po ocenie korzyści i ryzyka.10
Ograniczanie/wygaszanie epidemii
- Szybka identyfikacja nowych przypadków
- izolacja chorych
- kwarantanna osób narażonych na zakażenie
- śledzenie kontaktów z chorymi
- obowiązek hospitalizacji.
- Szczególnie zagrożony jest personel medyczny i osoby zamieszkujące z osobą chorą.9
Środki higieniczne dla personelu medycznego
- Personel medyczny, zajmując się podejrzanymi przypadkami i pacjentami, powinien pamiętać o następujących kwestiach:4,9
- nie należy dotykać zmian chorobowych bez rękawiczek
- należy przestrzegać ścisłej higieny rąk (środek dezynfekujący o co najmniej ograniczonym działaniu wirusobójczym)
- należy stosować środki ochrony indywidualnej:
- rękawice jednorazowe
- maska FFP2
- okulary ochronne
- czepek
- nieprzemakalny fartuch ochronny
- używanie wyrobów medycznych w sposób dostosowany do statusu pacjenta.
Izolacja
- Według ECDC, osoby zakażone powinny być izolowane do czasu całkowitego wygojenia się wykwitów i odpadnięcia ostatniego strupa.4
- Należy rozpocząć izolację od pierwszego dnia wystąpienia objawów klinicznych lub – w przypadku pacjentów bezobjawowych – w dniu pobrania próbki z dodatnim testem diagnostycznym.
- Lekarz podejrzewając zakażenie wirusem lub zachorowanie na małpią ospę ma obowiązek zgłoszenia przypadku do Sanepidu (druk ZLK–1) oraz skierowania osoby zakażonej lub chorej do obowiązkowej izolacji na okres 14 dni w przypadku braku objawów klinicznych lub 21 dni w przypadku wystąpienia objawów.
- Nie zaleca się kontaktowania się z osobami z obniżoną odpornością i zwierzętami domowymi.
- Nie zaleca się aktywności seksualnej (nawet kontaktu seksualnego z zabezpieczeniem) oraz bliskiego kontaktu fizycznego.
- Po wyleczonym zakażeniu wirusem małpiej ospy, należy jeszcze przez 8 tygodni stosować prezerwatywy podczas stosunku, ze względu na możliwą obecność wirusa w nasieniu.
- Nie należy otrzepywać ani współdzielić pościeli ani przedmiotów domowego użytku z innymi osobami.
- W większości przypadków możliwa jest izolacja w domu.
- W miarę możliwości pobyt we własnym pokoju, najlepiej z własną łazienką.
- Konieczne kompleksowe sprzątanie i dezynfekcja otoczenia pacjenta.
- Środki czyszczące o co najmniej ograniczonym działaniu wirusobójczym.
Osoby kontaktujące się z chorym
- Osoba narażona na zakażenie wirusem małpiej ospy (kontakt z chorym lub styczność ze źródłem biologicznych czynników chorobotwórczych) jest kierowana przez lekarza na kwarantannę na okres 21 dni licząc od dnia następnego po ostatnim dniu narażenia na zakażenie.
Przebieg, powikłania i rokowanie
Przebieg
- Okres inkubacji wynosi 3 lub 4–21 dni (krótsze okresy inkubacji 1–3 dni obserwowane również w ramach aktualnej epidemii).
- Początek z objawami ogólnymi, wykwity po kilku dniach.
- Łagodniejszy przebieg niż ospa prawdziwa, która została zlikwidowana w 1980 roku: w większości przypadków powrót do zdrowia w ciągu kilku tygodni.
- Obecnie przyjmuje się, że zakaźność trwa przez 2–4 tygodni.
Powikłania
- W krajach endemicznych:
- powikłania bakteryjne
- blizny (częściowo trwałe)
- zapalenie spojówek i zapalenie rogówki
- rzadko ślepota spowodowana erozją rogówki3
- odoskrzelowe zapalenie płuc3
- sepsa3
- zapalenie mózgu3
- odwodnienie.
- Mniejszy odsetek powikłań u osób zaszczepionych przeciwko ospie.9
Rokowanie
- W większości przypadków rokowanie jest korzystne.3
- Możliwy ciężki przebieg, szczególnie u noworodków, dzieci, osób starszych, osób z obniżoną odpornością i kobiet w ciąży
- przebieg zależy również od ilości wirusa przy narażeniu
- zgłaszano ciężki przebieg u osób z nieleczonym zakażeniem HIV
- do grupy ryzyka zalicza się również osoby po przeszczepie narządu lub komórek macierzystych.
- Według WHO ogólna śmiertelność w Afryce Środkowej i Zachodniej w ostatnich latach wynosiła 3–6%.
- Ogólna śmiertelność jest prawdopodobnie zaniżona z powodu niewielkiej liczby zgłoszeń.
- U dzieci poniżej 16. roku życia, zakażonych środkowoafrykańskim wariantem wirusa w poprzednich ogniskach choroby, śmiertelność wynosiła do 11%.
Dalsze postępowanie
- Jeśli choroba ustępuje samoistnie, zwykle nie ma konieczności prowadzenia dalszych działań.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
Ospa małpia

Zmiany chorobowe w przebiegu małpiej ospy (Źródło: Wikimedia https://commons.wikimedia.org/wiki/File:Photos_of_monkeypox_in_British_patients,_May_2022.jpg)
Pobranie próbki od pacjenta z małpią ospą (Źródło: Wikimedia https://commons.wikimedia.org/wiki/File:Monkeypox_sampling.png)
Źródła
Piśmiennictwo
- WHO. Multi–country monkeypox outbreak in non-endemic countries, 21.05.2022, www.who.int, dostęp: 25.05.2022.
- Zachorowania na wybrane choroby zakaźne w Polsce od 1 stycznia do 31 grudnia 2022 r. Zakład Epidemiologii Chorób Zakaźnych i Nadzoru NIZP PZH - PIB, wwwold.pzh.gov.pl.
- WHO. Fact sheets. Monkeypox, 19.05.2022, www.who.int, dostęp: 23.05.2022.
- ECDC. Risk assessment: Monkeypox multi–country outbreak. 23.05.2022, www.ecdc.europa.eu, dostęp: 24.05.2022.
- GOV.UK. UK Health Security Agency. Guidance Monkeypox. The epidemiology, symptoms, diagnosis and management of monkeypox virus infections, 01.06.2022, www.gov.uk, dostęp: 22.06.2022.
- World Health Organization. Diagnostyka laboratoryjna zakażenia wirusem ospy małpiej. Tymczasowe wytyczne Światowej Organizacji Zdrowia. 23.05.2022, Med. Prakt., 2022, 6: 75–81, infekcje.mp.pl.
- Ministerstwo Zdrowia. Ospa małpia – najważniejsze informacje, www.gov.pl, dostęp: 27.09.2023.
- Obwieszczenie Ministra Zdrowia z dnia 13 marca 2023 r. w sprawie ogłoszenia jednolitego tekstu rozporządzenia Ministra Zdrowia w sprawie chorób zakaźnych powodujących powstanie obowiązku hospitalizacji, izolacji w warunkach domowych, kwarantanny lub nadzoru epidemiologicznego Dz.U. 2023 r. Poz. 66, isap.sejm.gov.pl, dostęp: 19.12.2023.
- ECDC. Factsheet for health professionals on monkeypox, 06.2022, www.ecdc.europa.eu, dostęp: 22.06.2022.
- Horban A., Miłkowski M. Zalecenia Ministra Zdrowia i Konsultanta Krajowego w dziedzinie choroby zakaźne dotyczące realizacji szczepień przeciw ospie małpiej w grupie osób narażonych.
Opracowanie
- Sławomir Chlabicz (redaktor)
- Agnieszka Jankowska–Zduńczyk (recenzent)
- Tomasz Tomasik (redaktor)
- Marlies Karsch–Völk (recenzent/redaktor)

