Informacje ogólne
Definicja
- W niniejszym artykule omówiono urazy spowodowane ugryzieniem przez człowieka, jak również ugryzieniem przez zwierzęta, które występują w Europie Środkowej.
- Poza obrażeniami i krwotokiem, skutki ugryzienia obejmują ryzyko zakażenia, w tym wirusem wścieklizny, w przypadku większych i zabrudzonych ran – ryzyko tężca.1
Epidemiologia2
- Urazy powstałe wskutek ugryzienia w ujęciu ogólnym
- W Europie Środkowej rocznie odnotowuje się 35–60 urazów powstałych wskutek ugryzienia na 100 000 osób.
- Są to głównie ugryzienia przez psy i koty, rzadziej przez człowieka.
- Ugryzienia przez zwierzę
- Urazy spowodowane ugryzieniem przez człowieka
- W miastach do 20% wszystkich urazów spowodowanych ugryzieniem.
- Uderzenia pięścią w uzębienie mogą prowadzić do tzw. urazów pośrednich po ugryzieniu.
- Wiek
- Nieproporcjonalnie często występują u dzieci.
- 25% wszystkich ugryzień doznają dzieci w wieku <6 lat oraz 34% dzieci w wieku 6–17 lat.
- Umiejscowienie
- Najczęściej na dłoniach i nadgarstkach.
- Dzieci <10 lat są częściej gryzione w głowę i szyję.4
Etiologia i patogeneza
- Bezpośrednie obrażenia powstałe w wyniku ugryzienia przez ssaki mają w pierwszej kolejności charakter mechaniczny, powstają poprzez penetrację tkanek ciała przez zęby
- Pozornie niegroźny charakter zewnętrznych obrażeń po ugryzieniu nie wyklucza poważnego uszkodzenia głębszych tkanek, szczególnie w przypadku ugryzienia przez psa.
- Ugryzienie przez psa pozostawia charakterystyczną ranę kąsaną i szarpaną („hole and tear pattern of wounding”).
- Powierzchowne obrażenia są często stosunkowo nieznaczne, ale możliwe są rozległe pęknięcia i zmiażdżenia głębszych tkanek.
- Oprócz tego występują zakażenia wynikające z silnej kolonizacji zębów i śliny przez bakterie, rzadziej także z przeniesienia patogenów powodujących konkretne choroby (takie jak tężec, wścieklizna, tularemia oraz leptospirozy)
- W większości ran kąsanych występują zakażenia mieszane z udziałem bakterii tlenowych i beztlenowych.
- Zarówno przy ugryzieniach przez psa i kota, dominują zakażenia Pasteurella spp.
- Najczęstsze bakterie tlenowe to Neisseria, Corynebacterium i Staphylococcus. Beztlenowce najczęściej występujące w ranach kąsanych przez zwierzęta to Fusobacterium, Bacteroides, Prevotella, Propionibacterium, Peptostreptococcus i Porphyromonas.6
- Zakażenie Capnocytophaga canimorsus po ugryzieniu przez psa może powodować poważne uogólnione infekcje szczególnie u osób z czynnikami ryzyka.
- Bakterie Capnocytophaga canimorsus częściej powodują późne infekcje.
- Ryzyko ciężkiego zakażenia dotyczy w szczególności ugryzienia przez kota, ponieważ długie zęby kotów często powodują tylko niewielkie powierzchowne urazy, ale patogeny wnikają w głąb tkanki w wyniku inokulacji przez ślinę
- Prawdopodobieństwo zakażenia w przypadku ugryzienia przez kota jest dwukrotnie wyższe niż w przypadku ugryzienia przez psa.7
- W przypadku pogryzienia przez koty należy wziąć pod uwagę możliwość wystąpienia choroby kociego pazura wywołanej przez Bartonella henselae.3
- W większości ran kąsanych występują zakażenia mieszane z udziałem bakterii tlenowych i beztlenowych.
- W przypadku ugryzienia przez człowieka należy mieć na względzie przeniesienie wirusa zapalenia wątroby typu B oraz C, a także HIV
- Dodatkowo istnieje ryzyko rozwoju zakażenia wywołanego przez bakterie, takie jak Streptococcus, Staphylococcus aureus, Haemophilus, Eikenella corrodens, Bacteroides i inne beztlenowce.
- Ugryzienia przez ludzi są uważane za groźniejsze niż ukąszenia przez zwierzęta ze względu na bardziej „złośliwą" florę.4
- Gryzonie mogą w wyniku ugryzienia przenosić rzadkie zoonozy
- Małpy mogą przenosić wirusa opryszczki typu B (małpia opryszczka, małpi herpeswirus typu B– HBLV)
- U ludzi wywołuje on ciężkie zapalenie mózgu i rdzenia kręgowego oraz poważne zaburzenia neurologiczne.
- Zaledwie kilka gatunków węży w Europie Środkowej jest jadowitych (żmija zygzakowata, żmija żebrowana), choć jadowite mogą być też zwierzęta trzymane w domu przez osoby prywatne (np. pająki, skorpiony).
Czynniki predysponujące
- Dzieci
- Niewłaściwa interakcja ze zwierzętami (drażnienie, przeszkadzanie w jedzeniu).2
- Wysokie lub zwiększone ryzyko zakażeń w przypadku:8
- Umiarkowanych lub ciężkich urazów, zwłaszcza dłoni, stóp, genitaliów lub twarzy.
- Wcześniej istniejących lub rozwijających się obrzęków w obszarze urazu.
- Uszkodzenia stawów.
- Pacjentów z obniżoną odpornością.
- Stanu po splenektomii.
- Zaawansowanej choroby wątroby.
- Cukrzycy.
- Nadużywania środków odurzających lub osłabienia ogólnego stanu fizycznego z innych przyczyn.9
- Dane z piśmiennictwa wskazują na statystycznie istotnie większe ryzyko zakażenia i gorsze wyniki leczenia ran kąsanych pacjentów, którzy zgłaszają się do lekarza po upływie 8–12 godzin od ugryzienia.4
- Przykładowo ryzyko zakażenia jest duże po ugryzieniu w rękę lub stopę, gdzie znajduje się wiele stawów i małych przestrzeni tkankowych, jak również po naruszeniu skóry pokrywającej struktury chrzęstne.
ICD–10
- W50 Ugodzenie, uderzenie, skręcenie, pobicie i zadrapanie przez inną osobę.
- W53 Ugryzienie przez szczura.
- W54 Ugryzienie lub uderzenie przez psa.
- W55 Ugryzienie lub uderzenie przez inne ssaki.
- W57 Ugryzienie lub użądlenie przez niejadowitego owada i innego niejadowitego stawonoga.
- W59 Ugryzienie lub zmiażdżenie przez inne gady.
- T63 Toksyczny skutek kontaktu z jadowitymi zwierzętami.
- T14.1 Otwarta rana nieokreślonej okolicy ciała.
Diagnostyka
Kryteria diagnostyczne
- Wywiad lekarski i wyniki badań klinicznych.
- W przypadku wystąpienia objawów zakażenia należy wykonać badania laboratoryjne i mikrobiologiczne.2
- W przypadku poważnych urazów po ugryzieniu konieczne może być wykonanie badań obrazowych.2
Ogólne informacje dotyczące diagnostyki
- Poniższe zalecenia dotyczące wywiadu lekarskiego, badania fizykalnego i dalszej diagnostyki opracowano na podstawie tej pozycji.2
Wywiad lekarski
Okoliczności
- Czas.
- Miejsce.
- Przyczyna ugryzienia.
Zwierzę
- Gatunek i właściciel.
- Stan zdrowia lub nietypowe zachowanie (wścieklizna).
- Status szczepienia.
Pacjent
- Choroby podstawowe.
- Implanty (np. zastawka serca).
- Immunosupresja.
- Splenektomia.
- Alergie.
- Status szczepienia.
- Objawy przedmiotowe (ból, ucisk, gorączka).
Badanie fizykalne
- Objawy wstrząsu.
- Objawy zakażenia
- Zaczerwienienie, obrzęk wzmożone ucieplenie i tkliwość w miejscu rany gryzionej.
- Zapalenie naczyń chłonnych, czyli czerwona pręga na skórze przy ranie gryzionej; niebezpieczeństwo rozprzestrzenienia się do krwiobiegu.
- Sygnały alarmowe wskazujące na zakażenie ogólnoustrojowe: gorączka, dreszcze, pogorszenie ogólnego stanu fizycznego.
- Dokumentacja
- Zdjęcia urazu (w miarę możliwości).
- Umiejscowienie, rodzaj i rozległość rany
- Klasyfikacja według stopnia ciężkości urazu po ugryzieniu (ran kąsanych).4
- Stopnia I: powierzchowne uszkodzenie skóry, rozdarcie, zadrapanie, powierzchowna ran kąsana, rana stłuczona (powierzchowna).
- Stopnia II: rana skóry sięgająca powięzi/mięśni/chrząstki (głęboka).
- Stopnia III: rana z martwicą lub ubytkiem tkanki (powikłana)
- większość ran kąsanych spotykanych w praktyce to rany 1. stopnia.4
- Klasyfikacja otwartych urazów po ugryzieniu przez psa w obszarze twarzy.
- Stopnia I: uraz powierzchowny bez uszkodzenia mięśni.
- Stopnia II: głęboki uraz z uszkodzeniem mięśni.
- Stopnia III: głęboki uraz z uszkodzeniem mięśni i ubytkiem tkanki.
- Stopnia IVA: stopień III wraz z uszkodzeniem naczyń i nerwów.
- Stopnia IVB: stopień III z uszkodzeniem kości.
- Klasyfikacja według stopnia ciężkości urazu po ugryzieniu (ran kąsanych).4
- Kontrola krążenia obwodowego, motoryki i czucia.
Diagnostyka specjalistyczna
- Wymaz lub posiew wydzieliny z zakażonych ran.
- W razie potrzeby wymazy od zwierzęcia (ślina, kał).
- CRP, morfologia krwi, posiewy krwi w przypadku objawów zakażenia ogólnoustrojowego.
- Diagnostyka obrazowa
- Badanie rentgenowskie: przy podejrzeniu złamania lub ciała obcego w ranie.
- Tomografia komputerowa (TK)/rezonans (RM): w przypadku głębokich urazów, w celu oceny uszkodzonych struktur.
Wskazania do skierowania do specjalisty/szpitala
- Skierowanie do specjalisty
- Zakażone rany.
- Głębokie rany na twarzy, genitaliach i dłoniach.
- Uszkodzenie kości lub ścięgien.
- Pogryzienie przez człowieka.
- Konsultacji specjalistycznej wymagają również pacjenci po pogryzieniu przez człowieka z uwagi na konieczność oceny wskazań do wdrożenia profilaktyki wirusowego zapalenia wątroby typu B, HIV oraz monitorowania w kierunku zakażenia wirusem zapalenia wątroby typu C.3
- Natychmiastowa hospitalizacja
Leczenie
Cele leczenia
- Uniknięcie zakażenia.
- Prawidłowe gojenie się ran.
Ogólne informacje o leczeniu
- Leczenie obejmuje ogólne środki do miejscowego leczenia rany i profilaktyki zakażeń.2
Zalecenia dla pacjentów
- Przepłukać ranę wodą
- Zaopatrzyć ranę i w miarę możliwości utrzymywać w bezruchu do czasu wizyty u lekarza.
- Unieruchomienie zmniejsza możliwość dodatkowych urazów i w pierwszym okresie pomaga w zatrzymaniu krwawienia.1
Ogólne środki leczenia miejscowego
- Oczyszczenie (np. 1% roztworem jodu organicznego, octenidyną).
- Miejscowe stosowanie preparatów przeciwdrobnoustrojowych (antyseptycznych)
- Zgodnie z zaleceniami Polskiego Towarzystwa Leczenia Ran z 2020 r., do odkażania ran kąsanych należy stosować powidon jodu (PVP–I) i produkty na bazie podchlorynu.11
- Przepłukiwanie pod niskim ciśnieniem (np. roztworem 0,9% NaCl).
- Usunięcie martwej tkanki (zazwyczaj w szpitalu).
- Nie zaleca się pierwotnego zamykania rany, wyjątkiem mogą być rany gryzione twarzy.
- Unieruchomienie i uniesienie kończyn, w których występuje uraz.
Profilaktyka zakażeń
Profilaktyczna antybiotykoterapia12
- Wskazania do zapobiegawczego podania antybiotyku
- wskutek ugryzienia przez człowieka1
- umiarkowanie ciężkie i ciężkie oraz głębokie rany gryzione
- zwłaszcza zadane przez kota1
- rany gryzione dłoni i twarzy1
- rany gryzione, które mogą obejmować okostną lub torebkę stawową
- rany w bliskim sąsiedztwie kości lub stawów1
- rany w obszarach upośledzonego spływu żylnego lub limfatycznego1
- immunosupresja/niedobór odporności1
- niewydolność wątroby
- stan po splenektomii
- obrzęk w okolicy urazu.
- Antybiotyki12 - w zależności od podejrzewanej etiologii oraz okoliczności powstania rany
- ugryzienie przez kota lub szczura (najczęstsze czynniki etiologiczne zakażenia: P. multocida, S. aureus, Streptococcus sp., Moraxella sp.):
- leczenie I rzutu: amoksycylina z kwasem klawulanowym - dorośli 1g co 12 godzin, dzieci 40/6,4mg/kg w 3 dawkach podzielonych co 8 godzin
- leczenie II rzutu: doksycyklina - dorośli 100mg co 12 godzin, dzieci powyżej 8 roku życia 1-2mg/kg co 12 godzin
- ugryzienie przez psa lub inne zwierzęta (najczęstsze czynniki etiologiczne zakażenia: S. viridans, P. canis, Bacteroides sp., S. aureus, C. canimorsus, Streptococcus sp., Prevotella sp.):
- leczenie I rzutu: amoksycylina z kwasem klawulanowym - dorośli 1g co 12 godzin, dzieci 40/6,4mg/kg w 3 dawkach podzielonych co 8 godzin
- leczenie II rzutu: klindamycyna - dorośli 150-300mg co 6 godzin, dzieci 8-25mg/kg w dawkach podzielonych co 6 godzin
- ugryzienie przez świnię (najczęstsze czynniki etiologiczne zakażenia: Pasteurella sp., pałeczki Gram ujemne, ziarenkowce Gram dodatnie, beztlenowce):
- leczenie I rzutu: amoksycylina z kwasem klawulanowym - dorośli 1g co 12 godzin, dzieci 40/6,4mg/kg w 3 dawkach podzielonych co 8 godzin
- leczenie II rzutu: ceftriakson i.m. lub i.v. 2g 1x dziennie
- ugryzienie przez człowieka (najczęstsze czynniki etiologiczne zakażenia: S. viridans, Fusobacterium, S. epidermidis, S. aureus, Bacteroides sp., Eikenella corodens, Streptococcus sp.):
- leczenie I rzutu: amoksycylina z kwasem klawulanowym - dorośli 1g co 12 godzin, dzieci 40/6,4mg/kg w 3 dawkach podzielonych co 8 godzin
- w przypadku uczulenia na penicyliny: klindamycyna - dorośli 150-300mg co 6 godzin, dzieci 20-30mg/kg co 6 godzin
- leczenie II rzutu: piperacylina z tazobaktamem i.v. - dorośli 2,25-4g co 6-12 godzin, dzieci 112,5mg/kg co 8 godzin
- leczenie III rzutu: klindamycyna - dorośli 150-300mg co 6 godzin, dzieci 20-30mg/kg co 6 godzin
- ugryzienie przez kota lub szczura (najczęstsze czynniki etiologiczne zakażenia: P. multocida, S. aureus, Streptococcus sp., Moraxella sp.):
Antybiotykoterapia zakażonych ran u osób leczonych ambulatoryjnie
- Terapia empiryczna5
- W empirycznym leczeniu pacjentów po pokąsaniu, ze względu na wielobakteryjną etiologię, zalecane są antybiotyki o szerokim spektrum działania obejmującym zarówno bakterie tlenowe jak i beztlenowe.7
- Leki I rzutu (ugryzienie przez kota, psa, człowieka)5
- amoksycylina/kwas klawulanowy 875/125 mg 2 razy na dobę przez 5–10 dni
- u dzieci dawka 40/6,4 mg/kg m.c. na dobę, co 8 godzin.
- Leki II rzutu5
- Kot: doksycyklina 100 mg 2 razy na dobę; u dzieci >8 roku życia 1-2 mg/kg m.c. co 12 godzin (NIE należy stosować u dzieci <8 r.ż.).
- Człowiek, pies: klindamycyna 150–300 mg 4 razy na dobę; u dzieci 8–25 mg/kg m.c. na dobę, co 6 godzin.
- Ewentualne ugryzienie przez człowieka: piperacylina/tazobaktam (i.v.) 2,25–4,50 g co 6, 8 lub 12 godzin; dzieci <40 kg 112,5 mg/kg co 8 godzin.
- W przypadku ugryzień przez dzikie lub egzotyczne zwierzęta (w tym ptaki i nietradycyjne zwierzęta domowe) należy skonsultować się ze specjalistą chorób zakaźnych, ponieważ spektrum bakterii może być inne i może istnieć ryzyko innych poważnych infekcji niebakteryjnych.
Szczepienia
- Szczepienie przypominające w przypadku niewystarczającej ochrony przed tężcem.
- Profilaktyka poekspozycyjna (PEP) w przypadku ugryzienia przez zwierzę z podejrzeniem wścieklizny.
- Zobacz również wścieklizna.
- Wścieklizna jest potencjalnym zagrożeniem w przypadku ran kąsanych zadanych przez dzikie zwierzęta i zwierzęta domowe (głównie psy), które nie były zaszczepione przeciw wściekliźnie.4
- Kwalifikacja do szczepień zwykle odbywa sie w oddziałach chorób zakaźnych lub poradniach chorób zakaźnych
Szczególny przypadek ugryzienia przez węża i ugryzienia przez jadowite zwierzę
- W Europie występuje tylko kilka gatunków jadowitych węży (żmija zygzakowata, żmija żebrowana), ale wprowadzeniem toksyn do organizmu grożą również ugryzienia przez egzotyczne węże trzymane jako zwierzęta domowe.
- Jad żmiii zygzakowatej zawiera m.in. fosfatydazę (która uwalnia histaminę) i hialuronidazę; działa także hemolitycznie, może spowodować uszkodzenie nerek i skazę krwotoczną.13
- Możliwe jest wystąpienie wstrząsu anafilaktoidalnego lub anafilaktycznego już w kilka minut po ukąszeniu13– postępowanie jak w anafilaksji.
- Szczególnie ważna jest prawidłowa identyfikacja zwierzęcia, ponieważ tylko wtedy można wstrzyknąć niezbędną surowicę.
- Zalecane działania w przypadku ugryzienia przez jadowitego węża:13
- Zachować spokój.
- Zabezpieczyć zwierzę lub terrarium.
- Powiadomić służby ratownicze.
- Zdjąć przedmioty blokujące (np. obrączkę, zegarek).
- Zapisać na kartce papieru następujące informacje:
- gatunek zwierzęcia, najlepiej nazwę łacińską
- czas i miejsce ugryzienia
- kartkę z tymi informacjami przekazać lekarzowi pogotowia.
- Ranę delikatnie przemyj, przykryj jałową gazą, kończynę unieruchom i utrzymuj mniej więcej na poziomie serca.
- W leczeniu ugryzienia przez żmiję zygzakowatą zaleca się jak najszybsze podanie surowicy przeciwjadowej (antytoksynę jadu żmii).13
- W leczeniu ran zakażonych po ukąszeniu przez żmiję/węża, można stosować ceftriakson (i.m./ i.v.) 2 g 1 raz na dobę, lub cefotaksym.5
Szczególny przypadek ukąszenia przez pająka
- Ukąszenia przez pająka bardzo rzadko stanowią realne zagrożenie dla człowieka, ale mogą powodować dolegliwości bólowe, które mogą być trudne do opanowania i utrzymywać się nawet przez 24 godziny
- leczenie objawowe bólu, np. z zastosowaniem ibuprofenu 600 mg według schematu 1–0–1 i metamizolu 500 mg 1–1–1–1.
Ponowna ocena
- Według wytycznych brytyjskich, zalecana jest ponowna ocena pacjenta ugryzionego przez człowieka lub zwierzę, jeżeli spełnione jest ≥1 z poniższych kryteriów:
- W dowolnym momencie wystąpią lub szybko/znacznie nasilą się objawy zakażenia, lub nie nastąpi poprawa w ciągu 24–48 godzin od rozpoczęcia leczenia.
- Pogorszy się stan ogólny chorego.
- Wystąpi silny ból nieproporcjonalny do nasilenia zakażenia.
- Nieproporcjonalnie nasilony ból może być objawem poważnego powikłania (np. martwiczego zapalenia powięzi – ang. necrotizing fasciitis).14
Przebieg, powikłania i rokowanie
Przebieg
- Zasadniczo zakażenia występują w 10–20% urazów powstałych w wyniku ugryzienia
- w 30–50% ran po ugryzieniu przez kota
- w 5–25% ran po ugryzieniu przez psa
- w 20–25% ran po ugryzieniu przez człowieka.2
- Przy odpowiednim zaopatrzeniu chirurgicznym i antybiotykoterapii zdecydowana większość urazów po ugryzieniu goi się bez żadnych następstw.
Powikłania
- Zakażenia rany i sepsa
- ryzyko sepsy szczególnie w zakażeniach przez C. canimorsus, P multocida, Staphylococcus spp (również MRSA), oraz Streptococcus spp.15
- Trwałe deformacje lub amputacje.
- Tężec.
- Wścieklizna.
- Możliwe oszpecające blizny.
Rokowanie
- O ryzyku zakażenia decyduje z jednej strony rodzaj i umiejscowienie rany, a z drugiej strony indywidualny profil pacjenta i czynnik sprawczy.2
Dalsze postępowanie
- Regularne kontrole rany.
- W razie potrzeby kontrole laboratoryjne.
- Ponieważ większości pogryzień przez zwierzęta można zapobiec, pracownicy służby zdrowia opiekujący się dziećmi odgrywają ważną rolę w omawianiu z dzieckiem i jego rodziną bezpiecznego obcowania ze zwierzętami domowymi.16
Informacje dla pacjentów
Edukacja pacjenta
- Obserwacja rany pod kątem oznak zakażenia.
- Środki zapobiegawcze w celu uniknięcia ponownego ugryzienia.
Materiały edukacyjne dla pacjentów
- Ugryzienie przez zwierzę i ugryzienie przez człowieka.
- Ugryzienie przez zwierzę, pierwsza pomoc.
- Szczepienie przeciwko tężcowi.
Informacje dla pacjentów i bliskich
- Forum Leczenia Ran– ugryzienie przez zwierzę i ryzyko wścieklizny – jak udzielić pierwszej pomocy?
- Lekarz weterynarii Karolina Kijek – dlaczego pogryzienie przez kota boli, czyli o Pasterelozie słów kilka.
- Wydawnictwa Szkolne i Pedagogiczne – wpływ zwierząt na rozwój i wychowanie dziecka.
- COAPE (Centre Of Applied Pet Ethology) Polska – dziecko i pies.
- Maxi Zoo – wskazówki i zasady dotyczące rozwijania przyjaźni między dzieckiem i psem.
Ilustracje
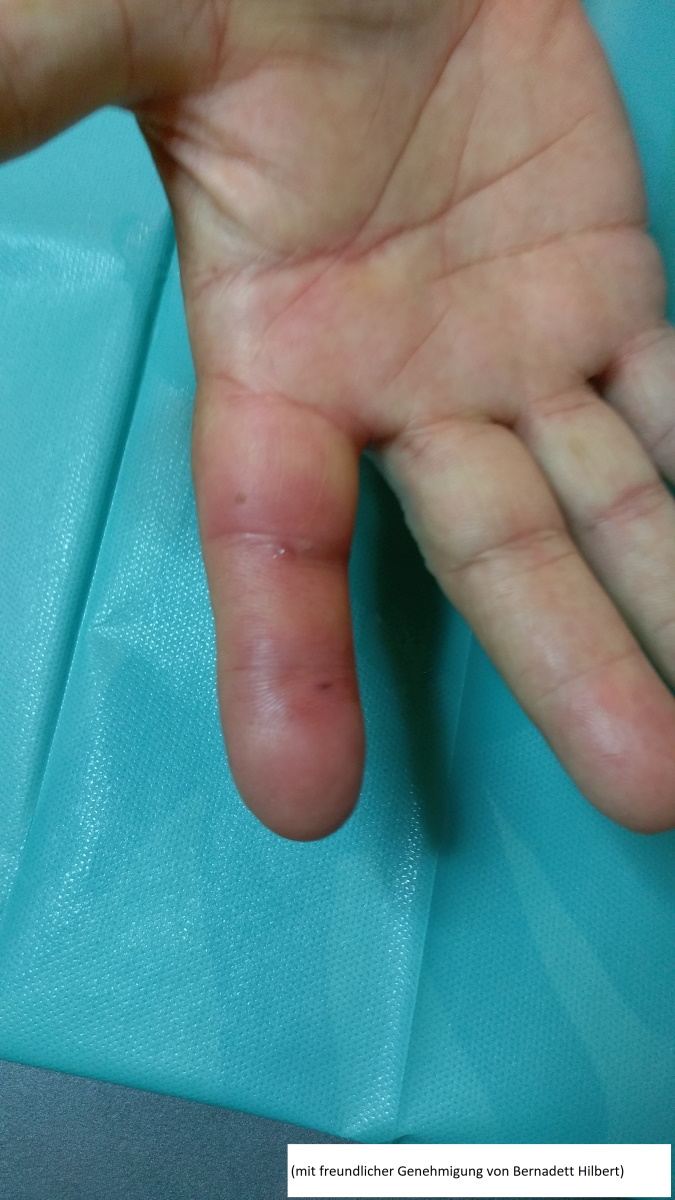
Ugryzienie przez kota (dzięki uprzejmości Bernadett Hilbert)
Źródła
Wytyczne
- PL 2020 Sopata M., Jawień A., Mrozikiewicz–Rakowska B., et al. Wytyczne postępowania miejscowego w ranach niezakażonych, zagrożonych infekcją oraz zakażonych – przegląd dostępnych substancji przeciwdrobnoustrojowych stosowanych w leczeniu ran. Zalecenia Polskiego Towarzystwa Leczenia Ran. Leczenie Ran. 2020, 1-21. doi:10.5114/lr.2020.96820 termedia.pl
- UK 2020 NICE guideline. Human and animal bites: antimicrobial prescribing, NG184, https://www.nice.org.uk/guidance/ng18410 po angielsku nice.org.uk, omówienie po polsku mp.pl10 dostęp 19.10.2023.
- USA 2014 Stevens DL, Bisno AL, Chambers HF, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the infectious diseases society of America. Clin Infect Dis. 2014;59(2): 147-159. doi:10.1093/cid/ciu296,8 PubMed
Piśmiennictwo
- Cebula G., Ciećkiewicz J. "Ugryzienie przez psa, kota lub inne zwierzę" w Gajewski P (red). Interna Szczeklika. Kraków: Medycyna Praktyczna, 2023, www.mp.pl aktualizacja: 10.08.2023.
- Rothe K, Tsokos M, Handrick W. Animal and human bite wounds. Dtsch Arztebl Int 2015, 112: 433-43, www.aerzteblatt.de
- Gowin E. (komentarz) do Sawiec Piotr. Antybiotykoterapia po ugryzieniu przez ludzi lub zwierzęta. Wytyczne (2020) National Institute for Health and Care Exellence, 25.05.2023, https://www.mp.pl/pediatria/artykuly-wytyczne/wytyczne/319194,antybiotykoterapia-po-ugryzieniu-przez-ludzi-lub-zwierzeta-wytyczne-2020-nice, www.mp.pl dostęp 19.10.2023.
- Żyluk A. Rany kąsane rąk – przegląd piśmiennictwa. Pol Przegl Chir. 2022, 94(5): 54-9, doi:10.5604/01.3001.0015.7673, ppch.pl
- Dzierżanowska–Fangrat K. (red.). Przewodnik antybiotykoterapii 2023, wyd. 28. Bielsko-Biała: Alfa–Medica Press, 2023, alfamedica.pl
- Murphy J., Qaisi M. Management of Human and Animal Bites. Oral Maxillofac Surg Clin North Am. 2021, 33(3): 373-80, doi:10.1016/j.coms, 2021.04.006, pubmed.ncbi.nlm.nih.gov
- Szczypa K., Hryniewicz W. Epidemiologia, mikrobiologia i diagnostyka zakażeń po pogryzieniach przez psy i koty [Epidemiology, microbiology and diagnostics of dog and cat bites related infections], Pol Merkur Lekarski, 2015, 39(232): 199-204, medpress.com.pl
- Stevens D.L., Bisno A.L., Chambers H.F., Dellinger E.P., Goldstein E.J., Gorbach S.L., et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the infectious diseases society of America. Clin Infect Dis, 15.06.2014,. 59(2): 147-59, www.ncbi.nlm.nih.gov
- Morgan M., Palmer J. Dog bites. BMJ 2007, 334: 413-7, PubMed
- NICE guideline. Human and animal bites: antimicrobial prescribing. NG184, 04.11.2020, https://www.nice.org.uk/guidance/ng184, www.nice.org.uk dostęp 19.10.2023.
- Sopata M., Jawień A., Mrozikiewicz–Rakowska B., et al. Wytyczne postępowania miejscowego w ranach niezakażonych, zagrożonych infekcją oraz zakażonych – przegląd dostępnych substancji przeciwdrobnoustrojowych stosowanych w leczeniu ran. Zalecenia Polskiego Towarzystwa Leczenia Ran. Leczenie Ran, 2020: 1-21, doi:10.5114/lr.2020.96820, www.termedia.pl
- Dzierżanowska-Fangrat, Katarzyna (red.). Przewodnik antybiotykoterapii 2023, wyd. 28. Bielsko-Biała: Alfa-Medica Press, 2023 alfamedica.pl
- Klimaszyk D., Cebula G. Ukąszenie przez żmiję zygzakowatą w Gajewski P (red). Interna Szczeklika, Kraków: Medycyna Praktyczna, 2023, www.mp.pl dostęp 10.08.2023.
- Sawiec P. Antybiotykoterapia po ugryzieniu przez ludzi lub zwierzęta. Wytyczne (2020) National Institute for Health and Care Exellence, 25.05.2023, https://www.mp.pl/pediatria/artykuly-wytyczne/wytyczne/319194,antybiotykoterapia-po-ugryzieniu-przez-ludzi-lub-zwierzeta-wytyczne-2020-nice, www.mp.pl dostęp 19.10.2023
- Oehler R.L., Velez A.P., Mizrachi M., Lamarche J., Gompf S. Bite-related and septic syndromes caused by cats and dogs 09.09.2009,. Lancet Infect Dis. 2009, 9(7): 439-47, doi:10.1016/S1473-3099(09)70110-0, pubmed.ncbi.nlm.nih.gov.
- Bula–Rudas F.J., Olcott J.L. Human and Animal Bites. Pediatr Rev. 2018, 39(10): 490-500. doi:10.1542/pir.2017-0212, pubmed.ncbi.nlm.nih.gov
Opracowanie
- Sławomir Chlabicz (redaktor)
- Marta Niwińska (recenzent)
- Małgorzata Marczewska (recenzent/redaktor)
- Lino Witte (recenzent/redaktor)
