Streszczenie
- Definicja: Niejednorodna grupa nowotworów z komórek T atakujących głównie skórę. Najczęstszymi postaciami są ziarniniak grzybiasty i zespół Sézary'ego.
- Częstość występowania: Roczna zapadalność to około 1/100.000.
- Objawy: Rumieniowe zmiany skórne z naciekiem i świąd, w zaawansowanych stadiach możliwe zajęcie narządów wewnętrznych.
- Badanie fizykalne: Zaczerwienienie skóry, najczęściej na zasłoniętych obszarach tułowia i pośladkach. Możliwa obecność guzów z tendencją do rozpadu. Bardzo zróżnicowany obraz kliniczny, często mijają lata do rozpoznania.
- Diagnostyka: Biopsja i badanie (immuno)histopatologiczne.
- Leczenie: Zależy od stadium choroby. We wczesnych stadiach leczenie miejscowe (glikokortykosteroidy, miejscowe środki chemioterapeutyczne, radioterapia, fototerapia). W bardziej zaawansowanych stadiach, leczenie ogólne (np. INF-a, metotreksat, beksaroten).
- Rokowanie: Choroba nieuleczalna w większości przypadków, ale przebieg jest korzystny we wczesnych stadiach, ze średnim czasem przeżycia wynoszącym 10–20 lat.
Informacje ogólne
Definicja
- Pierwotne chłoniaki skóry T-komórkowe (primary cutaneous T-cell lymphoma — pCTCL) są heterogenną grupą nowotworów z komórek T, które początkowo dają objawy skórne. W późniejszym przebiegu zmiany mogę obejmować węzły chłonne, krew i niekiedy narządy wewnętrzne1.
- Należy je odróżnić od wtórnych skórnych chłoniaków z komórek T, które są chorobami układowymi (rozsiane chłoniaki i białaczki), które mogą również zająć skórę w trakcie przebiegu.
- Skórne chłoniaki z komórek T są drugim co do częstości występowania chłoniakiem pozawęzłowym (zaraz po chłoniaku MALT).
- Najczęstszymi postaciami są ziarniniak grzybiasty (mycosis fungoides - MF) i zespół Sézary'ego (Sézary syndrome - SS). Dlatego niniejszy artykuł dotyczy głównie tych dwóch obrazów klinicznych.
- Zespół Sézary'ego definiuje się jako1:
- erytrodermię z zajęciem min. 80% powierzchni ciała
- limfadenopatię
- obecność atypowych limfocytów T w skórze, węzłach chłonnych i krwi obwodowej
- Oznacza to, że nawet pierwotne chłoniaki skórne mogą być już w stadium rozsianym w momencie rozpoznania.
Etiologia i patogeneza
- Wywodzi się z dojrzałych limfocytów T i komórek NK.1
- Trwa dyskusja na temat różnych typów limfocytów T w przypadku ziarniniaka grzybiastego i zespołu Sézary'ego.2
- Zaburzenia w szlaku receptora limfocytów T i wynikająca z nich nadmierna stymulacja prowadzą do niekontrolowanej proliferacji klonalnych limfocytów T.2
Częstość występowania
- Roczna zapadalność na chłoniaka skórnego z komórek T (pCTCL): około 1/100 0003
- Nieco częstsze wystepowanie u mężczyzn.1
- Ziarniniak grzybiasty: około 50–60% przypadków pCTCL4
- Zespół Sézary'ego: około 2% przypadków pCTCL
Czynniki predysponujące
- Promieniowanie UV
- Ewentualnie niektóre leki5-6
- Zapadalność wzrasta wraz z wiekiem
ICD-10
- C84 Obwodowy i skórny chłoniak z komórek T
- C84.0 Ziarniniak grzybiasty
- C84.1 Choroba Sézary’ego
Diagnostyka
Kryteria diagnostyczne
- Zmiany skórne
- Charakterystyczne wyniki w ramach diagnostyki histologicznej, immunohistochemicznej i biologii molekularnej
Diagnostyka różnicowa
- Dermatofitoza
- Łuszczyca
- Osutka wywołana lekami
- Alergiczna osutka
Wywiad lekarski
- Utrzymujące się rumieniowe zmiany skórne, często nieswoisty wyprysk lub zmiany przypominające łuszczycę
- Czasami rozpoznanie zajmuje lata.
- Silny świąd u niektórych pacjentów
- Objawy ogólne (nocne poty, gorączka, utrata masy ciała) często tylko w dalszym, układowym przebiegu
- W bardziej zaawansowanych stadiach powiększenie węzłów chłonnych
Badanie przedmiotowe
- Ocena powierzchni zmienionej chorobowo (body surface area - BSA) oraz morfologii zmian skórnych1
Ziarniniak grzybiasty
- We wczesnych stadiach, liszajowate, lekko łuszczące się zaczerwienienie, często po bokach i wewnętrznej stronie ramion i ud, z możliwa hiper- lub hipopigmentacją.
- Pogrubienie zmian skórnych i tworzenie się blaszek
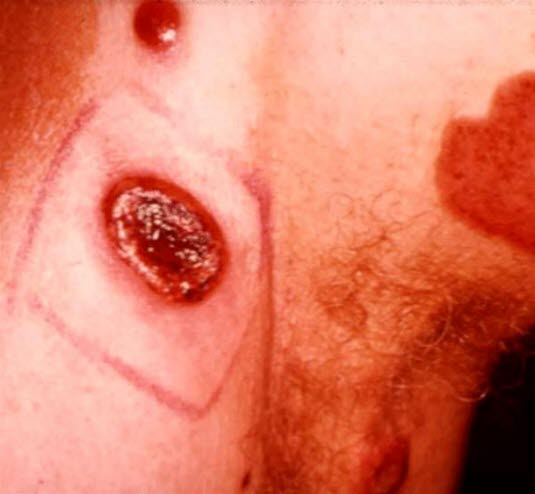
- W dalszym przebiegu dochodzi do powstawania guzków, które mogą ulec owrzodzeniu.
- Rzadko objawia się w postaci erytrodermii (rozległe, lekko łuszczące się zaczerwienienie skóry).
Zespół Sézary'ego
- Erytrodermia z łuszczeniem i silnym świądem
- Limfadenopatia
- Obecność atypowych limfocytów T we krwi obwodowej
Wskazania do skierowania do specjalisty
- W przypadku niejasnych, utrzymujących się zmian skórnych
- Przy zmianach w morfologii krwi
- W przypadku utrzymującego się powiększenia węzłów chłonnych
Diagnostyka specjalistyczna (dermatolog/onkolog)
- Badania laboratoryjne
- morfologia z rozmazem, enzymy wątrobowe, kreatynina, CRP, LDH, elektrolity
- immunoelektroforeza
- ewentualnie badanie FACS (fluorescence activated cell sorting)/cytometria przepływowa
- analiza swoistych markerów komórkowych, tj. cząsteczek powierzchniowych komórek, przy użyciu przeciwciał znakowanych fluorescencyjnie
- ewentualnie badanie rozmazu krwi
- ewentualnie analiza klonalności we krwi
- Biopsja skóry - wskazane pobranie co najmniej 2 wycinków ze zmiany skórnej; w przypadku zajęcia węzłów lub narządów wewnętrznych - biopsja chirurgiczna całego węzła lub wycinek klinowy.1
- badanie histopatologiczne
- badania immunohistochemiczne
- molekularna diagnostyka biologiczna
- Badanie rentgenowskie klatki piersiowej
- Ultrasonografia węzłów chłonnych
- TK z kontrastem: szyi, klatki piersiowej, jamy brzusznej i miednicy
- przy zespole Sézary'ego
- przy ziarniniaku grzybiastym od stadium IIB wzwyż
- Ewentualnie TK PET całego ciała
- przy zespole Sézary'ego
- przy ziarniniaku grzybiastym od stadium IIB wzwyż
Analiza stopnia zaawansowania
Zmieniona klasyfikacja TNM dla ziarniniaka grzybiastego i zespołu Sézary'ego8-9
- Na podstawie klasyfikacji TNM, zmienionej przez ISCL (International Society of Cutaneus Lymphpoma) i EORTC (European Organisation for Research and Treatment of Cancer)
- T: skóra
- T1: plamki, grudki i blaszki ≤10% powierzchni skóry
- a: plamki
- b: blaszki +/- plamki
- T2: plamki, grudki i blaszki ≥10% powierzchni skóry
- a: plamki
- b: blaszki +/- plamki
- T3: przynajmniej jeden guz (≥1 cm)
- T4: erytrodermia (≥80% powierzchni ciała)
- T1: plamki, grudki i blaszki ≤10% powierzchni skóry
- N: węzły chłonne
- N0: brak wyczuwalnych węzłów chłonnych
- N1: wyczuwalne węzły chłonne, histologicznie brak dowodów na chłoniaka skórnego z komórek T (CTCL)
- a: klon ujemny
- b: klon dodatni
- N2: wyczuwalne węzły chłonne, histologicznie nieduże nacieki chłoniaka z komórek T
- a: klon ujemny
- b: klon dodatni
- N3: wyczuwalne węzły chłonne, histologicznie rozległe nacieki chłoniaka z komórek T, klon ujemny lub dodatni
- Nx: klinicznie nieprawidłowe węzły chłonne bez potwierdzenia histologicznego
- B: krew obwodowa8
- B0: <250 limfocytów t cd4+cd7 lub cd4+cd26 mcl ></250>
- B1: od 250 do <1000 limfocytów t cd4+cd7 lub cd4+cd26 mcl ></1000>
- B2: ≥1000 limfocytów T CD4+CD7 lub CD4+CD26/mcl z identyczną rearanżacją genu receptora klonalnych komórek T klonu skóry
- M: narządy trzewne
- M0: brak zajęcia narządów trzewnych
- M1: histologicznie potwierdzone zajęcie trzewi z wyszczególnieniem narządów
Stopień zaawansowania klinicznego ziarniniaka grzybiastego i zespołu Sézary'ego według ISCL i EORTC9
- Stadium IA: T1, N0, M0, B0/B1
- Stadium IB: T2, N0, M0, B0/B1
- Stadium IIA: T1–2, N1–2, M0, B0/B1
- Stadium IIB: T3, N0–2, M0, B0/B1
- Stadium IIIA: T4, N0–2, M0, B0
- Stadium IIIB: T4, N0–2, M0, B1
- Stadium IVA1: T1–4, N0–2, M0, B2
- Stadium IVA2: T1–4, N3, M0, B0–2
- Stadium IVB: T1–4, N0-3, M1, B0–2
Leczenie
Leczenie ziarniniaka grzybiastego
Informacje ogólne
- Czynniki, które należy wziąć pod uwagę w celu przeprowadzenia skutecznej terapii, to dokładne rozpoznanie, stopień zaawansowania klinicznego, oczekiwany przebieg i już przeprowadzone leczenie.
Leczenie farmakologiczne
- We wczesnym stadium ziarniniaka grzybiastego stosuje się głównie leczenie miejscowe1,10, np. :
- glikokortykosteroidy przez mi.n 3 miesiące (0,05% dipropionian betametazonu lub 0,1% furoinian mometazonu)
- środki chemioterapeutyczne (0,02% chlorometyna - w Polsce w ramach procedury RDTL)
- ew. stosowane poza zarejestrowanym wskazaniami (off-label): imikwimod, retinoidy)
- u niektórych pacjentów można zastosować inhibitry kalcyneuryny (pimekrolimus)
- W przypadku ziarniniaka grzybiastego w bardziej zaawansowanych stadiach stosuje się skuteczne leczenie ogólne1,10, np. :
- rekombinowany interferon alfa — obecnie niedostępny — w razie potrzeby pozarejestracyjne stosowanie pegylowanych interferonów
- retinoidy/beksaroten (+ fototerapię PUVA)
- chemioterapię pojedynczymi substancjami, takimi jak doksorubicyna11 lub metoreksat w małych dawkach
- brentuksymab vedotin (przeciwciało monoklonalne przeciwko CD30 w skojarzeniu z lekiem cytostatycznym monometyloauristatyną E)12
- mogamulizumab (przeciwciało monoklonalne anty-CCR4)13
Fototerapia
- Fototerapia UVB 311 nm (wąskopasmowa - NB-UVB)14
- w przypadku zmian rumieniowych1
- Fototerapia UVA1 lub PUVA (terapia skojarzona psoralenem i promieniowaniem UV-A)14
- zmiany rumieniowe i rumieniowo-naciekowe1
- Uwaga: przy długotrwałym stosowaniu ma działanie rakotwórcze!
- zmiany rumieniowe i rumieniowo-naciekowe1
Radioterapia
- Podstawowa metoda w leczeniu izolowanych, ograniczonych guzów1
- Jako napromieniowanie elektronami całej skóry (total skin electron beam therapy - TSEBT)
- po leczeniu TDEBT terapia podtrzymująca pegylowanym interferonem alfa lub beksarotenem
- skuteczne i szybkie zmniejszenie obciążenia nowotworem15
- Niskodawkowa terapia zajętych pól w sytuacji paliatywnej
- dobra odpowiedź przy niskiej toksyczności16
Leczenie zespołu Sézary'ego
Fotofereza pozaustrojowa
- Podobna zasada, jak przy dializie lub leukaferezie: krew krąży poza ciałem i jest rozdzielana na składniki. Uzyskana w ten sposób frakcja leukocytów jest aktywowana psoralenem i naświetlana światłem UVA. Napromieniowana krew jest następnie ponownie podawana.
Terapie układowe
- Cytostatyki (doksorubicyna lub gemcytabina lub metotreksat)
- Alemtuzumab (przeciwciało monoklonalne przeciwko CD52, cząsteczce na powierzchni limfocytów)17
- Brentuksymab vedotin (przeciwciało monoklonalne przeciwko CD30 w skojarzeniu z lekiem cytostatycznym monometyloauristatyną E)
- Retinoidy (beksaroten)
- Interferon alfa
- Mogamulizumab (przeciwciało monoklonalne anty-CCR4)13
- Allogeniczny przeszczep komórek macierzystych u wybranych pacjentów18-19
- możliwe zastosowanie lecznicze20
- Nowe substancje w ramach badań klinicznych (np. inhibitory kalcyneuryny lub inne immunomodulatory)21-22
Opieka paliatywna
- Wielotorowa koncepcja opieki nad pacjentami i ich bliskimi
- Częściowo wysoki poziom cierpienia z powodu lokalizacji chłoniaków na odsłoniętych częściach ciała (np. na twarzy) i przez wrzodziejące guzy23
- Częste objawy z czasem poważnym pogorszeniem jakości życia:
- świąd
- najskuteczniejszym sposobem leczenia świądu jest leczenie choroby podstawowej
- W przypadku opornego na leczenie przewlekłego świądu istnieją doniesienia o stosowaniu (pozarejestracyjnym) następujących leków24:
- gabapentyny
- mirtazapiny
- aprepitantu
- naltreksonu
- talidomidu
- ból
- zmęczenie
- zaburzenia snu
- podatność na zakażenia
Psychoonkologia
- Wczesne zaangażowanie zespołu psychoonkologicznego w celu wsparcia pacjentów i ich krewnych
- silny stres psychiczny spowodowany rozpoznaniem raka i objawami na skórze
- Regularna ocena psychoonkologiczna pacjentów i ich krewnych
- wczesne rozpoznawanie czynników stresu psychospołecznego
- odpowiednia diagnostyka i leczenie np. depresji, zaburzeń lękowych
- ocena jakości życia
Przebieg, powikłania i rokowanie
Przebieg
- We wczesnych stadiach przebieg przypomina chorobę przewlekłą.
- dobra kontrola choroby podczas leczenia
- W zaawansowanych stadiach, postępujący przebieg z ograniczoną oczekiwaną długością życia
Powikłania
- Możliwa transformacja w agresywnego chłoniaka z komórek T25
- W zaawansowanych stadiach układowych wysoka podatność na zakażenia z powodu niewystarczająco silnego układu odpornościowego
- W przypadku wystąpienia guzów i owrzodzeń ryzyko zakażeń bakteryjnych/posocznicy
Rokowanie
- Rokowanie zależy od fazy choroby, jej podtypu oraz rozległości zmian skórnych, zajęcia węzłów chłonnym i/lub narządów wewnętrznych.
Ziarniniak grzybiasty we wczesnych stadiach
- Bardzo dobre rokowanie. 5-letnie przeżycie wynosi26:
- stadium IA: 95,2%
- stadium IB: 83,9%
- stadium IIA: 68,3%
Ziarniniak grzybiasty w zaawansowanych stadiach (IIB-IVB)
- Niekorzystne rokowanie. 5-letnie przeżycie wynosi26:
- stadium IIB: 45,9%
- stadium IIIA: 62,8%
- stadium IIIB: 44,6%
- stadium IVA1: 45,9%
- stadium IVA2: 29,9%
- stadium IVB: 36,5%
Zespół Sézary'ego
- Niewiele danych wyłącznie na temat zespołu Sézary'ego
- Niekorzystne rokowanie, mediana przeżycia 3–4 lata
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
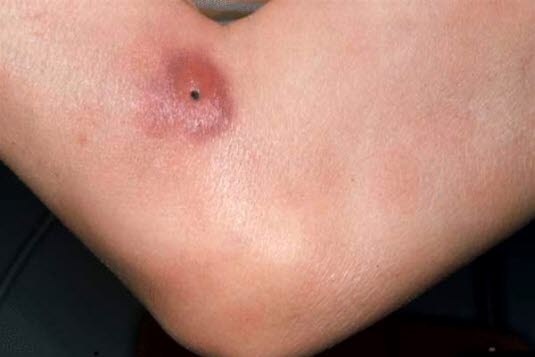
Ziarniniak grzybiasty
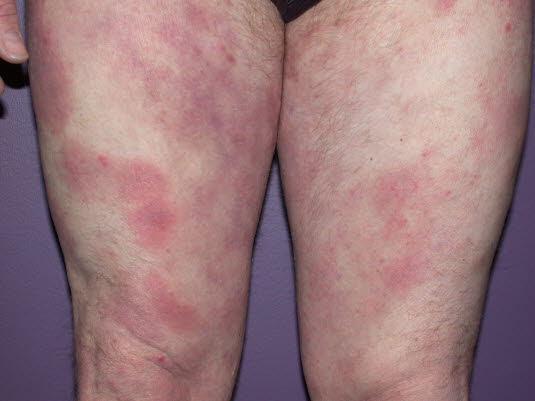
Chłoniak skórny z komórek T Zmiany skórne w postaci grudek lub blaszek, które przekształcają się w guzy lub ogólną erytrodermię.
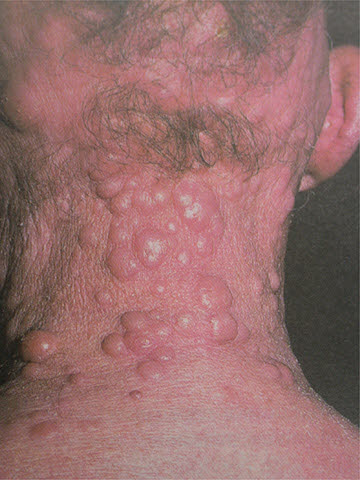
U 20% pacjentów grzybica prowadzi do powstawania guzów w skórze i przerzutów do regionalnych węzłów chłonnych.
Ziarniniak grzybiasty: suche, lekko łuszczące się, wyraźnie odgraniczone zmiany skórne, czasami z owrzodzeniami
Źródła
Piśmiennictwo
- Sokołowska-Wojdyło M., lszewska B., Chmielowska E., et al. Chłoniaki pierwotne skóry. Rekomendacje diagnostyczno--terapeutyczne Polskiego Towarzystwa Dermatologicznego(PTD) i Polskiej Grupy Badawczej Chłoniaków (PLRG). Derm Rev 2023;110:647-674. DOI: https://doi.org/10.5114/dr.2023.138937
- Phyo ZH, Shanbhag S, Rozati S. Update on Biology of Cutaneous T-Cell Lymphoma. Front Oncol. 2020 May 12;10:765. pubmed.ncbi.nlm.nih.gov
- Larocca C, Kupper T. Mycosis Fungoides and Sézary Syndrome: An Update. Hematol Oncol Clin North Am. 2019 Feb;33(1):103-120. pubmed.ncbi.nlm.nih.gov
- Assaf C, Gellrich S, Steinhoff M, et al. Cutaneous lymphomas in Germany: an analysis of the Central Cutaneous Lymphoma Registry of the German Society of Dermatology (DDG). J Dtsch Dermatol Ges. 2007 Aug;5(8):662-8. pubmed.ncbi.nlm.nih.gov
- Magro CM, Crowson AN, Kovatich AJ, Burns F. Drug-induced reversible lymphoid dyscrasia: a clonal lymphomatoid dermatitis of memory and activated T cells. Hum Pathol. 2003 Feb;34(2):119-29. pubmed.ncbi.nlm.nih.gov
- Jahan-Tigh RR, Huen AO, Lee GL, et al. Hydrochlorothiazide and cutaneous T cell lymphoma: prospective analysis and case series. Cancer. 2013 Feb 15;119(4):825-31. pubmed.ncbi.nlm.nih.gov
- Hristov AC, Tejasvi T, A Wilcox R. Cutaneous T-cell lymphomas: 2021 update on diagnosis, risk-stratification, and management. Am J Hematol. 2021 Jul 23. doi: 10.1002/ajh.26299. Epub ahead of print. PMID: 34297414. pubmed.ncbi.nlm.nih.gov
- Scarisbrick JJ, Hodak E, Bagot M, Stranzenbach R, et al.Blood classification and blood response criteria in mycosis fungoides and Sézary syndrome using flow cytometry: recommendations from the EORTC cutaneous lymphoma task force. Eur J Cancer. 2018 Apr;93:47-56. pubmed.ncbi.nlm.nih.gov
- Latzka J., Assaf C., Bagot M., et al. EORTC consensus recommendations for the treatment of mycosisfungoides/Sézary syndrome – Update 2023
- Jawed SI, Myskowski PL, Horwitz S, Moskowitz A, Querfeld C. Primary cutaneous T-cell lymphoma (mycosis fungoides and Sézary syndrome): part II. Prognosis, management, and future directions. J Am Acad Dermatol. 2014 Feb;70(2):223.e1-17; quiz 240-2. pubmed.ncbi.nlm.nih.gov
- Wollina U, Dummer R, Brockmeyer NH, et al. Multicenter study of pegylated liposomal doxorubicin in patients with cutaneous T-cell lymphoma. Cancer. 2003 Sep 1;98(5):993-1001 pubmed.ncbi.nlm.nih.gov
- Mehra T, Ikenberg K, Moos et al. Brentuximab as a treatment for CD30+ mycosis fungoides and Sézary syndrome. JAMA Dermatol. 2015 Jan;151(1):73-7. pubmed.ncbi.nlm.nih.gov
- Kim YH, Bagot M, Pinter-Brown L, st al. Mogamulizumab versus vorinostat in previously treated cutaneous T-cell lymphoma (MAVORIC): an international, open-label, randomised, controlled phase 3 trial. Lancet Oncol. 2018 Sep;19(9):1192-1204. pubmed.ncbi.nlm.nih.gov
- Phan K, Ramachandran V, Fassihi H, Sebaratnam DF. Comparison of Narrowband UV-B With Psoralen-UV-A Phototherapy for Patients With Early-Stage Mycosis Fungoides: A Systematic Review and Meta-analysis. JAMA Dermatol. 2019 Mar 1;155(3):335-341. pubmed.ncbi.nlm.nih.gov
- Hoppe RT, Harrison C, Tavallaee M, et al. Low-dose total skin electron beam therapy as an effective modality to reduce disease burden in patients with mycosis fungoides: results of a pooled analysis from 3 phase-II clinical trials. J Am Acad Dermatol. 2015 Feb;72(2):286-92. pubmed.ncbi.nlm.nih.gov
- Neelis KJ, Schimmel EC, Vermeer MH, Senff NJ, Willemze R, Noordijk EM. Low-dose palliative radiotherapy for cutaneous B- and T-cell lymphomas. Int J Radiat Oncol Biol Phys. 2009 May 1;74(1):154-8 pubmed.ncbi.nlm.nih.gov
- Watanabe R, Teague JE, Fisher DC, Kupper TS, Clark RA. Alemtuzumab therapy for leukemic cutaneous T-cell lymphoma: diffuse erythema as a positive predictor of complete remission. JAMA Dermatol. 2014 Jul;150(7):776-9 pubmed.ncbi.nlm.nih.gov
- Prince HM, Abeyakoon C. Allogeneic haematopoietic stem cell transplantation for advanced stage mycosis fungoides and Sézary syndrome: never-late, never-never? Bone Marrow Transplant. 2021 Jun;56(6):1232-1234. pubmed.ncbi.nlm.nih.gov
- Moritz RK, Ditschkowski M, Klemke CD, et al. Allogeneic stem cell transplantation in patients with aggressive primary cutaneous T-cell lymphoma - a case series of the ADF working group "cutaneous lymphomas". J Dtsch Dermatol Ges. 2014 Jan;12(1):39-46. pubmed.ncbi.nlm.nih.gov
- Lechowicz MJ, Lazarus HM, Carreras J, et al. Allogeneic hematopoietic cell transplantation for mycosis fungoides and Sezary syndrome. Bone Marrow Transplant. 2014 Nov;49(11):1360-5. pubmed.ncbi.nlm.nih.gov
- Khodadoust MS, Rook AH, Porcu P, Foss F, Moskowitz AJ, Shustov A, Shanbhag S, Sokol L, Fling SP, Ramchurren N, Pierce R, Davis A, Shine R, Li S, Fong S, Kim J, Yang Y, Blumenschein WM, Yearley JH, Das B, Patidar R, Datta V, Cantu E, McCutcheon JN, Karlovich C, Williams PM, Subrahmanyam PB, Maecker HT, Horwitz SM, Sharon E, Kohrt HE, Cheever MA, Kim YH. Pembrolizumab in Relapsed and Refractory Mycosis Fungoides and Sézary Syndrome: A Multicenter Phase II Study. J Clin Oncol. 2020 Jan 1;38(1):20-28. pubmed.ncbi.nlm.nih.gov
- Kamijo H, Miyagaki T. Mycosis Fungoides and Sézary Syndrome: Updates and Review of Current Therapy. Curr Treat Options Oncol. 2021 Jan 7;22(2):10. pubmed.ncbi.nlm.nih.gov
- Orlowska D, Selman LE, Beynon T, Radcliffe E, Whittaker S, Child F, Harding R. 'It's a traumatic illness, traumatic to witness': a qualitative study of the experiences of bereaved family caregivers of patients with cutaneous T-cell lymphoma. Br J Dermatol. 2018 Oct;179(4):882-888 pubmed.ncbi.nlm.nih.gov
- Ahern K, Gilmore ES, Poligone B. Pruritus in cutaneous T-cell lymphoma: a review. J Am Acad Dermatol. 2012 Oct;67(4):760-8. pubmed.ncbi.nlm.nih.gov
- Vural S, Akay BN, Botsalı A, Atilla E, Parlak N, Okçu Heper A, Şanlı H. Transformation of Mycosis Fungoides/Sezary Syndrome: Clinical Characteristics and Prognosis. Turk J Haematol. 2018 Mar 1;35(1):35-41. pubmed.ncbi.nlm.nih.gov
- Scarisbrick JJ., Kim YH. Prognostic factors in mycosis fungoides and Sézary syndrome: results from the PROCLIPI study. Eur J Cancer 2021;156:S28-S29 doi.org
Autorzy
- Joanna Dąbrowska-Juszczak (recenzent)
- Kristin Haavisto, Dr. med., Fachärztin für Innere Medizin und Hämato-/Onkologie, Münster
