Mieszki włosowe i gruczoły łojowe
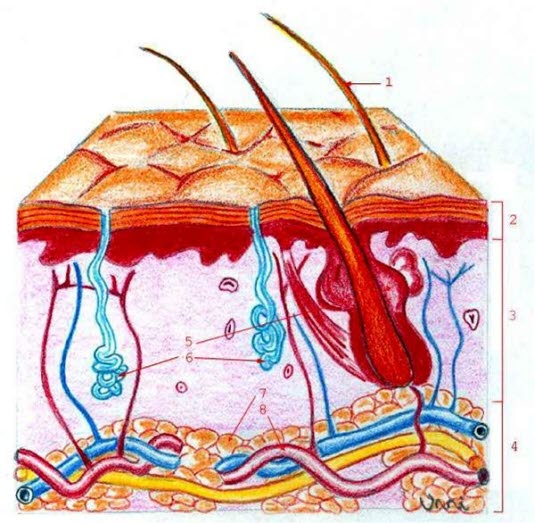
W skórze znajdują się tzw. mieszki włosowe, które są małymi, przypominającymi woreczki strukturami, występującymi na całym ciele, z wyjątkiem warg, dłoni i podeszw stóp. Z każdego mieszka włosowego może wyrastać włos. Mieszek włosowy ma swoje korzenie w głębszej warstwie skóry i biegnie przez górne warstwy skóry aż do jej powierzchni. Gruczoły łojowe znajdują się wokół mieszków włosowych i wydzielają substancję nazywaną łojem (sebum). Łój ten natłuszcza zarówno włosy, jak i skórę wokół mieszka, pełniąc funkcje ochronne, zmniejszając tarcie i sprawiając, że skóra oraz włosy stają się bardziej wodoodporne. Gruczoły łojowe są obecne na całym ciele, ale najczęściej występują na skórze głowy, twarzy, klatce piersiowej oraz w okolicach łonowych. Z kolei na podeszwach stóp i dłoniach gruczoły łojowe nie występują.
Torbiel naskórkowa (łojowa)
Torbiel naskórkowa jest powszechną zmianą skórną, która powstaje z gruczołów łojowych lub mieszków włosowych. W potocznym języku torbiele te są znane jako „kaszaki”. Torbiel naskórkowa to guzek, który pojawia się pod skórą, zwykle jest twardy, żółtawy, o nierównej powierzchni, a niekiedy może mieć wgłębienie w środku. Choć w większości przypadków torbiel ta nie sprawia większych problemów zdrowotnych i nie wymaga leczenia, może być traktowana jako problem kosmetyczny, szczególnie jeśli zaczyna się powiększać lub ulega stanom zapalnym. Torbiele naskórkowe są bardzo powszechne i dotyczą około 20% populacji, najczęściej występują u młodzieży oraz dorosłych w młodym i średnim wieku.
Przyczyny
Przyczyny powstawania torbieli naskórkowych są różne, w zależności od ich typu. Zwykle dochodzi do zatkania ujść gruczołów łojowych lub mieszków włosowych. W takim przypadku, pomimo produkcji łoju, nie może on dotrzeć na powierzchnię skóry. Gruczoł nadal wytwarza łój, który gromadzi się w środku, tworząc guzek. Zjawisko to określane jest jako torbiel naskórkowa. W przypadku trądziku, torbiele łojowe mogą występować częściej, choć dokładna przyczyna nie jest do końca znana. Torbiele naskórkowe na skórze głowy często nazywane są torbielami trichilemmalnymi. Częściej występują one u kobiet i mogą mieć podłoże genetyczne. Ich przyczyną jest zaburzony mechanizm rogowacenianaskórka.
Rozpoznanie
Rozpoznanie torbieli naskórkowej jest zazwyczaj proste i opiera się na charakterystycznym wyglądzie zmiany. Pod skórą występuje twardy, okrągły guzek, który może mieć częściowo zablokowany otwór. Torbiele łojowe pojawiają się najczęściej na skórze głowy, twarzy, szyi, plecach oraz w okolicach narządów płciowych. Średnica torbieli zazwyczaj wynosi od 2 do 4 mm, chociaż mogą one osiągnąć wielkość do 5 cm. Zakażenie torbieli może prowadzić do rozwoju czyraków (ropnych stanów zapalnych).
Terapia
Leczenie torbieli naskórkowych zazwyczaj nie jest konieczne, szczególnie gdy torbiel jest mała i nie sprawia pacjentowi problemów. W niektórych przypadkach guzek może być widoczny i powodować dyskomfort kosmetyczny. Wówczas można rozważyć usunięcie torbieli. Zabieg ten jest stosunkowo prosty i odbywa się w znieczuleniu miejscowym. Podczas operacji, lekarz stara się usunąć całą torbiel, starając się nie uszkodzić jej torebki. Pełne usunięcie torebki torbieli zmniejsza ryzyko nawrotów. W przypadku częściowego usunięcia torebki istnieje większe ryzyko ponownego pojawienia się guzków. Jeśli torbiel ulegnie zakażeniu, chirurgiczne usunięcie staje się konieczne. W takich przypadkach leczenie antybiotykami zazwyczaj nie jest wymagane, choć czasami stosuje się je w przypadku rozwoju infekcji.
Rokowanie
Torbiele naskórkowe mogą pozostawać niewielkie przez wiele lat, osiągając średnicę kilku milimetrów, ale w niektórych przypadkach mogą szybko urosnąć do kilku centymetrów. Choć zmiany te rzadko stanowią zagrożenie zdrowotne, torbiele łojowe mogą ulec stanowi zapalnemu, co prowadzi do zaczerwienienia, obrzęku, bólu i lokalnego ocieplenia skóry. Zakażenie torbieli może prowadzić do powstania ropnia, który wymaga chirurgicznego otwarcia i drenażu ropy. Większość torbieli naskórkowych ma łagodny przebieg, ale w niektórych przypadkach mogą pojawić się komplikacje związane z zakażeniem lub nawrotami. Regularne monitorowanie stanu skóry i konsultacja z dermatologiem w przypadku niepokojących zmian mogą pomóc w skutecznym leczeniu i zapobieganiu powikłaniom.
Autorzy
- Kalina van der Bend, lekarz (recenzent)
- Martina Bujard, dziennikarz naukowy, Wiesbaden
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Torbiel naskórkowa. References are shown below.
- Seidenari S., Pellacani G., Nasti S., Tomasi A., Pastorino L., Ghiorzo P., Ruini C., Bianchi-Scarrà G., Pollio A., Mandel V.D., Ponti G. Hereditary trichilemmal cysts: a proposal for the assessment of diagnostic clinical criteria, Clin Genet. 07.2013, 84(1): 65-9, pubmed.ncbi.nlm.nih.gov
- Hoang V.T., Trinh C.T., Nguyen C.H., Chansomphou V., Chansomphou V., Tran T.T.T. Overview of epidermoid cyst, Eur J Radiol Open, 05.09.2019, 6: 291-301, www.ncbi.nlm.nih.gov
- Dinarvand P., Davaro E.P., Doan J.V., Ising M.E., Evans N.R., Phillips N.J., Lai J., Guzman M.A. Familial Adenomatous Polyposis Syndrome: An Update and Review of Extraintestinal Manifestations, Arch Pathol Lab Med. 11.2019, 143(11): 1382-98, meridian.allenpress.com
- Ikehara S., Utani A. Multiple protrusive epidermal cysts on the scalp of a Lowe syndrome patient, J Dermatol. 2017, 44(1): 105–7, pubmed.ncbi.nlm.nih.gov
- Wollina U., Langner D., Tchernev G., França K., Lotti T. Epidermoid cysts - A wide spectrum of clinical presentation and successful treatment by surgery: a retrospective 10-year analysis and literature review, Open Access Maced, J. Med. Sci. 2018, 6(1): 28-30, www.ncbi.nlm.nih.gov
- Choi J.E., Kwon I.H., Seo S.H., Kye Y.C., Ahn H.H. Pathogenesis of plantar epidermal cyst:Three-dimensional reconstruction analysis, Ann Dermatol. 2016, 28(1): 133–5, www.ncbi.nlm.nih.gov
- Shimomura Y., O'Shaughnessy R., Rajan N. PLCD1 and Pilar Cysts. J Invest Dermatol., 11.2019, 139(10): 2075-7, pubmed.ncbi.nlm.nih.gov
