Czym są pęcherze skórne?
- W terminologii medycznej pęcherze skórne dzieli się na: pęcherzyki (małe zmiany o średnicy mniejszej niż 1 cm) i pęcherze (większe).
- Tworzenie się pęcherzyków i pęcherzy może być objawem miejscowej choroby skóry ale może też świadczyć o chorobie ogólnoustrojowej.
Jak powstają pęcherze skórne?
- Wszystkie rodzaje pęcherzy skórnych, niezależnie od ich wielkości, powstają w wyniku urazów tkanki skórnej. W wyniku tych urazów w przestrzeniach pod lub w obrębie naskórka gromadzi się płyn.
- Różne rodzaje uszkodzeń skóry mogą prowadzić do powstawania pęcherzy:
- urazy mechaniczne, takie jak ucisk, uderzenia itp.
- urazy związane z temperaturą, tj. oparzenia lub odmrożenia
- zakażenia uszkadzające skórę
- czynniki chemiczne
- choroby immunologiczne, czyli choroby lub reakcje organizmu związane z układem odpornościowym.
Częstość występowania
- Pojedynczo pojawiające się pęcherze bardzo często mają miejscową przyczynę.
- Większa liczba pęcherzy w róznych lokalizacjach mogą wskazywać na chorobę gólnoustrojową.
- Częstość występowania chorób skóry związanych z tworzeniem się pęcherzy wynosi około 25 nowych przypadków na 1 milion osób rocznie.
Jakie są możliwe przyczyny?
- Pojedyncze pęcherze mogą być spowodowane miejscowym podrażnieniem: najczęściej są to pęcherze na stopach spowodowane długim chodzeniem w niedopasowanym obuwiu. Na dłoniach powstawanie pęcherzy w wyniku nacisku i tarcia może być związane np. z długotrwałym używaniem narzędzi ogrodniczych.
- Przyczyną mogą być także oparzenia termiczne, odmrożenia czy oparzenia chemiczne.
- Istnieją pewne choroby skóry, które wiążą się z powstawaniem pęcherzy:
- opryszczka zwykła
- potnica, ostry wyprysk
- ospa wietrzna
- półpasiec
- opryszczkowate zapalenie skóry
- ukąszenia przez owady
- niektóre postaci łuszczycy
- liszajec zakaźny.
- Powstawanie pęcherzy na skórze mogą moga również powodować niektóre leki prowadząc do np.:
- toksycznej nekrolizy naskórka
- pęcherzowej osutki polekowej.
- Ponadto istnieje szereg chorób autoimmunologicznych skóry powodujących powstawanie pęcherzy (autoimmunologiczne dermatozy pęcherzowe), do których zaliczają się m.in. grupa pemfigoidów, zapalenie opryszczkowate skóry, pęcherzyca i pęcherzowe oddzielanie się naskórka.
Przykłady
Urazy uciskowe i pęcherze na stopie
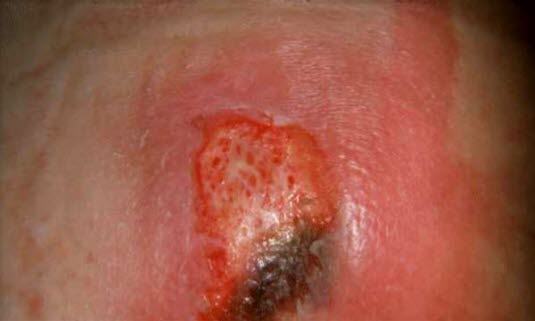
Oparzenia i odmrożenia
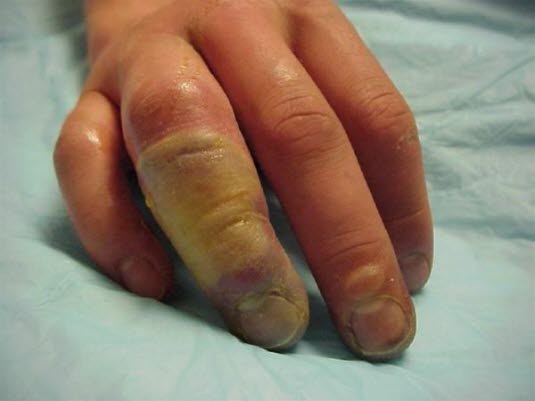
Liszajec zakaźny
- Powierzchowne bakteryjne zakażenie skóry wywołane przez gronkowce i/lub paciorkowce.
- Częste u dzieci.
- Pęcherzyki wypełnione ropą lub pęcherze i miodowożółte strupy.
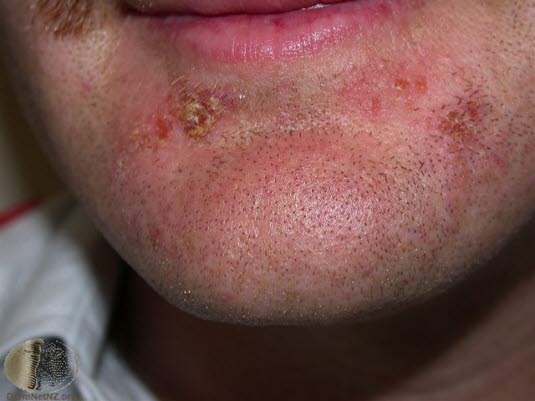
Ukąszenia przez owady
- Czasami pęcherze mogą powstać po ukąszeniach przez owady.

Rumień polekowy
- Wysypka skórna spowodowana przyjmowaniem leków.
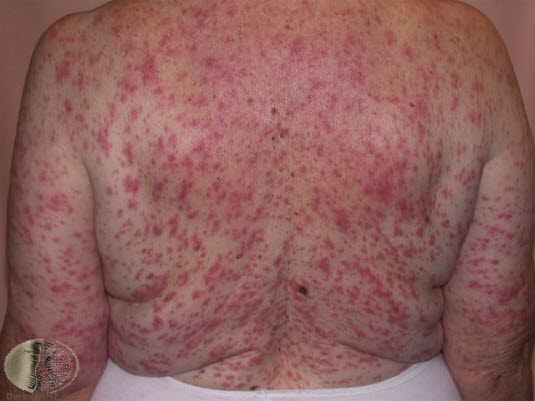
Opryszczkowate zapalenie skóry
- Występuje stosunkowo rzadko.
- Przeważnie dotyczy u młodych osób.
- Większość pacjentów choruje równocześnie na celiakię.
-
Pojawiają się intensywnie swędzące zmiany skórne w postaci grudek, krostek, a czasem również pęcherzy.
- Zmiany występują najczęściej po stronie wyprostnej łokci i kolan (symetrycznie), na plecach, szyi i skórze głowy.
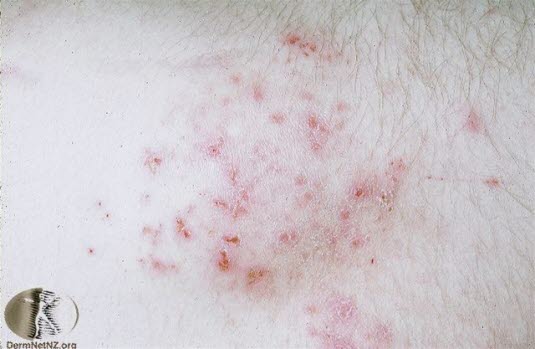
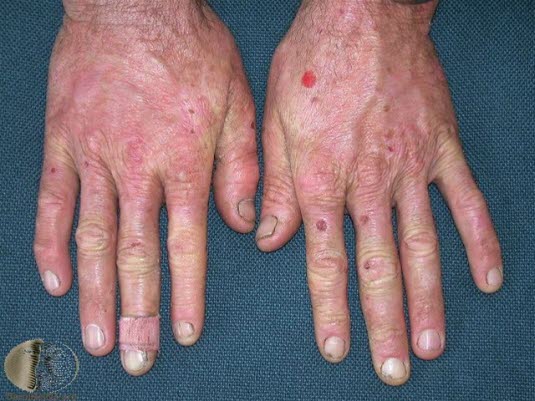
Porfiria skórna późna (PCT)
- PCT może być wywołana przez choroby wątroby, ale w większości przypadków jest to zaburzenie dziedziczne.
- Pęcherze pojawiają się na skórze wystawionej na działanie słońca, zwłaszcza na grzbietowej powierzchni dłoni.
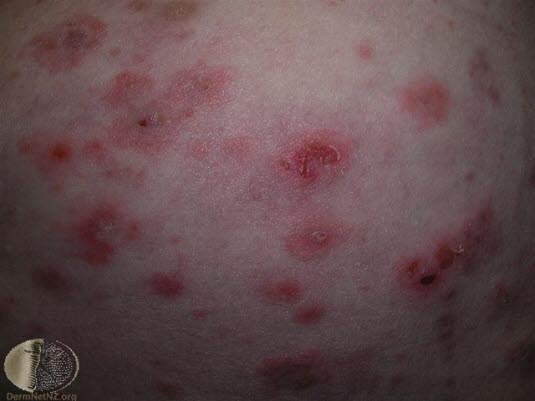
Pemfigoid pęcherzowy
- Zwykle występuje u osób w podeszłym wieku.
- Choroba może przybierać różne formy: może występować jako zmiany miejscowe, pęcherzykowe, rumieniowe, erytrodermiczne lub guzkowe.
- Często występuje świąd.
- Wybrzuszone, okrągłe pęcherze występują na zmienionej chorobowo (zaczerwienionej, rumieniowej) lub normalnie wyglądającej skórze.
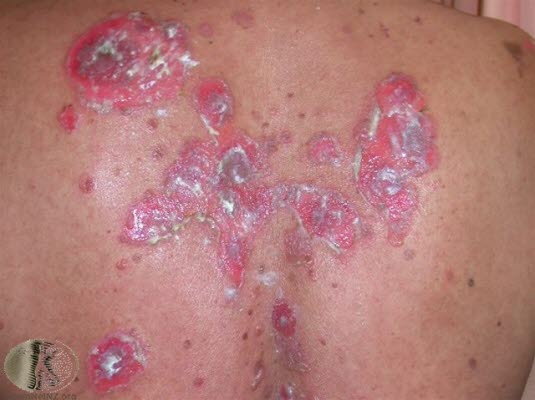
Pęcherzyca
- Choroba autoimmunologiczna.
- Występują różne podtypy.
- Rzadko występuje świąd.
- Pęcherze tworzą się na skórze i błonie śluzowej.
Opryszczka zwykła
- Nawracające wykwity z małymi zgrupowanymi pęcherzykami na zaczerwienionej skórze.
- Przyczyną są wirusy Herpes simplex (HSV-1 i HSV-2).
- Często występuje w jamie ustnej i okolicach narządów płciowych.
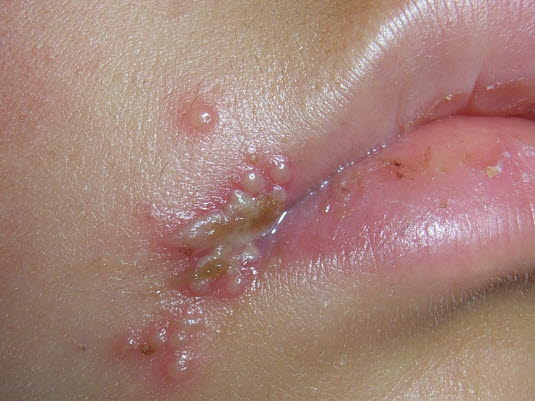
Choroba dłoni, stóp i jamy ustnej (Bostonka)
- Grudki i pęcherzyki występują najczęściej w przedniej części jamy ustnej, na podbródku i języku.
- Przyczyną jest wirus Coxackie.
- Często w tym samym czasie występuje charakterystyczna wysypka skórna na dłoniach i stopach.
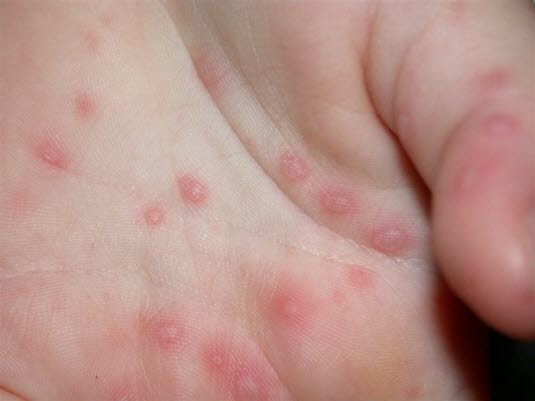
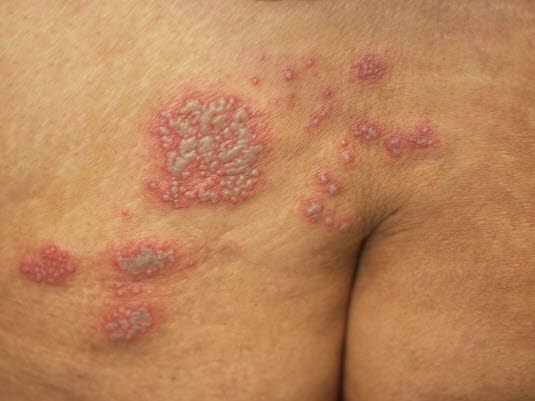
Półpasiec
- Wywołany przez wirusa ospy wietrznej (wirus ospy wietrznej i półpaśca, wirus Varicella-Zoster).
- Zwykle zachorowanie na ospę wietrzną miało miejsce kilkadziesiąt lat temu.
- Początkowo zmęczenie, świąd, mrowienie, pieczenie i ból. Po około 2–3 dniach pojawia się wysypka skórna z pęcherzykami.
-
Leczenie opiera się na zastosowaniu preparatów miejscowych o działaniu przeciwbólowym i przeciwświądowym. W zależności od miejsca wystąpienia, wieku oraz odporności pacjenta, zaleca się również specyficzne leczenie przeciwwirusowe.
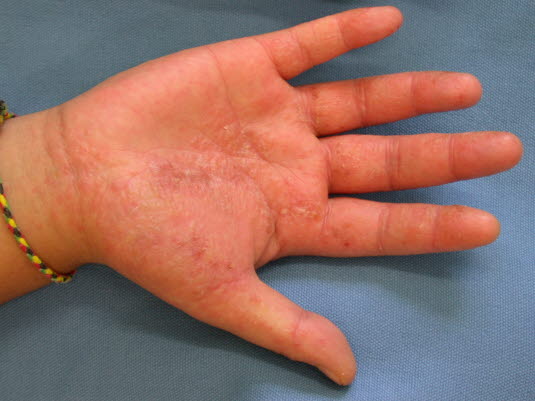
Potnica
- Przyczyna jest nieznana. Możliwe wyzwalacze to ciepło lub podniecenie.
- Objawy mogą utrzymywać się nawet przez kilka tygodni.
- Większe pęcherzyki i pęcherze na powierzchni dłoni i na palcach, ewentualnie także na podeszwach stóp.
- Czasami w przebiegu rozwija się zakażenie.
Wyprysk słoneczny/alergia na słońce
- Może wystąpić w przypadku osób o jasnym typie skóry po pierwszym narażeniu na słońce wiosną.
- Promieniowanie UVA powoduje reakcję immunologiczną skóry.
- Przyczyną może być stosowanie niektórych leków.
- Wygląd zmian skórnych jest bardzo zróżnicowany, obejmuje także powstawanie pęcherzy.
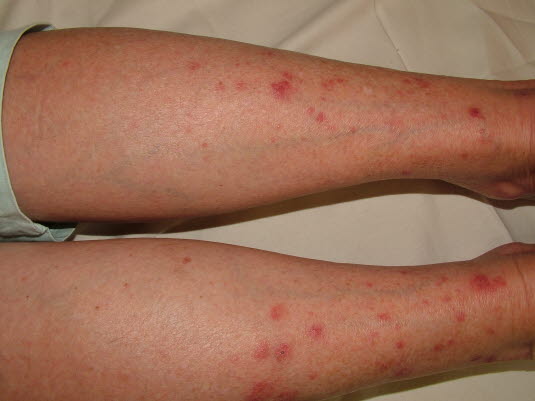
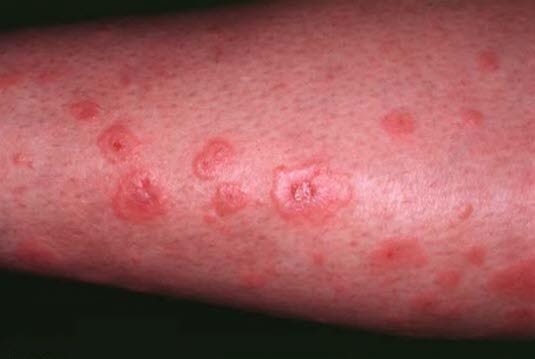
Rumień wielopostaciowy
- Może być wynikiem zakażenia lub reakcji alergicznej, często wywołanej przez leki. Może również występować jako objaw związany z nowotworami.
- Symetryczne zmiany skórne występują na wyprostych powierzchniach kończyn, dłoniach, podeszwach stóp oraz błonach śluzowych.
- Typowym objawem są zmiany skórne przypominające tarczę z przejaśnieniem w środku i ciemnoczerwonymi pierścieniami.
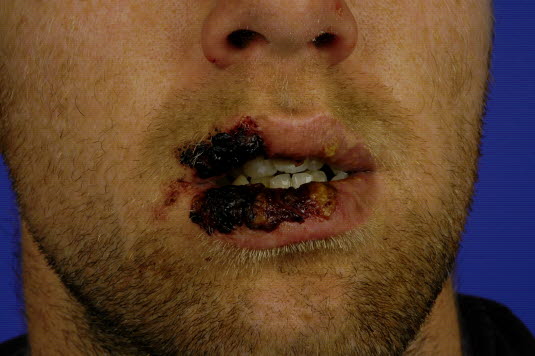
Zespół Stevensa-Johnsona i toksyczna nekroliza naskórka
-
Zespół Stevensa-Johnsona (SJS) oraz toksyczna nekroliza naskórka (TEN) są uważane za różne etapy rozwoju tej samej choroby.
- Potencjalnie stany zagrażające życiu.
- Prawie zawsze przyczyną są leki.
- Leczenie obejmuje odstawienie leku wywołującego objawy. Pacjenci często są hospitalizowani w oddziałach intensywnej terapii.
 .
.
Pęcherzowe oddzielanie się naskórka
- Grupa niekiedy ciężkich zaburzeń dziedzicznych, które występują od urodzenia.
Zmiany na błonie śluzowej
W poniższych chorobach może dojśc do zajęcia błony śluzowej:
- Pemfigoid błony śluzowej.
- Pęcherzyca zwyczajna.
- Pęcherzyca paranowotworowa.
- Pemfigoid pęcherzowy.
- Rumień wielopostaciowy.
- Zespół Stevensa-Johnsona i toksyczna nekroliza naskórka.
- Wirusowe zakażenie opryszczką zwykłą.
Diagnostyka
Historia choroby
W celu znalezienia przyczyny dolegliwości i prawidłowego rozpoznania lekarz podczas wywiadu lekarskiego może zadać poniższe pytania dotyczące pęcherzy skórnych:
- Kiedy i gdzie pojawiły pierwsze pęcherze? Jaki był przebieg?
- Czy występują objawy towarzyszące, takie jak świąd (swędzenie), ból lub gorączka?
- Czy u członków rodziny występują podobne objawy skórne?
- Czy występują inne choroby?
- Jakie lekarstwa były przyjmowane?
- Czy w ostatnim czasie zmieniane były środki higieny osobistej bądź środki czyszczące?
Badanie dodatkowe
Podczas badania lekarz ocenia lokalizację i wielkość pęcherzy. Zwróci uwagę na oznaki choroby podstawowej. Istotne są również złuszczanie się naskórka lub bliznowacenie.
W zależności od podejrzewanego rozpoznania można wykonać dalsze badania, w tym badanie mikroskopowe próbki tkanki lub badania krwi z oznaczeniem parametrów zapalnych. W przypadku wystąpienia autoimmunologicznych chorób pęcherzowych, w trakcie diagnostyki należy wykluczyć inne choroby autoimmunologiczne oraz ewentualne nowotwory.
Dodatkowe informacje
- Pęcherzyki i pęcherze skórne — informacje dla lekarzy.
Autorzy
- Joanna Dąbrowska-Juszczak, lekarz (redaktor)
- Magda Łabęcka, lekarz (recenzent)
- Hannah Brand, lekarz (recenzent)
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Pęcherzyki i pęcherze skórne. References are shown below.
- Schmidt E, Zillikens D: The diagnosis and treatment of autoimmune blistering skin diseases. Dtsch Arztebl Int 2011; 108(23): 399–405 www.aerzteblatt.de
- Gerull R, Nelle M, Schaible T. Toxic epidermal necrolysis and Stevens-Johnson syndrome: a review. Crit Care Med 2011; 39:1521. PubMed
- Fine JD, Bruckner-Tuderman L, Eady RA, et al. Inherited epidermolysis bullosa: updated recommendations on diagnosis and classification. J Am Acad Dermatol. 2014;70:1103-1126. PubMed
- Ioannides D, Lazaridou E, Rigopoulos D. Pemphigus. J Eur Acad Dermatol Venereol 2008; 22:1478. PubMed
- Uzun S, Durdu M. The specificity and sensitivity of Nikolskiy sign in the diagnosis of pemphigus. J Am Acad Dermatol 2006; 54:411. PubMed
- Schmidt E, Zillikens D. Modern diagnosis of autoimmune blistering skin diseases. Autoimmun Rev. 2010;10:84-89. PubMed
- Santi C, Gripp A, Roselino A. Consensus on the treatment of autoimmune bullous dermatoses: bullous pemphigoid, mucous membrane pemphigoid and epidermolysis bullosa acquisita - Brazilian Society of Dermatology. An. Bras. Dermatol. 2019. www.scielo.br
