Objawy alarmowe i niebezpieczne choroby wymagające pilnego leczenia
|
Objawy alarmowe |
Niebezpieczna choroba wymagająca pilnego leczenia |
|
Plamica, wybroczyny |
Układowe zakażenie meningokokowe, zespół hemolityczno-mocznicowy (HUS), choroby hematologiczne (ostra białaczka, zespoły mielodysplastyczne (MDS)), zespół rozsianego wykrzepiania wewnątrznaczyniowego |
|
Wysoka gorączka |
Ogólnoustrojowe zakażenie meningokokowe, zespół hemolityczno–mocznicowy, zespół wstrząsu toksycznego, choroby hematologiczne (ostra białaczka, MDS), zespół rozsianego wykrzepiania wewnątrznaczyniowego, toksyczna nekroliza naskórka |
|
Objawy zapalenia opon mózgowo–rdzeniowych |
|
|
Duszność |
|
|
Stridor |
|
|
Obrzęk warg i języka |
|
|
Objawy żołądkowo–jelitowe (nudności, wymioty, biegunka) |
|
|
Bardzo szybkie rozprzestrzenianie się |
|
|
Duże pęcherze Spełzanie naskórka |
|
|
Miejscowe objawy zapalenia:
|
Szczególnie groźne w obszarze twarzy: róża, zapalenie tkanki łącznej, ropowica, martwicze zapalenie powięzi |
|
Immunosupresja |
Ciężka choroba zakaźna |
Informacje ogólne
Definicja
- Synonimy: rumień, wysypka, wykwity.
- Wiele z nich jest nieswoistych.
- Przed wdrożeniem odpowiedniego leczenia należy rozważyć inne możliwe rozpoznania.
Epidemiologia
- Uogólniona wysypka jest częstą przyczyną konsultacji w praktyce lekarza rodzinnego.1-2
Kryteria diagnostyczne
- Rozpoznanie często opiera się na typowym wyglądzie wysypki. Wiele zmian skórnych jest do siebie podobnych i może zmieniać się w czasie.1
- Przyczyny uogólnionej wysypki są różne, w większości przypadków są nimi powszechnie występujące choroby.
- Wiele rozpowszechnionych chorób przebiegających z wysypką to choroby samoograniczające się, które z czasem same ustępują.
- Zwykle rzadko stanowią zagrożenie życia.
- Decyzja o dalszym postępowaniu zależy od podejrzewanego rozpoznania i może obejmować:
- obserwację dalszego przebiegu
- leczenie empiryczne
- zlecenie badań dodatkowych
- skierowanie do dermatologa
- hospitalizację w przypadku niebezpiecznego przebiegu.
Istotne rozpoznania wymagające natychmiastowego lub szybkiego leczenia
- Sepsa meningokokowa.
- Borelioza.
- Toksyczna nekroliza naskórka (TEN).
- Gronkowcowy zespół oparzonej skóry (staphylococcal scalded skin syndrome – SSSS).
- Zespół wstrząsu toksycznego (toxic shock syndrome – TSS).
ICD–10
- R21 Rumień i inne nieswoiste wysypki skórne.
Diagnostyka różnicowa
Najczęstsze przyczyny uogólnionej wysypki
Wysypka polekowa
- Często u pacjentów przyjmujących antybiotyki/leki przeciwgrzybiczne (np. sulfonamidy, beta–laktamy, fluorochinolony i terbinafinę), leki działające na ośrodkowy układ nerwowy (np. fenytoinę, karbamazepinę i lamotryginę), allopurynol, beta–blokery, sole litu, NLPZ lub tiazydy.
- Zależnie od patomechanizmu, od rozpoczęcia przyjmowania leków do pojawienia się choroby upływa najczęściej kilka minut do 4 tygodni.
Atopowe zapalenie skóry
- Najczęściej u małych dzieci.
- Sucha skóra, świąd, rumień, grudki rumieniowe, przeczosy, łuszczenie naskórka, zliszajowacenie skóry.
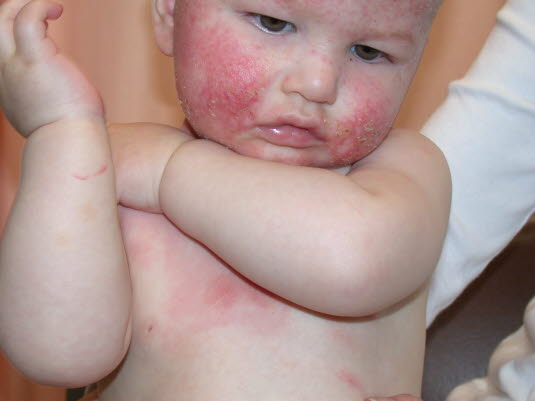 Wyprysk atopowy
Wyprysk atopowy - Istotne czynniki: typowe umiejscowienie zależnie od wieku, świąd, wyprysk, dodatni wywiad rodzinny w kierunku atopii.
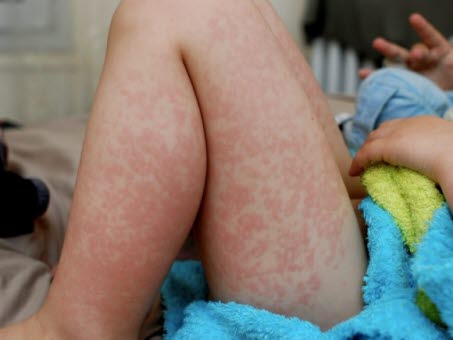
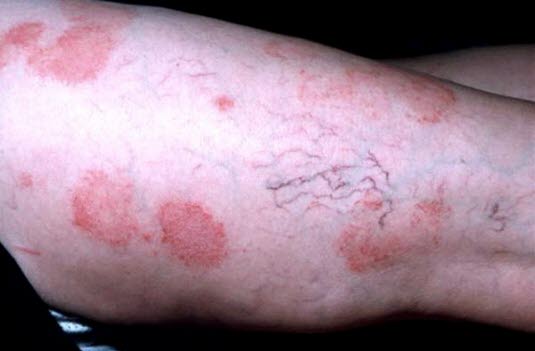
Rumień wielopostaciowy (wysiękowy)3
- Występuje m.in. jako reakcja na zakażenia wirusowe lub bakteryjne, najczęściej wirusem opryszczki zwykłej lub mykoplazmami. Etiologia często pozostaje jednak niejasna. Najczęściej samoograniczająca się, często występuje u młodych dorosłych.
 Rumień wielopostaciowy
Rumień wielopostaciowy - Okrągłe, ciemnoczerwone zmiany, które w ciągu 48 godzin przybierają kształt rozet.
- Początkowo na grzbiecie dłoni oraz na wyprostnych powierzchniach kończyn górnych i dolnych zmiany są symetryczne. Mogą występować na podeszwach stóp, wewnętrznej powierzchni dłoni, na błonach śluzowych policzków lub warg.
- Typowe grudkowe zmiany („oko byka”) przypominające tarczę strzelniczą z ciemnoczerwonym przebarwieniem w środku, które mogą również tworzyć pęcherze.
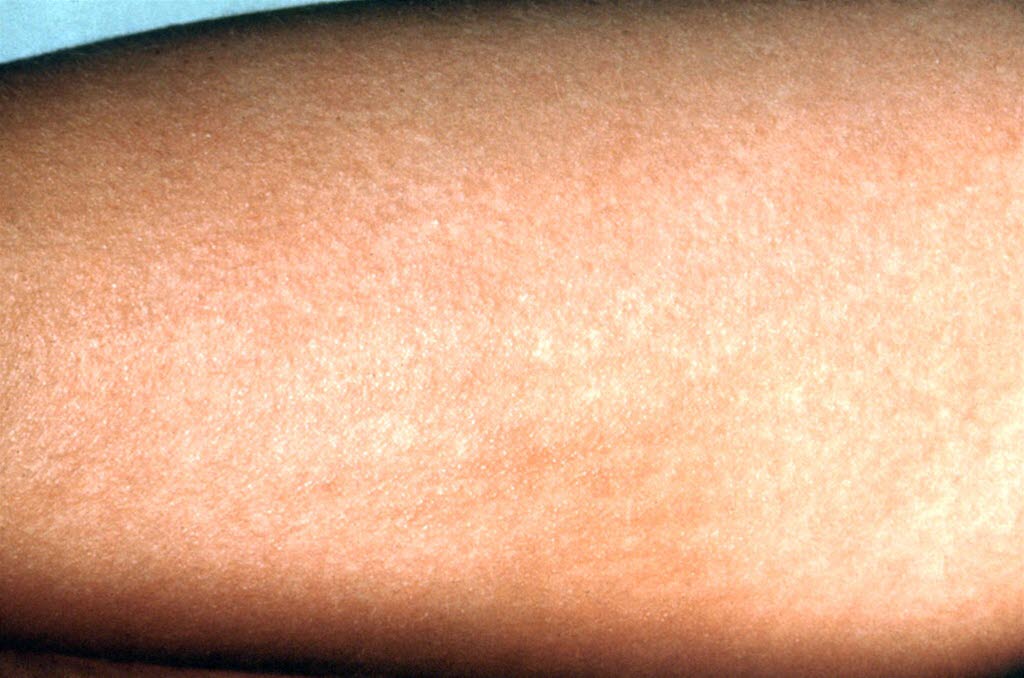
Rumień zakaźny3
- Najczęściej u małych dzieci
- Nieswoiste stadium prodromalne z objawami przypominającymi przeziębienie.
- Po 2–5 dniach pojawia się typowy rumień w kształcie motyla lub uderzonych policzków o czerwonofiołkowym zabarwieniu, z pominięciem nosa i brody.
- Charakterystyczny rumieniowy, plamisto–grudkowy wykwit pojawia się 1–4 dni później, tworząc typowe girlandy na kończynach, plecach i pośladkach.
 Rumień zakaźny
Rumień zakaźny - W tylko co piątym lub szóstym przypadku zachorowania pojawia się typowa wysypka skórna.
- U dorosłych ból stawów po kontakcie z dziećmi chorymi na rumień zakaźny.
- Diagnostyka: ewentualnie badanie serologiczne na obecność parwowirusa B19.
- Uwaga: zakażenie groźne na wczesnym etapie ciąży!
Zapalenie mieszków włosowych
- Liczne małe krostki umiejscowione w okolicy mieszków włosowych całego ciała.
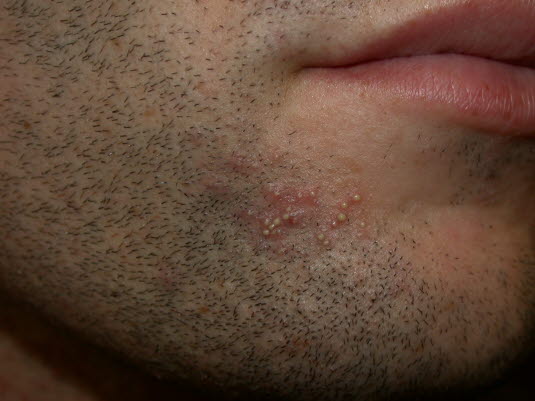 Zapalenie mieszków włosowych po goleniu
Zapalenie mieszków włosowych po goleniu
Ukąszenie lub użądlenie owadów
- Zmiany o charakterze pokrzywki, rumień.
- Najczęściej po przebywaniu na świeżym powietrzu; wysypka w miejscach narażonych na ukąszenia lub użądlenia owadów.
Rogowacenie okołomieszkowe
- Drobne pęcherzykowate grudki i krostki na tylno–bocznej powierzchni ramion, na policzkach, na przedniej stronie ud i na pośladkach.4
- Wskazówką diagnostyczną jest lokalizacja na górnej części ramion, drobne zmiany wyczuwalne dotykiem.
Kontaktowe zapalenie skóry
- Rumień, obrzęk, pęcherzyki tworzące liniowe lub geometryczne wzory, często silny miejscowy świąd w miejscach dotyku.
 Wyprysk kontaktowy
Wyprysk kontaktowy - Najczęstsze przyczyny: rozpuszczalniki, długotrwały kontakt z wodą, detergenty, pyły, ekspozycja na światło słoneczne, skaza atopowa, kosmetyki, leki stosowane na skórę, metal, lateks, częste alergeny kontaktowe (nikiel, kobalt, chromiany, perfumy).
Liszaj (czerwony) płaski
- Fioletowe, płaskie grudki i blaszki; wielokątny, siateczkowy wzór białych linii na powierzchni zmiany (siateczka Wickhama); świąd.
 Liszaj czerwony
Liszaj czerwony - Zwykle występuje wokół kostek i nadgarstków; możliwe zmiany na wewnętrznej stronie policzków; objaw Köbnera (po podrażnieniu skóry grudki nawracają).
Potówka czerwona
- Rumieniowe, niepęcherzykowe grudki spowodowane ekspozycją na ciepło lub gorączką.
- Zmiany umiejscowione na plecach, tułowiu, szyi lub zakrytych częściach ciała.
Wyprysk pieniążkowaty
- Wyraźnie odgraniczone okrągłe zmiany o średnicy 2–10 cm; rumieniowe, łuszczące się blaszki z towarzyszącym intensywnym świądem.
 Wyprysk pieniążkowaty
Wyprysk pieniążkowaty - Lokalizacja na kończynach i tułowiu, z pominięciem twarzy i skóry głowy.
- Etiologia często niejasna, czasami powiązana z przewlekłą niewydolnością żylną.
Łupież różowy Giberta
- Okrągłe lub owalne zmiany w kolorze łososiowym o wielkości 5–10 mm, ułożone zgodnie z kierunkiem fałdów skórnych (linie zmniejszonego napięcia skóry).
- Nawet w 50% przypadków około 1 tydzień wcześniej 2–10 cm pojedyncza zmiana zwiastująca (blaszka macierzysta), owalna, różowa i łuszcząca się.
Łuszczyca kropelkowata5
- Drobne łuszczące się grudki i blaszki o średnicy do 1 cm na tułowiu i kończynach.
- Często 1–2 tygodnie wcześniej zakażenie górnych dróg oddechowych, zwłaszcza paciorkowcowe zapalenie gardła.
- Badania dodatkowe: wymaz z gardła lub okolicy odbytu na posiew, poziom antystreptolizyny O.
Łuszczyca plackowata
- Grube, wyraźnie odgraniczone, okrągłe lub owalne rumieniowe blaszki z dużymi srebrzystobiałymi łuskami.6
- Zmiany umiejscowione na zewnętrznej stronie stawu kolanowego i łokciowego, na skórze głowy, pośrodku tułowia, w okolicy pępka i narządów płciowych oraz w dolnej części pleców, ewentualnie także w fałdzie pośladkowym.
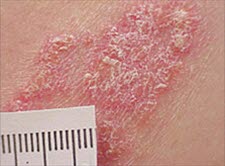 Łuszczyca plackowata
Łuszczyca plackowata - Punktowe wybroczyny przy usuwaniu łusek na zmianach chorobowych; objaw Köbnera.
Rumień nagły (choroba szósta)
- Gorączka trzydniowa.
- Czynnikiem wyzwalającym jest ludzki wirus opryszczki typu 6 (HHV–6).
- Nagła wysoka gorączka bez wysypki skórnej i innych objawów u dziecka w wieku poniżej 3 lat.
- Po ustąpieniu gorączki na tułowiu pojawiają się niewielkie bladoróżowe plamki średnicy 2–3 mm, rozprzestrzeniające się na szyję i kończyny, które znikają po 2–3 dniach.
Różyczka
- Początkowo łagodne objawy ogólne, stan podgorączkowy.
- Po 1–4 dniach od wystąpienia pierwszych objawów na twarzy pojawiają się małe, jasne plamki, wysypka często rozprzestrzenia się na ciało i kończyny, rzadko dochodzi do zlewania się plam.
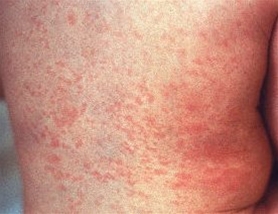 Różyczka, typowa wysypka
Różyczka, typowa wysypka - Powiększone węzły chłonne szyjne i podpotyliczne, niekiedy poinfekcyjne zapalenie stawów.
- Okres inkubacji 2–3 tygodnie, wysypka 2–3 dni, u niektórych pacjentów wysypka w ogóle nie występuje.
- Potwierdzenie rozpoznania za pomocą testu PCR lub badania serologicznego.
- Uwaga: zakażenie w ciąży – w przypadku wysypki skórnej u kobiet w ciąży zawsze diagnostyka w kierunku różyczki!
Szkarlatyna
- Zakażenie paciorkowcami grupy A, okres inkubacji 2–4 dni, czas trwania 2–3 dni.
- Najczęściej u dzieci do lat 10.
- Niewielkie grudkowo–plamiste zmiany skórne (jak po uderzeniu skóry drobną szczotką – „gęsia skórka”), malinowy język, zapalenie migdałków.
 Szkarlatyna, wysypka
Szkarlatyna, wysypka - Twarz często szkarłatnoczerwona, z bladą okolicą wokół ust (trójkąt Fiłatowa); wysypka na szyi, pod pachami, w kroczu i fałdach skórnych.
- Po ustąpieniu infekcji łuszczenie się skóry dłoni i stóp.
- Pomocne może być badanie serologiczne i wymaz z gardła; zwykle wskazana jest antybiotykoterapia.
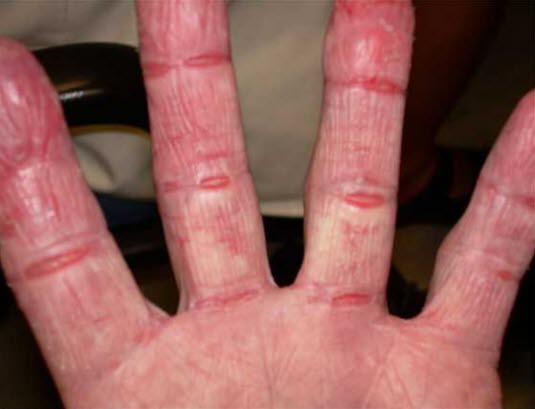
Świerzb
- Delikatne, przypominające przecinek, często nieregularnie poskręcane nory świerzbowcowe długości od kilku mm do 1 cm, na końcu których tworzą się czasem niewielkie pęcherzyki.
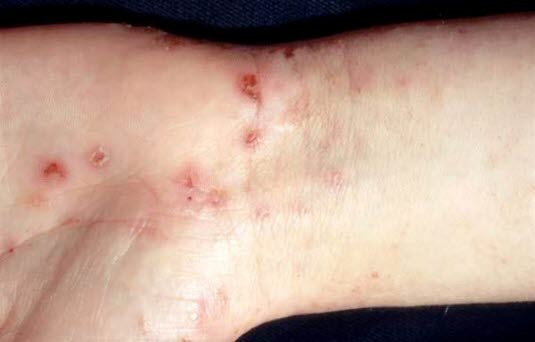 Świerzb
Świerzb - Pęcherzyki, grudki i nadżerki w postaci kropek na palcach, w fałdach między palcami, na nadgarstkach, łokciach i kolanach, w pachwinach, pośladkach, na penisie i mosznie, w dołach pachowych, w okolicy talii, wokół sutków, na kostkach oraz na stopach.
- Często intensywny świąd w nocy.
- Świerzbowiec ludzki jest widoczny pod mikroskopem podczas oceny zeskrobin naskórka.
Grzybica skóry gładkiej
- Płaskie, czerwone, łuszczące się zmiany, które rozrastają się tworząc owalne ogniska z przejaśnieniem w części centralnej lub zabarwione na brązowo.
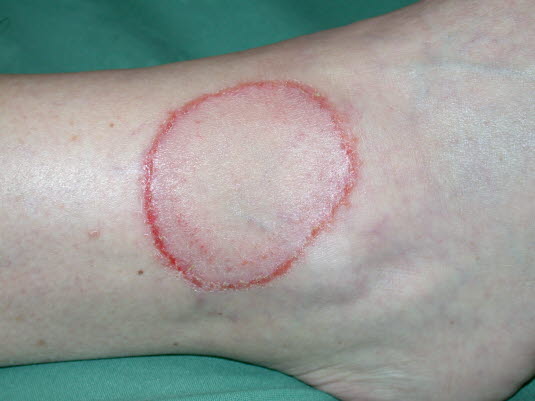 Grzybica skóry gładkiej
Grzybica skóry gładkiej - Grzybicę wykrywa się badając zeskrobiny naskórka pod mikroskopem z 10% wodorotlenkiem potasu (KOH).7
Pokrzywka
- Delikatne, zlewające się, wyniosłe, obrzękowe, okrągłe lub owalne zmiany skórne.
- Mogą mieć charakter zmienny, rosnąć i znikać, mocno różnić się wielkością.
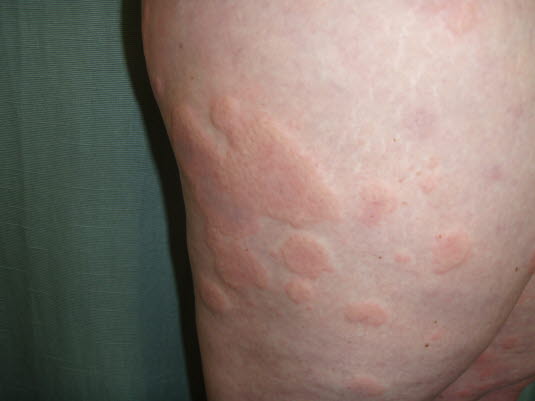 Pokrzywka
Pokrzywka - Możliwy rumieniowy brzeg i blady środek.
- Możliwe czynniki wyzwalające: leki, niektóre produkty spożywcze lub inne substancje; przyczyna często niejasna.
- Częste występowanie, pokrzywka pojawia się w ciągu życia u 20% populacji.
- Najważniejsze rozpoznanie różnicowe: anafilaksja!
Ospa wietrzna
- Ogólne osłabienie.
- Pęcherzyki na grudkach rumieniowych, zmiany pierwotne obecne jednocześnie we wszystkich fazach choroby (grudki, pęcherzyki, krosty, strupy).
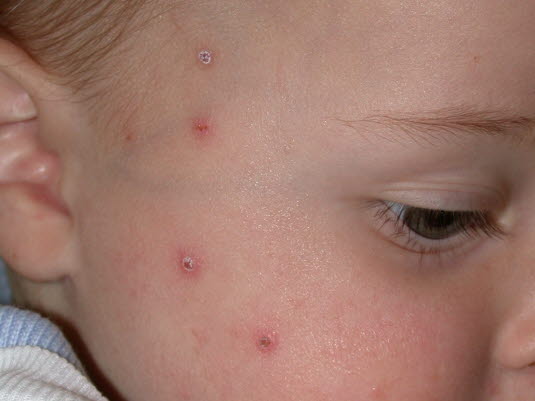 Ospa wietrzna
Ospa wietrzna - W przypadku atypowego przebiegu lub niedoboru odporności badanie DNA wirusa metodą PCR.
Osutka wirusowa, nieokreślona
- Najczęściej u dzieci z objawami ogólnymi, takimi jak gorączka, biegunka, ból głowy i zmęczenie.
- Blade, zaczerwienione, niekiedy zlewające się plamy i grudki.
- Odróżnienie od osutki polekowej może być trudne.
Rzadkie przyczyny uogólnionej wysypki
Pemfigoid pęcherzowy
- Często zaczyna się od pokrzywkowego wykwitu z silnym świądem, w miarę postępu choroby pojawiają się duże, mocno napięte pęcherze.
- Często w zgięciu łokciowym i okolicy nadgarstków, na wewnętrznej stronie ud, bokach szyi, pod pachami lub w okolicy pępka.
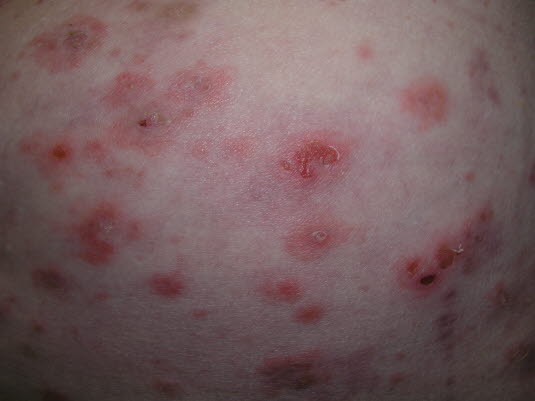 Pemfigoid, pęcherzowy
Pemfigoid, pęcherzowy - Często u osób powyżej 60 lat.
- Rozpoznanie na podstawie biopsji skóry z bezpośrednią lub pośrednią immunofluorescencją.
Opryszczkowate zapalenie skóry
- Symetryczne, pokrzywkowe grudki i pęcherzyki ze świądem, często z przeczosami, występujące pojedynczo lub w skupiskach na powierzchniach stawów (kolana, łokcie), na pośladkach i potylicy.
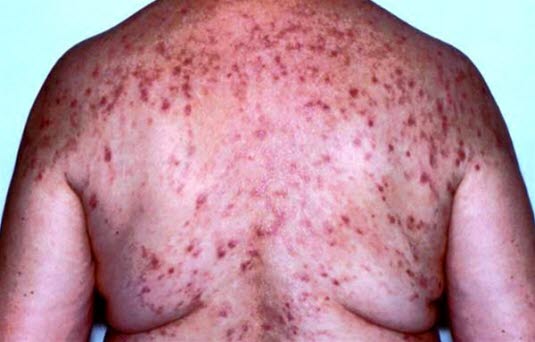 Opryszczkowate zapalenie skóry (choroba Duhringa)
Opryszczkowate zapalenie skóry (choroba Duhringa) - Szczególna postać celiakii, objawy jelitowe są często nieobecne.
Wysypka w HIV, ostra
- Rozproszone, nieswoiste, rumieniowe, plamisto–grudkowe zmiany bez świądu.
- Często towarzysząca gorączka, zmęczenie, ból głowy, powiększenie węzłów chłonnych, zapalenie gardła, bóle mięśniowe i dolegliwości żołądkowo–jelitowe.
- W zależności od przebiegu (czasu, jaki upłynął od ekspozycji) ilościowe oznaczenie wiremii (HIV–1 RNA w osoczu) metodą PCR i/lub serologia HIV.
Zespół Kawasakiego
- Wysypka rumieniowa na dłoniach i stopach, pojawiająca się u dzieci poniżej 8 lat (zwykle poniżej 4 lat) 3–5 dni po wystąpieniu wysokiej gorączki.
 Język malinowy w chorobie Kawasakiego
Język malinowy w chorobie Kawasakiego - Blada, plamista osutka na tułowiu, szczególnie w okolicy pachwin, ud i miednicy.
- Typowe dodatkowe objawy to zapalenie spojówek, zapalenie jamy ustnej, rumień dłoniowy i podeszwowy oraz powiększone węzły chłonne szyjne.
- Liczba leukocytów i trombocytów, jak również CRP i OB mogą być podwyższone.
Toczeń rumieniowaty skórny
- Zmiany grudkowo–złuszczające lub pierścieniowate, przede wszystkim na tułowiu i w miejscach narażonych na działanie słońca, takich jak twarz i ramiona.
- Mogą być wywołane przez leki.
- Oznaczenie przeciwciał ANA lub anty–dsDNA, rozpoznanie na podstawie biopsji skóry z bezpośrednią immunofluorescencją.
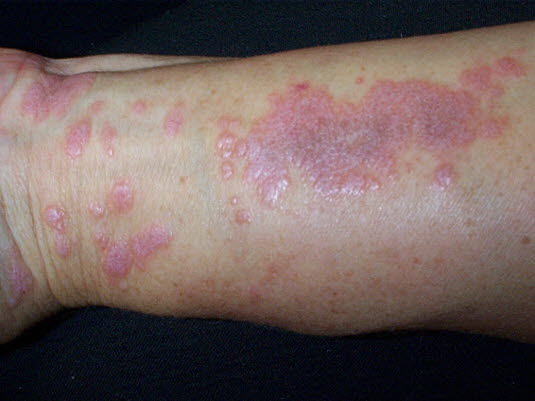
Rumień wędrujący
- Rumień wędrujący w miejscu wcześniejszego ukąszenia kleszcza; wysypka może się przekształcić w uogólnione zmiany plamiste w części bliższej kończyn, na klatce piersiowej i w fałdach skórnych (wczesna postać rozsiana).
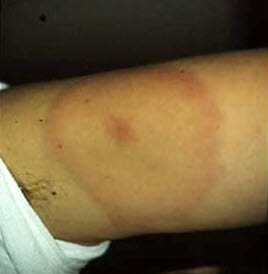 Rumień wędrujący na ramieniu
Rumień wędrujący na ramieniu - Korelacja z narażeniem na ukąszenie kleszcza.
- Leczenie: antybiotykoterapia w przypadku typowego rumienia wędrującego lub wczesnej wysypki rozsianej;
- Serologia w formie klasycznej zbędna, tym bardziej, że we wczesnej fazie wynik jest zwykle ujemny.
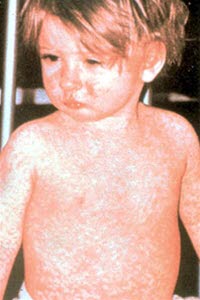
Odra
- Możliwe wystąpienie u dzieci nieszczepionych, często przybiera postać epidemii.
- Grudkowe, plamiste zmiany barwy czerwonej lub różowej, które mogą się zlewać; początkowo na twarzy, za uszami i z przodu wzdłuż nasady włosów; plamy Koplika na błonie śluzowej policzków (punktowe, czerwone lub białe plamy z czerwoną obwódką).
- Zapalenie spojówek, kaszel, katar, stosunkowo zły stan ogólny.
- Możliwe są powikłania płucne i mózgowe.
Zakażenie meningokokowe, uogólnione
- U dzieci i młodzieży ciężki przebieg z gorączką.
- Wskazana natychmiastowa antybiotykoterapia i leczenie w warunkach szpitalnych!
- Rumieniowe grudki i różowe plamki jako możliwe objawy początkowe.
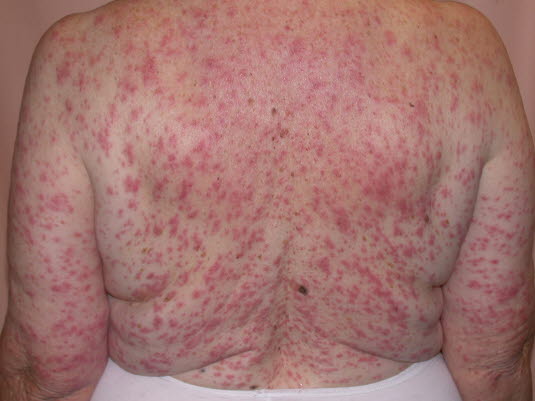
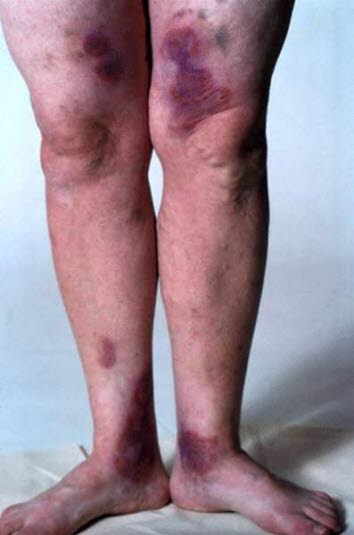
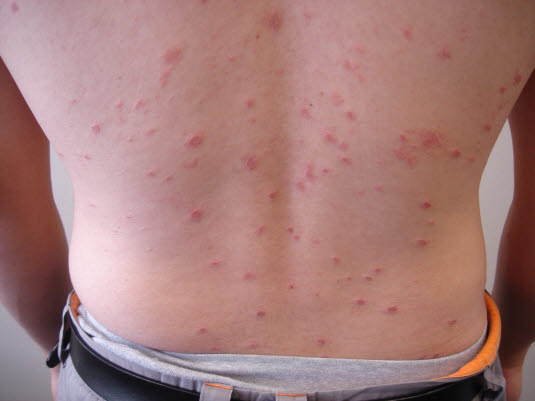
 Wybroczyny w sepsie meningokokowej
Wybroczyny w sepsie meningokokowej - Wysypka nieblednąca przy ucisku (wybroczyny), siniaki i plamica uniesiona, ewentualnie z szarawym obszarem martwicy w środku.
- Zazwayczaj brak zmian na dłoniach i podeszwach stóp.
- Posiew krwi i płynu mózgowo–rdzeniowego.
Ziarniniak grzybiasty i zespół Sezary'ego (chłoniak skórny z komórek T)
- Płaskie, rumieniowe plamy, które przechodzą w czerwone, łuszczące się blaszki o niewyraźnych granicach oraz poikiloderma (atrofia, białe i brązowe obszary, teleangiektazje).
- Może przebiegać w postaci erytrodermii (zespół Sézary'ego).
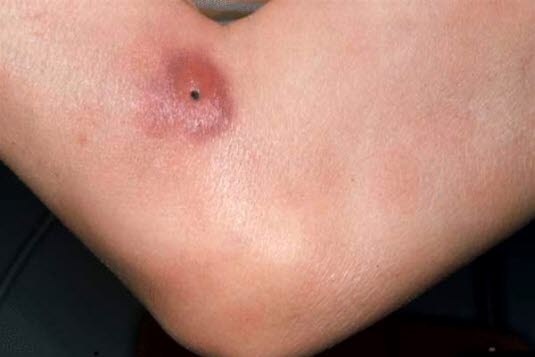 Ziarniniak grzybiasty
Ziarniniak grzybiasty - Często późne rozpoznanie, gdyż zmiany skórne mogą być mylone z wypryskiem.
- Rozpoznanie na podstawie biopsji skóry, którą należy wykonanać w przypadku podejrzenia.
Kiła drugorzędowa
- Zmienna morfologia, zmiany skórne zwykle w postaci czerwono–brązowych, łuszczących się grudek; charakterystyczne jest zajęcie dłoni i podeszew stóp.
- Zwykle zajęte są również błona śluzowa jamy ustnej i śluzówka narządów płciowych.
- Dodatnie badania serologiczne w kierunku kiły.
Gronkowcowy zespół oparzonej skóry (SSSS)
- Najczęściej występuje u dzieci do 4. roku życia.
- Grupa objawów klinicznych, których wspólną cechą jest złuszczanie się naskórka w wyniku zakażenia gronkowcem złocistym.8
- Początkowo bolesny, wrażliwy na ucisk, przypominający papier ścierny rumień, zwłaszcza w zgięciach stawów, następnie rozwój dużych, wiotkich pęcherzy.
- Spełzanie naskórka ze skóry właściwej po nacisku skierowanym do boku (dodatni objaw Nikolskiego).
- Rozpoznanie na podstawie biopsji skóry; chorobę należy odróżnić od toksycznej nekrolizy naskórka (występuje rzadko u dzieci); pobranie materiału na posiew z oczu, nosa, gardła i pęcherzy.
- SSSS nie dotyczy błon śluzowych.
Zespół Stevensa–Johnsona, toksyczna nekroliza naskórka
- Maksymalny wariant reakcji skórnej wywołanej przez leki, najczęściej występuje po podaniu antybiotyków (sulfonamidy, fluorochinolony, minocyklina, cefalosporyny i penicyliny), leków przeciwdrgawkowych (lamotrygina, karbamazepina, fenytoina, fenobarbital), allopurynolu, niektórych niesteroidowych leków przeciwzapalnych, newirapiny i sertraliny.
- Zespół Stevensa–Johnsona i toksyczna nekroliza naskórka to różny stopień nasilenia tej samej choroby.
- Obraz kliniczny zagrażający życiu, wysoka śmiertelność, zwłaszcza w toksycznej nekrolizie naskórka.
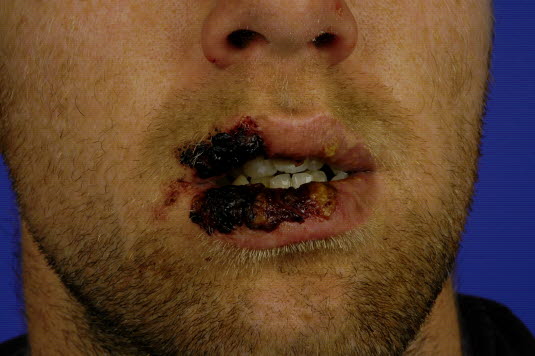 Zespół Stevensa-Johnsona
Zespół Stevensa-Johnsona - Do rozpoznania zespołu Stevensa–Johnsona konieczne jest wystąpienie do 10% epidermolizy, natomiast do rozpoznania toksycznej nekrolizy naskórka wymagane jest zajęcie ponad 30% powierzchni ciała.
- Najczęściej zajęte są twarz, tułów i części wyprostne kończyn.
- Zlewający się rumień (erytrodermia), zaczerwienienie i obrzęk twarzy, bóle, martwica skóry, pęcherze i odwarstwianie się skóry.
- Dodatni objaw Nikolskiego: naskórek łatwo oddziela się od skóry właściwej przy bocznym pocieraniu zmian.
- Rozpoznanie na podstawie biopsji skóry.
Zespół Sweeta, ostra gorączkowa dermatoza neutrofilowa
- Zaczerwienione, wrażliwe na ucisk grudki, które przechodzą w bolesne, rumieniowe blaszki i pierścieniowe zmiany na kończynach górnych, głowie, szyi, grzbietach rąk i plecach.
- Przyczyna często niewyjaśniona, czasami po infekcjach, w chorobach nowotworowych lub po zażyciu leków.
- Najczęściej występuje u kobiet w średnim i starszym wieku.
- Rozpoznanie na podstawie biopsji skóry.
Zespół wstrząsu toksycznego
- Wielonarządowa immunologiczna choroba o piorunującym przebiegu wywołana egzotoksynami bakteryjnymi.
- Rozlany rumień przypominający oparzenie słoneczne, szczególnie na dłoniach i podeszwach stóp.
- Gorączka, zmęczenie, bóle mięśni, nudności, wymioty, hipotonia, biegunka i dezorientacja.
- Nastrzyknięte spojówki, przekrwione błony śluzowe (błony śluzowe jamy ustnej i narządów płciowych).
- W wynikach morfologii krwi trombocytopenia, należy wykonać posiewy krwi.
- W późnych stadiach złuszczanie, szczególnie na dłoniach i podeszwach stóp.
- Potencjalnie zagrażający życiu obraz kliniczny z niewydolnością wielonarządową, wczesne rozpoznanie jest niezbędne!
Wywiad lekarski
- Ogólne objawy
- Gorączka jest zwykle spowodowana infekcją, ale może również wystąpić jako reakcja na leki i choroby reumatyczne.
- Często towarzyszącymi objawami ogólnymi są: rumień nagły (exanthema subitum), rumień zakaźny (erythema infectiosum), różyczka, szkarlatyna, ospa wietrzna, niespecyficzna wysypka wirusowa, sepsa meningokokowa, odra, choroba Kawasakiego, ostry rumień w HIV.
- Inna choroba podstawowa.
- Choroba przewlekła.
- Długotrwałe dolegliwości
Narażenie
- Przyjmowanie leków
- Niedawne podróże
- ukąszenia owadów, borelioza z Lyme, choroby riketsjowe, leiszmanioza, larwa wędrująca.
- Narażenie na działanie owadów
- ukąszenia owadów, borelioza, riketsje, świerzb.
- Ekspozycja na rośliny
- Kontakt z innymi osobami chorymi/choroba zakaźna
- rumień nagły (exanthema subitum), rumień zakaźny (erythema infectiosum), różyczka, szkarlatyna, ospa wietrzna, niespecyficzna wysypka wirusowa, sepsa meningokokowa, odra.
- Zwierzęta domowe.
- Zainteresowania, hobby.
- Narażenie zawodowe.
- Narażenie chemiczne.
- Wywiad dotyczący aktywności seksualnej
- Nowe objawy ogólnoustrojowe, zwłaszcza gorączka.
Informacje dotyczące aktualnej choroby
- Świąd
- Świerzb, pokrzywka, atopowe zapalenie skóry, wyprysk.
- Zobacz bardziej szczegółowy przegląd powyżej.
- Bolesne zmiany
- Większość uogólnionych wysypek nie jest bolesna.
- W przypadku bólu należy rozważyć zespół Sweeta, chorobę Kawasakiego oraz zespół Stevensa–Johnsona.
- Gdzie po raz pierwszy pojawiła się wysypka?
- Czy obecne są objawy atopii u pacjentów lub członków ich rodzin (astma, alergiczny nieżyt nosa, wyprysk dziecięcy)?
Wiek
- Ostre wysypki plamiste u dzieci są zwykle spowodowane zakażeniami wirusowymi, a u dorosłych najczęściej zastosowaniem leków.9
- Określone wysypki skórne, takie jak wyprysk pieniążkowaty, liszaj czerwony płaski i opryszczkowate zapalenie skóry rzadko występują u dzieci.
- Wysypki skórne, takie jak odra, choroba Kawasaki i szkarlatyna są rzadkie u dorosłych.
Świąd
- Zmiany skórne, którym często towarzyszy świąd:
- Zmiany skórne, w których świąd jest zjawiskiem zmiennym:
- reakcje skórne wywołane przez leki, rumień wielopostaciowy, zapalenie mieszków włosowych, łuszczyca kropelkowata, choroba Kawasakiego, łupież różowy, łuszczyca plackowata, grzybica skóry gładkiej, toksyczna nekroliza naskórka, zespół wstrząsu toksycznego, niespecyficzne wysypki wirusowe.
Badanie fizykalne
Ogólne
- Stan ogólny: objawy choroby podstawowej.
- Powiększenie węzłów chłonnych.
- Stan neurologiczny.
- Gorączka.
Aspekty szczególne
- Rozmiar zmian pierwotnych.
- Postać zmian pierwotnych
- owalne zmiany typowe dla łupieżu różowego
- owalne zmiany typowe dla wyprysku pieniążkowatego
- zmiany w kształcie pierścienia typowe dla grzybicy skóry gładkiej
- geometryczne wzory to prawdopodobnie oznaki alergii kontaktowej.
- Kolor zmian skórnych
- zwykle czerwony
- liszaj czerwony płaski: fioletowy
- kiła drugorzędowa: czerwonobrązowy.
- Objaw Köbnera
- typowy objaw w łuszczycy i liszaju czerwonym płaskim
- niespecyficzny bodziec, np. drapanie, wywołuje typowe wykwity na dotychczas zdrowej skórze.
- Objaw Nikolskiego
- spełzanie naskórka ze skóry właściwej pod wpływem pocierania palcem
- związany z gronkowcowym zespołem oparzeniowym skóry oraz toksyczną nekrolizą naskórka.
- Wybroczyny skórne
- zmiana nie blednie przy ucisku (test szklanki)
- sepsa meningokokowa, ewentualnie riketsjozy.
- Łuszcząca się wysypka skórna
- Szczególne lokalizacje
- dłonie, podeszwy stóp, błony śluzowe, twarz, skóra głowy, wewnętrzne i zewnętrzne powierzchnie kończyn
- łuszczyca: z reguły nie na twarzy.
- Powierzchnia dłoniowa rąk i podeszwy stóp nie są zajęte w większości uogólnionych wysypek. Wyjątki:
- alergia kontaktowa
- zespół Kawasakiego
- różyczka
- świerzb u niemowląt
- kiła drugorzędowa
- rumień wielopostaciowy
- gronkowcowy zespół oparzonej skóry (SSSS)
- grzybica skóry gładkiej
- toksyczna nekroliza naskórka
- zespół wstrząsu toksycznego
- riketsjozy
-
- rogowacenie mieszkowe: tylno–boczne obszary ramion
- świerzb: palce, przestrzeń między palcami, nadgarstki, łokcie, kolana, pachwiny, pośladki, penis, pachy, linia pasa, brodawki sutkowe, kostki i stopy jako miejsca preferowane.
- Progresja
- niektóre wysypki skórne wykazują pewną progresję
- w łupieżu różowym blaszka macierzysta często pojawia się na tułowiu lub w proksymalnej okolicy kończyn na kilka dni przed uogólnioną wysypką.
Rozmiar zmian pierwotnych
- Wielkość ukłucia igłą
- 1 mm do 1 cm
- łuszczyca kropelkowata, ukąszenia owadów, liszaj czerwony płaski, potówka czerwona, rumień zakaźny, różyczka, świerzb, ospa wietrzna.
- 1 do 25 cm
- Zmienny rozmiar
- atopowe zapalenie skóry, kontaktowe zapalenie skóry, rumień polekowy, rumień wielopostaciowy, rumień zakaźny, ostry rumień w HIV, choroba Kawasakiego, sepsa meningokokowa, łupież pstry, łuszczyca plackowata, kiła drugorzędowa, gronkowcowy zespół oparzonej skóry, zespół Stevensa–Johnsona, toksyczna nekroliza naskórka, nieswoisty rumień wirusowy.
- Erytrodermia (wariant maksymalny o dużej powierzchni) możliwa w:
- atopowym zapaleniu skóry, rumieniu polekowym, łuszczycy, zespole wstrząsu toksycznego, zespole Sézary'ego.
Badania uzupełniające w praktyce lekarza rodzinnego
- Jeśli wysypka nie ustąpi samoistnie, należy podjąć decyzję, czy należy przeprowadzić dalsze badania.
- Morfologia: uwaga – leukocytoza i trombocytopenia sugerują chorobę ogólnoustrojową!
- CRP w celu wykrycia przyczyn infekcyjnych.
- W razie potrzeby badania serologiczne/PCR przede wszystkim w przypadku różyczki, rumienia zakaźnego, ospy wietrznej, szkarlatyny, HIV, boreliozy z Lyme, kiły (niedostępne w POZ).
- Zeskrobiny skórne: do badania na obecność grzybów (KOH) lub świerzbu (niedostępne w POZ).
- Biopsja skóry: w celu potwierdzenia rozpoznania liszaja czerwonego płaskiego, opryszczkowatego zapalenia skóry, ziarniniaka grzybiastego oraz gronkowcowego zespołu oparzonej skóry (niedostępne w POZ).
Środki i zalecenia
Wskazania do skierowania do specjalisty
- Pacjentów należy skierować do dermatologa, jeśli wysypka nie ustępuje lub nasila się pomimo leczenia empirycznego lub w przypadku niepewności diagnostycznej.
Wskazania do hospitalizacji
- Natychmiast w przypadku podejrzenia sepsy meningokokowej, toksycznej nekrolizy naskórka (TEN), gronkowcowego zespołu oparzonej skóry (SSSS) i zespołu wstrząsu toksycznego (TSS).
Dodatkowe informacje
- Zobacz również artykuł choroby skóry: diagnoza wizualna.
Ilustracje





















Źródła
Piśmiennictwo
- Ely J.W., Stone M.S. The generalized rash: Part I. Differential diagnosis, Am Fam Physician 2010, 81: 726-34, American Family Physician
- Ely J.W., Stone M.S. The generalized rash: Part II. Diagnostic approach, Am Fam Physician 2010, 81: 735-9, American Family Physician
- BMJ Best Practice, Erythema infectiosum, 30.11.2022, dostęp: 30.12.2922, bestpractice.bmj.com
- Reddy S., Brahmbhatt H. A Narrative Review on the Role of Acids, Steroids, and Kinase Inhibitors in the Treatment of Keratosis Pilaris, Cureus. 20.11.2021, 13(10):e18917, www.ncbi.nlm.nih.gov
- Chiricozzi A. Psoriasis, BMJ Best Practice, aktualizacja: 30.09.2022,. bestpractice.bmj.com
- Griffiths C.E., Barker J.N. Pathogenesis and clinical features of psoriasis, Lancet 2007, 370: 263-71, PubMed
- Ziemer M., Seyfarth F., Elsner P., Hipler U.C. Atypical manifestations of tinea corporis, Mycoses 2007, 50(suppl 2): 31-5, www.ncbi.nlm.nih.gov
- O'Connell N.H., Mannix M., Philip R.K., et al. Infant staphylococcal scalded skin syndrome, Ireland, 2007 - preliminary outbreak report, Euro Surveill, 2007, 12, dostęp: 19.01.2020, www.eurosurveillance.org
- Drago F., Rampini E., Rebora A. Atypical exanthems: morphology and laboratory investigations may lead to an aetiological diagnosis in about 70% of cases, Br J Dermatol 2002, 147: 255-60, PubMed
Opracowanie
- Karolina Pogorzelska (recenzent)
- Sławomir Chlabicz (redaktor)
- Franziska Jorda (recenzent/redaktor)
