Streszczenie
- Definicja: Pierwotny rak wątroby wywodzący się z komórek wątroby, zwykle na podłożu marskości tego narządu (np. wirusowe zapalenie wątroby jako czynnik wyzwalający) o dowolnej etiologii.
- Epidemiologia: Zapadalność powyżej 6 przypadków na 100 000 osób; mężczyźni chorują prawie 3 razy częściej niż kobiety.
- Objawy: Pacjenci zwykle mają objawy podstawowej choroby wątroby, a szybkie pogorszenie ich stanu sugeruje chorobę nowotworową.
- Obraz kliniczny: Możliwe objawy choroby podstawowej (marskość wątroby/niewydolność wątroby) to powiększenie śledziony, wodobrzusze, żółtaczka, naczyniaki gwiaździste, ginekomastia, utrata masy ciała.
- Diagnostyka: Wcześniejsze choroby w wywiadzie, badania laboratoryjne, w tym parametry funkcji wątroby, poziom AFP, USG color duplex i ew. MRI/TK.
- Leczenie: W zależności od stadium choroby resekcja, ablacja, leczenie ogólnoustrojowe ukierunkowane molekularnie lub przeszczep wątroby.
Informacje ogólne
Definicja
- Rak wątrobowokomórkowy (hepatocellular carcinoma - HCC), najczęstszy pierwotny nowotwór wątroby (90%), powstaje w komórkach wątrobowych.
- Choroba jest zwykle poprzedzona przewlekłym uszkodzeniem wątroby (marskością).
Epidemiologia
- Na całym świecie1-2
- HCC jest piątym najczęściej występującym nowotworem złośliwym na świecie i powoduje ponad 800 000 zgonów rocznie, większość z nich w Azji i Afryce.
- ponad 900 000 nowych zachorowań rocznie
- zapadalność: powyżej 9 przypadków na 100 000 osób
- Rosnąca zapadalność w Europie i USA
- W ostatnich dziesięcioleciach śmiertelność związana z rakiem wątroby wzrosła w niektórych krajach europejskich.
- np. w Niemczech, Austrii, Danii, Grecji, Irlandii, Portugalii, Norwegii, Hiszpanii, Szwajcarii i Wielkiej Brytanii
- W innych krajach europejskich śmiertelność związana z chorobą spada, np. w Finlandii, Francji, Włoszech, Holandii i Szwecji.
- W Europie choroba ta jest najczęstszą przyczyną zgonów wśród pacjentów z marskością wątroby.
- W Polsce w 2018r. rozpoznano nowotwór wątroby u około 1500 chorych.Współczynnik surowy zachorowań dla mężczyzn wynosił 4,9/100 000 (15. miejsce wśród nowotworów złośliwych), a współczynnik zgonów 6,5/100 000 (11. miejsce wśród nowotworów złośliwych). Współczynnik surowy zachorowań dla kobiet wynosił 2,9/100 000 (24. miejsce), a współczynnik zgonów dla kobiet 4,5/100 000 (13. miejsce).3
Etiologia i patogeneza
- Geneza obejmująca wiele czynników
- W 80% przypadków rak wątrobowokomórkowy rozwija się na podłożu marskości wątroby.
- Ryzyko wzrasta 50-krotnie w przypadku marskości wątroby i jest szczególnie wyraźne w przypadku przewlekłego zakażenia wirusowym zapaleniem wątroby typu B i wirusowym zapaleniem wątroby typu C, hemochromatozy i niedoboru alfa-1-antytrypsyny.
- coraz częściej również w wyniku niealkoholowego stłuszczenia wątroby i stłuszczeniowego zapalenia wątroby (dotykającego osoby z otyłością, cukrzycą typu 2, dyslipidemią i nadciśnieniem).
- alkohol
- W marskości alkoholowej, dalsze spożywanie alkoholu zwiększa ryzyko wystąpienia raka wątrobowokomórkowego.
- Ryzyko rozwoju HCC w marskiej wątrobie wynosi od 1 do 8% na rok; w ciągu całego życia nowotwór pojawia się u około 1/3 chorych na marskość.3
- Choroba rzadko występuje w wątrobie bez marskości.
- Częściej rozwija się przy braku marskości wątroby, jeśli pacjenci byli narażeni na aflatoksyny (związane z mutacjami w genie p53), są przewlekle zakażeni wirusami zapalenia wątroby typu B i C lub cierpią na hemochromatozę.
Czynniki predysponujące
Główne czynniki ryzyka
- Choroba jest jednym z niewielu nowotworów z jasno określonymi głównymi czynnikami ryzyka. Są to:
- marskość wątroby (czynnik, dla którego związek ze zwiększonym ryzykiem HCC jest najlepiej udokumentowany)
- przewlekłe zakażenie wirusem wirusowego zapalenia wątroby typu B (HBV)
- zaawansowane włóknienie wątroby spowodowane przewlekłym zakażeniem wirusem wirusowego zapalenia wątroby typu C lub niealkoholowym stłuszczeniowym zapaleniem wątroby
- rzadsze choroby takie jak:
- ostra porfiria przerywana (AIP)
- choroby spichrzeniowe glikogenu
- choroba Gauchera
- tyrozynemia typu I.
Ocena ryzyka w przypadku wirusowego zapalenia wątroby typu B przy użyciu skali PAGE-B4
- Określenie ryzyka wystąpienia raka wątroby u pacjentów z przewlekłym zakażeniem HBV bez marskości wątroby
- Kryteria
- płytki krwi (trombocyty)
- ≥200 000/mcl = 0
- 100 000–199 999/mcl = 1
- <100 000 mcl= 2
- wiek
- 16–29 = 0
- 30–39 = 2
- 40–49 = 4
- 50–59 = 6
- 60–69 = 8
- ≥ 70 = 10
- płeć
- m = 6
- w = 0
- płytki krwi (trombocyty)
- Poziomy ryzyka według łącznej wartości punktowej
- ≤9 = niskie ryzyko (prawie 0% w ciągu 5 lat)
- 10–17 = średnie ryzyko (3% w ciągu 5 lat)
- 18 = wysokie ryzyko (17% w ciągu 5 lat)
Podział na stadia
- Systemy oceny zaawansowania HCC, które służą podejmowaniu decyzji klinicznych uwzględniają jednocześnie charakterystykę nowotworu, czynność wątroby i stan ogólny chorego.
- System oceny zaawansowania raka wątroby kliniki w Barcelonie (system BCLC, Barcelona Clinic Liver Cancer) został wielokrotnie zwalidowany klinicznie i jest zalecany do prognozowania i planowania leczenia.
Stadia BCLC
- Bardzo wczesne stadium (0)
- pojedynczy guz <2 cm
- zachowana czynność wątroby
- poziom sprawności ECOG 0 (bez upośledzenia; ECOG - Eastern Cooperative Oncology Group)
- Wczesne stadium (A)
- do 3 guzów <3 cm
- zachowana czynność wątroby
- poziom sprawności ECOG 0 (bez upośledzenia)
- Pośrednie stadium (B)
- wiele guzów
- nieresekcyjne
- zachowana czynność wątroby
- poziom sprawności ECOG 0 (bez upośledzenia)
- Stadium zaawansowane (C)
- inwazja układu wrotnego
- rozprzestrzenianie pozawątrobowe
- zachowana czynność wątroby
- poziom sprawności ECOG 1-2
- Stadium terminalne (D)
- terminalna niewydolność wątroby
- poziom sprawności ECOG 1-2
ICD-10
- C22.- Nowotwór złośliwy wątroby i przewodów żółciowych wewnątrzwątrobowych
- C22.0 Rak komórek wątroby
Diagnostyka
- O ile nie wskazano inaczej, cała sekcja opiera się na tych źródłach literaturowych.5-8
Wczesne wykrywanie
- Rak wątrobowokomórkowy jest często wykrywany podczas rutynowych badań lub z powodu objawów wynikających z jego wielkości i lokalizacji.
- Wszystkie osoby z grupy wysokiego ryzyka, np. osoby z marskością wątroby powinny być poddawane profilaktycznym badaniom ultrasonograficznym co sześć miesięcy.
- Oznaczanie niektórych markerów w surowicy nie zostało poddane dostatecznej ocenie. Ogólna rekomendacja nie jest obecnie możliwa.
Diagnostyka różnicowa
- Gruczolak wątroby
- Ogniskowy rozrost guzkowy i guzkowy przerost regeneracyjny wątroby
- Naczyniak
- Torbiele wątroby
- Przerzuty do wątroby
Wywiad
- Pacjenci zwykle wykazują objawy podstawowej, przewlekłej choroby wątroby.
- Typowe objawy to ból pod prawym łukiem żebrowym, utrata apetytu, utrata masy ciała, żółtaczka i podwyższona temperatura; w zaawansowanym stadium raka wyniszczenie.
- Podejrzenie rozpoznania pojawia się zwłaszcza w sytuacji, gdy stan pacjentów z marskością wątroby pogarsza się szybko i nieoczekiwanie.
Badanie przedmiotowe
- Możliwe objawy choroby podstawowej (marskość wątroby/niewydolność wątroby): powiększenie śledziony, wodobrzusze, żółtaczka, naczyniaki gwiaździste, ginekomastia.
- W przypadku marskości, pod łukiem żebrowym może być wyczuwalny palpacyjnie nieregularny brzeg wątroby.
- Właściwy guz rzadko jest wyczuwalny palpacyjnie i na ogół w stanie zaawansowanym.
- Opisano różne zmiany skórne związane z rakiem wątrobowokomórkowym, ale nie są one specyficzne dla rozpoznania.
- Obrzęki kończyn dolnych.
Badania uzupełniające w praktyce lekarza rodzinnego
- Wyniki badań laboratoryjnych są niespecyficzne.
- Badania laboratoryjne jak w przypadku diagnostyki marskości wątroby
- ALT, ALP, GGTP, bilirubina, PT, albumina, morfologia
- U 2/3 pacjentów poziom AFP (alfa-1-fetoproteiny) jest podwyższony (badanie niedostępne w POZ). Poziomy w surowicy nie pozwalają na wyciągnięcie pewnych wniosków na temat wielkości guza, stadium lub rokowania. Wartości te mogą być również podwyższone w przewlekłej chorobie wątroby bez obecności raka wątrobowokomórkowego.
- Hemoglobina
- Poziom jest prawidłowy lub podwyższony, ponieważ guz wydziela erytropoetynę.
- Badania serologiczne w kierunku przewlekłego wirusowego zapalenia wątroby typu B i C
- HbsAg, anty-HCV
- Badanie USG jamy brzusznej
- guz hipo-, izo- lub hiperechogeniczny z charakterystyczną hipoechogeniczną otoczką, z wyraźnie zaznaczonym wzmocnieniem echa; mogą występować cechy zakrzepicy żyły wrotnej.
- Zespół paranowotworowy
- U niektórych pacjentów z rakiem wątrobowokomórkowym rozwija się zespół paranowotworowy, który może objawiać się jako hipoglikemia, poliglobulia, hiperkalcemia i ciężka wodnista biegunka.
U specjalisty
- Diagnostyka obrazowa wykorzystuje zjawisko odmiennego unaczynienia zmian nowotworowych w porównaniu do pozostałego miąższu wątroby.
- USG duplex doppler i USG z kontrastem: wykrywanie hiperwaskularyzacji
- RM z kontrastem
- u pacjentów z marskością wątroby: odróżnienie pacjentów z rakiem i bez raka wątrobowokomórkowego z dokładnością ponad 80%.
- w przypadku niejednoznacznych wyników RM lub przeciwwskazań do RM: trójfazowa TK i/lub USG z kontrastem (Contrast-Enhanced Ultrasound, CEUS).
- Ocena stopnia zaawansowania: TK klatki piersiowej i brzucha z kontrastem; w fazie tętniczej zmiana ulega silnemu wzmocnieniu, możliwe potwierdzenie naciekania naczyń.
- Biopsja przezskórna
- wymagane tylko w szczególnych sytuacjach klinicznych, np. u pacjentów bez marskości wątroby lub z wysokim ryzykiem HCC
- Umożliwia postawienie rozpoznania, ma znaczenie w planowaniu leczenia ukierunkowanego molekularnie3
- Ryzyko rozprzestrzenienia się komórek nowotworowych jest niskie.
-
Genetyka
-
HCC pod względem genetycznym jest różnorodną chorobą; najczęściej znajdowaną aberracją genetyczną jest mutacja w promotorze genu TERT oraz mutacje inaktywujące i delecje - TP53, rzadziej AXIN1 i RB1.3
-
Wskazania do hospitalizacji
- W przypadku podejrzenia guza w celu dalszej diagnostyki, oceny stopnia zaawansowania i zaplanowania leczenia
- W przypadku HCC poddającego się leczeniu: konsultacja w ośrodku przeprowadzającym zabiegi transplantacji wątroby
Leczenie
- O ile nie wskazano inaczej, cała sekcja opiera się na tych źródłach literaturowych.5-8
Cele leczenia
- W zależności od stopnia zaawansowania i histologii raka – terapia lecznicza lub paliatywna
Ogólna informacja o leczeniu
- W przypadku marskości wątroby lub dużych wieloogniskowych guzów, chirurgiczne usunięcie zmian lub części tkanki wątroby zwykle nie zapewnia skutecznego leczenia.
- Wówczas jedyną opcję leczenia stanowi przeszczep wątroby.
- Leczenie
- resekcja, przeszczep wątroby, ablacja guza
- wybór terapii zgodnie z odpowiednim stadium BCLC
- stopień 0: ablacja lub resekcja
- stadium A: w zależności od lokalizacji i rozprzestrzeniania się guza ablacja, resekcja lub przeszczep
- stadium B: chemio- lub radioembolizacja, ew. sterotaksja
- stadium C: przeszczepienie wątroby, leczenie systemowe lub chemoembolizacja przeztętnicza
- stadium D: leczenie wspomagające/paliatywne
- Inne opcje leczenia
- procedury ablacyjne, chemoembolizacja przeztętnicza (TACE - transarterial chemoembolisation), ew. w połączeniu
- w zaawansowanej chorobie doustna terapia sorafenibem lub lenwatynibem (terapia ukierunkowana molekularnie)
- Jako leczenie drugiego rzutuInne mogą być rozważane substancje ukierunkowane molekularnie.
Leczenie chirurgiczne
Resekcja wątroby
- Może być stosowana w przypadku zlokalizowanych, ostro odgraniczonych guzów bez obecności przerzutów, ale dotyczy to tylko około 1/4 wszystkich przypadków. Ponadto śmiertelność pooperacyjna jest znacznie wyższa w przypadku współistniejącej marskości wątroby.
- Rekomendowane są resekcje anatomiczne (segmentektomie, bisegmentektomie), uwzględniające obszar unaczynienia tętniczego i wrotnego.
Przeszczep wątroby
- U pacjentów z rakiem wątrobowokomórkowym, którzy spełniają poniższe kryteria, wskaźnik 5-letniego przeżycia po przeszczepie wątroby wynosi ponad 70%:
- kryteria mediolańskie
- pojedynczy guz ≤5 cm lub maksymalnie 3 ogniska ≤3 cm
- kryteria "do 7"
- pojedynczy guz ≤7 cm lub
- suma średnicy największego guza (w cm) plus liczba zajętych węzłów ≤7
- kryteria UCSF (University of California San Francisco)
- pojedynczy guz <6,5 cm lub
- mniej niż 3 ogniska o największej średnicy <4,5 cm lub
- maksymalna suma średnic wszystkich guzów <8 cm
- kryteria mediolańskie
- Wskazania
- Mozliwy tylko dla niewielkiego odsetka pacjentów z rakiem wątrobowokomórkowym, ze względu na ograniczoną dostępność dawców wątroby.
- Konieczność leczenia immunosupresyjnego, ryzyko rozwój odległych przerzutów.
Procedury lokoregionalne
- Zniszczenie komórek nowotworowych za pomocą substancji chemicznych, procedur hipertermicznych lub hipotermicznych
Ablacja przezskórna
- Ablacja prądem o częstotliwości radiowej (RFA) lub ablacja mikrofalowa (MWA)
- W przypadku guzów ≤3 cm równoważne resekcji
- Leczenie pierwszego wyboru w przypadku:
- guzów <3 cm o niekorzystnej dla resekcji lokalizacji lub wiążących się z upośledzeniem czynności wątroby (pierwotna ablacja termiczna).
Przeztętnicza chemoembolizacja (TACE - transarterial chemoembolisation) lub przeztętnicza radioembolizacja (TARE - transarterial radioembolization)
- W przypadku raka wątrobowokomórkowego w średnim stadium zaawansowania bez innych opcji terapeutycznych
- Wymagana zachowana czynność wątroby.
- Wybór odpowiedniej procedury w ramach interdyscyplinarnego konsylium onkologicznego
Stereotaksja (SBRT - stereotactic body radiotherapy)
- Gdy zastosowanie innych metod leczenia miejscowego nie jest możliwe, np. przy niewielkiej szansie na odpowiedź na leczenie, ograniczonej czynności wątroby lub przeszkodach technicznych.
Leczenie systemowe
Substancje o udowodnionej skuteczności
- W przypadku zachowanej czynności wątroby (w stadium A w klasyfikacji Childa-Pugha), z odległymi przerzutami i/lub guzami, których ze względu na lokalizację nie można kontrolować lokoregionalnie lub usunąć, dostępne są badania III fazy z potwierdzoną skutecznością dla następujących schematów leczenia:
- terapia skojarzona z przeciwciałami atezolizumabem (anty-PD-L1) i bewacyzumabem (anty-VEGF)
- inhibitory kinaz tyrozynowych
- sorafenib i lenwatynib
- regorafenib i kabozantynib po wcześniejszym leczeniu sorafenibem
- przeciwciało VEGF-R2 ramucirumab po sorafenibie i przy alfa-fetoproteinie ≥400 ng/ml.
Leczenie wspomagające i paliatywne
- Ból
- Nudności i wymioty
- Zaparcia
- Ostra niedrożność żołądka i jelit
- Dolegliwości w obrębie jamy ustnej
- Niedożywienie i odwodnienie
- Duszność
- Depresja
- Lęk
- Majaczenie
Zapobieganie
- Szczepienie
- Zgodnie z Programem Szczepień Ochronnych w Polsce szczepienia przeciwko wirusowemu zapaleniu wątroby typu B są obowiązkowe dla dzieci w 1. roku życia i zalecane dla pozostałych osób nieszczepionych.
- Szczepionka przeciwko wirusowemu zapaleniu wątroby typu C nie jest dostępna.
- Zakażeniu wirusem zapalenia wątroby typu C można zapobiegać poprzez staranną kontrolę produktów krwiopochodnych, unikanie stosunków płciowych bez zabezpieczenia i stosowanie środków ostrożności podczas przyjmowania narkotyków dożylnych.
- Stosowanie leków przeciwwirusowych zgodnie z wytycznymi u chorych przewlekle zakażonych HBV.
- wieloletnia terapia istotnie zmniejsza ryzyko powstania HCC.3
- Zabiegi bariatryczne zmniejszają występowanie HCC u osób otyłych z NAFLD9.
- Według aktualnego stanu wiedzy stosowanie statyn, aspiryny i metforminy w celu zmniejszenia ryzyka rozwoju HCC nie powinno być obecnie zalecan. 10
Przebieg, powikłania i rokowanie
- O ile nie wskazano inaczej, cała sekcja opiera się na tych źródłach literaturowych.5-8
Przebieg
- Guz rośnie i daje przerzuty wewnątrz i zewnątrzwątrobowe oraz nacieka struktury naczyniowe.
- Stan pacjenta szybko się pogarsza; rozwijają się wodobrzusze i inne objawy marskości lub niewydolności wątroby.
- Rzadką, szczególną postać histologiczną stanowi wariant włóknistoblaszkowy raka wątrobowokomórkowego: głównie u młodych kobiet bez współistniejących czynników ryzyka i ma dłuższy przebieg.
Powikłania
- Wodobrzusze
- Krwawienia z żylaków przełyku
- Ropień wątroby
- Cholestaza
Rokowanie
- Choroba często prowadzi do zgonu w ciągu roku, chociaż w krajach rozwinietych około 30-40% przypadków jest diagnozowanych na wczesnym etapie, a rokowania są wówczas znacznie lepsze.
- Duże guzy, inwazja naczyń krwionośnych, zły stan ogólny i przerzuty do węzłów pogarszają rokowanie.
- Wskaźnik przeżycia 5-letniego ogółem: 15%
- Wskaźnik 5-letniego przeżycia pacjentów z rakiem we wczesnym stadium lub ze zlokalizowanym, resekcyjnym guzem wynosi ponad 70% (Child-Pugh, stadium A).
- W przypadku leczenia paliatywnego czas przeżycia wynosi 6–12 miesięcy.
- Rokowanie zgodnie ze stadium BCLC
- stadium A: 50–70% po 5 latach
- stadium B: (bez leczenia): 50% po 3 latach
- stadium C: 50% po 6 miesiącach
- stadium D: 50% po 3 miesiącach
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
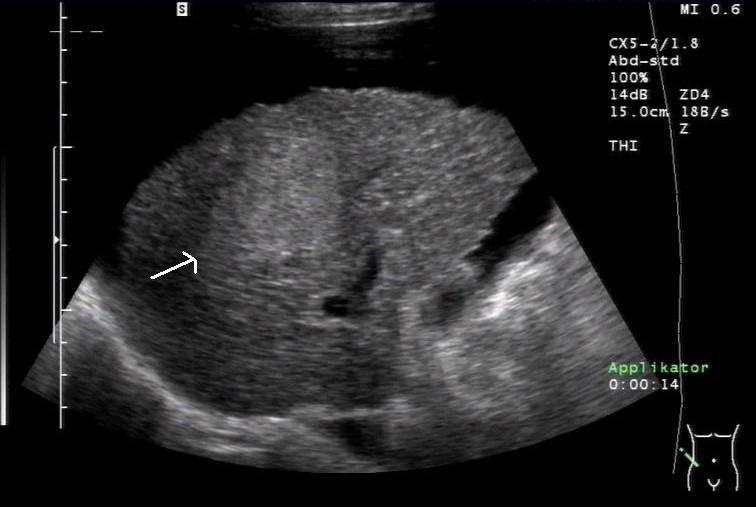
USG: rak z komórek wątrobowych, pojedynczy guz (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg).
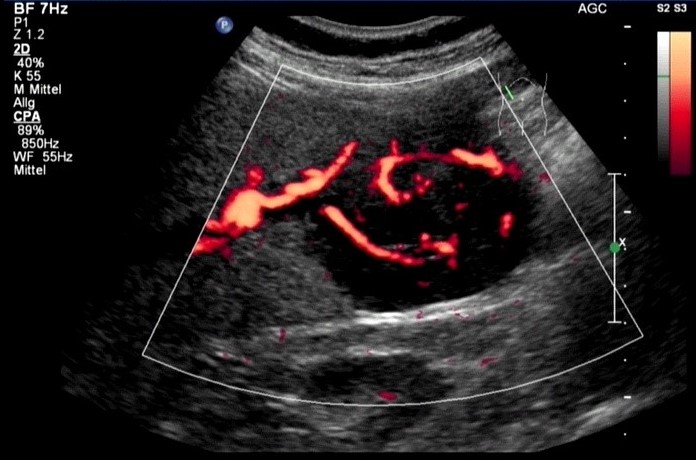
USG Duplex: rak z komórek wątrobowych (HCC), pojedynczy guz z unaczynieniem (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg).
Źródła
- Krzakowski M, Reguła I, Cichoż-Lach H, et al. Wytyczne postępowania diagnostyczno-terapeutycznego w raku wątrobowokomórkowym. Onkologia w Praktyce Klinicznej – Edukacja. 2022; 8 (2):81-124. Onkol Prakt Klin Edu
- European Association for the Study of the Liver. EASL Clinical Practice Guidelines on the management of hepatocellular carcinoma. J Hepatol. 2025 Feb;82(2):315-374. PubMed
Piśmiennictwo
- Ryerson AB, Eheman CR, Altekruse SF, et al. Annual Report to the Nation on the Status of Cancer, 1975-2012, featuring the increasing incidence of liver cancer. Cancer 2016; 122: 1312. pmid:26959385 PubMed
- Rumgay H, Arnold M, Ferlay J, et al. Global burden of primary liver cancer in 2020 and predictions to 2040. J Hepatol 2022: S0168-8278(22)03022-7. Epub ahead of print. PMID: 36208844 PubMed
- Krzakowski M, Reguła I, Cichoż-Lach H, et al. Wytyczne postępowania diagnostyczno-terapeutycznego w raku wątrobowokomórkowym. Onkologia w Praktyce Klinicznej – Edukacja. 2022; 8 (2):81-124. journals.viamedica.pl
- Papatheodoridis G, Dalekos G, Sypsa V, et al. PAGE-B predicts the risk of developing hepatocellular carcinoma in Caucasians with chronic hepatitis B on 5-year antiviral therapy. J Hepatol. 2016;64(4):800-806. doi:10.1016/j.jhep.2015.11.035 DOI
- Forner A, Llovet JM, Bruix J. Hepatocellular carcinoma. Lancet 2012; 379: 1245. pmid:22353262 PubMed
- European Society for Medical Oncology. Hepatocellular Carcinoma: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up, Stand 2018. www.esmo.org
- European Association for the Study of the Liver. EASL Clinical Practice Guidelines. Stand 2018. easl.eu
- Huang QD and Teng MLP. Hepatocellular carcinoma. BMJ Best Practice. Last reviewed: 14 Oct 2022, last updated: 26 Oct 2022. bestpractice.bmj.com
- Ramai D, Singh J, Lester J, et al. Systematic review with meta-analysis: bariatric surgery reduces the incidence of hepatocellular carcinoma. Aliment Pharmacol Ther. 2021; 53(9): 977–984, pubmed.ncbi.nlm.nih.gov
- European Association for the Study of the Liver. EASL Clinical Practice Guidelines on the management of hepatocellular carcinoma. J Hepatol. 2025 Feb;82(2):315-374. cms.medibas.pl
Autorzy
- Tomasz Tomasik (redaktor)
- Natalia Jagiełła (recenzent)
- Adam Windak (redaktor)
- Thomas M. Heim (recenzent/redaktor)
