Czym są nieregularne miesiączki?
„Normalna“ miesiączka (łac. eumenorrhoea) występuje co 24-35 dni z utratą krwi mniejszą niż 80 ml i trwa 3-7 dni. Istnieje kilka możliwych przyczyn nieregularnego lub obfitego krwawienia miesiączkowego. Przyczyny te można podzielić na zmiany o charakterze strukturalnym (tj. nieprawidłowości narządów lub tkanek) oraz zmiany niestrukturalne (np. zaburzenia hormonalne). Pierwsza grupa obejmuje np. mięśniaki lub polipy macicy, druga – wahania hormonalne spowodowane brakiem owulacji.
Nieregularnym krwawieniom miesiączkowym często towarzyszą bardzo obfite miesiączki; często też wydłuża się czas trwania krwawienia. Wyróżnia się różne zaburzenia krwawienia:
- Menorrhagia: Długie (dłuższe niż 8 dni), ale regularne (cykliczne) krwawienia
- Metrorrhagia: Nieregularne (acykliczne) krwawienia, często przedłużające się; możliwe krwawienia międzymiesiączkowe
- Polimenorrhoea: Bardzo częste, regularne (cykliczne) krwawienia (częściej niż co 24 dni)
- Oligomenorrhoea: Bardzo rzadkie, regularne krwawienia (rzadziej niż co 35 dni)
- Hypermenorrhoea: Bardzo obfite krwawienie (łącznie ponad 80 ml lub ponad 5 tamponów/podpasek dziennie)
- Hipomenorrhoea: Lekkie krwawienie (mniej niż 2 tampony/podpaski dziennie)
- Krwawienie owulacyjne: Minimalne krwawienie występujące w okresie owulacji
Powyższa klasyfikacja jest nadal często stosowana, ale wśród ekspertów zmieniła się definicja. Teraz te poszczególne terminy nie są już rozróżniane, ale ogólnie określa się je jako nieprawidłowe krwawienie z macicy. Rozpoznanie to stawia się, gdy u kobiety występują zmiany krwawienia, które są znacznie poniżej (95. centyla) średniej dla kobiet pod względem czasu trwania, regularności, odstępów czasu i nasilenia. Nieprawidłowe krwawienie z macicy definiuje się jako:
- Brak miesiączki lub wahania trwające dłużej niż 20 dni przez co najmniej 1 rok, ewentualnie nieregularne plamienia.
- Odstęp między krwawieniami krótszy niż 24 dni lub dłuższy niż 38 dni
- Utrata krwi podczas miesiączki mniejsza niż 5 ml lub większa niż 80 ml
- Czas trwania miesiączki 2 dni (lub mniej) lub ponad 8 dni
- Krwawienie przed 9. rokiem życia lub po menopauzie.
Zaburzenia krwawienia nie należą do rzadkości. Szczególnie często występują u młodych dziewcząt i kobiet w wieku 38-50 lat. Przyjmuje się, że u 14-25% wszystkich kobiet w wieku rozrodczym występują wyraźne zaburzenia krwawienia miesiączkowego.
Przyczyny
Dolegliwości wynikają często z niegroźnych zaburzeń hormonalnych. Najczęstszym wyjaśnieniem jest brak owulacji (anowulacja). Rozregulowuje to uwalnianie różnych hormonów płciowych: Brak owulacji powoduje upośledzenie produkcji hormonów w jajnikach, cykliczna równowaga hormonalna, a także normalne złuszczanie się błony śluzowej macicy podczas menstruacji zostają zakłócone: Występują nieregularne, czasem obfite krwawienia w wydłużonych odstępach czasu.
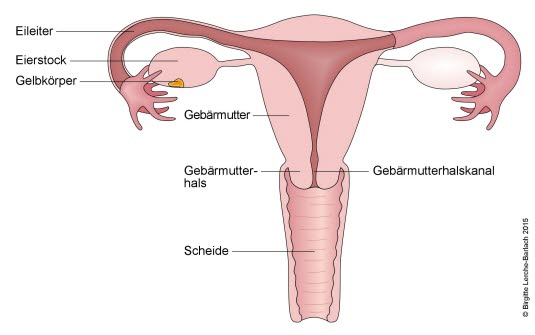
Krwawienie anowulacyjne (bez owulacji) jest szczególnie częste u młodych kobiet w pierwszych latach po menarche (pierwszej miesiączce) oraz u kobiet zbliżających się do menopauzy. Oczywiście początek menopauzy jest często czynnikiem wyzwalającym zaburzenia krwawienia ze względu na wahania hormonalne, które jej towarzyszą. Inne możliwe przyczyny to zaburzenia metaboliczne, zespół policystycznych jajników, czy wpływ czynników psychologicznych.
Ogólna zwiększona skłonność do krwawień często prowadzi do zwiększonego krwawienia miesiączkowego. W niektórych przypadkach przyczyną objawów mogą być również łagodne guzy w warstwie mięśniowej macicy (mięśniaki) lub zmiany, takie jak polipy. Endometrioza jest możliwą przyczyną zwiększonych lub bardzo bolesnych krwawień miesiączkowych. W rzadkich przypadkach może występować rak szyjki macicy lub rak trzonu macicy.
Przejściowe zaburzenia krwawienia mogą być wynikiem ciąży i poronienia.
Czasami leki mogą powodować nieprawidłowe krwawienie, np. leki rozrzedzające krew, preparaty hormonalne, kortykosteroidy i inne. Wkładki wewnątrzmaciczne również mogą powodować nieregularne krwawienia. Inne możliwe przyczyny to m.in. zaburzenia czynności tarczycy i nieodpowiednio leczona cukrzyca.
Choroby przenoszone drogą płciową (np. chlamydie, gonokoki) prowadzą do zapalenia błony śluzowej szyjki macicy. Rozległe inne infekcje narządów w jamie brzusznej/miednicy kobiety lub zapalenie szyjki macicy mogą również prowadzić do stałego skąpego krwawienia.
Diagnostyka
Lekarz zapyta o czas trwania i intensywność krwawienia, a także zmiany w porównaniu z wcześniejszymi okresami, początek miesiączki, stosowanie leków, inne choroby lub objawy, ciąże itp.
Ponadto u pacjentki wykonuje się badanie ginekologiczne, jednak nie zawsze jest ono konieczne u młodych dziewcząt. Badanie często nie daje żadnych wyników, ale ważne jest wykluczenie organicznych przyczyn krwawienia, na przykład guzów lub stanów zapalnych. W celu wykluczenia raka szyjki macicy z szyjki macicy pobiera się również wymaz komórkowy (cytologię). W celu ustalenia, czy występuje niedokrwistość, bada się próbki krwi, a w razie potrzeby można również określić markery stanu zapalnego i poziomy hormonów tarczycy. Jeśli diagnoza jest niepewna, należy wykonać badanie ultrasonograficzne (USG). W przypadku podejrzenia infekcji podczas badania ginekologicznego pobierane są wymazy, na podstawie których można wykryć ewentualny wzrost bakterii chorobotwórczych.
Jeśli podczas ciąży wystąpi krwawienie, należy zachować szczególną ostrożność.
Leczenie
O ile nie ma dowodów na chorobę organiczną, leczenie często nie jest konieczne i jest wymagane tylko wtedy, gdy krwawienie wiąże się z silnym dyskomfortem/bólem lub powoduje niedokrwistość (anemia). U młodych dziewcząt objawy często ustępują samoistnie w miarę upływu czasu. U starszych kobiet objawy zwykle kończą się wraz z nadejściem menopauzy.
Jeśli przyczyną jest infekcja, krwawienie zwykle ustępuje po zastosowaniu odpowiedniego skutecznego leczenia. Jeśli zaburzenia hormonalne lub zaburzenia krwawienia są związane z inną chorobą przewlekłą (np. dysfunkcją tarczycy), leczenie jest ukierunkowane na daną chorobę. Jeśli w żeńskich narządach rozrodczych wykryty zostanie nowotwór złośliwy, jest on operowany lub leczony farmakologicznie.
Zaburzenia miesiączkowania można leczyć hormonami. Przyjmowanie gestagenu (żeńskiego hormonu płciowego) w ostatniej części cyklu miesiączkowego od 16. do 25. dnia (alternatywnie przez 21 dni cyklu, po których nastęuje 7 dni przerwy) normalizuje krwawienie. Takie leczenie może mieć miejsce na przykład w 3 kolejnych cyklach menstruacyjnych.
Hormonalna wkładka wewnątrzmaciczna (IUD) uwalnia progestagen. Jest ona często zalecana w leczeniu dorosłych kobiet z czynnościowymi zaburzeniami krwawienia. Często przy wkładce hormonalnej występuje znacznie mniej krwawień, a jednocześnie chroni ona przed ciążą. Alternatywnie można stosować doustne środki antykoncepcyjne („pigułki“). Regulują one zarówno ilość, jak i czas krwawienia.
Alternatywą dla leczenia hormonalnego jest kwas traneksamowy, który ogranicza krwawienie. Jest on stosowany doraźnie jako leczenie czysto objawowe, które nie zmienia podstawowej przyczyny. Po zakończeniu leczenia nieprawidłowe krwawienie często powraca.
Jeśli objawami są silne bóle, może wystarczyć przyjmowanie środków przeciwbólowych (niesteroidowych leków przeciwzapalnych - NLPZ) podczas menstruacji.
Działania chirurgiczne, takie jak usunięcie macicy (histerektomia) i usunięcie błony śluzowej macicy (ablacja endometrium), są rozważane u kobiet, które nie chcą już mieć dzieci, w przypadku powtarzających się dolegliwości obniżających jakość życia. Operację należy jednak rozważyć tylko wtedy, gdy leczenie farmakologiczne nie przynosi pożądanych rezultatów.
Rokowanie
Ginekologiczne zaburzenia krwawienia to zazwyczaj przejściowe dolegliwości, które mogą pojawić się w ciągu pierwszych kilku lat po pierwszej miesiączce i ustają wraz z pojawieniem się regularnych owulacyjnych cykli miesiączkowych. Jeśli jest to wskazane, często skuteczna jest terapia hormonalna.
Przy odpowiedniej terapii kobiety z nieprawidłowym krwawieniami z macicy w okresie menopauzy również mają dobre rokowanie. Wraz z nadejściem menopauzy objawy zwykle ustępują.
Dodatkowe informacje
- Menorrhagia
- Anemia
- Doustne środki antykoncepcyjne („pigułki“)
- Ginekologiczne zaburzenia krwawienia – Informacje dla lekarzy
Autorka
- Anna Zwierzchowska, lekarz, Kraków (recenzent)
- Martina Bujard, dziennikarz naukowy, Wiesbaden
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Nieprawidłowe krwawienie z macicy. References are shown below.
- Munro MG, Critchley HOD, Fraser IS et al. The two FIGO systems for normal and abnormal uterine bleeding symptoms and classification of causes of abnormal uterine bleeding in the reproductive years: 2018 revisions. Int J Gynecol Obstet 2018; 143: 393-408. pmid:30198563 PubMed
- Fraser IS, Critchley HO, Broder M, Munro MG. The FIGO recommendations on terminologies and definitions for normal and abnormal uterine bleeding. Semin Reprod Med. 2011 Sep;29(5):383-90. doi: 10.1055/s-0031-1287662. Epub 2011 Nov 7. PMID: 22065325. PubMed
- Davis E, Sparzak PB. Abnormal Uterine Bleeding (Dysfunctional Uterine Bleeding). StatPearls Internet. Treasure Island (FL). Last update 2019 Aug 2. Cited 2019 Dec 17. PMID: 30422508 PubMed
- Gupta J, Sood A, Chodankar R. Abnormal Uterine Bleeding. BMJ Best Practice. Last reviewed: 23 Nov 2020; last updated: 31 Mar 2020. bestpractice.bmj.com
- Knol HM, Mulder AB, Bogchelman DH et al. The prevalence of underlying bleeding disorders in patients with heavy menstrual bleeding with and without gynecologic abnormalities. Am J Obstet Gynecol. 2013;209:202.e1-7. PMID: 23727521. PubMed
- Jacobson AE, Vesely SK, Koch T, et al. Patterns of von Willebrand Disease Screening in Girls and Adolescents With Heavy Menstrual Bleeding. Obstet Gynecol 2018. pmid:29742662 PubMed
- Warner PE, Critchley HO, Lumsden MA, Campbell-Brown M, Douglas A, Murray GD. Menorrhagia I: measured blood loss, clinical features, and outcome in women with heavy periods: a survey with follow-up data. Am J Obstet Gynecol 2004; 190: 1216-23. PubMed
- National Institute for Health and Care Excellence. Heavy menstrual bleeding: assessment and management. NICE guideline NG88. Published date: March 2018 Last updated: November 2018. Cited Dec 2019. www.nice.org.uk
- Wouk N, Helton M. Abnormal Uterine Bleeding in Premenopausal Women. Am Fam Phys 2019; 99: 435-43. pmid:30932448 PubMed
- Roberts TE, Tsourapas A, Middleton LJ, et al. Hysterectomy, endometrial ablation, and levonorgestrel releasing intrauterine system (Mirena) for treatment of heavy menstrual bleeding: cost effectiveness analysis. BMJ 2011; 342: D2202. BMJ (DOI)
- Lethaby A, Wise MR, Weterings MAJ et al. Combined hormonal contraceptives for heavy menstrual bleeding. Cochrane Database of Systematic Reviews 2019, Issue 2. Art. No.: CD000154. DOI: 10.1002/14651858.CD000154.pub3. pubmed.ncbi.nlm.nih.gov
- Bofill Rodriguez M, Lethaby A, Low C, Cameron IT. Cyclical progestogens for heavy menstrual bleeding. Cochrane Database of Systematic Reviews 2019, Issue 8. Art. No.: CD001016. pubmed.ncbi.nlm.nih.gov
- Heliovaara-Peippo S, Hurskainen R, Teperi J, et al. Quality of life and costs of levonorgestrel-releasing intrauterine system or hysterectomy in the treatment of menorrhagia: a 10-year randomized controlled trial. Am J Obstet Gynecol 2013 Dec;209(6):535.e1-535.e14. pubmed.ncbi.nlm.nih.gov
- Bofill Rodriguez M, Lethaby A, Jordan V. Progestogen-releasing intrauterine systems for heavy menstrual bleeding. Cochrane Database Syst Rev. 2020 Jun 12;6:CD002126. www.cochranelibrary.com
- Kaunitz AM, Bissonnette F, Monteiro I, et al. Levonorgestrel-releasing intrauterine system or medroxyprogesterone for heavy menstrual bleeding: a randomized controlled trial. Obstet Gynecol 2010; 116: 625-32. PubMed
- Gupta J, Kai J, Middleton L, et al. Levonorgestrel intrauterine system versus medical therapy for menorrhagia. N Engl J Med 2013; 368: 128-37. pubmed.ncbi.nlm.nih.gov
- Bryant‐Smith AC, Lethaby A, Farquhar C, Hickey M. Antifibrinolytics for heavy menstrual bleeding. Cochrane Database of Systematic Reviews 2018, Issue 4. Art. No.: CD000249. DOI: 10.1002/14651858.CD000249.pub2. The Cochrane Library
- Bofill Rodriguez M, Lethaby A, Farquhar C. Non‐steroidal anti‐inflammatory drugs for heavy menstrual bleeding. Cochrane Database of Systematic Reviews 2019, Issue 9. Art. No.: CD000400. pubmed.ncbi.nlm.nih.gov
- Kuppermann M, Varner RE, Summitt RL, et al. Effect of hysterectomy vs medical treatment on health-related quality of life and sexual functioning. The medicine or surgery (Ms) randomized trial. JAMA 2004; 291:1447-455. Journal of the American Medical Association
- Bofill Rodriguez M, Lethaby A, Grigore M, Brown J, Hickey M, Farquhar C. Endometrial resection and ablation techniques for heavy menstrual bleeding. Cochrane Database of Systematic Reviews 2019, Issue 1. Art. No.: CD001501. pubmed.ncbi.nlm.nih.gov
- Sowter MC, Lethaby A, Singla AA. Pre-operative endometrial thinning agents before endometrial destruction for heavy menstrual bleeding. Cochrane Database Syst Rev, 15 Nov 2013. CD010241.pub2 pubmed.ncbi.nlm.nih.gov
- Royal College of Obstetricians and Gynaecologists. National evidence-based clinical guidelines: the management of menorrhagia in secondary care. Accessed January 23, 2007, at: http://www.rcog.org.uk/index/asp?PageID=692.
- Sambrook AM, Elders A, Cooper KG. Microwave endometrial ablation versus thermal balloon endometrial ablation (MEATBall): 5-year follow up of a randomised controlled trial. BJOG 2014. pmid: 24506529 PubMed
- Fergusson RJ, Lethaby A, Shepperd S, Farquhar C. Endometrial resection and ablation versus hysterectomy for heavy menstrual bleeding. Cochrane Database of Systematic Reviews 2013, Issue 11. Art. No.: CD000329.pub2. The Cochrane Library
- Middleton LJ, Champaneria R, Daniels JP, et al. Hysterectomi, endometrial destruction, and levonorgestrel releasing intrauterine system (Mirena) for heavy menstrual bleeding: systematic review and meta-analysis of data from individual patients. BMJ 2010; 341: c3771. pmid: 20713583 pubmed.ncbi.nlm.nih.gov
