Fakty
- Obrzęk limfatyczny jest spowodowany zmniejszoną zdolnością transportową układu limfatycznego (węzłów chłonnych i naczyń limfatycznych). Oznacza to, że płyn limfatyczny dostaje się do tkanki i powoduje opuchliznę.
- Rozróżnia się dwa rodzaje obrzęku limfatycznego: pierwotny obrzęk limfatyczny (bez zidentyfikowanej przyczyny, dziedziczny) i wtórny obrzęk limfatyczny (spowodowany chorobą).
- Obrzęk limfatyczny jest powszechną chorobą, której często nie można całkowicie wyleczyć.
Układ limfatyczny
Układ limfatyczny pełni istotną rolę w organizmach ssaków, zbierając nadmiar płynów oraz substancji odpadowych z tkanek ciała. Współpracuje z układem krwionośnym, zapewniając prawidłowy transport i równowagę płynów w organizmie. Kluczowym elementem układu limfatycznego są naczynia limfatyczne, które odpowiadają za zbieranie płynów (limfy) z tkanek i ich transport do krwiobiegu.
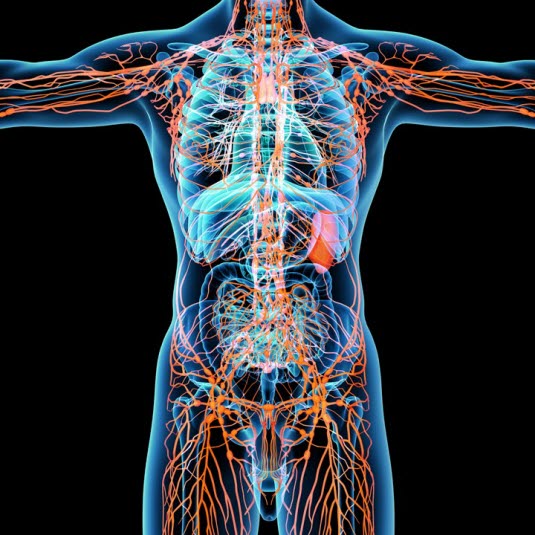
Proces filtracji i przepływ płynów
W organizmach ludzi krew przepływa przez serce, a następnie transportowana jest przez tętnice, tętniczki i dociera do najmniejszych naczyń, zwanych naczyniami włosowatymi. To właśnie w tych naczyniach zachodzi proces filtracji, w którym część płynów, składników odżywczych i białek przechodzi do otaczających tkanek. Naczynia włosowate pełnią zatem ważną rolę w dostarczaniu komórkom tlenu oraz innych substancji niezbędnych do prawidłowego funkcjonowania.
Większość przefiltrowanego płynu zostaje ponownie wchłonięta przez układ żylny, jednak część, bogata w białka i inne składniki, trafia do układu limfatycznego. Ten układ zbiera nadmiar płynów i różne substancje odpadowe, transportując je w kierunku żył. Naczynia limfatyczne mają zdolność do łączenia się w większe struktury, a płyn jest kierowany ku sercu, gdzie trafia do żył w klatce piersiowej.
Obrzęk limfatyczny
Obrzęk limfatyczny to stan, w którym dochodzi do nadmiernego gromadzenia się płynów limfatycznych w tkankach, prowadząc do ich opuchlizny. Może występować w wyniku różnych przyczyn, w tym uszkodzenia lub zablokowania naczyń limfatycznych, co skutkuje utrudnionym odpływem limfy z tkanek.
Obrzęk limfatyczny dzielimy na dwa główne rodzaje:
- Pierwotny obrzęk limfatyczny – jest to wrodzone zaburzenie, które prowadzi do nieprawidłowego funkcjonowania układu limfatycznego. Często jest wynikiem zaburzeń genetycznych, takich jak zespół Nonne'a-Milroy'a-Meige'a.
- Wtórny obrzęk limfatyczny – pojawia się w wyniku uszkodzenia układu limfatycznego, najczęściej w wyniku operacji nowotworowych, usunięcia węzłów chłonnych, infekcji (np. róża) lub chorób takich jak filarioza (słoniowacizna). W krajach rozwiniętych najczęstszą przyczyną jest leczenie nowotworów, zwłaszcza raka piersi.
Objawy
W przypadku obrzęku limfatycznego często pojawiają się objawy takie jak:
- Opuchlizna (zwłaszcza kończyn) – może się rozwijać stopniowo lub nagle.
- Uczucie ciężkości w dotkniętej kończynie.
- Napięcie, ból i zmniejszona elastyczność skóry.
- Skóra staje się sucha i twardnieje w miarę postępu obrzęku.
- Zwiększone ryzyko infekcji w obrębie obrzękniętej skóry z powodu ograniczonego przepływu krwi.
Diagnostyka obrzęku limfatycznego
Rozpoznanie obrzęku limfatycznego opiera się na wywiadzie medycznym oraz badaniu fizykalnym, które uwzględniają objawy, takie jak opuchlizna i ciężkość kończyny. Czasami konieczne są dodatkowe badania obrazowe, takie jak ultrasonografia, rezonans magnetyczny (RM) lub scyntygrafia układu limfatycznego, w celu dokładnego zdiagnozowania stopnia uszkodzenia układu limfatycznego.
Leczenie obrzęku limfatycznego
Leczenie obrzęku limfatycznego jest wieloaspektowe, a jego celem jest poprawa przepływu limfy oraz złagodzenie objawów. Obejmuje:
- Fizjoterapię – głównie przez kompleksową terapię obkurczającą (CDT), która składa się z manualnego drenażu limfatycznego, bandaży uciskowych oraz ćwiczeń fizycznych.
- Bandażowanie i pończochy uciskowe – stosowanie specjalistycznych bandaży lub pończoch, które pomagają w poprawie odpływu limfy.
- Leczenie chorób podstawowych, takich jak niewydolność serca, choroby nerek czy wątroby, które mogą wpływać na obrzęk limfatyczny.
- Leczenie chirurgiczne – w niektórych przypadkach rozważa się zabiegi chirurgiczne, takie jak liposukcja lub przeszczepienie naczyń limfatycznych, zwłaszcza w przypadku przewlekłych i opornych na leczenie obrzęków.
Co można zrobić samodzielnie?
Oto kilka wskazówek, które mogą pomóc w zarządzaniu obrzękiem limfatycznym:
- Regularna aktywność fizyczna, szczególnie ćwiczenia ruchowe, mogą pomóc w przepływie limfy i poprawie kondycji fizycznej.
- Noszenie bandaży uciskowych lub pończoch przez całą dobę w pierwszej fazie leczenia.
- Unikanie długotrwałego stania lub siedzenia w jednej pozycji, szczególnie z unieruchomionymi kończynami.
- Dbanie o skórę: regularne jej nawilżanie i unikanie urazów, ponieważ obrzęk limfatyczny powoduje zwiększoną podatność skóry na infekcje.
- Zachowanie prawidłowej masy ciała, ponieważ nadwaga może pogłębiać objawy obrzęku limfatycznego.
Rokowanie
Obrzęk limfatyczny to choroba przewlekła, która wymaga długoterminowej opieki. Objawy mogą być różne w zależności od nasilenia choroby i reagowania na terapię. Wczesne wykrycie i rozpoczęcie leczenia mogą znacząco poprawić jakość życia pacjenta oraz zapobiec powikłaniom, takim jak infekcje skóry. Regularne stosowanie zaleceń fizjoterapeutycznych oraz samodzielna dbałość o zdrowie, w tym unikanie urazów, mogą pomóc w zarządzaniu tym schorzeniem.
Zapobieganie
Prewencja obrzęku limfatycznego obejmuje noszenie pończoch uciskowych w przypadku zagrożenia obrzękiem oraz unikanie czynników ryzyka, takich jak otyłość. Regularne ćwiczenia, odpowiednia pielęgnacja skóry i wczesne interwencje fizjoterapeutyczne mogą pomóc w zmniejszeniu ryzyka rozwoju obrzęku limfatycznego lub w opóźnieniu jego postępu.
Dodatkowe informacje
- Nowotwór piersi
- Filarioza i słoniowacizna
- Róża (róża przyranna)
- Niewydolność serca
- Zaburzenie czynności nerek
- Marskość wątroby
- Zakrzepica żył głębokich
- Nadwaga i otyłość
- Obrzęk limfatyczny — informacje dla lekarzy
Autoren
- Susanne Meinrenken,dr. n. med., Bremen
- Lek. Kalina van der Bend, recenzent
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Obrzęk limfatyczny. References are shown below.
- Rockson S.G. Diagnosis and management of lymphatic vascular disease, J Am Coll Cardiol 2008, 52: 799, PubMed
- Palumbo E. Filariasis: diagnosis, treatment and prevention, Acta Biomed. 2008, 79: 106-9, PubMed
- Kerchner K., Fleischer A., Yosipovitch G. Lower extremity lymphedema update: pathophysiology, diagnosis, and treatment guidelines, J Am Acad Dermatol 2008, 59: 324, PubMed
- Cormier J.N., Askew R.L., Mungovan K.S., Xing Y., Ross M.I., Armer J.M. Lymphedema beyond breast cancer: a systematic review and meta-analysis of cancer-related secondary lymphedema, Cancer 2010, 116: 5138, PubMed
- Cormier J.N., Askew R.L., Mungovan K.S., Xing Y., Ross M.I., Armer J.M. Lymphedema beyond breast cancer: a systematic review and meta-analysis of cancer-related secondary lymphedema, Cancer 2010, 116: 5138, PubMed
- Szuba A., Shin W.S., Strauss H.W., Rockson S. The third circulation: radionuclide lymphoscintigraphy in the evaluation of lymphedema, J Nucl Med 2003, 44: 43, PubMed
- Kilbreath S.L., Ward L.C., Lane K., et al. Effect of air travel on lymphedema risk in women with history of breast cancer, Breast Cancer Res Treat 2010, 120: 649, PubMed
- Chan D.N., Lui L.Y., So W.K. Effectiveness of exercise programmes on shoulder mobility and lymphoedema after axillary lymph node dissection for breast cancer: systematic review, J Adv Nurs 2010, 66: 1902, PubMed
- Ahmed R.L., Thomas W., Yee D., Schmitz K.H. Randomized controlled trial of weight training and lymphedema in breast cancer survivors, J Clin Oncol 2006, 24: 2765, PubMed
- Schmitz K.H., Ahmed R.L., Troxel A., et al. Weight lifting in women with breast-cancer-related lymphedema, N Engl J Med. 2009, 361: 664-73, PubMed
