Streszczenie
- Definicja: Odcinkowe zapalenie małych i średnich naczyń (tętnic i żył) powodujące ich niedrożność, spowodowaną skrzeplinami bogatymi w komórki zapalne; przebieg ustępująco-nawracający, zwykle związany z nikotynizmem.
- Częstość występowania: W Europie Zachodniej ok. 2% pacjentów z PAD.
- Objawy: Chromanie w dystalnych częściach kończyn, zaburzenia czucia, parestezje, zaburzenia naczynioruchowe kończyn, niekiedy owrzodzenia niedokrwienne.
- Badanie fizykalne: Słabo wyczuwalne tętno, w 40% przypadków objaw Raynauda, w przebiegu choroby owrzodzenia, zgorzel. U 40% pacjentów objawy wędrującego zapalenia żył powierzchownych.
- Diagnostyka: Rozpoznanie choroby oparte na czynnikach predysponujących (palenie tytoniu), objawach klinicznych i dodatkowej angiografii z typowymi wynikami.
- Leczenie: Najważniejszym elementem postępowania jest konsekwentne zaprzestanie palenia. Tylko wtedy można zwykle uniknąć amputacji. Różne rodzaje postępowania poprawiające perfuzję bez jasno określonej koncepcji leczenia. Optymalne leczenie przeciwbólowe.
Informacje ogólne
Definicja
- Odcinkowe zapalenie małych i średnich naczyń (tętnic i żył) powodujące ich niedrożność, spowodowaną skrzeplinami bogatymi w komórki zapalne; przebieg zwykle z okresami remisji i zaostrzeń. W ciężkiej postaci może prowadzić do amputacji kończyny.
- Najczęściej występuje w kontekście ciężkiego nikotynizmu, niekiedy u pacjentów stosujących przewlekle kannabinoidy.
Częstość występowania
- Choroba występuje na całym świecie.1
- Całkowita zapadalność
- globalna roczna zapadalność na całym świecie wynosi 5–12/100 000 osób; występują duże różnice regionalne (0,25–693/100 000).2
- Współczynnik chorobowości u pacjentów z PAD
- Wiek
- Podział według płci
Etiologia i patogeneza
Etiologia
- Etiologia nie jest do końca poznana3
- Ścisły związek z ciężkim nikotynizmem, w szczególności paleniem samodzielnie przygotowywanych papierosów lub palących kanabinoidy
Patofizjologia
- Jest to zapalna, niemiażdżycowa choroba prowadzącą do niedrożności naczyń, dotycząca małych i średnich tętnic i żył kończyn górnych i dolnych.
- Rozważane są różne mechanizmy patofizjologiczne:
- Wyraźne różnice regionalne i etniczne w występowaniu choroby sugerują również udział czynników genetycznych.
- Rozróżnia się 3 fazy rozwoju zakrzepowo-zarostowego zapalenia naczyń4,8:
- faza ostra: początkowy proces zapalny prowadzi do powstania bogatokomórkowej skrzepliny (neutrofile i komórki olbrzymie) z niedrożnością naczynia, oszczędzona zostaje ściana naczynia
- faza podostra: organizacja skrzepliny z dalszym stanem zapalnym
- faza przewlekła: ustępienie stanu zapalnego, z pozostawieniem zwłókniałej skrzepliny
- Choroba ma przebieg ustępująco-nawracający, postępujący od obszarów dystalnych do proksymalnych, klinicznie z niedokrwieniem (chromaniem) stóp/podudzi i dłoni/przedramion
- W zaawansowanym stadium rozwój owrzodzeń, martwicy i zgorzeli
- Objaw Raynauda jest obecny u 40% pacjentów3
- U 40% pacjentów objawy wędrującego zakrzepowego zapalenia żył powierzchownych
- tkliwe, czerwone zgrubienia wzdłuż przebiegu żył (wczesny objaw choroby, przed wystąpieniem innych objawów)
- Poza kończynami, może zajmować także inne obszary naczyniowe
- najczęściej zajete bywają łożyska naczyniowe mózgu, oczu, serca, płuc, nerek, przewodu pokarmowego
- Chorobę może poprzedzać nielicznostawowe zapalenie stawów
Czynniki predysponujące
ICD-10
- I73 Inne choroby naczyń obwodowych
- I73.1 Zakrzepowo-zarostowe zapalenie naczyń [Buergera]
Diagnostyka
Kryteria diagnostyczne
- Istnieje kilka zestawów kryteriów rozpoznania, jednak żaden z nich nie jest powszechnie stosowany.9
- Ważnymi elementami różnych zaproponowanych dotychczas kryteriów diagnostycznych są8:
- wiek < 40 lat
- nikotynizm (obecny lub niedawny)
- chromanie, ból spoczynkowy, owrzodzenie palców
- choroba tętnic dystalnych
- brak cech miażdżycy w tętnicach położonych proksymalnie od poziomu niedokrwienia
- typowy obraz angiograficzny
- wykluczenie cukrzycy, chorób układowych i innych przyczyn niedokrwienia obwodowego
Rozpoznania różnicowe
- Choroba okluzyjna tętnic obwodowych
- Zatorowość
- Nadmierna krzepliwość krwi (trombofilia)
- Pozostałe zapalenia naczyń
- Choroba Raynauda
- Twardzina układowa
Wywiad
- Objawy
- objawy dotyczą głównie kończyn dolnych, często jednak także górnych
- zminy zwykle obustronne, proces ograniczony do jednej kończyny przemawia raczej przeciwko zakrzepowo-zarostowemu zapaleniu naczyń
- chromanie przestankowe
- ból w spoczynku
- objaw Raynauda obecny u 40% pacjentów
- owrzodzenia
- powierzchowne, wędrujące zakrzepowe zapalenie żył obecne u około 40% pacjentów
- w przypadku dodatkowego zajęcia narządów ew. objawy w zależności od zajętego obszaru naczyniowego
- objawy dotyczą głównie kończyn dolnych, często jednak także górnych
- Nikotynizm
- Przebyte choroby (diagnostyka różnicowa)
- miażdżycowe PAD
- inne czynniki ryzyka sercowo-naczyniowego (cukrzyca, nadciśnienie tętnicze, hiperlipidemia)
- zatory
- inne zapalenia naczyń
- zaburzenia autoimmunologiczne
- kolagenozy
- trombofilia
- powtarzające się urazy (wibracje)
- miażdżycowe PAD
Badanie fizykalne
-
Oglądanie
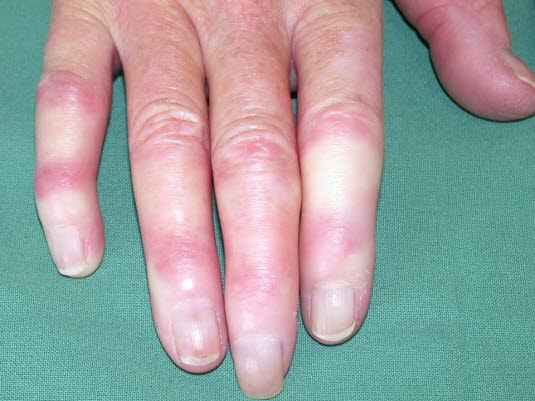 Objaw Raynauda
Objaw Raynauda- bladość powłok
- objaw Raynauda
- owrzodzenia
- zgorzel
- Ocena tętna
- Pomiar ciśnienia tętniczego
- określenie wskaźnika kostka-ramię
- Osłuchiwanie pod kątem obecności szmerów tętniczych
- Badania czynnościowe
- test Allena
- przy uniesionych nad głowę kończynach górnych, szybkie zaciskanie dłoni w pięść i prostowanie do czasu zmęczenia lub wystąpienia bólu, a następnie opuszczenie kończyn i obserwacja czasu powrotu prawidłowego koloru skóry: <15 sekund u zdrowych, > 30 sekund u osób z chorobą tętnic obwodowych
- próba Ratschowa
- zginanie i prostowanie stóp z kończynami dolnymi uniesionymi pionowo w górę w pozycji leżącej do czasu zmęczenia lub wystąpienia bólu, a następnie opuszczenie kończyn i w pozycji siedzącej obserwacja czasu powrotu prawidłowego koloru skóry: <15 sekund u zdrowych, > 30 sekund u osób z chorobą tętnic obwodowych
- test Allena
Badanie uzupełniające w gabinecie lekarza rodzinnego
Badania laboratoryjne
- W rutynowych badaniach laboratoryjnych brak typowych zmian spowodowanych zakrzepowo-zarostowym zapaleniem naczyń
- W razie potrzeby diagnostyka laboratoryjna w celu wykluczenia/potwierdzenia rozpoznania różnicowego
- próby wątrobowe
- glukoza
- RF
- aCCP
Diagnostyka specjalistyczna
Badania laboratoryjne
- Zaburzenia autoimmunologiczne (ANA, SCL70, krioglobuliny, składowe dopełniacza)
- Trombofilia (przeciwciała antyfosfolipidowe, białko C i S, antytrombina, czynnik V Leiden, antykoagulant toczniowy)
- Badania toksykologiczne (kokaina, kanabinoidy, amfetamina)
Angiografia
- Ze względu na lepszą rozdzielczość przestrzenną, angiografia inwazyjna jest preferowana w stosunku do angiografii MR lub angiografii TK.4
- Typowe, choć niepatognomoniczne zmiany to:
- wieloodcinkowe, nieciągłe infestacje
- gładkościenne naczynia w odcinkach niezajętych chorobą
- ostro odgraniczone odcinki niedrożności
- rozwój krążenia obocznego w okolicach niedrożności (naczynia przypominające korkociąg)
Biopsja
- W pojedynczych przypadkach nietypowego obrazu z niejasnym rozpoznaniem7
Wskazania do skierowania do specjalisty
- W razie podejrzenia choroby na podstawie badania przedmiotowego
Leczenie
Cele leczenia
- Zahamowanie dalszej progresji choroby
- Zapobieganie powikłaniom
- Złagodzenie objawów
Ogólne informacje o leczeniu
- Leczenie opiera się na:
- zmianie stylu życia: konieczne zaprzestanie palenia!
- poprawie perfuzji za pomocą kombinacji metod terapeutycznych
- leczeniu przeciwbólowym
- unikaniu i leczeniu: zakażeń ran
Zaprzestanie palenia
- Całkowite zaprzestanie palenia jest uważane za najważniejszy środek leczniczy
Poprawa perfuzji
- Pomimo dostępnych wielu metod, nie ma ogólnie przyjętej jednolitej koncepcji leczenia
- Opcje farmakoterapii to:
- dożylny wlew prostaglandyn
- dihydropirydynowi antagoniści kanału wapniowego
- bozentan (nieselektywny antagonista receptorów endoteliny typu A i B)
- inhibitory fosfodiesterazy (cilostazol)
- terapia przeciwpłytkowa
- korzyści ze stosowania leków przeciwpłytkowych nie zostały jednozanacznie udowodnione, ale leki te są często stosowane
- ASA 75 - 325 mg dziennie
- klopidogrel 75 mg dziennie
- Przerywany ucisk pneumatyczny
- Sympatektomia – krótkotrwała poprawa w leczeniu bólu i wspomaganiu gojenia owrzodzeń7
- Podawanie angiogennych czynników wzrostu
- Terapia komórkami macierzystymi
- Miejscowa liza wspomagana cewnikiem
- Rewaskularyzacja chirurgiczna jest rzadko możliwa ze względu na wieloodcinkowe zajęcie naczyń
- Leczenie przeciwbólowe (patrz niżej)
Leczenie przeciwbólowe
- Początkowo paracetamol, często konieczne dołączenie opioidów zgodnie z drabiną analgetyczną WHO
- Neurostymulacja jako opcja w indywidualnych przypadkach7
Unikanie zakażeń ran i ich leczenie
- Pielęgnacja skóry i unikanie urazów mechanicznych lub termicznych
- Dopasowane obuwie
- Leczenie miejscowych zakażeń ran
Przebieg, powikłania i rokowanie
Powikłania
- Owrzodzenia
- Zakażenia ran
- Zgorzel
- Konieczność amputacji kończyn
Przebieg i rokowanie
- Na rokowanie decydujący wpływ ma to, czy zaprzestanie palenia jest skuteczne5:
- przy ciągłym używaniu nikotyny, 8-letni wskaźnik amputacji wynosi 43%.
- po odstawieniu nikotyny odsetek amputacji wynosi ogółem 6%.
- przy odstawieniu nikotyny przed pojawieniem się krytycznego niedokrwienia, wskaźnik amputacji bliski 0%
- Nierzadko dochodzi do amputacji kilku kończyn
Informacje dla pacjentów
Informacje dla pacjentów w Medibas
Ilustracje

Objaw Raynauda występuje u około 40% pacjentów z chorobą Buergera.
Pomiar ciśnienia tętniczego na kostce, rysunek
Źródła
Piśmiennictwo
- Arkkila PET. Trombangiitis obliterans (Buerger's disease). Orphanet J Rare Dis 2006; 1: 14. doi: 10.1186/1750-1172-1-14 DOI
- Akar A, Inan M, Baran C. Thromboangiitis obliterans. Curr Treat Options in Rheum 2016; 2: 178–195. doi:10.1007/s40674-016-0047-6 DOI
- Olin JW. Current concepts: Thromboangiitis obliterans (Buergers disease). N Engl J Med 2000; 343: 864-9. www.nejm.org
- Piazza G, Creager M. Thromboangiitis Obliterans. Circulation 2010; 121: 1858-1861. doi:10.1161/CIRCULATIONAHA.110.942383 DOI
- Nassiri N. Thromboangiitis Obliterans (Buerger Disease). Medscape, updated Jul 27, 2020. Zugriff 11.02.21. emedicine.medscape.com
- Sharebiani H, Fazeli B, Maniscalco R, et al. The Imbalance among Oxidative Biomarkers and Antioxidant Defense Systems in Thromboangiitis Obliterans (Winiwarter-Buerger Disease). J Clin Med 2020; 9: 1036. doi:10.3390/jcm9041036 DOI
- Rivera-Chavarría I, Brenes-Gutierrez J. Thromboangiitis obliterans (Buerger's disease). Ann Med Surg 2016; 7: 79-82. doi:10.1016/j.amsu.2016.03.028 DOI
- Galmer A, Weinberg I. Thromboangiitis Obliterans (Buerger's Disease). American College of Cardiology expert analysis, Oct 22 2019. Zugriff 13.02.21. www.acc.org
- Bogacz R, Gaik M, Uram E, et al. Thromboangiitisobliterans (Buerger’sdisease) - a review. Journal of Education, Health and Sport 2023; 36(1): 124-134.eISSN2391-8306. DOI http://dx.doi.org/10.12775/JEHS.2023.36.01.012
- Jennette J, Falk R, Bacon P, et al. 2012 revised International Chapel Hill Consensus Conference Nomenclature of Vasculitides. Arthritis Rheum 2013; 65: 1-11. doi:10.1002/art.37715 pubmed.ncbi.nlm.nih.gov
- Fakour F, Fazeli B. Visceral bed involvement in thromboangiitis obliterans: a systematic review. Vasc Health Risk Manag 2019; 15: 317-353. doi:10.2147/VHRM.S182450 DOI
Autorzy
- Natalia Jagiełła, (redaktor)
- Grzegorz Margas, Dr n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (recenzent)
- Adam Windak, Prof. dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (redaktor)
- Michael Handke, Prof. Dr med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.
