Streszczenie
- Definicja: Udar mózgu to pojawiające się nagle zaburzenia czynności mózgu, wywołane zaburzeniami naczyniowymi, skutkujące wystąpieniem ogniskowych lub uogólnionych zaburzeń neurologicznych. Przemijający atak niedokrwienny (transient ischaemic attack – TIA) to objawy ogniskowego uszkodzenia OUN, brak objawów niedokrwienia udokumentowanych w badaniach obrazowych, które ustępują samoistnie w ciągu 24 godzin.
- Epidemiologia: Na 100 000 osób przypada ok. 330 udarów rocznie.
- Objawy i badanie fizykalne: Wstępna ocena według algorytmu neurologicznego FAST: nietypowy wygląd twarzy (ang. Face - twarz), zaburzenia w obrębie kończyny górnej (ang. Arm - ramię), trudności w mówieniu i rozumieniu mowy (ang. Speech - mowa). Jeśli występują powyższe objawy, należy natychmiast skierować pacjenta do szpitala (ang. Time - czas).
- Diagnostyka: Badania obrazowe - tomografia komputerowa (TK) lub rezonans magnetyczny (RM) w celu wykluczenia lub wykrycia krwotoku i oceny obszaru niedokrwienia. W trakcie dalszej diagnostyki należy przeprowadzić badania wyjaśniające etiologię (EKG, echokardiografię, obrazowanie tętnic zaopatrujących mózg).
- Leczenie: W przypadku udaru niedokrwiennego tromboliza dożylna (możliwie w ciągu 4,5 godziny od wystąpienia objawów) i trombektomia mechaniczna (możliwie w ciągu 6 godzin od wystąpienia objawów). Profilaktyka wtórna farmakologiczna, rehabilitacja.
Informacje ogólne
Definicja
- Udar mózgu - pojawiające się nagle zaburzenia czynności mózgu, wywołane zaburzeniami naczyniowymi, skutkujące wystąpieniem ogniskowych lub uogólnionych zaburzeń neurologicznych
- udar niedokrwienny - spowodowany upośledzeniem dopływu krwi
- stanowi około 80% wszystkich udarów
- udar krwotoczny - spowodowany krwawieniem wewnątrzczaszkowym
- krwotok śródmózgowy - stanowi około 15% wszystkich udarów
- krwotok podpajęczynówkowy (subarachnoid haemorrhage - SAH) - stanowi około 5% wszystkich udarów
- udar żylny - spowodowany zakrzepicą żył mózgowych lub opony twardej
- stanowi mniej niż 1% wszystkich udarów
- udar niedokrwienny - spowodowany upośledzeniem dopływu krwi
- Przemijający atak niedokrwienny (transient ischaemic attack – TIA) — objawy ogniskowego uszkodzenia OUN, brak objawów niedokrwienia udokumentowanych w badaniach obrazowych, które ustępują samoistnie w ciągu 24 godzin
Epidemiologia
- Jedna z najczęstszych przyczyn zgonu, a w Polsce trzecia (po chorobach serca i nowotworach)
- Główna przyczyna niepełnosprawności
- Istotny koszt w systemie opieki zdrowotnej
- Zapadalność na świecie:
- na 100 000 osób przypada około 330 udarów rocznie
- z czego około 240 to pierwszorazowe zachorowanie, około 90 to kolejny epizod
- śmiertelność z powodu udaru w ciągu ostatnich 15 lat znacznie spadła – z 500 wśród kobiet i 600 wśród mężczyzn do łącznie 300 zgonów na 100 000 osób
- na 100 000 osób przypada około 330 udarów rocznie
- Zapadalność na udar w Polsce wynosi około 175 na 100 000 mężczyzn i 125 na 100 000 kobiet, na TIA 120 na 100 000 mężczyzn i 71 na 100 000 kobiet.1
- udar jest powodem 40% hospitalizacji w oddziałach neurologicznych
- 50-60% pacjentów dociera do oddziału szpitalnego w pierwszych kilku godzinach od początku udaru
- według danych NFZ, w latach 2013–2018 wystąpił spadek liczby pacjentów hospitalizowanych z powodu udaru niedokrwiennego, co stoi w pewnej sprzeczności z danymi międzynarodowymi (możliwy skutek działań profilaktycznych)2
- Wiek
- zapadalność rośnie z wiekiem, a od 65. roku życia schorzenie występuje częściej niż incydenty wieńcowe
- Płeć
- częstość występowania udaru w ciągu całego życia jest nieco wyższa u mężczyzn niż u kobiet
- Status społeczno–ekonomiczny
- zapadalność jest najwyższa w przypadku niskiego statusu społecznego i najniższa w przypadku wysokiego statusu społecznego
- u kobiet odnotowuje się wyraźniejszy gradient społeczny
- zapadalność jest najwyższa w przypadku niskiego statusu społecznego i najniższa w przypadku wysokiego statusu społecznego
- Koszty
- całkowity roczny koszt leczenia udarów w Europie wyniósł w 2017 roku około 60 miliardów euro3
Etiologia i patogeneza
Etiologia udaru niedokrwiennego (ok. 85% udarów)
- Najczęstsze jest niedokrwienie tętnicze – na podstawie kryteriów TOAST (Trial of ORG10172 in Acute Stroke Treatment) można dokonać następującej klasyfikacji etiologii4:
- makroangiopatia (około 10%)
- tętnica zewnątrzczaszkowa lub wewnątrzczaszkowa z niedrożnością ≥50% (np. zwężenie tętnicy szyjnej, zmiany miażdzycowe)
- mikroangiopatia (około 25%
- zawały lakunarne/zatokowe w obrazowaniu mózgu (najczęściej następstwo nadciśnienia tętniczego)
- zatorowość pochodzenia sercowego (około 25%)
- migotanie lub trzepotanie przedsionków, skrzeplina wewnątrzsercowa, proteza zastawki serca, śluzak przedsionka
- inne przyczyny (około 10%)
- rozwarstwienie tętnicy szyjnej, zapalenia naczyń, koagulopatie, skurcze naczyń
- nieznana etiologia („udar kryptogenny”) (około 30%)
- makroangiopatia (około 10%)
- Niedokrwienie żylne jest znacznie rzadsze i spowodowane jest zakrzepicą żył lub zatok żylnych w mózgu
Etiologia udaru krwotocznego (ok. 15%)
- Krwotok śródmózgowy
- Krwotok podpajęczynówkowy
Patogeneza
Udar
- Główną przyczyną udaru jest obniżenie przepływu krwi poniżej progu potrzebnego do utrzymania integralności funkcjonalnej komórek mózgu
- Niedostateczne ukrwienie uruchamia złożoną kaskadę szkodliwych mechanizmów biochemicznych, między innymi5-6:
- stan zapalny
- niedostateczną podaż energii
- kwasicę
- ekscytotoksyczność (uszkadzanie neuronów przez glutaminian i podobne związki)
- toksyczność wywołaną wolnymi rodnikami i cytokinam
- aktywację dopełniacza
- pogorszenie działania bariery krew–mózg
- infiltrację leukocytów
- Ostatecznie mechanizmy te prowadzą do śmierci komórkowej
TIA
- Rozumienie TIA w kontekście patogenetycznym (odwracalny deficyt neurologiczny z całkowitą regresją w ciągu 24 godzin) zmieniło się dzięki nowoczesnym badaniom obrazowym (RM)
- Termin ten powinien być ograniczony do pacjentów, u których nie występują zmiany w RM/nie wykonano RM przed ustąpieniem objawów
- TIA wiąże się ze zwiększonym ryzykiem wystąpienia udaru prowadzącego do trwałej niepełnosprawności
Czynniki predysponujące
- Istnieją niemodyfikowalne i modyfikowalne czynniki ryzyka udaru niedokrwiennego i krwotocznego.
Niemodyfikowalne czynniki ryzyka7
- Wiek
- ryzyko wzrasta wraz z wiekiem
- Płeć
- u młodszych pacjentów: u kobiet ryzyko nieco wyższe niż u mężczyzn
- u starszych pacjentów: ryzyko nieco wyższe u mężczyzn niż u kobiet
- Czynniki genetyczne
- ryzyko jest wyższe w przypadku dodatniego wywiadu rodzinnego
Modyfikowalne czynniki ryzyka udaru niedokrwiennego
- W badaniu Interstroke zidentyfikowano 10 modyfikowalnych czynników ryzyka7:
- nadciśnienie tętnicze
- palenie tytoniu
- otyłość brzuszna – zwiększony stosunek obwodu talii do obwodu bioder
- niezdrowa dieta
- brak aktywności fizycznej
- cukrzyca
- zwiększone spożywanie alkoholu
- stres psychospołeczny i depresja
- przyczyny kardiologiczne
- stosunek apolipoproteiny B do apolipoproteiny A1, czyli LDL/HDL.
- doustne środki antykoncepcyjne zawierające estrogeny
Modyfikowalne czynniki ryzyka udaru krwotocznego
- Nadciśnienie tętnicze
- Palenie tytoniu
- Otyłość brzuszna: zwiększony stosunek obwodu talii do obwodu bioder
- Zwiększone spożywanie alkoholu
- Niezdrowa dieta
ICD–10
- I61 Krwotok śródczaszkowy
- I61.0 Krwotok mózgowy do półkul, podkorowy
- I61.1 Krwotok mózgowy do półkul, korowy
- I61.2 Krwotok mózgowy do półkul, nieokreślony
- I61.3 Krwotok mózgowy do pnia mózgu
- I61.4 Krwotok mózgowy do móżdżku
- I61.5 Krwotok mózgowy wewnątrzkomorowy
- I61.6 Krwotok mózgowy o mnogim umiejscowieniu
- I61.8 Inne krwotoki mózgowe
- I61.9 Krwotok mózgowy, nieokreślony
- I63 Zawał mózgu
- I63.0 Zawał mózgu spowodowany przez zakrzep tętnic przedmózgowych
- I63.1 Zawał mózgu spowodowany przez zator tętnic przedmózgowych
- I63.2 Zawał mózgu spowodowany przez nieokreśloną niedrożność lub zwężenie tętnic przedmózgowych
- I63.3 Zawał mózgu spowodowany przez zakrzep tętnic mózgowych
- I63.4 Zawał mózgu spowodowany przez zator tętnic mózgowych
- I63.5 Zawał mózgu spowodowany przez nieokreśloną niedrożność lub zwężenie tętnic mózgowych
- I63.6 Zawał mózgu spowodowany przez zakrzep żył mózgowych, nieropny
- I63.8 Inny zawał mózgu
- I63.9 Zawał mózgu, nieokreślony
- I64 Udar mózgu, nieokreślony jako krwotoczny lub zawałowy
- I69 Następstwa chorób naczyniowych mózgu
- I69.0 Następstwa krwotoku podpajęczynówkowego
- I69.1 Następstwa krwotoku śródmózgowego
- I69.2 Następstwa innych nieurazowych krwotoków wewnątrzczaszkowych
- I69.3 Następstwa zawału mózgu
- I69.4 Następstwa udaru mózgu, nieokreślonego jako krwotoczny lub zawałowy
- I69.8 Następstwa innych i nieokreślonych chorób naczyń mózgowych
- G45 Przemijające napady niedokrwienia mózgu i zespoły pokrewne
- G45.3 Przejściowe objawy ślepoty
- G45.4 Przemijająca niepamięć całkowita
- G45.8 Inne przemijające napady niedokrwienia mózgu i zespoły pokrewne
- G45.9 Przemijające napady niedokrwienia mózgu, nieokreślone
- G46 Zespoły naczyniowe mózgu w chorobach naczyń mózgowych
- G46.3 Zespół udarowy pnia mózgu
- G46.4 Zespół udarowy móżdżku
Kryteria diagnostyczne
- Ostre objawy neurologiczne
- Widoczne niedokrwienie/krwotok w obrazowaniu mózgu
Diagnostyka różnicowa
- Nawet w wysokospecjalistycznym ośrodku w około 10% pocztkowo stawiane jest błędne rozpoznanie, a w ramach medycyny ratunkowej należy zakładać wyższe wskaźniki8
- Istotne stany „naśladujące udar” to:
- zaburzenia neurologiczne
- atak padaczkowy (zwłaszcza zespół Todda = tymczasowe porażenie po napadzie padaczkowym)
- migrena z aurą
- zaburzenia czynnościowe/dysocjacyjne
- guzy mózgu i zmiany wewnątrzczaszkowe powodujące uciśnięcie i przemieszczenie (np. krwiak podtwardówkowy, ropień mózgu)
- omdlenia
- infekcje OUN
- obwodowe porażenia nerwu twarzowego
- westybulopatie
- przyczyny metaboliczne
- hipoglikemia, hiperglikemia
- zaburzenia elektrolitowe (np. hiponatremia)
- ograniczenia ruchomości kończyn
- ortopedyczne ograniczenia ruchu (np. złamanie szyjki kości udowej, uszkodzenie stożka rotatorów)
- encefalopatie
- nadciśnieniowa
- wątrobowa
- nerkowa
- zaburzenia neurologiczne
Diagnostyka i opieka przedkliniczna
- Udar/TIA to nagłe przypadki medyczne
- w razie jakiegokolwiek podejrzenia udaru należy niezwłocznie wezwać zespół ratownictwa medycznego
- każda inna próba zorganizowania pomocy medycznej prowadzi do opóźnień w leczeniu potencjalnie zagrażających zdrowiu i życiu
Badanie wstępne
- Wstępne badanie przedmiotowe powinno być wykonane według schematu ABCDE:
- Airway (drożność dróg oddechowych)
- Breathing (ocena oddechu)
- Circulation (ocena krążenia i krwawień zewnętrznych)
- Disability (ocena stanu przytomności i prosta ocena neurologiczna)
- Exposure (badanie przedmiotowe po ekspozycji/odsłonięciu pacjenta)
- W razie potrzeby należy przeprowadzić działania ratujące życie zgodnie ze schematem ABC (patrz również podstawowe zabiegi resuscytacyjne, zaawansowane zabiegi resuscytacyjne)
- Ocena stanu neurologicznego
- w tym celu należy zastosować standaryzowany algorytm badania neurologicznego (np. FAST), który z dużą dozą pewności wykrywa deficyty neurologiczne
- ocena FAST może być wykonywana przez pracowników ochrony zdrowia, jak również przez osoby niezwiązane zawodowo z medycyną
- w szczegółowej ocenie neurologicznej pacjenta z udarem wykorystuje się skalę NIHSS (National Institutes of Health Stroke Scale)
- za każde kryterium NIHSS przyznaje się od 0 do 4 punktów (łączny wynik 0–42 punktów) – im wyższy wynik, tym cięższy udar (kalkulator NIHSS)
- Uwaga: nie jest możliwe różnicowanie udarów niedokrwiennych i krwotocznych na podstawie badania przedmiotowego
Algorytm FAST
- Face (ang. twarz)
- poproś, by badana osoba się uśmiechnęła - czy jeden kącik ust opada? Może to świadczyć o porażeniu mięśni twarzy/hemiparezie
- Arm (ang. ramię)
- poproś badaną osobę o wyciągnięcie ramion do przodu i jednoczesne odwrócenie dłoni ku górze
- w przypadku niedowładu nie można podnieść obu ramion – jedno ramię opada lub skręca
- Speech (ang. mowa)
- poproś badaną osobę o powtórzenie prostego zdania
- jeśli nie jest w stanie tego zrobić lub jej głos brzmi niewyraźnie, prawdopodobnie mamy do czynienia z afazją
- Time (ang. czas)
- jeżeli wystąpi co najmniej jeden z wyżej wymienionych objawów, należy niezwłocznie zadzwonić pod numer 112
Skala NIHSS (National Institutes of Health Stroke Scale – NIHSS)
- Za każde kryterium w skali przyznaje się od 0 do 4 punktów (łączny wynik 0–42 punktów) – im wyższy wynik, tym cięższy udar
| OCENIANA FUNKCJA | PUNKTACJA |
| 1A. PRZYTOMNOŚĆ | 0 – przytomny 1 – senny 2 – stupor 3 – śpiączka |
| 1B. ORIENTACJA (2 pytania sprawdzające) | 0 – prawidłowe odpowiedzi 1 – jedna odpowiedź prawidłowa 2 – nieprawidłowe odpowiedzi |
| 1C. REAKCJA NA POLECENIA (2 polecenia) | 0 – prawidłowo spełnia polecenia 1 – prawidłowo spełnia jedno polecenie 2 – nie spełnia żadnego polecenia |
| 2. SPOJRZENIE SKOJARZONE | 0 – prawidłowe ruchy gałek ocznych w poziomie 1 – częściowe porażenie skojarzonego spojrzenia 2 – całkowite porażenie skojarzonego spojrzenia |
| 3. POLE WIDZENIA | 0 – prawidłowe pole widzenia 1 – niedowidzenie połowicze częściowe 2 – niedowidzenie połowicze całkowite 3 – niedowidzenie połowicze obustronne |
| 4. NIEDOWŁAD MIĘŚNI TWARZY | 0 – brak niedowładu 1 – niedowład niewielki 2 – niedowład umiarkowany 3 – porażenie jednostronne |
| 5. NIEDOWŁAD KOŃCZYNY GÓRNEJ | 0 – utrzymuje uniesioną kończynę 1 – kończyna opada częściowo przed upływem 10 sekund 2 – kończyna opada całkowicie przed upływem 10 sekund 3 – brak ruchu przeciw sile ciężkości 4 – brak ruchu |
| 6. NIEDOWŁAD KOŃCZYNY DOLNEJ | 0 – utrzymuje uniesioną kończynę 1 – kończyna opada częściowo przed upływem 5 sekund 2 – kończyna opada całkowicie przed upływem 5 sekund 3 – brak ruchu przeciw sile ciężkości 4 – brak ruchu |
| 7. ATAKSJA KOŃCZYN | 0 – bez ataksji 1 – ataksja jednej kończyny 2 – ataksja obu kończyn |
| 8. CZUCIE | 0 – brak zaburzeń czucia 1 – niewielkie zaburzenia czucia 2 – ciężkie zaburzenia czucia |
| 9. AFAZJA | 0 – brak afazji 1 – niewielka afazja 2 – ciężka afazja 3 – całkowita afazja |
| 10. DYZARTRIA | 0 – bez dyzartrii 1 – niewielka dyzartria 2 – ciężka dyzartria |
| 11. NIEUWAGA LUB EKSTYNKCJA | 0 – nieobecna 1 – niewielka (w zakresie jednego zmysłu) 2 – ciężka (w zakresie dwóch zmysłów) |
Pierwsza pomoc
- Jeśli czas na to pozwala, należy uzyskać dostęp dożylny przed przybyciem karetki pogotowia ratunkowego
- Hipoglikemia jest typowym przykładem stanu „naśladującego udar” i dlatego zawsze należy ją wykluczyć
- w przypadku hipoglikemii (poniżej 60 mg/dl; 3,3 mmol/l) należy podać dożylnie 20% roztwór glukozy (dawka początkowa - bolus 0,2–0,5g/kg m.c.) lub domięśniowo/podskórnie 1 mg glukagonu
- Należy ostrożnie postępować w przypadku początkowo podwyższonego ciśnienia tętniczego, co ma miejsce często – zbyt szybkie jego obniżenie może nasilić niedokrwienie, a zbyt wysokie ciśnienie jest niekorzystne w przypadku krwawienia (rozróżnienie etiologii w badaniu przedmiotowym jest jednak niemożliwe)
- Nie udowodniono korzyści z rutynowego podawania tlenu, tlenoterapię należy zastosować, gdy saturacja wynosi poniżej 95%
- Nie należy podawać leków przeciwkrzepliwych ani przeciwpłytkowych w warunkach przedklinicznych
- Należy udokumentować dane zebrane w wywiadzie, w tym początek objawów i ewentualne przeciwwskazania do leczenia trombolitycznego, a także udzieloną już pomoc
- Czas oczekiwania na karetkę powinien być wykorzystany na przekazanie podstawowych informacji pacjentom i opiekunom
Wskazania do hospitalizacji lub diagnostycznyki ambulatoryjnej
Ostry udar lub TIA w ciągu ostatnich 48 godzin9
- Pacjentów należy natychmiast hospitalizować
TIA, który wystąpił >48 godzin i <14 dni wcześniej
- Pacjenci wysokiego ryzyka powinni być hospitalizowani w następujących przypadkach:
- migotanie przedsionków w wywiadzie
- zwężenie tętnic doprowadzających krew do mózgu w wywiadzie
- inne wcześniejsze choroby układu krążenia
- Ocena pacjenta w skali ABCD2
- skala oceniająca ryzyko wystąpienia udaru niedokrwiennego po epizodzie TIA
- im wyższa punktacja, tym wyższe ryzyko wystąpienia niedokrwienia
- przymuje się, że pacjenci wymagają oceny w warunkach oddziału po uzyskaniu >3 punktów
| CECHA | PUNKTACJA |
| A - WIEK (Age) |
> 60 lat - 1 punkt |
| B - CIŚNIENIE TĘTNICZE (Blood pressure) | >140/90 - 1 punkt |
| C - OBJAWY (Clinical features) |
afazja bez niedowładu - 1 punkt hemipareza - 2 punkty |
| D - CUKRZYCA (Diabetes) | obecna - 1 punkt |
| D - CZAS TRWANIA OBJAWÓW (Duration) |
10 - 60 minut - 1 punkt >60 minut - 2 punkty |
Objawy, które wystąpiły >14 dni wcześniej
- Z reguły wystarczająca jest diagnostyka ambulatoryjna, którą należy przeprowadzić optymalnie w ciągu miesiąca od wystąpienia objawów
- U pacjentów ambulatoryjnych, diagnostyka i profilaktyka wtórna jest tożsama z tą u pacjentów po udarze
Diagnostyka i leczenie w ramach oddziału
Koncepcja oddziału udarowego
- Oddziały udarowe to specjalistyczne placówki o integracyjnej koncepcji leczenia pacjentów z udarem w ostrej fazie
- Leczenie zapewnia odpowiednio przygotowany, wielospecjalistyczny zespół pracowników medycznych (zespół
udarowy); niezbędny jest całodobowy i nieograniczony dostępu do badań neuroobrazowych (przynajmniej CT)
i diagnostyki laboratoryjnej
Diagnostyka
Wstępne obrazowanie
- Jak najszybsze badanie obrazowe metodą TK lub RM w celu różnicowania etiologii niedokrwiennej i krwotocznej
- Tomografia komputerowa (TK):
- standard diagnostyczny – szeroko dostępne badanie o uniwersalnym zastosowaniu
- angiografia TK ze środkiem kontrastowym pozwala z dużą pewnością wykryć pozaczaszkowe i śródczaszkowe patologie naczyniowe
- służy szczególnie do wykluczenia krwawienia śródczaszkowego
- Obrazowanie metodą rezonansu magnetycznego (RM):
- w porównaniu z TK większa czułość, umożliwiająca wiarygodne wykrywanie tkanki mózgowej objętej zawałem we wczesnej fazie udaru, możliwość oszacowania czasu dokonania zawału
- wady to większy wysiłek logistyczny, dłuższy czas badania i mniejsza dostępność
Dodatkowa diagnostyka
- Monitorowanie EKG
- powinno być prowadzone przez kilka dni (telemetria, zapis EKG metodą Holtera), w celu wykrycia zaburzeń rytmu (np. migotania przedsionków)
- Wizualizacja naczyń pozaczaszkowych i śródczaszkowych:
- jak najwcześniej (w ciągu 24–48 godzin) należy przeprowadzić nieinwazyjną diagnostykę naczyń pozaczaszkowych i śródczaszkowych
- w zależności od dostępności i wiedzy fachowej, można rozważyć następujące metody:
- ultrasonografia dopplerowska
- angiografia TK
- angiografia RM
- Echokardiografia
- należy wykonać przezklatkowe badanie echokardiograficzne (transthoracic echocardiography – TTE) w celu ustalenia etiologii udaru
- jeśli etiologia jest nadal niejasna, należy wykonać echokardiografię przezprzełykową (transesophageal echocardiography – TEE) w ramach dodatkowego postępowania
Leczenie ostrego udaru niedokrwiennego
- Celem interwencji terapeutycznej przy niedokrwiennym udarze mózgu jest przywrócenie odpowiedniej perfuzji i uratowanie tkanki penumbry (strefy półcienia – obszaru pomiędzy już martwą a otaczającą ją, wciąż żywą tkanką mózgową)
- zakres penumbry można w przybliżeniu oszacować za pomocą TK lub RM („niedopasowanie” pomiędzy obszarem zaburzeń dyfuzji a perfuzji – DWI/PWI mismatch; obszar mózgu zagrożony progresją udaru - możliwe korzyści z przywrócenia krążenia)
Tromboliza
- Tromboliza dożylna polega na podaniu alteplazy u pacjentów spełniających kryteria leczenia i u których nie występują przeciwwskazania
- Tromboliza dożylna jest standardem leczenia udaru niedokrwiennego w oknie czasowym do 4,5 godziny
- jeśli leczenie można rozpocząć w ciągu 3 godzin, prawdopodobieństwo uzyskania dobrego efektu terapeutycznego dodatkowo wzrasta
- niemniej jednak tromboliza może być wskazana również później, jeśli badania obrazowe wskazują na obecność dużego obszaru penumbry:
- w oknie czasowym 4,5–9 godzin
- przy nieznanym początku objawów (udar typu wake–up)
- Wraz z wydłużaniem się okna czasowego, stosunek korzyści do ryzyka krwawienia maleje.
- całkowite ryzyko krwawienia wywołanego trombolizą wynosi 3–7%
- Wskazania do trombolizy zależą od stopnia zaawansowania klinicznego objawów:
- jeśli objawy są łagodne i nie grożą niepełnosprawnością, tromboliza może nie być konieczna
- nie stosuje się leczenia trombolitycznego jeśli objawy całkowicie ustąpiły (TIA)
- Główne przeciwwskazania do leczenia trombolitycznego:
- krwawienie wewnątrzczaszkowe w wywiadzie w ostatnich 3 miesiącach
- objawy krwotoku podpajęczynówkowego
- stwierdzone inne aktywne krwawienie
- nie poddające sie leczeniu ciśnienie skurczowe ≥185 mmHg lub rozkurczowe ≥110 mmHg
- powazny uraz głowy lub uszkodzenie OUN w ostatnich 3 miesiącach
- ostre zaburzenia krzepnięcia
- podanie heparyny niefrakcjonowanej w ciągu ostatnich 48h
- podanie heparyny drobnocząsteczkowej w dawce terapeutycznej w ciągu ostatnich 24h
- liczba płytek ≤100 000/µl lub APTT >40s lub PT >15s lub INR >1,7
- leczenie przeciwkrzepliwe z INR ≥1,7
- leczenie NOAC z przyjęciem ostatniej dawki <48h i brakiem leku neutralizującego
- glikemia ≤2,7 mmol/l lub >22,2 mmol/l pomimo leczenia
- rozległy (>1/3 półkuli mózgu) zawał w obrazie TK
- nowotwór o duzym ryzyku krwawienia
- krwawienie z przewodu pokarmowego lub dróg moczowych w ciągu ostatniego miesiąca
- nakłucie tętnicy w miejscu niepoddającym się uciskowi w ciągu ostatnich 7 dni
- do 14 dni od porodu siłami natury
- bakteryjne zapalenie wsierdzia lub zapalenie osierdzia
- aktywne ostre zapalenie trzustki
- tętniak naczynia mózgowego tylnego kręgu unaczynienia o średnicy >10mm
Leczenie wewnątrznaczyniowe
- Wewnątrznaczyniowe leczenie udaru za pomocą mechanicznej trombektomii jest obecnie integralną częścią leczenia ze względu na korzystne wyniki badań10-13
- Trombektomia jest wykonywana jako uzupełnienie rozpoczętej wcześniej trombolizy dożylnej
- Skrzepliny przebija się za pomocą cewnika (stent retriever, stent mózgowy), a następnie zostają one uwięzione za pomocą rozprężającej się siateczki
- Pacjenci z udarem niedokrwiennym, klinicznie istotnym deficytem neurologicznym i okluzją głównej tętnicy w krążeniu przednim, powinni być poddani mechanicznej trombektomii, możliwie w ciągu 6 godzin
- poza 6–godzinnym oknem czasowym, należy wykonać trombektomię, jeśli zaawansowane badania obrazowe w kontekście objawów klinicznych sugerują, że uratowanie tkanki z wysokim ryzykiem martwicy jest możliwe
- Pacjenci, którzy kwalifikują się do leczenia wewnątrznaczyniowego udaru i nie mają przeciwwskazań do trombolizy dożylnej, powinni również jak najwcześniej otrzymać alteplazę, przy czym żadna z metod leczenia nie może opóźniać drugiej
- Główne przeciwwskazania do tromebektomii:
- brak niedrożności/krytycznego zwężenia dużego pnia tętniczego (brak wskazań)
- występowanie/duże ryzyko krwawienia wewnątrzczaszkowego lub systemowego
- koagulopatie
- INR >3,0
- małopłytkowość <40 000/ul
- nie poddające się leczeniu ciśnienie tętnicze skurczowe >185 mmHg i/lub rozkurczowe >110 mmHg
- nieznany czas wystąpienia objawów
Leczenie ostrego udaru krwotocznego
Krwotok wewnątrzczaszkowy
- Zasadniczo obniżenie ciśnienia skurczowego krwi do wartości około 140 mmHg, a nawet niższych, zmniejsza rozległość krwawienia i częstość krwawień wtórnych
- ponieważ w warunkach przedklinicznych nie można odróżnić niedokrwienia od krwotoku, tolerowana wartość wynosi około 160 mmHg
- W zależności od przebiegu choroby, w ramach hospitalizacji mogą być wymagane:
- założenie zewnętrznego systemu drenażu płynu mózgowo–rdzeniowego
- mikrochirurgiczne usunięcie krwiaka
- intensywna terapia mająca na celu ochronę neurologiczną i obniżenie ciśnienia w mózgu
Krwotok podpajęczynówkowy (subarachnoid hemorrhage – SAH)
- SAH w 85% przypadków jest spowodowany pęknięciem tętniaka i eliminuje się go za pomocą wprowadzenia cewnika (embolizacja) lub metodą operacyjną (zaklipsowanie)
- Dalsze działania w ramach intensywnej terapii to leczenie ograniczające skurcz naczyń lub obniżające ciśnienie śródczaszkowe, a także założenie drenażu płynu mózgowo–rdzeniowego
Dalsze postępowanie w ostrej fazie
Fizjoterapia
- Wszyscy pacjenci po udarze powinni rozpocząć mobilizację (aktywność poza łóżkiem) w ciągu 48 godzin od wystąpienia udaru:
- optymalny czas trwania: 30–60 min dziennie, przez 5–7 dni w tygodniu
Ergoterapia
- Poprzez wczesną, ukierunkowaną ergoterapię (terapia przez pracę, wykonywanie czynności), należy jak najwcześniej korygować między innymi np. deficyty pracy kończyn górnych, w tym drobne zaburzenia motoryki dłoni
Logopedia
- Zalecana jest wczesna ocena logopedyczna w celu wykrycia i leczenia zaburzeń mowy
Profilaktyka wtórna
Leczenie przeciwzakrzepowe
Leki przeciwpłytkowe
- Każdy chory po udarze niedokrwiennym/TIA, bez ryzyka zatorowości sercowopochodnej i nieprzyjmujący antykoagulantów z innych wskazań, powinien przewlekle przyjmować lek przeciwpłytkowy
- Leczenie przeciwpłytkowe należy wdrożyć już w ostrej fazie udaru niedokrwiennego - ASA lub klopidogrel
- kwas acetylosalicylowy poczatkowo 150-300 mg/d, poźniej 75-300 mg/d
- klopidogrel 75mg/d w razie nietolerancji ASA
- Podwójną terapię przeciwpłytkową (dual antiplatelet therapy – DAPT) należy proponować:14
- pacjentom z dużym ryzykiem wczesnego nawrotu udaru (zmiany miażdżycowe w dużych naczyniach) lub pacjentów po TIA z dużym ryzykiem udaru
- kwas acetylosalicylowy i klopidogrel przez 21 dni
- kwas acetylosalicylowy i tikagrelor 180 mg/d w 1. dniu i następnie 90 mg/d przez 30 dni
- pacjentom z dużym ryzykiem wczesnego nawrotu udaru (zmiany miażdżycowe w dużych naczyniach) lub pacjentów po TIA z dużym ryzykiem udaru
- Czas rozpoczęcia przyjmowania leków przeciwpłytkowych
- nie należy rozpoczynać leczenia, dopóki nie zostanie wykluczony krwotok wewnątrzczaszkowy
- jak najwcześniej po udarze niedokrwiennym lub TIA, nawet jeśli przyczyna niedokrwienia nie została jeszcze ustalona
- Pacjenci po udarze przyjmujący lek przeciwpłytkowy lub antykoagulant, nie powinni go odstawiać prze zabiegami stomatologicznymi
Doustne leki przeciwzakrzepowe
- W przypadku udaru kardiogennego (migotanie przedsionków, przetrwały otwór owalny, sztuczna zastawka, wypadanie płatka zastawki mitralnej, tętniak lewej komory) wskazane jest przewlekłe przyjmowanie doustnego antykoagulantu
- szczegóły dotyczące terapii z zastosowaniem antagonistów witaminy K (vitamin K antagonists – VKA) lub doustnych leków przeciwkrzepliwych niebędących antagonistami witaminy K (non–vitamin K antagonist oral anticoagulants – NOAC), znajdują się w artykule: Leki przeciwzakrzepowe
- leczenie należy rozpocząć:
- niezwłocznie w przypadku TIA
- udar lekki – po 3–5 dniach, udar umiarkowany – po 5–7 dniach, udar ciężki – po 14 dniach
- decyzja o wyborze grupy substancji podejmowana jest wspólnie z pacjentem po ocenie chorób współistniejących, stosowanych leków i jego preferencji finansowych
- Pacjenci po udarze przyjmujący lek przeciwpłytkowy lub antykoagulant, nie powinni go odstawiać prze zabiegami stomatologicznymi
Pozostała farmakoterapia
Hipercholesterolemia
- Prowadzonego przed udarem leczenia statynami nie powinno się przerywać w ostrej fazie choroby; jeśli poziom lipidów był dobrze kontrolowany nie należy także zmieniać terapii
- Pacjentom po udarze należy zlecić profilaktykę wtórną z zastosowaniem statyn - należy ich poinformować o efekcie ochronnym statyn – w największym badaniu w tym zakresie bezwzględna redukcja ponownego udaru w ciągu 4,9 roku wyniosła 2,2%, bez istotnego wpływu na śmiertelność
- Docelowe stężenie LDL powinno wynosić <1,4 mmol/l (55mg/dl)
- Preferowana atorwastatyna w dawce 80mg
Nadciśnienie tętnicze
- Pacjenci z nadciśnieniem tętniczym po udarze, powinni przyjmować na stałe leki obniżające ciśnienie tętnicze krwi
- ciśnienie należy obniżyć do wartości poniżej 140/90 mmHg, a następnie powoli poniżej 130/80 mmHg, pod warunkiem dobrej tolerancji; u starszych pacjentów mniej intensywnie.15
- należy unikać wartości poniżej 120/70 mmHg, ale ciśnienie skurczowe powinno być utrzymywane <125 mmHg
- Jeśli to możliwe, leczenie powinno polegać na stosowaniu tiazydopodobnego leku moczopędnego – chlortalidonu lub indapamidu lub blokera receptora AT1 angiotensyny II (sartan) lub inhibitora konwertazy angiotensyny (angiotensin converting enzyme inhibitor – ACEI)
- do podstawowych połączeń dwulekowych należą15:
- ACEI + dihydropirydynowy antagonista wapnia
- ACEI + diuretyk tiazydopodobny/tiazydowy
- sartan + diuretyk tiazydopodobny/tiazydowy
- sartan + dihydropirydynowy antagonista wapnia.
- do podstawowych połączeń dwulekowych należą15:
- Czas rozpoczęcia leczenia
- przyjmowanie leków obniżających ciśnienie można rozpocząć w pierwszych dniach po wystąpieniu objawów udaru
Cukrzyca
- Pacjentom z cukrzycą i po udarze należy dążyć do jak najlepszej optymalnizacji leczenia cukrzycy zgodnie z obowiązującymi wytycznymi
- U pacjentów w zaawansowanym wieku, z czasem przeżycia krótszym niż 10 lat oraz po przebytym udarze mózgu - mniej restrykcyjne kryteria wyrównania glikemii, tj. HbA1c 8,0–8,5%
Terapia hormonalna
- Po udarze należy przerwać stosowanie hormonalnej terapii zastępczej (HTZ), jeśli jest stosowana
- Kobietom w okresie postmenopauzy, które chcą rozpocząć HTZ lub kontynuować ją w celu złagodzenia objawów menopauzy, należy przedstawić stosunek ryzyka do korzyści, biorąc pod uwagę ich oczekiwania i preferencje
Diagnostyka i leczenie zespołu obturacyjnego bezdechu sennego (obstructive sleep apnea syndrome – OSAS)
- Po udarze lub TIA, przy podejrzeniu OSAS, pacjenta należy skierować na dalszą diagnostykę
- Przy OSAS należy unikać spożywania alkoholu wieczorem oraz stosowania leków nasennych i uspokajających, a w razie potrzeby należy podjąć próbę redukcji masy ciała
- Metoda wspomagania oddychania w leczeniu bezdechu sennego (continuous positive airway pressure – CPAP) i aparat wysuwający żuchwę są metodami pierwszego wyboru
Postępowanie interwencyjne/chirurgiczne
Zwężenia tętnic pozaczaszkowe i śródczaszkowe
- Diagnostyka i leczenie zwężeń naczyń pozaczaszkowych znajduje się w artykule: Zwężenie tętnicy szyjnej
- Pacjenci ze zwężeniami śródczaszkowymi na ogół przyjmują leki przeciwpłykowe, a w przypadku nawracających objawów lub nawrotowych udarów mózgu w indywidualnych przypadkach można rozważyć implantację stentu
Przetrwały otwór owalny (patent foramen ovale – PFO)
- Pacjentom poniżej 60. roku życia z PFO i brakiem możliwości wyjaśnienia alternatywnej etiologii niedokrwienia mózgu mimo przeprowadzonej wielokierunkowej diagnostyki, należy zaproponować interwencyjne zamknięcie otworu, jeśli występuje co najmniej umiarkowany przeciek i prawdopodobieństwo przemieszczenia materiału zatorowego lub tętniak przegrody międzyprzedsionkowej
Zmiana stylu życia
- Mimo, że istnieje niewiele dowodów na skuteczność zmian stylu życia w profilaktyce wtórnej w porównaniu do profilaktyki pierwotnej, można przyjąć, że są one równie ważne
- Szczegółowe informacje na temat profilaktyki chorób układu sercowo naczyniowego w artykułach:
Rehabilitacja w ramach opieki lekarza rodzinnego
- Ogólne zasady rehabilitacji w szpitalu i poza nim – patrz także: Rekonwalescencja po udarze
- Po leczeniu stanu ostrego (faza A) następuje wczesna rehabilitacja (faza B) i dalsza rehabilitacja neurologiczna (faza C), które odbywają się w warunkach szpitalnych, ale leczenie uzupełniające może odbywać się zarówno w ramach hospitalizacji, jak i w warunkach ambulatoryjnych
- Lekarze rodzinni/POZ opiekują się pacjentami we wszystkich fazach po udarze, ponieważ nie każdy pacjent podlega hospitalizacji, a tylko część z nich korzysta z rehabilitacji
Cele i planowanie
- Sukces zależy również od tego, w jakim stopniu pacjenci współdecydują o celu rehabilitacji
- Cele powinny być zatem opracowane wspólnie z pacjentem, z uwzględnieniem składowych takich jak zaangażowanie i aktywność pacjenta oraz jego indywidualne możliwości
- pacjentów należy wspierać w określaniu ich osobistych celów terapii
- pacjenci, ich środowisko społeczne i zespół rehabilitacyjny, powinni mieć bieżącą wiedzę na temat wyznaczonych celów rehabilitacyjnych
- cele powinny być regularnie weryfikowane i w razie potrzeby korygowane
- Decyzja o wyborze i zaleceniu oraz przeprowadzeniu rehabilitacji powinna być podjęta na podstawie ustandaryzowanych procedur oceny
- w przypadku opieki ambulatoryjnej, podmioty prowadzące rehabilitację powinny przeprowadzać standardowe oceny i udostępniać ich wyniki lekarzom rodzinnym w formie informacji zwrotnej
- lekarze rodzinni mogą przeprowadzić powszechną i nieskomplikowaną ocenę w skali Barthel, która jednak tylko w niewielkim stopniu ocenia czynności złożone
Elementy terapii
- Elementy terapii obejmują ergoterapię, terapię fizykalną (fizjoterapię) oraz terapię głosową, języka i mowy (logopedię)
Neuropsychologia
- W przypadku konieczności diagnostyki i wsparcia psychologicznego, pacjenta należy skierować do poradni specjalistycznej
Przebieg, powikłania i rokowanie
Powikłania
- Informacje o najczęstszych powikłaniach i ich leczeniu można znaleźć w artykule: Rekonwalescencja po udarze
Przebieg i rokowanie
- Ryzyko zgonu z powodu udaru spadło w krajach rozwiniętych prawie o połowę, a wskaźniki przeżycia wynoszą:
- 93% po 30 dniach
- 75–93% po 1 roku
- 55% po 5 latach
- Rokowanie w przypadku udarów krwotocznych jest gorsze niż w przypadku udarów niedokrwiennych
- wśród udarów niedokrwiennych najgorsze rokowanie mają udary sercowo–zatorowe
- 35% osób dotkniętych udarem jest w pierwszych miesiącach uzależnionych od opieki pielęgniarskiej.
- U 40–50% pacjentów występuje przewlekła, umiarkowana lub ciężka niepełnosprawność
- Czynniki predykcyjne dobrego wyniku leczenia to:
- przyjęcie do oddziału udarowego
- krótki czas między wystąpieniem objawów a rozpoczęciem leczenia
- młody wiek
- mały obszar udaru
- dobry stan we wczesnym okresie po udarze (sprawność mowy, siła mięśniowa kończyn górnych, zdolność chodzenia)
- przestrzeganie schematu leczenia
- samodzielność przed udarem
- aktywność zawodowa
- pomoc ze strony członków rodziny
- Nie należy lekceważyć znaczenia motywacji: im bardziej aktywny udział pacjenta w leczeniu i im większy wysiłek, tym większe postępy
Dalsze postępowanie
- Elementy składowe opieki:
- ocena przebiegu neurologicznego, neuropsychologicznego i psychologicznego
- kontrola czynników ryzyka
- dostosowanie leczenia farmakologicznego i zachowawczego, ocena przestrzegania schematu leczenia
- ocena zapotrzebowania na wyroby medyczne, rehabilitację, opiekę, a w razie potrzeby odpowiednie wsparcie
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
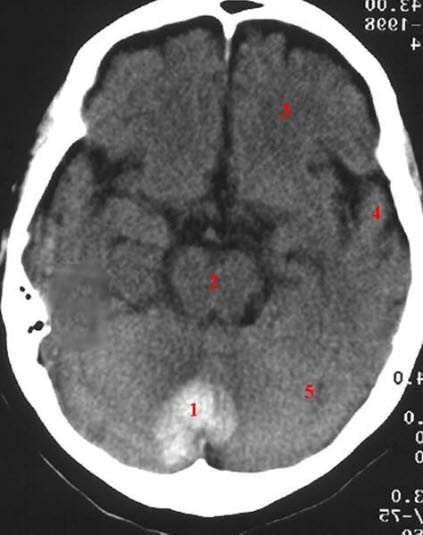
Krwiak w móżdżku, TK
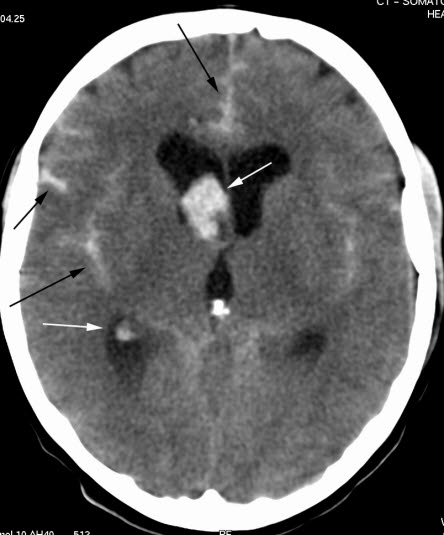
Krwotok podpajęczynówkowy (TK)
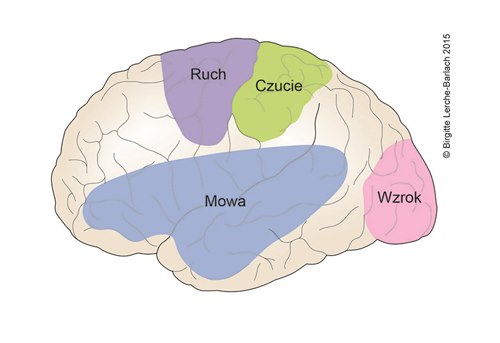
Anatomia mózgu - czynnościowa
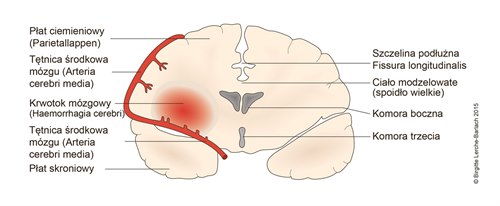
Krwotok mózgowy
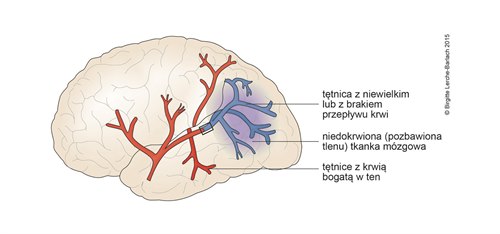
Udar
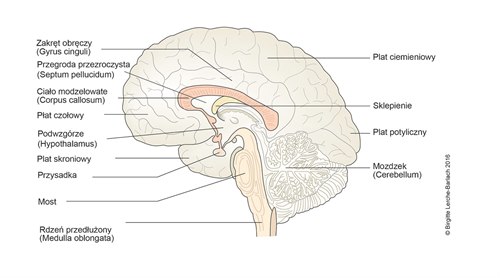
Anatomia mózgu - przekrój podłużny przyśrodkowy
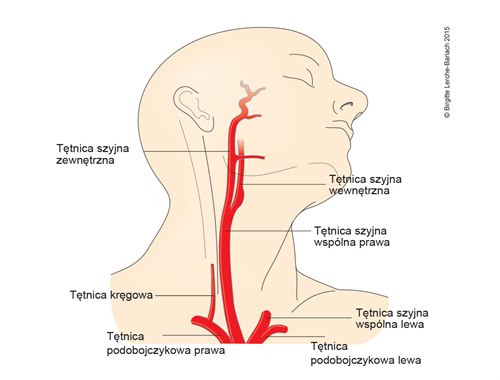
Tętnica szyjna i kręgowa
Źródła
Wytyczne
- Fonseca A.C., Merwick A., Dennis M., et al. Wytyczne European Stroke Organisation dotyczące postępowania w przypadkach przemijającego napadu niedokrwienia mózgu. Tłumaczenie wybranych fragmentów artykułu: European Stroke Organisation (ESO) guidelines on management of transient ischaemic attack. https://www.mp.pl/neurologia/wytyczne/287255,wytyczne-european-stroke-organisation-dotyczace-postepowania-w-przypadkach-przemijajacego-napadu-niedokrwienia-mozgu (dostęp 30.12.2024)
- Błażejewska-Hyżorek B., Czernuszenko A., Członkowska A., et al. Wytyczne postępowania w udarze mózgu. Polski Przeglad Neurologiczny 2019, Suplement A (15): A1-A155.
Piśmiennictwo
- Litwin T., Członkowska A. Udary mózgu – wprowadzenie, podyplomie.pl, dostęp 12.12.2023.
- Centrala Narodowego Funduszu Zdrowia. NFZ o zdrowiu. Udar niedokrwienny mózgu, ezdrowie.gov.pl, dostęp 12.12.2023.
- Luengo-Fernandez R., Violato M., Candio P., et al. Economic burden of stroke across Europe: A population–based cost analysis. Eur Stroke J 2020, 5: 17-25. doi:10.1177/2396987319883160, DOI
- Diener H.C., Grond M. Embolic Stroke of Undetermined Source. Cardiovasc 2018, 18: 38-40, doi:10.1007/s15027-018-1405-0, DOI
- Heiss W. The Pathophysiology of Ischemic Stroke Studied by Radionuclide Imaging. J Neurol Neuromedicine 2016,; 1: 22-8, www.jneurology.com
- Kuriakose D., Xiao Z.. Pathophysiology and Treatment of Stroke: Present Status and Future Perspectives. Int J Mol Sci 2020, 21: 7609. doi:10.3390/ijms21207609, DOI
- Boehme A., Esenwa C., Elkind M. Stroke Risk Factors, Genetics, and Prevention. Circ Res 2017, 120: 472-95, doi:10.1161/CIRCRESAHA.116.308398, DOI
- Lakatos L., Christ M., Müller M., et al. „Stroke mimics“ – Differenzialdiagnose des Schlaganfalls in der Notfallmedizin, Notfall Rettungsmed 2021, 24: 990-6, doi:10.1007/s10049-021-00877-x, DOI
- Stroke Unit Trialists' Collaboration. Organised inpatient (stroke unit) care for stroke. Cochrane Database Syst Rev., wrzesień 2013, 11;9:CD000197, pubmed.ncbi.nlm.nih.gov
- Berkhemer O.A., Fransen P.S.S., van den Berg L.A., et al. A randomized trial of intraarterial treatment for acute ischemic stroke, N Engl J Med 2014, doi:10.1056/NEJMoa1411587, DOI
- Goyal M., Demchuk A.M., Menon B.K., et al for the ESCAPE Trial Investigators. Randomized assessment of rapid endovascular treatment of ischemic stroke. N Engl J Med 2015, doi:10.1056/NEJMoa1414905, DOI
- Campbell B.C.V., Mitchell P.J., Kleinig T.J., et al for the EXTEND-IA Investigators. Endovascular therapy for ischemic stroke with perfusion-imaging selection. N Engl J Med 2015, doi:10.1056/NEJMoa1414792, DOI
- Jovin T.G., Chamorro A., Cobo E., et al. Thrombectomy within 8 Hours after Symptom Onset in Ischemic Stroke. N Engl J Med 2015, doi:DOI: 10.1056/NEJMoa1503780, DOI
- Ge F., Lin H., Liu Y. et al. Dual antiplatelet therapy after stroke or transient ischaemic attack – how long to treat? The duration of aspirin plus clopidogrel in stroke or transient ischaemic attack: a systematic review and meta-analysis Eur J Neurol. 2016, 23: 1051-7, pubmed.ncbi.nlm.nih.gov
- Tykarski A., Filipiak K.J., Januszewicz A et al. Zasady postępowania w nadciśnieniu tętniczym – 2019 rok. Wytyczne Polskiego Towarzystwa Nadciśnienia Tętniczego. Nadciśnienie Tętnicze w Praktyce 2019, 1(5): 1-86.
- Banach M., Burchardt P., Chlebus K., et al. Wytyczne TpL/KLRWP/PTK/PTDL/PTD/PTNT diagnostyki i leczenia zaburzeń lipidowych w Polsce 2021, Nadciśnienie Tętnicze w Praktyce 2021, 7: 113-222, www.nadcisnienietetnicze.pl
Opracowanie
- Natalia Jagiełła, (redaktor)
- Tomasz Tomasik (redaktor)
- Adam Windak (redaktor)
- Michael Handke (recenzent/redaktor)
