- Definicja: Zespół jednostronnego zwężenia źrenicy (miosis), opadnięcia powieki i zapadnięcie gałki ocznej do oczodołu (enophthalmus) oraz ewentualnie zmniejszonego wydzielania potu, wynikający ze zmian w ośrodku w pniu mózgualbo dróg współczulnych prowadzących unerwienie do oka.
- Epidemiologia: Rzadko występujący zespół.
- Objawy: Opadnięcie powieki z możliwym upośledzeniem widzenia, zwężenie źrenicy, zapadnięcie gałki ocznej do oczodołu (enophthalmus); inne objawy jako wskazanie etiologii (np. ból gardła, kaszel, ogniskowe ubytki neurologiczne) oraz ewentualnie hipohydroza/anhydroza.
- Badanie fizykalne: Opadnięcie powieki, mioza, zapadnięcie gałki ocznej do oczodołu (enophthalmus).
- Diagnostyka: Obrazowanie OUN (TK/MRI), obrazowanie naczyń (USG duplex), RTG klatki piersiowej.
- Leczenie: W zależności od przyczyny.
Informacje ogólne
Definicja
- Zespół Hornera to zazwyczaj jednostronne zwężenie źrenic, będące wynikiem uszkodzenia pnia mózgu lub unerwienia współczulnego biegnącego do narządu wzroku z OUN.
- Zespół neurologiczny z typową triadą:
- mioza (zwężenie źrenicy)
- ptoza (opadająca powieka)
- enophthalmos (zapadnięcie gałki ocznej do oczodołu)
- W zależności od lokalizacji uszkodzenia, ewentualnie dodatkowo hipohydroza/anhydroza zajętej połowy twarzy, czyli upośledzenie wydzielania potu.
- Leczenie zależy od przyczyny i lokalizacji uszkodzenia.
Epidemiologia
- Rzadko występujący zespół
Etiologia i patogeneza
- Przyczyny
- uraz (np. urazy pnia współczulnego lub zwoju gwiaździstego).
- stany zapalne (np. korzeni C8/Th1)
- nowotwory złośliwe szyi lub szczytu płuc (guz Pancoasta)
- zespoły ucisku na rdzeń kręgowy (np. jamistość rdzenia)
- rozwarstwienie tętnicy szyjnej wewnętrznej
- udar mózgu i TIA (np. zespół Wallenberga; zawał podwzgórza)
- zespół Wallenberga (uszkodzenie rdzenia przedłużonego na skutek zamknięcia przepływu w tętnicy móżdżkowej tylnej dolnej)
- po tej samej stronie: deficyty nerwów czaszkowych V, IX, X; zespół Hornera, zaburzenia czucia bólu i temperatury na twarzy, porażenie zwieraczy gardła
- po stronie przeciwnej: zaburzenia czucia bólu i temperatury na kończynach i tułowiu
- zespół Wallenberga (uszkodzenie rdzenia przedłużonego na skutek zamknięcia przepływu w tętnicy móżdżkowej tylnej dolnej)
- autonomiczna neuropatia cukrzycowa
- amyloidoza
- choroba Fabry'ego
- rzadkie neuropatie dziedziczne
- Rozróżnia się różne przyczyny w zależności od lokalizacji uszkodzenia od OUN, przez współczulny układ nerwowy i włókna nerwowe w oku1.
- Uszkodzenie ośrodkowe: niedokrwienie pnia mózgu (zespół boczny opuszki Wallenberga), zawały i krwotoki mózgu, stwardnienie rozsiane, urazy (od podwzgórza do rdzenia kręgowego)
- Uszkodzenie przedzwojowe
- uszkodzenie 2. neuronu (rdzeń kręgowy C8-Th2)
- np. jamistość rdzenia
- Uszkodzenia zwojowe/zazwojowe
- Uszkodzenie zwoju gwiaździstego
- Zespół Hornera z hipohydrozą górnej połowy ciała
- Zmiany zwoju szyjnego górnego
- Zespół Hornera z hipohydrozą połowy twarzy
- Zmiany zaoczodołowe
- Zespół Hornera z ewent. hipohydrozą czoła
- Uszkodzenie zwoju gwiaździstego
- Klasyczna triada (w wyniku nieprawidłowej czynności):
- Mioza (upośledzone działania m. rozwieracza źrenicy) na skutek tego obserwuje się nierówne źrenice- anizokoria
- Ptoza (porażony m. tarczkowy górny i dolny unerwione współczulnie)
- Zapadniecie gałki ocznej do oczodołu (m. oczodołowy), czasami opisywany jest raczej jako objaw pozorny wynikający ze zwężenia źrenicy
Inne objawy: powolne rozszerzanie źrenicy, różnobarwność tęczówek, pozorny wytrzeszcz, obniżenie ciśnienia w gałce ocznej
ICD-10
- G90.2: Zespół Hornera
Diagnostyka
Kryteria diagnostyczne
- Zespół objawów składający się z opadnięcia powieki, miozy, zapadnięcia gałki ocznej w oczodole oraz ewentualnych zaburzeń wydzielania potu po stronie dotkniętej zmianami
Diagnostyka różnicowa
- Fizjologiczna anizokoria (u ok. 20% populacji)
- Działania niepożądane leków (np. opiaty)
- Jednostronne stosowanie środków mydriatycznych
- Porażenie nerwu okoruchowego (rozszerzenie źrenicy po strony przeciwnej)
- Jaskra
Wywiad lekarski
- Występowanie objawów w czasie
- początek (ostry/podostry/przewlekły)
- progresja objawów
- Jeśli początek jest niejasny, uwzględnij również starsze zdjęcia pacjenta.
- Uraz lub przebyta operacja w okolicy szyi2
- Objawy towarzyszące
- inne ubytki neurologiczne (np. niedowłady, zaburzenia czucia)
- jako cecha udaru i TIA
- kaszel, krwioplucie, objawy B
- jako cecha guza Pancoasta
- jednostronny ból w okolicy szyi
- jako cecha rozwarstwienia tętnicy szyjnej wewnętrznej
- inne ubytki neurologiczne (np. niedowłady, zaburzenia czucia)
- Niekiedy jako przypadkowe znalezisko
Badanie przedmiotowe
- Ogólne badanie przedmiotowe
- Badanie neurologiczne
- opadnięcie powieki
- głębiej osadzona powieka
- mioza
- zwężenie źrenicy
- zapadnięcie gałki ocznej w oczodole
- gałka oczna położona głębiej w oczodole
- często niezbyt wyraźne lub pozorne
- hipohydroza/anhydroza
- zmniejszone wydzielanie potu w obszarze dotkniętym chorobą
- zespół Wallenberga (uszkodzenie rdzenia przedłużonego)
- po tej samej stronie: deficyty nerwów czaszkowych V, IX, X; zespół Hornera, hemiataksja
- po stronie przeciwnej: dysocjacyjne zaburzenia czucia dotyczące bólu i temperatury
- opadnięcie powieki
- W przypadku zmian wczesnodziecięcych lub wrodzonych ewent. heterochromia tęczówki
- Unerwienie współczulne odpowiada za pigmentację tęczówek.
Badania dodatkowe
- Postępowanie diagnostyczne
- bolesny zespół Hornera o ostrym początku: wykluczenie rozwarstwienia tętnicy szyjnej wewnętrznej
- Diagnostyka uzależniona od przypuszczalnej przyczyny
- udar mózgu i TIA: badania obrazowe mózgu
- rozwarstwienie tętnicy szyjnej wewnętrznej: badania nerwów i naczyń (np. USG duplex)
- guz Pancoasta: RTG klatki piersiowej, diagnostyka obrazowa klatki piersiowej
- Diagnostyka okulistyczna3
- test z kokainą lub apraklonidyną
- różnicowanie od fizjologicznej anizokorii
- w zespole Hornera brak poszerzenia po 60 min.
- test z hydroksyamfetaminą
- Hydroksyamfetamina pozwala na odróżnienie uszkodzenia pierwszego i drugiego neuronu drogi współczulnej od uszkodzenia neuronu trzeciego, natomiast kokaina — neuronu pierwszego od dwóch pozostałych4.
- test z kokainą lub apraklonidyną
Wskazania do skierowania do specjalisty
- Pacjenci z zespołem Hornera powinni być skierowani do neurologa.
- W przypadku ostrych objawów należy niezwłocznie przeprowadzić konsultację neurologiczną w warunkach izby przyjęć szpitala.
Leczenie
- Leczenie choroby podstawowej, jeśli jest znana
- Fizjologiczna anizokoria: bez dalszych działań
Przebieg, powikłania i rokowanie
- W zależności od choroby podstawowej, przyczyny i stopnia uszkodzenia
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
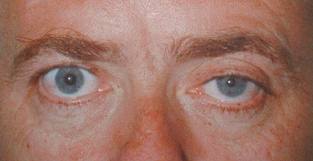
Zespół Hornera (źródło: domena publiczna: www.physio-pedia.com)
Źródła
Piśmiennictwo
- Lyrer PA, Brandt T, Metso TM, Metso AJ, Kloss M, Debette S, et al. Clinical import of Horner syndrome in internal carotid and vertebral artery dissection. Neurology 2014 May 6. 82(18):1653-9. www.ncbi.nlm.nih.gov
- Allen AY, Meyer DR. Neck procedures resulting in Horner syndrome. Ophthal Plast Reconstr Surg. 2009 Jan-Feb. 25(1):16-8. www.ncbi.nlm.nih.gov
- Chen PL, Chen JT, Lu DW, et al. Comparing efficacies of 0.5% apraclonidine with 4% cocaine in the diagnosis of horner syndrome in pediatric patients. J Ocul Pharmacol Ther 2006; 22: 182. PubMed
- Mariańska K, Kaszewicz M. Kliniczna ocena układu autonomicznego. Polski Przegląd Neurologiczny, 2008; 4(2):51-57. ( dostęp 26.02.2024) journals.viamedica.pl
Autorzy
- Anna Kamieńska, lekarz, specjalista medycyny rodzinnej, Uniwersytet Medyczny w Białymstoku (recenzent)
- Sławomir Chlabicz, Prof. dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Medyczny w Białymstoku (redaktor)
- Jonas Klaus, lekarz w trakcie specjalizacji, neurologia, Fryburg Bryzgowijski
