Streszczenie
- Definicja: Deformacja z bocznym skrzywieniem palucha i przyśrodkowym skrzywieniem pierwszej kości śródstopia.
- Epidemiologia: Powszechna nieprawidłowość obserwowana znacznie częściej u kobiet niż u mężczyzn.
- Objawy: Ból i tkliwość w stawach palucha, w szczególności śródstopno-paliczkowym, a także trudności w chodzeniu.
- Badanie: Część dystalna dużego palca dotyka lub krzyżuje się z 2. palcem. Głowy kości śródstopia są często powiększone wskutek egzostozy przyśrodkowej, a pokrywająca je skóra jest zaczerwieniona, stwardniała i wrażliwa na ucisk.
- Diagnostyka: Badanie rentgenowskie.
- Leczenie: Leczenie zachowawcze łagodzi objawy, ale nie cofa deformacji - w przypadku nasilonych objawów leczeniem z wyboru jest postępowanie chirurgiczne.
Informacje ogólne
Definicja
- Synonim: Halluks.
- Deformacja stawu śródstopno - paliczkowego palucha powodująca jego nieprawidłowe ustawienie1:
- odchylenie boczne (odwodzenie) i koślawość rotacji palucha oraz
- przywodzenie, rotacja szpotawości i podwichnięcie 1. stawu śródstopno-paliczkowego.
Epidemiologia
- Najczęściej występująca deformacja przodostopia.2
- Występuje na całym świecie3:
- odsetek w przedziale wiekowym 18–65 lat wynosi 23%
- odsetek w przedziale wiekowym >65 lat wynosi 35%.
- Choroba znacznie częściej dotyka kobiet4:
- wynika to z bardziej elastycznych tkanek miękkich i ogólnoustrojowego osłabienia więzadeł
- noszenie ciasnych butów na wysokim obcasie także przyczynia się do rozwoju choroby.
- Predyspozycje rodzinne.
Etiologia i patogeneza
- Zaburzenie równowagi między wewnętrznymi i zewnętrznymi grupami mięśni stopy oraz strukturami więzadłowymi.2
- Progresja zmian w efekcie noszenia nieodpowiedniego obuwia.
- Paluch koślawy może być następstwem zapalenia stawów, urazu lub chorób neuropatycznych.
Patogeneza
- Duży palec u stopy jest zwykle koślawy (15–20 stopni), a ścięgna prostowników i zginaczy przebiegają bocznie w stosunku do osi palca:
- kompensacja ze strony innych mięśni stopy i struktur więzadłowych, a także konfiguracja szkieletu stopy tak, aby zapewnić ogólną równowagę sił i stabilną pozycję lekkiej koślawości2:
- zaburzenie równowagi powyższych mechanizmów, np. wskutek noszenia ciasnego obuwia i/lub na wysokim obcasie.
- kompensacja ze strony innych mięśni stopy i struktur więzadłowych, a także konfiguracja szkieletu stopy tak, aby zapewnić ogólną równowagę sił i stabilną pozycję lekkiej koślawości2:
- Koślawa pozycja powyżej 20 stopni zwiększa boczne przesunięcie ścięgien:
- w skutek naciągania się ścięgien pozycja koślawa stale się pogłębia.
- Konsekwencje narastającego koślawienia palucha2:
- głowa pierwszej kości śródstopia pod naciskiem przesuwa się do środka:
- ucisk butów prowadzi do przewlekłego podrażnienia kaletki przyśrodkowej głowy kości śródstopia
- z czasem tworzy się egzostoza, która dodatkowo pogłębia problemy z uciskiem
- boczne przemieszczenie dużego palca wpływa również na palce sąsiednie:
- możliwe tworzenie się wtórnie palców młotkowatych lub szponiastych
- przeniesiona metatarsalgia:
- dodatkowe obciążenie głów kości śródstopia 2. i 4. podczas przechylania stopy.
- głowa pierwszej kości śródstopia pod naciskiem przesuwa się do środka:
Czynniki predysponujące
- Wrodzone skrócenie pierwszej kości śródstopia.
- Choroby reumatologiczne.1
- Dna moczanowa.1
- Choroby tkanki łącznej, m.in. zespół Marfana lub zespół Ehlersa-Danlosa.1
- Choroby nerwowo-mięśniowe, takie jak dziecięce porażenie mózgowe lub stwardnienie rozsiane.
- Związek z innymi deformacjami stopy, np. wysokim podbiciem.5
- Predyspozycje rodzinne.6
ICD-10
- M20 Nabyte zniekształcenia palców rąk i stóp.
- M20.1 Paluch koślawy (nabyty).
Diagnostyka
Kryteria diagnostyczne
- Typowe objawy kliniczne z widocznym bocznym odchyleniem palucha.
Wywiad lekarski
- Ból i tkliwość nad stawem śródstopno-paliczkowym palucha, szczególnie po stronie przyśrodkowej.
- Dolegliwości podczas chodzenia.
- Pacjenci często zgłaszają, że trudno jest im dobrać odpowiednie obuwie.
Badanie fizykalne
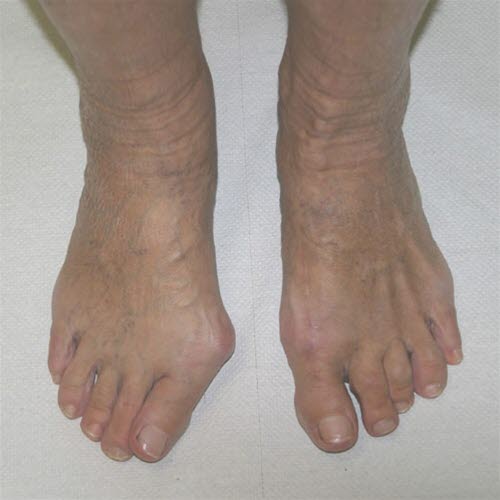
Paluch koślawy (hallux valgus) przed i po zabiegu chirurgicznym.
- Część dystalna dużego palca nakłada się lub krzyżuje z drugim palcem.
- Pseudoegzostoza przyśrodkowa na głowie pierwszej kości śródstopia.
- Zmiany skórne:
- skóra śródstopia w obrębie pierwszej kości często zaczerwieniona, hiperkeratotyczna, wrażliwa na ucisk
- możliwe miejscowe owrzodzenia.
- Ocena położenia łuku stopy i pięty.
- Badanie niewspółosiowości sąsiednich palców:
- palce młotkowate, szponiaste, palec jeździecki (digitus secundus superductus).
- Ocena zakresu ruchu stawu śródstopno-paliczkowego palucha z obustronnym porównaniem:
- metoda badania zakresu ruchu: dla zmian zwyrodnieniowych ograniczonych, zapalnych i przykurczów.
- Sporadycznie bolesne kaletki maziowe.
- Nieprawidłowe ułożenie odwracalne czy trwałe:
- do korekcji ręcznej.2
- Kontrola sąsiednich stawów:
- staw międzypaliczkowy dalszy pierwszy, staw śródstopno-paliczkowy 2.–5., staw stępowo-śródstopny
- ruchomość stawu skokowego górnego i dolnego.
- Tętno w stopach.
- Stan neurologiczny.
Diagnostyka specjalistyczna
- Badanie rentgenowskie przodostopia i śródstopia w płaszczyźnie przednio-tylnej i bocznej pod obciążeniem w pozycji stojącej:
- określenie następujących parametrów: kąt palucha koślawego
- określenie następujących parametrów: kąt zawarty pomiędzy kością śródstopia pierwszą i drugą (kąt 1/2)
- określenie następujących parametrów: pozycja głowy pierwszej kości śródstopia w stosunku do kości heterotopowej
- ocena następujących elementów: ocena budowy pierwszego stawu śródstopno-paliczkowego
- ocena następujących elementów: stopień zaawansowania zmian zwyrodnieniowych
- ocena następujących elementów: szpotawość śródstopia wrodzona.
Wskazania do skierowania do specjalisty
- Utrzymujące się bóle pomimo postępowania zachowawczego.
Lista kontrolna dotycząca skierowania
Wcześniejsze choroby stopy i przodostopia
- Cel skierowania
- Diagnostyka? Leczenie zachowawcze (środki ortopedyczne)? Leczenie chirurgiczne?
- Wywiad lekarski
- Początek dolegliwości ze strony stóp? Uraz? Przeciążenie? Rozwój objawów?
- Jakie dolegliwości: Ból? Ból spoczynkowy? Ból odczuwalny w nocy? Ból startowy? Problemy z chodzeniem? Nierównomierne zużycie podeszew butów?
- Wcześniejsze próby leczenia?
- Inne istotne choroby?
- Regularnie przyjmowane leki?
- Utrata sprawności? Niezdolność do pracy?
- Badanie fizykalne
- Stan miejscowy: Nieprawidłowe ułożenie? Obrzęk? Zmiany skórne, przebarwienia? Tkliwość miejscowa i wysoka temperatura? Ból podczas palpacji? Tętno obwodowe? Ruchomość? Wyniki prób izometrycznych?
- Badania uzupełniające
- Obrzęk? Wzrost temperatury miejscowo? Neuropatia? Deformacja stopy? Owrzodzenia stóp?
- Badanie rentgenowskie? Przed zabiegiem chirurgicznym należy wykonać badanie rentgenowskie. Inne badania obrazowe?
Leczenie
Cele leczenia
- Ograniczenie bólu.
- Korekcja niewspółosiowości.
- Przywrócenie sprawności.
Ogólne informacje o leczeniu
- Leczenie zachowawcze:
- należy rozważyć w pierwszej kolejności w przypadku umiarkowanych deformacji i łagodnego nasilenia dolegliwości.
- Leczenie chirurgiczne:
- w przypadku występowania objawowego palucha koślawego zaleca się leczenie chirurgiczne w celu złagodzenia bólu, ponieważ daje lepszy efekt w porównaniu z wkładkami lub strategią wyczekującą
- korekta czysto kosmetyczna bez objawów nie ma uzasadnienia2
- po zabiegu chirurgicznym zalecane jest noszenie odpowiedniego obuwia
- nie ma zgody co do tego, który zabieg lub metoda leczenia uzupełniającego są najskuteczniejsze.
Leczenie zachowawcze
- Poradnictwo:
- informacje o możliwych sposobach leczenia i postępowaniu zachowawczym
- informacje o sporcie i optymalnym doborze obuwia (miękka cholewka, duży nosek).
- Leczenie farmakologiczne:
- niesteroidowe leki przeciwzapalne (NLPZ).
- Fizjoterapia:
- fizjoterapia, terapia manualna.
- Techniki ortopedyczne:
- rozpieracz palców
- podkładki pod palce
- wkładki wspierające kości śródstopia
- przetaczanie piłki w chorobie zwyrodnieniowej stawu śródstopno-paliczkowego palucha powodującej dolegliwości bólowe
- ortezy korekcyjne.
Leczenie farmakologiczne
- NLPZ doustnie lub w postaci miejscowego żelu.
Leczenie chirurgiczne
- Jeśli ból nie ustępuje, a leczenie zachowawcze nie przynosi rezultatów, przeprowadza się leczenie operacyjne.
- Paluch niekoniecznie musi powodować dolegliwości bólowe, ale objawowe deformacje palców (młotkowaty, szponiasty) spowodowane paluchem koślawym również mogą być wskazaniem do zabiegu chirurgicznego korygującego deformację.2
- Przeciwwskazania, w tym1:
- wyraźna choroba tętnic obwodowych
- ustąpienie objawów
- choroby współistniejące ze zwiększonym ryzykiem ze strony układu krążenia lub oddechowego:
- paluch koślawy nie jest chorobą zagrażającą życiu; ścisła ocena stosunku potencjalnych korzyści do ryzyka.
- Metoda:
- połączenie zabiegów na tkankach kości i miękkich tkankach okołostawowych
- dostępnych jest około 150 różnych metod operowania palucha koślawego2
- nie ma idealnej metody chirurgicznej ani wyraźnie preferowanych środków pooperacyjnych2
- wybór zabiegu jest ustalany indywidualnie w zależności od stopnia deformacji i doświadczenia chirurga2
- rozróżnia się:
- zabiegi chirurgiczne oszczędzające stawy – usuwanie egzostoz
- osteotomie korekcyjne
- połączone operacje resekcyjne: artroplastyka resekcyjna z interpozycją, artrodeza
- zwykle usuwa się egzostozę:
- także korekcyjna osteotomia pierwszej kości śródstopia lub plastyka tkanek miękkich ścięgien i torebki stawowej
- w przypadku znacznych deformacji lub niestabilności stawu stępowo-śródstopnego zwykle konieczna jest artrodeza stawu stępowo-śródstopnego
- po zabiegu chirurgicznym, w zależności od zastosowanej techniki operacyjnej, zakłada się obuwie ortopedyczne, ortezę lub obuwie odciążające z częściowym lub pełnym odciążeniem na około 6 tygodni.
- Wyniki:
- leczenie chirurgiczne zwykle przynosi dobre efekty:
- jednak u niektórych pacjentów po pewnym czasie dochodzi do nawrotu deformacji i powrotu dolegliwości
- w niektórych przypadkach potrzeba dużo czasu (miesięcy lub lat), aby poprawa była widoczna.
- w badaniach leczenie chirurgiczne skutkowało zmniejszeniem bólu i mniejszym ograniczeniem sprawności po 12 miesiącach w porównaniu do zastosowania ortezy lub braku leczenia7
- nie ma większych różnic między wskaźnikami powodzenia poszczególnych metod chirurgicznych.2
- leczenie chirurgiczne zwykle przynosi dobre efekty:
- Satysfakcja pacjenta:
- po operacji 85% pacjentów jest bardzo zadowolonych, a prawie 90% nie odczuwa bólu:
- 10% pacjentów było mniej zadowolonych z ograniczonych efektów i 5% pacjentów miało niezadowalające wyniki.2
- pacjenci muszą być świadomi, że koślawość rzędu 10–25 stopni jest prawidłowa, a ból i obrzęk pooperacyjny mogą ustąpić po kilku miesiącach8
- pacjenci powinni być przygotowani na to, że stopa nie zmieści się w ciaśniejsze buty nawet po zabiegu chirurgicznym.
- po operacji 85% pacjentów jest bardzo zadowolonych, a prawie 90% nie odczuwa bólu:
Postępowanie pooperacyjne
- Kontrolne badania rentgenowskie.
- Leczenie przeciwzakrzepowe zgodnie z wytycznymi:
- oprócz podstawowych środków niefarmakologicznych chorzy powinni otrzymać profilaktycznie heparynę drobnocząsteczkową w dawkach zależnych od stopniowej mobilizacji w celu zapobiegania ryzyku zakrzepicy żył głębokich.
- Niefarmakologiczne postępowanie profilaktyczne: elewacja kończyny, NLPZ, chłodne okłady miejscowo, drenaż limfatyczny.
- Bierne i czynne ćwiczenia ruchowe.
- Zazwyczaj ortezę należy nosić do 6 tygodni; w tym czasie pacjent powinien powstrzymać się od prowadzenia pojazdów.
- Nawet po korekcji chirurgicznej niezwykle ważny jest dobór odpowiedniego obuwia, aby zapobiec nawrotom.
Przebieg, powikłania i rokowanie
Przebieg
- Stopień deformacji nie koreluje z nasileniem objawów.
- Nawet w przypadku znacznych deformacji pacjenci mogą pozostać bezobjawowi.
Powikłania
- Infekcja.
- Problemy z gojeniem się ran.
- Zakrzepy/zator.
- Uszkodzenie nerwu/naczynia.
- Przewlekły zespół bólu regionalnego.
- Nawroty niewspółosiowości.
- Rzekoma choroba zwyrodnieniowa stawów.
- Martwica kości.
- Choroba zwyrodnieniowa stawów.
Rokowanie
- Rokowanie jest trudne do jednoznacznego określenia.
- U niektórych pacjentów choroba postępuje szybko i wywołuje znaczne dolegliwości, u innych przebiega bezobjawowo.
- Nieleczona deformacja zwykle postępuje, ale nie zawsze prowadzi do wystąpienia dolegliwości bólowych i poważnego stresu psychologicznego.
- Wczesna korekta stopy płasko-koślawej i stosowanie odpowiedniego obuwia może sprzyjać dalszej poprawie.
- Bardzo dobre wyniki zabiegu chirurgicznego u ponad 85% pacjentów.2
Informacje dla pacjentów
Edukacja pacjenta
- Noszenie odpowiedniego obuwia może mieć wpływ na przebieg choroby i nasilenie dolegliwości związanych z paluchem koślawym.
- Okres rekonwalescencji po zabiegu chirurgicznym często wynosi do 6 miesięcy.
- Pacjenci noszący ortezę powinni powstrzymać się od prowadzenia pojazdów.9
Materiały edukacyjne dla pacjentów
Ilustracje
Paluch koślawy (hallux valgus) przed i po zabiegu chirurgicznym.
Źródła
Piśmiennictwo
- Frank CJ. Hallux Valgus. Medscape, last updated Jul 18, 2016. emedicine.medscape.com
- Wülker N, Mittag F: The treatment of hallux valgus. Dtsch Arztebl Int 2012; 109(49): 857−68. DOI: 10.3238/arztebl.2012.0857 www.aerzteblatt.de
- Nix S, Smith M, Vicenzino B. Prevalence of hallux valgus in the general population: a systematic review and meta-analysis. J Foot Ankle Res 2010; 3: 21. www.ncbi.nlm.nih.gov
- Nguyen USDT, Hillstrom HJ, Li W. Factors Associated with Hallux Valgus in a Population-Based Study of Older Women and Men: the MOBILIZE Boston Study. Osteoarthritis Cartilage 2010; 18(1): 41. www.ncbi.nlm.nih.gov
- Nguyen US, Hillstrom HJ, Li W, et al. Factors associated with hallux valgus in a population based study of older women and men: the MOBILIZE Boston study. Osteoarthritis Cartilage 2010; 18: 41-6. PubMed
- Coughlin MJ, Jones CP. Hallux valgus: demographics, etiology, and radiographic assessment. Foot Ankle Int 2007; 28: 759-77. PubMed
- Torkki M, Malmivaara A, Seitsalo S, Hoikka V, Laippala P, Paavolainen P. Surgery vs orthosis vs watchful waiting for hallux valgus: a randomized controlled trial. JAMA 2001; 285: 2474-80. PubMed
- Buciuto R. Prospective Randomized Study of Chevron Osteotomy Versus Mitchell's Osteotomy in Hallux Valgus. Foot Ankle Int 2014; 35(12): 1268-76. PubMed
- Dammerer D et al. Effect of surgical shoes on brake response time after first metatarsal osteotomy—a prospective cohort study. J Orthop Surg Res 2016;11: 14; doi: 10.1186/s13018-016-0350-9 DOI
- Vanore, JV, Christensen, JC, Kravitz, SR, et al. Diagnosis and treatment of first metatarsophalangeal joint disorders. Section 1: Hallux valgus. J Foot Ankle Surg 2003; 42: 112. PubMed
Autorzy
- Natalia Jagiełła (recenzent)
- Adam Windak (redaktor)
- Lino Witte (recenzent/redaktor)
