Streszczenie
- Definicja: Osteoporotyczne złamanie kompresyjne kręgu to jego obniżenie, zapadnięcie i ucisk trzonu na podłożu osteoporozy.
- Częstość występowania: Częste schorzenie. Chorobowość wzrasta wraz z wiekiem; u kobiet w wieku 80 lat wynosi ok. 40%.
- Objawy: Ostry, nagły ból grzbietu, częściej u osób starszych.
- Badanie przedmiotowe: Najczęściej tkliwość w okolicy samoistnego złamania.
- Diagnostyka: Najważniejszymi metodami obrazowania są RTG, TK lub RM, stosownie do potrzeb.
- Leczenie: W zależności od nasilenia dolegliwości leczenie zachowawcze - odpoczynek w łóżku przez kilka dni, farmakoterapia lekami przeciwbólowymi lub leczenie chirurgiczne.
Informacje ogólne
Definicja
- Obniżenie, zapadnięcie, ucisk kręgu; częste powikłanie osteoporozy1
- Jest to bardzo powszechna choroba charakterystyczna dla wieku spodeszłego, mająca znaczący negatywny wpływ na funkcjonowanie i jakość życia pacjentów2.
- Choroba ma również negatywny wpływ na stan psychospołeczny i emocjonalny oraz towarzyszy jej uzasadniona obawa przed nawracającymi złamaniami3.
- Wszystko wskazuje na to, że tylko 1/3 wszystkich złamań kręgów jest rozpoznawana, ponieważ ból pleców zasadniczo uznaje się za część normalnego procesu zwyrodnieniowego stawów4.
Częstość występowania
- Współczynnik chorobowości
- Wiek
- chorobowość wzrasta wraz z wiekiem i u kobiet w wieku 80 lat wynosi 40%7.
- Tendencja
- wraz ze wzrostem odsetka osób starszych w społeczeństwie oczekuje się wzrostu zapadalności na złamania kompresyjne.
Etiologia i patogeneza
- Złamania kompresyjne kręgów są najczęściej spowodowane osteoporozą8, a wiele czynników ryzyka złamań jest identycznych jak dla osteoporozy.
- Złamania samoistne występują, gdy obciążenie górnej części tułowia (np. podczas nagłego skłonu) przekracza maksymalne tolerowane obciążenie kręgu.
- Nasilona osteoporoza
- częstą przyczyną złamania jest uraz, ale złamanie może też nastąpić w warunkach niewielkiego obciążenia, takiego jak wyjście z wanny, silne kichnięcie, podniesienie małego przedmiotu lub napięcie mięśni.
- do 30% złamań dochodzi w łóżku.
- Mniej nasilone zmiany osteoporotyczne
- aby doszło do złamania osteoporotycznego, musi zadziałać zwykle siła zewnętrzna.
Konsekwencje kliniczne
- Kifoza i obniżenie wzrostu
- Złamanie następuje zazwyczaj w przedniej części kręgu, w trzonie, natomiast część tylna pozostaje nienaruszona.
- Powoduje to utratę wysokości z przodu, ale nie z tyłu kręgosłupa, czyli kifozę.
- Złamania mnogie mogą stopniowo prowadzić do znacznego obniżenia wzrostu.
- Ucisk na klatkę piersiową i jamę brzuszną
- Obniżeniu wzrostu towarzyszy również skrócenie mięśni przykręgosłupowych, a utrzymanie wyprostowanej postawy stanowi duże obciążenie dla mięśni. Możliwą konsekwencją jest ból pleców spowodowany zmęczeniem mięśniowym. Ból może utrzymywać się długo po wygojeniu się samoistnego złamania9.
- W wyniku zapadania się kręgów u pacjentów rozwija się kifoza w odcinku piersiowym i lordoza w odcinku lędźwiowym kręgosłupa.
- Klatka piersiowa zostaje zepchnięta w kierunku miednicy, co powoduje zmniejszenie objętości klatki piersiowej i jamy brzusznej.
- W ciężkich przypadkach może to prowadzić do ograniczenia czynności płuc, uwypuklenia jamy brzusznej, szybkiego zmęczenia (z powodu ucisku narządów jamy brzusznej) i utraty masy ciała10.
- Niskie ryzyko powikłań neurologicznych
- Złamanie jest zlokalizowane w przedniej części kręgosłupa, więc zwykle jest stabilne i wiąże się z niewielkim ryzykiem powikłań neurologicznych.
Czynniki predysponujące
- Czynniki, na które nie można wpłynąć1
- wiek
- płeć żeńska
- rasa kaukaska
- wcześniejsze przebyte złamania w wieku dorosłym
- złamania kości, w tym trzonów kręgów, u rodziców i rodzeństwa
- Czynniki modyfikowalne1
- nadmierne spożywanie alkoholu i palenie tytoniu
- osteoporoza lub niedobór estrogenu
- wczesna menopauza lub obustronne usunięcie jajników
- ograniczone widzenie
- zmniejszona aktywność fizyczna
- niska masa ciała: otyłość działa w tym przypadku jako czynnik ochronny!
- niedobór wapnia i/lub witaminy D
- choroby nowotworowe
- zwiększona skłonność do upadków
- farmakoterapia: leki przeciwdepresyjne, leki przeciwpadaczkowe, glitazony, glikokortykosteroidy, neuroleptyki, inhibitory pompy protonowej (głównie długotrwałe stosowanie)
ICD-10
- M48 - Inne choroby kręgosłupa
- M48.5 Zapadnięcie kręgu niesklasyfikowane gdzie indziej
- M80 - Osteoporoza ze złamaniem patologicznym
- M80.0 - Osteoporoza pomenopauzalna ze złamaniem patologicznym
- M80.1 - Osteoporoza po zabiegu usunięcia jajników ze złamaniem patologicznym
- M80.2 - Osteoporoza w następstwie unieruchomienia ze złamaniem patologicznym
- M80.3 - Osteoporoza w następstwie pooperacyjnego zespołu upośledzonego wchłaniania ze złamaniem patologicznym
- M80.4 - Osteoporoza indukowana lekami ze złamaniem patologicznym
- M80.5 - Osteoporoza idiopatyczna ze złamaniem patologicznym
- M80.8 - Inne postacie osteoporozy ze złamaniem patologicznym
- M80.9 - Nieokreślona osteoporoza ze złamaniem patologicznym
Diagnostyka
Kryteria diagnostyczne
- Wywiad lekarski i badanie przedmiotowe wskazujące na osteoporozę oraz złamanie trzonu
- Potwierdzenie rozpoznania w RTG
Diagnostyka różnicowa
Wywiad lekarski
- Ponad 2/3 złamań kompresyjnych kręgów przebiega bezobjawowo i jest wykrywanych przypadkowo11.
- U pacjentów w wieku 50 lat i starszych, z ostrym bólem w odcinku lędźwiowym kręgosłupa należy zawsze podejrzewać złamanie kompresyjne trzonu12.
- Większość pacjentów zgłasza konkretne dolegliwości, ale wielu nie pamięta możliwej przyczyny lub konkretnego poprzedzającego urazu.
- Odpoczynek w łóżku łagodzi ból, podczas gdy stanie i chodzenie zwiększają jego intensywność.
- Mnogie złamania kompresyjne kręgów mogą prowadzić do obniżenia wzrostu i rozwoju nadmiernej kifozy.
Badanie przedmiotowe
- Oględziny
- Palpacja
- tkliwość i bolesność opukowa w okolicy złamania trzonu kręgu
- Ocena czynności
- ograniczenia ruchowe związane z bólem w zajętym odcinku kręgosłupa
- możliwy brak możliwości wykonania pełnego zakresu ruchów tułowia z powodu poczucia blokady
- Badanie neurologiczne
- w większości przypadków brak towarzyszących objawów neurologicznych, objaw Lasègue'a jest zwykle ujemny
Badania uzupełniające w praktyce lekarza rodzinnego
- Zasadniczo nie są wskazane, ew. w celu wykluczenia osteoporozy.
- W podejrzeniu wtórnej osteoporozy: morfologia, CRP, OB, enzymy wątrobowe (GGTP, ALP, AST, ALT), TSH, 25-OH-witamina-D, (badanie niedostępne w ramach koszyka świadczeń POZ) parathormon (badanie niedostępne w ramach koszyka świadczeń POZ), elektroforeza13
Diagnostyka w poradni specjalistycznej
- Badanie rentgenowskie
- badanie w dwóch projekcjach - przód - tył i z boku
- kompresji przedniej części kręgów towarzyszy zapadnięcie się kręgów
- utratę wysokości kręgu o co najmniej 20% lub co najmniej 4 mm uznaje się za wyznacznik złamania kompresyjnego8.
- umiejscowienie: złamania kompresyjne mogą wystąpić we wszystkich odcinkach kręgosłupa, ale najczęściej są to kręgi Th8–Th12, L1 i L4.
- w 20–30% przypadków w sąsiednich kręgach lub w innych obszarach kręgosłupa występują złamania mnogie.
- TK lub RM
- wykonywane w niektórych przypadkach w celu dokładnego obrazowania tylnej części kręgu i wykluczenia innych niż osteoporoza, przyczyn złamania.
- przyczyną złamań kompresyjnych mogą być również choroby nowotworowe. W takich przypadkach najlepszym narzędziem diagnostycznym jest RM14.
- TK lub RM należy rozważyć u pacjentów, których stan nie poprawia się lub pogarsza pomimo leczenia.
- Densytometria kości/DXA
- w diagnostyce osteoporozy
- Scyntygrafia kości
- w celu wykluczenia dalszych złamań osteoporotycznych w innych obszarach
- może także wykazać świeże i stare złamania.
Wskazania do skierowania do specjalisty/hospitalizacji
- Niestabilne złamania trzonów kręgów (zajęcie tylnej krawędzi)
- Pojawienie się/występowanie objawów neurologicznych lub innych alarmowych objawów bólu pleców
- W przypadku podejrzenia choroby nowotworowej jako przyczyny złamania (np. przerzutów nowotworowych w kościach)
- Jeżeli pomimo zastosowania ambulatoryjnego mono- lub multimodalnego leczenia zachowawczego nadal utrzymują się ból i ograniczenie sprawności, może wystąpić konieczność leczenia stacjonarnego o charakterze wielokierunkowym, również przy uwzględnieniu np. strachu przed upadkiem.
Leczenie
Cele leczenia
- Łagodzenie bólu
- Przywrócenie czynności
- Zapobieganie dalszym złamaniom (zapobieganie upadkom)
- Ograniczenie strachu przed upadkiem, przez to utrzymanie aktywności fizycznej
Ogólne informacje o leczeniu
- Złamania kompresyjne są zazwyczaj stabilne i rzadko wymagają stabilizacji operacyjnej lub za pomocą zaopatrzenia ortopedycznego.
- Zalecane jest leczenie zachowawcze po konsultacji z ortopedą.
Zalecenia dla pacjentów
- Zalecana jest jak najszybsza mobilizacja, aby uniknąć wtórnych powikłań unieruchomienia, takich jak zapalenie płuc, choroba zakrzepowo-zatorowa, odleżyny i zaniki mięśniowe15.
Leczenie farmakologiczne
- Leczenie przeciwbólowe
- w leczeniu bólu wskutek złamania sprawdzą się niesteroidowe leki przeciwzapalne (NLPZ), metamizol i opiaty w przypadku silnego bólu (zgodnie z zasadami drabiny analgetycznej WHO), należy rozważyc także podanie koanalgetyków.
- w przypadku opioidów należy jednak wziąć pod uwagę ryzyko zaparć i zwiększone ryzyko upadków i majaczenia.
- w silnym przewlekłym bólu można stosować zewnątrzoponowe lub dokanałowe wlewy opioidowe i zewnątrzoponowe zastrzyki steroidowe. Takie postępowanie jest jednak bardzo rzadko wskazane, do rozważenia w ramach poradni leczenia bólu w przypadku braku poprawy po odpowiednio prowadzonym leczeniu zachowawczym, zgodnie z drabina analgetyczną WHO.
- NLPZ należy stosować przewlekle z dużą ostrożnością, szczegolnie u starszych pacjentów, biorąc pod uwagę ryzyko sercowo - naczyniowe oraz ryzyko krwawienia z przewodu pokarmowego16.
- Bisfosfoniany
- działanie przeciwbólowe bisfosfonianów w leczeniu bólu po złamaniach kręgów wykazano tylko w przypadku dożylnego leczenia wysokimi dawkami, ale nie w przypadku dawek standardowo stosowanych w leczeniu osteoporozy.
Fizjoterapia
Trening i mobilizacja
- Brak ustandaryzowanego, jednolitego programu rehabilitacji dla wszystkich pacjentów
- W ramach przeprowadzonego badania interwencyjnego uczestnicy byli rehabilitowani dwa razy w tygodniu przez 10 tygodni. Trening składał się z ogólnych ćwiczeń z naciskiem na ćwiczenia równowagi, trening siłowy i ćwiczenia relaksacyjne. Wykazano, że trening miał pozytywny wpływ na stosowanie leków przeciwbólowych, funkcjonowanie i jakość życia17.
Terapie fizykalne i komplementarne
- Terapia polem elektrycznym oraz elektroterapia (taka jak terapia prądem interferencyjnym i terapia pozioma z programem ćwiczeń lub bez niego) pozwala ograniczyć ból w przypadku złamań mnogich trzonów kręgów, zapewniając poprawę sprawności.
- W ostrej fazie choroby stosuje się okłady ciepłe i zimne oraz masaże, w zależności od zaleceń prowadzącego ortopedy.
- W leczeniu ambulatoryjnym można rozważyć akupunkturę, laseroterapię i przezskórną stymulację nerwów (TNS). Jednak skuteczność w odniesieniu do osteoporotycznych złamań kręgosłupa nie została wystarczająco zbadana.
Inne metody leczenia
- Bezbolesną stopniową mobilizację można prowadzić przy pomocy ortezy kręgosłupa lub tułowia.
- należy rozważyć dopasowanie ortezy prostującej kręgosłup po konsultacji z ortopedą.
- Leczenie chirurgiczne takie jak kifoplastyka i wertebroplastyka wykazują efekt przeciwbólowy, szczególnie w przypadku niedawno przebytych złamań kręgów (VAS >5).
- jednakże efekt analgetyczny obu metod w badaniach nie jest spójny.
- brak jest wystarczających danych długoterminowych dotyczących bilansu korzyści i ryzyka.
- dlatego decyzje dotyczące wskazań do wdrożenia leczenia operacyjnego lub zachowawczego, należy podejmować wyłącznie w ramach starannej interdyscyplinarnej analizy danego przypadku.
Zapobieganie
Profilaktyka pierwotna
- Regularna aktywność fizyczna
- udowodniono, że zmniejsza częstość występowania złamań kompresyjnych i bólu pleców18.
- Zaprzestanie palenia papierosów
- Zapobieganie upadkom
- ocena sytuacji mieszkaniowej wraz z poradami i pomocą w modyfikacji warunków mieszkaniowych może przyczynić się do zapobiegania upadkom.
Profilaktyka wtórna
- Środki zapobiegawcze wymieniione jako profilaktyka pierwotna, zaleca się również w przypadku profilaktyki wtórnej.
- Preparaty z wapniem i witaminą D
- w ramach kompleksowego szkockiego badania nie udało się potwierdzić skuteczności regularnego przyjmowania wapnia i witaminy D3 lub odpowiednich preparatów złożonych w zapobieganiu późniejszym złamaniom.
- w populacji polskiej zalecenia suplementacji, po określeniu wyjściowego poziomu witaminy D - w razie prawidłowego poziomu zalecenia populacyjne, w razie niedoboru - dawki witaminy Djak w wytycznych leczenia niedoboru19.
- Wykazano, że leczenie osteoporozy (preparatami bisfosfonianów) zmniejsza częstość występowania złamań kompresyjnych.
Przebieg, powikłania i rokowanie
Przebieg
- W ramach leczenia zachowawczego większość złamań goi się w ciągu 8–12 tygodni i wraz z procesem gojenia, stopniowo zmniejsza się także nasilenie bólu.
Powikłania
- Zaparcia
- Zakrzepica żył głębokich
- Zwiększone ryzyko kolejnych złamań osteoporotycznych
- Nasilone osłabienie mięśni
- Uzależnienie od innych/opieki
- Dolegliwości oddechowe
- Odleżyny
Rokowanie
- Rokowanie w przypadku złamań kompresyjnych jest ogólnie korzystne, ale ryzyko nowych złamań jest stosunkowo wysokie.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
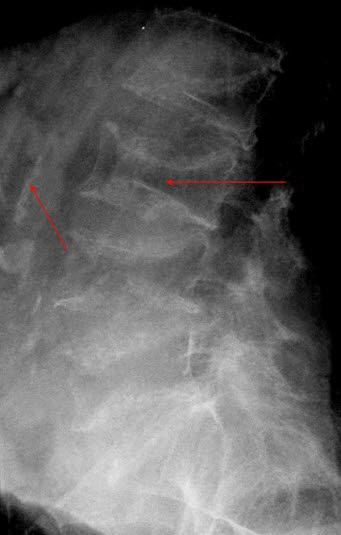
Osteoporoza odcinka lędźwiowego kręgosłupa. Strzałkami zaznaczono: po lewej - zmniejszona gęstość kości, po prawej - zapadnięcie blaszek granicznych i zmniejszona wysokość trzonu kręgu.
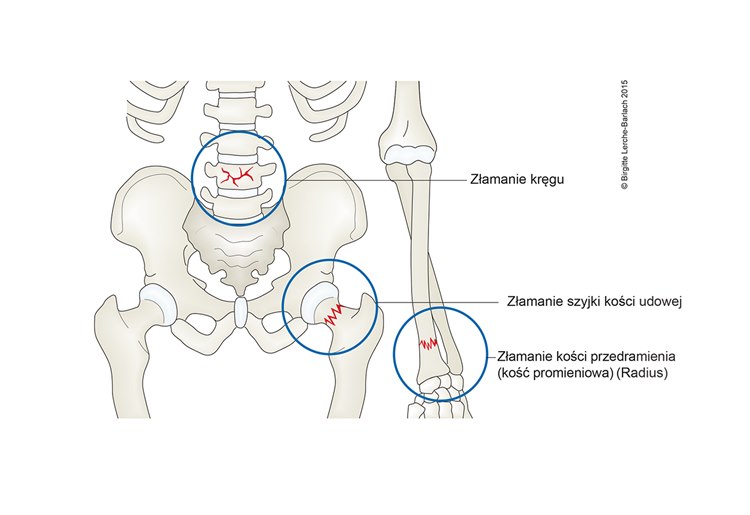
Miejsca szczególnie podatne na złamania osteoporotyczne (od góry zaznaczono kolejno: trzon kręgu, szyjka kości udowej, dalsza nasada kości promieniowej).
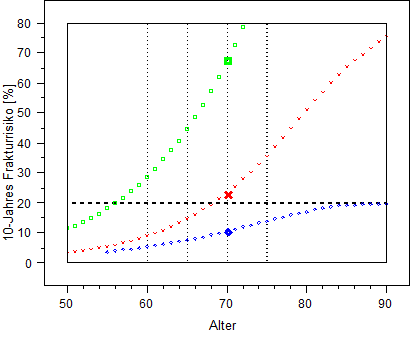
Ryzyko złamań osteoporotycznych w ciągu najbliższych 10 lat u mężczyn (kolor niebieski) i kobiet (kolor czerwony) oraz u kobiet z przebytym złamaniem osteoporotycznym kręgu (kolor zielony).
Na osi poziomej - wiek, na osi pionowej - 10 letnie ryzyko złamania.
Źródło: Dachverband der deutschsprachigen wissenschaftlichen Gesellschaften Osteologie (DVO). Zapobieganie, diagnostyka i leczenie osteoporozy u mężczyzn i kobiet po menopauzie.
Źródła
Literatura
- McCarthy J, Davis A. Diagnosis and management of vertebral compression fractures. Am Fam Physician 2016 Jul 1; 94(1): 44-50. pmid:27386723 PubMed
- Ghobrial GM. Vertebral fracture. Medscape, last updated May 02, 2014. emedicine.medscape.com
- Melton LJ 3d, Atkinson EJ, Cooper C, O'Fallon WM, Riggs BL. Vertebral fractures predict subsequent fractures. Osteoporos Int 1999;10:214-21. PubMed
- Kado DM, Browner WS, Palermo L, Nevitt MC, Genant HK, Cummings SR. Vertebral fractures and mortality in older women: a prospective study. Study of Osteoporotic Fractures Research Group. Arch Intern Med 1999;159:1215-20. PubMed
- O'Neill TW, Felsenberg D, Varlow J et al. The prevalence of vertebral deformity in European woman. The European Vertebral Osteoporosis Study. J Bone Miner Res 1996; 11: 1010-8. PubMed
- Jensen GF, Christiansen C, Boesen J et al. Epidemiology of postmenopausal spinal and long bone fractures. A unifying approach to postmenopausal osteoporosis. Clin Orthop 1982; 75-81.
- Melton LJ 3d, Kan SH, Frye MA, Wahner HW, O'Fallon WM, Riggs BL. Epidemiology of vertebral fractures in women. Am J Epidemiol 1989;129:1000-11. American Journal of Epidemiology
- Nevitt MC, Ettinger B, Black DM, Stone K, Jamal SA, Ensrud K, et al. The association of radiographically detected vertebral fractures with back pain and function: a prospective study. Ann Intern Med 1998;128:793-800. Annals of Internal Medicine
- American Geriatrics Society. The management of chronic pain in older persons: AGS panel on chronic pain in older persons. J Am Geriatr Soc 1998;46: 635-51. PubMed
- Silverman SL. The clinical consequences of vertebral compression fracture. Bone 1992;13(Suppl 2):S27-31.
- Fink HA, Milavetz DL, Palermo L, et al. Fracture Intervention Trial Research Group. What proportion of incident radiographic vertebral deformities is clinically diagnosed and vice versa?. J Bone Miner Res 2005; 20(7): 1216–1222. pmid:15940375 PubMed
- Longo UG, Loppini M, Denaro L, Maffulli N, Denaro V. Osteoporotic vertebral fractures: current concepts of conservative care. Br Med Bull 2012; 102: 171–189.. pmid:22130906 PubMed
- Cosman F, de Beur SJ, LeBoff MS, et al . National Osteoporosis Foundation. Clinician's guide to prevention and treatment of osteoporosis. Osteoporos Int 2014; 25(10): 2359–2381. doi: 10.1007/s00198-014-2794-2 DOI
- Baur A, Stabler A, Arbogast S, Duerr HR, Bartl R, Reiser M. Acute osteoporotic and neoplastic vertebral compression fractures: fluid sign at MR imaging. Radiology 2002;225:730-5. PubMed
- Barr JD, Jensen ME, Hirsch JA, et al. Position statement on percutaneous vertebral augmentation: a consensus statement developed by the Society of Interventional Radiology (SIR), American Association of Neurological Surgeons (AANS) and the Congress of Neurological Surgeons (CNS), American College of Radiology (ACR), American Society of Neuroradiology (ASNR), American Society of Spine Radiology (ASSR), Canadian Interventional Radiology Association (CIRA), and the Society of NeuroInterventional Surgery (SNIS). J Vasc Interv Radiol 2014; 25(2): 171–181. pmid:24325929 PubMed
- Wolfe MM, Lichtenstein DR, Singh G. Gastrointestinal toxicity of nonsteroidal antiinflammatory drugs. N Engl J Med 1999;340:1888-99. PubMed
- Malmros B, Mortensen L, Jensen MB et al. Positive effects of physiotherapy on chronic pain and performance in osteoporosis. Osteoporos Int 1998; 8: 215-21. PubMed
- Sinaki M, Itoi E, Wahner HW, Wollan P, Gelzcer R, Mullan BP, et al. Stronger back muscles reduce the incidence of vertebral fractures: a prospective 10 year follow-up of postmenopausal women. Bone 2002;30:836-41. PubMed
- Christoffersen H, Holmegaard SN. Undersøkelse og medicinsk behandling af ortopædkirurgiske patienter med osteoporoserelaterede lavenergifrakturer. Ugeskr Læger 2005; 167: 4454-6. PubMed
- Maricic M, Adachi JD, Sarkar S, Wu W, Wong M, Harper KD. Early effects of raloxifene on clinical vertebral fractures at 12 months in postmenopausal women with osteoporosis. Arch Intern Med 2002;162:1140-3. PubMed
- Black DM, Thompson DE, Bauer DC, Ensrud K, Musliner T, Hochberg MC, et al. Fracture risk reduction with alendronate in women with osteoporosis: the Fracture Intervention Trial. FIT Research Group. J Clin Endocrinol Metab 2000; 85:4118-24. PubMed
- Zizic TM. Pharmocologic prevention of osteoporotic fractures. Am Fam Physician 2004; 70: 1293-300. American Family Physician
- Czerwiński W., Czubak J., Mazurek T.: Zasady profilaktyki, rozpoznawania i leczenia osteoporotycznych złamań kości. Ortop. Traum. Rehab., 2022; 4; vol. 24
- Gluszko P., Sewerynek E., Misiorowski W. i wsp.: Guidelines for the diagnosis and management of osteoporosis in Poland. Update 2022. Endokrynol. Pol., 2023
Autorzy
- Natalia Jagiełła, lekarz (redaktor)
- Sandra Krüger, Dr. med., Fachärztin für Orthopädie, Berlin
- Günter Ollenschläger, Prof. Dr. Dr. med., Internist, Uniklinikum Köln
