Informacje ogólne
Definicja
- W ciągu pierwszych 4 tygodni życia u noworodków może wystąpić szereg zmian skórnych.
- Większość z tych zmian jest łagodna i samoograniczająca się, ale niektóre wymagają dalszej diagnostyki w celu wykluczenia zakażenia lub poważnej choroby podstawowej.1
- Najczęstsze zmiany skórne obejmują:
- przejściowe zjawiska naczyniowe
- krostkowe zmiany skórne
- łojotokowe zapalenie skóry
- znamiona.
Częstość występowania
- Bardzo często.
Czynności diagnostyczne
- Z reguły diagnostyka kliniczna.
- Są to zazwyczaj łagodne, samoograniczające się zmiany skórne. W większości przypadków leczenie nie jest konieczne.
- Diagnostyka różnicowa i powikłania
- zakażenie skóry
- podstawowe choroby ogólnoustrojowe
- zwiększone ryzyko nowotworu złośliwego.1-2
ICD-10
- P83 Inne stany dotyczące powłok swoiste dla płodu i noworodka.
- P83.0 Martwica podskórnej tkanki tłuszczowej noworodków.
- P83.1 Rumień toksyczny noworodkowy.
- P83.2 Obrzęk uogólniony płodu niespowodowany chorobą hemolityczną.
- P83.3 Inny i nieokreślony obrzęk swoisty dla płodu i noworodka.
- P83.4 Obrzmienie piersi u noworodka.
- P83.5 Wrodzony wodniak jądra.
- P83.6 Polip pępkowy u noworodka.
- P83.8 Inne określone stany dotyczące powłok swoiste dla płodu i noworodka.
- P83.9 Stan dotyczący powłok swoisty dla płodu i noworodka, nieokreślony.
Diagnostyka różnicowa
Przejściowe zjawiska naczyniowe
- Fizjologia naczyniowa noworodka powoduje dwa rodzaje tymczasowych zmian w kolorze skóry:
- Skóra marmurkowata (cutis marmorata).
- Zespół Harlequina.
- Te tymczasowe zmiany naczyniowe są fizjologiczne u noworodków i nie są wysypką skórną w prawdziwym znaczeniu tego słowa.
Skóra marmurkowata (cutis marmorata)
- Objawy
- Występuje symetryczne marmurkowanie skóry, które rozciąga się na tułów i kończyny.
- Przyczyny
- Jest to spowodowane reakcją naczyń krwionośnych na zimno, która zwykle normalizuje się po rozgrzaniu skóry.
- Progresja choroby
- Tendencja do marmurkowatości skóry może utrzymywać się przez kilka tygodni lub miesięcy, a w niektórych przypadkach nawet do wczesnego dzieciństwa.1
- Diagnostyka różnicowa
- Wrodzona teleangiektatyczna skóra marmurkowa (cutis marmorata telangiectatica congenita)
- Rzadka wada rozwojowa naczyń włosowatych.
- Utrzymujące się marmurkowate zabarwienie skóry, którego nie można odwrócić poprzez ogrzanie skóry.
- Często wiąże się z atrofią lub owrzodzeniem skóry, asymetrią fizyczną, nieprawidłowościami neurologicznymi i jaskrą wrodzoną.3
- Wrodzona teleangiektatyczna skóra marmurkowa (cutis marmorata telangiectatica congenita)
- Leczenie
- Terapia nie jest konieczna.
Zespół Harlequina
- Objawy
- Szybko pojawiające się, jednostronne zaczerwienienie skóry, które występuje podczas leżenia na boku.
- Występuje rumień po stronie, na której dziecko leży i bladość po stronie przeciwnej.
- Zaczerwienienie utrzymuje się od 30 sekund do 20 minut.
- Stan skóry jest odwracalny ze względu na zwiększoną aktywność mięśni u dziecka.
- Przyczyny
- Zakłada się, że zespół Harlequina występuje z powodu niedojrzałości podwzgórza. Prowadzi to do rozregulowania napięcia naczyń obwodowych.
- Chorobowość
- Problem dotyczy nawet 10% dzieci urodzonych w terminie.
- Progresja choroby
- Częste występowanie między 2. a 5. dniem po urodzeniu. Może trwać do 3 tygodni.1
Krostkowe zmiany skórne
Noworodkowy rumień toksyczny
- Objawy
- Pojawiają się zaczerwienione plamy i grudki o wielkości 2–3 mm, które przekształcają się w pęcherze.
- Pęcherze są otoczone czerwoną otoczką i przypominają ugryzienia pcheł.
- Zmiany są szczególnie widoczne na twarzy, tułowiu i bliższych kończynach. Wnętrza dłoni i podeszwy stóp nie są zajęte.
- Wysypka pojawia się zwykle w 2. lub 3. dniu życia. Jednak może być również widoczna natychmiast po urodzeniu.
- Przyczyny
- Przyczyna nie jest znana. Nie udało się udowodnić związku z innymi chorobami.1
- Chorobowość
- Występuje u 40-70% noworodków, stanowiąc najczęstszą wysypkę z tworzeniem się pęcherzyków w tej grupie wiekowej.4
- Najczęściej występuje u dzieci urodzonych o czasie z masą urodzeniową powyżej 2500 g.
- Badanie uzupełniające
- Zazwyczaj rozpoznanie kliniczne. Dalsze badania rzadko są konieczne.
- W razie potrzeby rozpoznanie można potwierdzić rozmazem cytologicznym.
- Progresja choroby
- Wysypka zwykle znika po 5–7 dniach, ale może nawracać przez kilka tygodni.
- Diagnostyka różnicowa
- Zakażenia patogenami, takimi jak wirus opryszczki zwykłej, wirus ospy wietrznej i półpaśca, Candida i gronkowce mogą również prowadzić do wysypki pęcherzykowo-krostkowej u noworodka.
- Dzieci z nietypowymi wysypkami lub ogólnoustrojowymi objawami choroby powinny zostać przebadane pod kątem tych zakażeń.
- Leczenie
Przemijająca melanoza krostkowa noworodków
- Objawy
- Jest to pęcherzykowo-krostkowa wysypka skórna.
- W przeciwieństwie do rumienia toksycznego noworodków, wokół krost brak jest czerwonej otoczki.
- Uniesione krostki łatwo pękają i pozostawiają plamę pigmentową, która blednie po kilku tygodniach.
- Choroba może dotyczyć wszystkich obszarów ciała, w tym dłoni i podeszew stóp.
- Plamy pigmentowe w pęcherzykach są charakterystyczne dla tej wysypki i nie występują w innych wysypkach zakaźnych.
- Badanie uzupełniające
- Zabarwienie zawartości krost wykazuje polimorficzne neutrofile i kilka eozynofili.
- Leczenie
Potówki
- Objawy
- Istnieje kilka rodzajó: najczęściej spotykanymi są potówka zwykła (miliaria cristallina) i potówka czerwona (miliaria rubra).
- Potówka zwykła (miliaria cristallina)
- Występują pęcherzyki o wielkości 1–2 mm bez rumienia. Zwykle zlokalizowane na głowie, szyi lub tułowiu.
- Pęcherzyki pękają, łuszczą się i znikają po kilku godzinach lub dniach.
- Potówka czerwona (miliaria rubra)
- Pojawiają się małe, zaczerwienione grudki i pęcherzyki, często pod zakrytymi obszarami skóry.
- Przyczyny
- Wysypka jest spowodowana częściowym zablokowaniem przewodów gruczołów potowych i prawdopodobnie wynika z niedojrzałości gruczołów potowych.
- Miliara cristallina jest spowodowana niedrożnością powierzchownych gruczołów potowych.
- Miliara rubra jest spowodowana głębszą niedrożnością.
- Wysypka jest spowodowana częściowym zablokowaniem przewodów gruczołów potowych i prawdopodobnie wynika z niedojrzałości gruczołów potowych.
- Chorobowość
- Występuje nawet u 40% wszystkich niemowląt.
- Progresja choroby
- Zwykle występuje w pierwszym miesiącu życia.
- Powikłania
- zakażenia wtórne.
- Leczenie
Akropustuloza noworodkowa (acropustulosis infantilis)
- Objawy
- Są to swędzące, pęcherzykowo-krostkowe zmiany skórne, które występują głównie na dłoniach i podeszwach stóp. Mogą one jednak objąć również grzbiet dłoni i stopy.
- Po zagojeniu się pęcherzy mogą wystąpić przebarwienia.
- Zmiany mogą być obecne przy urodzeniu lub wystąpić w ciągu pierwszych 3 miesięcy życia.
- Progresja choroby
- Nawrót zmian w ciągu 2–4 tygodni.
- Objawy ustępują 2 lata po wystąpieniu choroby.
- Diagnostyka różnicowa
- Leczenie
- w razie potrzeby próba leczenia dapsonem
- doustne leki przeciwhistaminowe łagodzące świąd.5
Eozynofilowe krostkowe zapalenie mieszków włosowych
- Objawy
- Swędzące, okrągłe blaszki składające się ze zmian grudkowo-krostkowych.
- Występuje głównie na skórze głowy, twarzy, tułowiu i kończynach.
- Progresja choroby
- Początek zwykle w ciągu pierwszych 6 miesięcy życia lub po urodzeniu.
- Samoistne gojenie bez powstawania blizn. Podczas gojenia mogą być jednak widoczne przebarwienia.
- Zmiany nawracają co około 2–8 tygodni.
- samoograniczający się przebieg po 4–36 miesiącach.
- Diagnostyka
- Może występować eozynofilia obwodowa i leukocytoza.
- Leczenie
- leczenie objawowe lekami przeciwhistaminowymi lub miejscowymi steroidami.5
Trądzik niemowlęcy (acne neonatorum)
- Objawy
- Zaskórniki zamknięte zwykle pojawiają się na czole, nosie i policzkach. Może to jednak dotyczyć także innych obszarów.
- Ew. rozwój otwartych zaskórników, krost zapalnych i pęcherzyków.
- Przyczyny
- Przyjmuje się, że wysypka jest spowodowana stymulacją gruczołów łojowych przez androgeny pochodzące od matki lub samego dziecka.
- Chorobowość
- Występuje nawet u 20% wszystkich noworodków.
 Trądzik niemowlęcy
Trądzik niemowlęcy
- Występuje nawet u 20% wszystkich noworodków.
- Progresja choroby
- Wysypka zwykle ustępuje samoistnie w ciągu 4 miesięcy bez powstawania blizn.
- Diagnostyka różnicowa
- W przypadku ciężkiego, uporczywego trądziku i objawów hiperandrogenizmu można podejrzewać hiperplazję kory nadnerczy, guzy wirylizujące lub endokrynopatię.
- Leczenie
- Zazwyczaj leczenie nie jest konieczne.
- Jeśli zmiany są bardzo rozległe i utrzymują się przez kilka miesięcy, można rozważyć leczenie 2,5-procentowym roztworem nadtlenku benzoilu.1
Prosaki
- Objawy
- Tworzą się białe lub żółte grudki o wielkości 1–2 mm.
- Są one często zlokalizowane na czole, policzkach, nosie i brodzie, ale mogą również pojawiać się na górnej części tułowia, kończynach górnych i dolnych, narządach płciowych lub błonach śluzowych.
- Przyczyny
- Prosaki są spowodowane zatrzymaniem keratyny w skórze właściwej.
- Chorobowość
- Występują one u około 50% wszystkich noworodków.
- Progresja choroby
- Prosaki zwykle znikają samoistnie w 1. miesiącu życia, ale mogą utrzymywać się do 2. lub 3. miesiąca.
- Leczenie
Łojotokowe zapalenie skóry
- Synonim: ciemieniucha
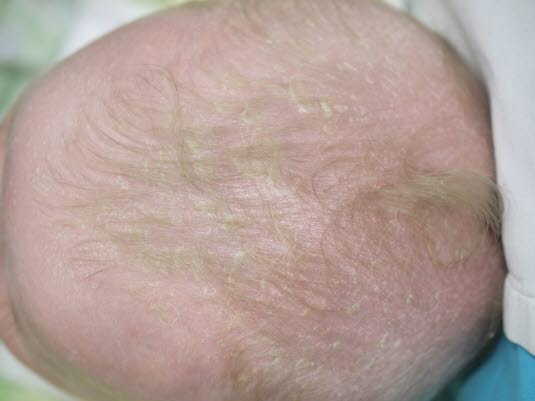 .
Wyprysk łojotokowy
.
Wyprysk łojotokowy - Objawy
- W przypadku łojotokowego zapalenia skóry występuje łuszczący się, zaczerwieniony lub żółtobrązowy wyprysk z łuszczeniem.
- Zmiany skórne występują głównie na skórze głowy, ale mogą również pojawić się na twarzy, uszach i szyi. Ponadto łojotokowe zapalenie skóry często rozprzestrzenia się w okolicach wyprzeniowych, zwłaszcza w okolicy pieluszkowej.
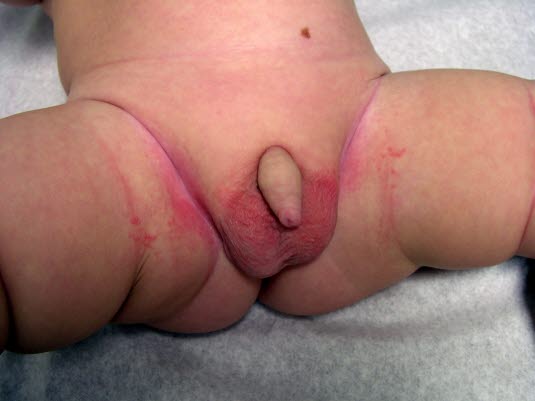 Pieluszkowe zapalenie skóry
Pieluszkowe zapalenie skóry - Zaczerwienienie zwykle występuje w zgięciach ramion i w okolicach wyprzeniowych, podczas gdy łuszczenie jest najczęstsze na skórze głowy.
- Zazwyczaj nie występuje świąd.
- Przyczyny
- Występuje zwiększona produkcja gruczołów łojowych.
- Dokładna przyczyna nie jest znana, ale prawdopodobnie pewną rolę odgrywają infekcje grzybicze (Malassezia furfur) i czynniki hormonalne.
- Chorobowość
- częste występowanie nawet u 70% niemowląt w ciągu pierwszych 3 miesięcy życia.
- Diagnostyka różnicowa
- Wyprysk atopowy
- Kliniczne różnicowanie z atopowym zapaleniem skóry może być trudne. Wiek wystąpienia objawów po 3. miesiącu życia i obecność świądu są uważane za oznaki atopowego zapalenia skóry.
- Łuszczyca
- Wyprysk atopowy
- Progresja choroby
- Łojotokowe zapalenie skóry u niemowląt zwykle ustępuje samoistnie w ciągu kilku tygodni lub miesięcy.
- Leczenie
- Ponieważ wysypka zwykle ustępuje samoistnie, leczenie nie jest początkowo konieczne.
- W razie potrzeby łuski można namoczyć i ostrożnie usunąć miękką szczoteczką.
- Jeśli objawy nie ustępują, można zastosować szampon dziegciowy. Roztwory zawierające kwas salicylowy nie są zalecane ze względu na możliwe wchłanianie ogólnoustrojowe.
- Jeśli szampon dziegciowy nie pomaga, można zastosować leki przeciwgrzybicze, np. w postaci maści lub szamponu lub łagodne maści sterydowe.1,7-9
Znamiona
- Zobacz także artykuły Znamiona i inne zaburzenia barwnikowe i Znamiona u noworodków.
Wrodzone znamiona melanocytowe
- Objawy
- Zmiany o zabarwieniu od brązowego do czarnego, w większości płaskie. Mogą jednak też występować znamiona uniesione.
- Przyczyny
- Zakłada się, że podczas rozwoju embrionalnego dochodzi do upośledzonej migracji komórek prekursorowych melanocytów do grzebienia nerwowego.
- Chorobowość
- Występuje u 0,2–2,1% noworodków.
- Powikłania
- rozwój czerniaka
- U 0,5–0,7% osób dotkniętych tą chorobą czerniak może rozwinąć się w średnim wieku 15,5 lat.
- Oczekiwana wielkość znamienia w wieku dorosłym jest uważana za czynnik prognostyczny dla rozwoju czerniaka. Najwyższe ryzyko wystąpienia nowotworu złośliwego występuje przy rozmiarze powyżej 40 cm.
- Ryzyko wystąpienia nowotworu złośliwego wzrasta również w przypadku obecności dużej liczby znamion satelitarnych.
- rozwój czerniaka
- Leczenie
- Małe znamiona wrodzone (<0,5 cm w dzieciństwie) powinny być obserwowane przez lekarza rodzinnego.
- Znamiona wrodzone średniej wielkości (do 7 cm w dzieciństwie) powinny być monitorowane dermatologicznie.
- Jeśli ich rozmiar wynosi >7 cm, zaleca się chirurgiczne usunięcie i obserwację.2
Wrodzona melanocytoza skórna
- Nazwa historyczna: „plama mongolska“.
- Objawy
- Znamię o szarym/niebieskawym zabarwieniu. Zwykle występuje w okolicy dolnej części pleców lub kości krzyżowej. Może również wystąpić na kończynach, w pachwinie lub na klatce piersiowej.
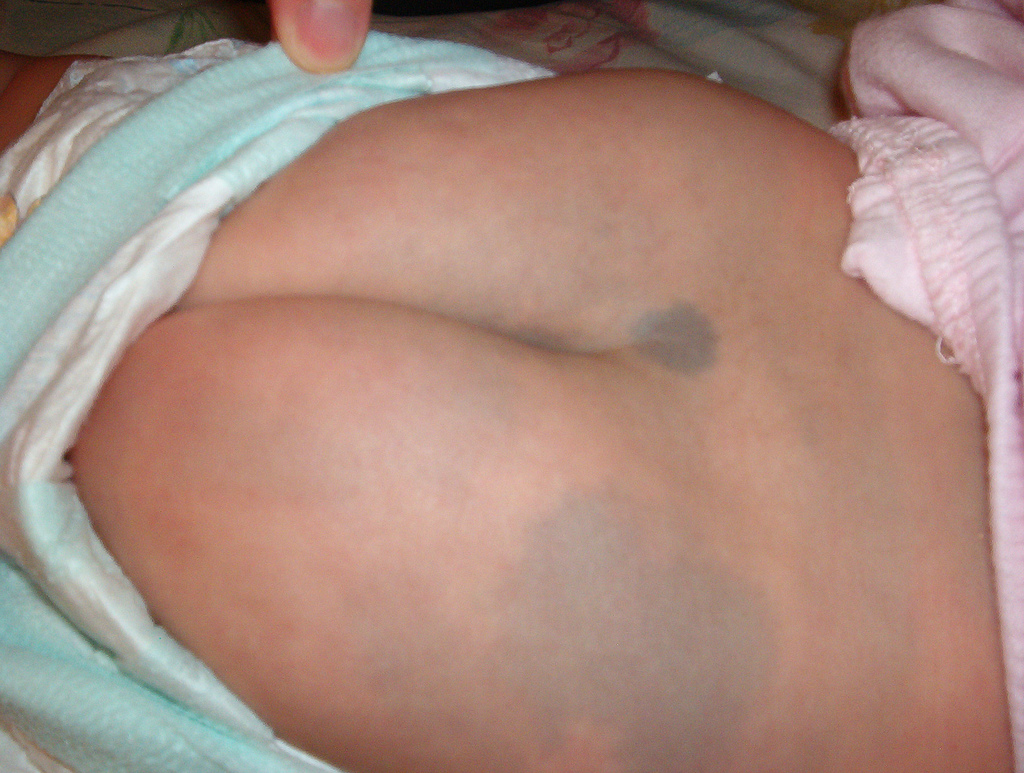 Wrodzona melanocytoza skórna
Wrodzona melanocytoza skórna - Plamy mogą występować pojedynczo lub w większej liczbie i mogą być okrągłe, owalne lub mieć nieregularny kształt.
- Znamię o szarym/niebieskawym zabarwieniu. Zwykle występuje w okolicy dolnej części pleców lub kości krzyżowej. Może również wystąpić na kończynach, w pachwinie lub na klatce piersiowej.
- Przyczyny
- Podczas rozwoju embrionalnego dochodzi do wadliwej migracji lub zmniejszonego rozpadu melanocytów w skórze właściwej.
- Chorobowość
- jedna z najczęstszych wrodzonych zmian barwnikowych skóry
- chorobowość zależna od pochodzenia etnicznego
- 81–100% populacji azjatyckiej
- ok. 96% populacji rasy czarnej
- 46–70% populacji Ameryki Łacińskiej
- <10% populacji rasy białej.
- Progresja choroby
- Występuje natychmiast po urodzeniu lub wkrótce po nim.
- Regresja zwykle w ciągu pierwszego roku życia. W rzadkich przypadkach zmiana może utrzymywać się do 6. roku życia.
- Diagnostyka różnicowa
- znamię Oty: utrzymująca się hiperpigmentacja w okolicy twarzy
- znamię Ito: utrzymująca się hiperpigmentacja w okolicy ramion i szyi
- urazy.
- Leczenie
- Szczegółowy opis znamion wrodzonych można znaleźć w artykule Znamiona u noworodków.
Informacje dla pacjentów
Informacje dla pacjentów w Medibas
Ilustracje

Wrodzona melanocytoza skórna (Źródło: Wikimedia https://commons.wikimedia.org/wiki/File:Mongolianspotphoto.jpg)

Trądzik noworodkowy (Źródło: Wikimedia https://commons.wikimedia.org/wiki/File:Babyakne.jpg)

Pieluszkowe zapalenie skóry to rozległa wysypka o charakterze wypryskowym lub sączącym w okolicy pieluszkowej. Możliwe są szarawe pęcherzyki (Candida) na brzegach.
 .
.
Miejsca predylekcyjne wyprysku łojotokowego u niemowląt to skóra głowy, okolice wyprzeniowe i okolica pieluszkowa.
Źródła
Piśmiennictwo
- O'Connor NR, McLaughlin MR, Ham P. Newborn skin: Part I. Common rashes. Am Fam Physician 2008; 77: 47-52. PubMed
- McLaughlin MR, O'Connor NR, Ham P. Newborn skin: Part II. Birthmarks. Am Fam Physician. 2008 Jan 1;77(1):56-60. PMID: 18236823. pubmed.ncbi.nlm.nih.gov
- Bui TNPT, Corap A, Bygum A. Cutis marmorata telangiectatica congenita: a literature review. Orphanet J Rare Dis. 2019 Dec 4;14(1):283. doi: 10.1186/s13023-019-1229-8. PMID: 31801575; PMCID: PMC6894123. www.ncbi.nlm.nih.gov
- Liu C, Feng J, Qu R, et al. Epidemiologic study of the predisposing factors in erythema toxicum neonatorum. Dermatology 2005; 210: 269-72. PubMed
- Ghosh S. Neonatal pustular dermatosis: an overview. Indian J Dermatol. 2015 Mar-Apr;60(2):211. doi: 10.4103/0019-5154.152558. PMID: 25814724; PMCID: PMC4372928. www.ncbi.nlm.nih.gov
- Paller A, Mancini AJ, Hurwitz S. Hurwitz Clinical Pediatric Dermatology: A Textbook of Skin Disorders of Childhood and Adolescence. 3rd ed. Philadelphia, Pa.: Elsevier Saunders, 2006: 737.
- Elish D, Silverberg NB. Infantile seborrheic dermatitis. Cutis. 2006 May. 77(5):297-300. pubmed.ncbi.nlm.nih.gov
- Cohen S. Should we treat infantile seborrhoeic dermatitis with topical antifungals or topical steroids? Arch Dis Child 2004; 89: 288-9. PubMed
- Victoire A, Magin P, Coughlan J, van Driel ML. Interventions for infantile seborrhoeic dermatitis (including cradle cap). Cochrane Database Syst Rev. 2019 Mar 4;3(3):CD011380. doi: 10.1002/14651858.CD011380.pub2. PMID: 30828791; PMCID: PMC6397947. pubmed.ncbi.nlm.nih.gov
- Chua RF, Pico J. Dermal Melanocytosis. 2021 Aug 3. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan–. PMID: 32491340. www.ncbi.nlm.nih.gov
Autorzy
- Joanna Dąbrowska-Juszczak (redaktor)
- Susanne Engelhardt (recenzent)
