Co to jest plamica Henocha-Schönleina?
Jest to choroba zwykle występująca u dzieci, spowodowana zapaleniem małych naczyń krwionośnych. Może zajmować skórę, jelita, nerki i stawy. Zwykle poprzedza ją zakażenie układu oddechowego. Typowe objawy to wysypka skórna, bóle brzucha i stawów. Objawy mogą pojawiać się stopniowo lub nagle. Nie ma niezawodnego testu do wykrywania choroby, ale pewne przeciwciała są podwyższone u 50% chorych. Choroba ustępuje zwykle w ciągu 4 tygodni bez późniejszych konsekwencji zdrowotnych.
Definicja
- Plamica Henocha-Schönleina jest najczęstszą zapalną chorobą naczyń u małych dzieci i młodzieży szkolnej.
- Choroba zawsze zajmuje skórę. Może jednak dawać również objawy z innych narządów, takich jak jelita, nerki i stawy.
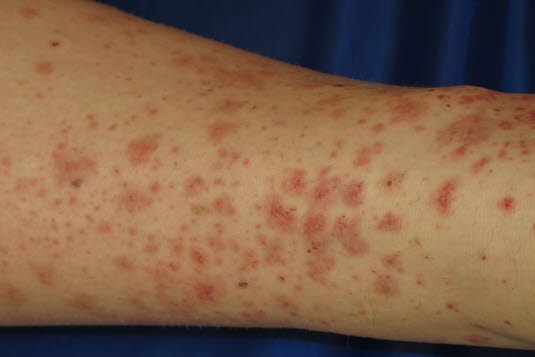
Objawy
- Często poprzedzona jest zakażeniem dróg oddechowych.
- Wysypka skórna jest drobnoplamista, wyczuwalnie lekko uniesiona. Zazwyczaj zaczyna się na podudziach i rozprzestrzenia na pośladki. Rzadziej występuje na ramionach i innych częściach ciała.
- Ból i obrzęk stawów
- głównie stawy skokowe i kolanowe
- Objawy są przejściowe i nie powodują deformacji stawów.
- Ból brzucha
- ewentualnie także krew w stolcu
- W przypadku zajęcia nerek: krew w moczu, obrzęk nóg, nadciśnienie tętnicze
- Rzadziej: ból i obrzęk moszny, skurcze, oznaki zapalenia płuc
Przyczyny
- Choroba nie ma jednoznacznej przyczyny, ale występuje po zakażeniach bakteryjnych i wirusowych (np. zapaleniu gardła), ukąszeniach owadów, alergiach i ekspozycji na zimno, a także przyjmowaniu różnych leków, w tym antybiotyków.
- Pewną rolę odgrywają również przeciwciała typu IgA.
- Choroba ta nazywana jest również zapaleniem naczyń związanym z IgA.
- W przypadku tej choroby, kontakt z antygenem powoduje powstawanie kompleksów immunologicznych, które osadzają się w narządach. To zwiększa przepuszczalność naczyń krwionośnych, co prowadzi do przesączania płynu z naczyń krwionośnych, tworzenia się obrzęków i krwotoków, wywołujących odpowiednie objawy w różnych częściach ciała.
Częstość występowania
- Choroba występuje głównie w dzieciństwie.
- Najczęściej chorują dzieci w wieku od 5 do 15 lat.
- U niemowląt i dzieci do 2. roku życia choroba ma zwykle łagodniejszy przebieg.
- Chłopcy chorują nieco częściej niż dziewczynki.
- Zachorowalność jest częstsza w półroczu zimowym i zwykle występuje po zakażeniu dróg oddechowych.
- Rocznie odnotowuje się od 10 do 22 nowych przypadków na 100 000 osób.
Badania dodatkowe
- Badanie przedmiotowe
- skóry
- stawów
- brzucha
- jąder i moszny
- Ciśnienie tętnicze
- Mocz
- testy paskowe do badania moczu
- W razie potrzeby mierzy się ilość moczu w ciągu 24 godzin, aby ocenić czynność nerek.
- Krew
- hemoglobina, płytki krwi, parametry stanu zapalnego, kreatynina, elektrolity
- ewent. czynniki krzepnięcia
- Ewentualne USG jamy brzusznej
- Rzadsze badania u specjalistów lub w szpitalu
- próbka tkanki skóry (biopsja) w razie niejasnej diagnozy
- endoskopia lub angiografia w przypadku krwawienia z przewodu pokarmowego
- badanie moczu pod mikroskopem
- próbka tkanki nerki (biopsja)
Leczenie
- Choroba zwykle ustępuje samoistnie w ciągu 4 tygodni i nie wymaga żadnego leczenia poza odpoczynkiem fizycznym.
- W razie potrzeby stosuje się leki przeciwbólowe, np. paracetamol.
- W przypadkach ciężkich, stosuje się glikokortykosteroidy. W sytuacjach, gdzie zajęcie nerek postępuje szybko, może być konieczne zastosowanie dodatkowych leków lub przeprowadzenie wymiany osocza.
Co możesz zrobić sam?
- Należy unikać wysiłku fizycznego.
- W ciągu dnia lepiej odpoczywać pozostając w łóżku.
- Po wyzdrowieniu chore dzieci mogą wrócić do szkoły i uczestniczyć w zajęciach sportowych. Dzieci zazwyczaj same przestają uprawiać sport, gdy odczuwają ból stawów.
- Chociaż w przypadku zapalenia stawów obciążenie stawów jest szkodliwe, przyjmuje się, że powstałe w ten sposób szkody są mniejsze niż stres psychiczny spowodowany wykluczeniem z udziału w aktywnościach sportowych.
Zapobieganie
- Po chorobie zalecane są regularne kontrole moczu i ciśnienia tętniczego w celu wykluczenia zajęcia nerek.
Rokowanie
- Choroba ma zwykle dobre rokowanie, z łagodnym ikrótkotrwałym przebiegiem.
- Około 30% chorych zachoruje ponownie w ciągu 6 miesięcy. Najczęściej dotyczy to osób, u których doszło do zajęcia nerek.
- Po ciężkim zajęciu nerek, długotrwałej chorobie i/lub wielokrotnych nawrotach, w niektórych przypadkach (1–5%) dochodzi do przewlekłego zajęcia nerek.
Dodatkowe informacje
- Plamica Henocha-Schönleina – informacje dla lekarzy
Ilustracje
Autorzy
- Marcin Major, lekarz, Kraków (recenzent)
- Hannah Brand, Dr. med., Ärztin, Berlin
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Plamica Henocha-Schönleina. References are shown below.
- Roberts PF, Waller TA, Brinker TM, et al. Henoch-Schonlein purpura: a review article. South Med J. 2007;100:821-824. PubMed
- Gardner-Medwin JM, Dolezalova P, Cummins C, Southwood T. Incidence of Henoch-Schönlein purpura, Kawasaki disease, and rare vasculitides in children of different ethnic origins. Lancet 2002; 360: 1197 - 202. PubMed
- Gedalia A. Henoch-Schönlein purpura. Curr Rheumatol Rep 2004; 6: 195-202. PubMed
- Reamy BV, Williams PM, Lindsay TJ. Henoch-Schönlein purpura. Am Fam Physician 2009; 80: 697-704. American Family Physician
- Katz S, Borst M, Seekri I, Grosfeld J. Surgical evaluation of Henoch-Schonlein purpura. Experience with 110 children. Arch Surg 1991; 126: 849 - 53. PubMed
- Trapani S, Micheli A, Grisolia F, et al. Henoch-Schonlein purpura in childhood: epidemiological and clinical analysis of 150 cases over a 5-year period and review of literature. Semin Arthritis Rheum 2005; 35: 143-53. PubMed
- Masuda M, Nakanishi K, Yoshizawa N, Iijima K, Yoshikawa N. Group A streptococcal antigen in the glomeruli of children with Henoch-Schönlein nephritis. Am J Kidney Dis 2003; 41: 366-70. PubMed
- Roberts PF. Henoch-Schonlein purpura. BestPractice, last updated April 16, 2014.
- Dillon MJ. Henoch-Schönlein purpura: recent advances. Clin Exp Rheumatol 2007; 25(1 suppl 44): S66-S68.
- Ozen S, Pistorio A, Iusan SM, et al; Paediatric Rheumatology International Trials Organisation (PRINTO). EULAR/PRINTO/PRES criteria for Henoch-Schönlein purpura, childhood polyarteritis nodosa, childhood Wegener granulomatosis and childhood Takayasu arteritis: Ankara 2008. Part II: final classification criteria. Ann Rheum Dis 2010;69:798-806. PubMed
- Dillon MJ, Ozen S. A new international classification of childhood vasculitis. Pediatr Nephrol 2006; 21: 1219-22. PubMed
- Gyun Ahn J. Overview of childhood vasculitis. J Rheum Dis 2024; 31(3): 135-142. www.jrd.or.kr
- Saulsbury FT. Clinical update: Henoch-Schönlein purpura. Lancet 2007; 369: 976-8. PubMed
- Mintzer C, Nussinovitch M, Danziger Y, Mimouni M, Varsano I. Scrotal involvement in Henoch-Schönlein purpura in children. Scand J Urol Nephrol 1998; 32: 138 - 9. PubMed
- Bailey M, Chapin W, Licht H, Reynolds JC. The effects of vasculitis on the gastrointestinal tract and liver. Gastroenterol Clin North Am 1998; 27: 747-82. PubMed
- Fervenza FC. Henoch-Schönlein purpura nephritis. Int J Dermatol 2003; 42: 170-7. PubMed
- Kellerman PS. Henoch-Schönlein purpura in adults. Am J Kidney Dis 2006; 48: 1009-16. PubMed
- Shin JI, Park JM, Shin YH, Hwang DH, Kim JH, Lee JS. Predictive factors for nephritis, relapse, and significant proteinuria in childhood Henoch-Schönlein purpura. Scand J Rheumatol 2006; 35: 56-60. PubMed
- Bailey M, Chapin W, Licht H, Reynolds JC. The effects of vasculitis on the gastrointestinal tract and liver. Gastroenterol Clin North Am 1998; 27: 747-82. PubMed
- Coppo R, Andrulli S, Amore A, et al. Predictors of outcome in Henoch-Schönlein nephritis in children and adults. Am J Kidney Dis 2006; 47: 993-1003. PubMed
- Chartapisak W, Opastiraku S, Willis NS, Craig JC, Hodson EM. Prevention and treatment of renal disease in Henoch-Schönlein purpura: a systematic review. Arch Dis Child 2009; 94: 132-7. PubMed
- Calvo-Rio V, Lociera J, Mata C, et al. Henoch-Schönlein purpura in northern Spain: clinical spectrum of the disease in 417 patients from a single center. Medicine (Baltimore) 2014; 93: 106-13. pmid:24646467 PubMed
- Sano H, Izumida M, Shimizu H, Ogawa Y. Risk factors of renal involvement and significant proteinuria in Henoch-Schonlein purpura. Eur J Pediatr 2002; 161: 196 - 201. PubMed
- Ronkainen J, Nuutinen M, Koskimies O. The adult kidney 24 years after childhood Henoch-Schonlein purpura: a retrospective cohort study. Lancet 2002; 369: 666 - 70. PubMed
- Finkel TH, et al. Chronic parvovirus B19 infection and systemic necrotising vasculitis: opportunistic infection or aetiological agent? Lancet 1994; 343: 1255-8. PubMed
- Saulsbury FT. Henoch-Schönlein purpura in children: report of 100 patients and review of the literature. Medicine 1999; 78: 395-409. PubMed
- Koskimies O, Mir S, Rapola J and Vilska J. Henoch-Schönlein nephritis: long-term prognosis of unselected patients. Arch Dis Child 1981; 56: 482-4. PubMed
- Ronkainen J, Ala-Houhala M, Huttunen NP, et al. Outcome of Henoch-Schoenlein nephritis with nephrotic-range proteinuria. Clin Nephrol 2003; 60: 80-4. PubMed
