Czerwone flagi i niebezpieczne przebiegi, którym można zapobiegać1
|
Czerwone flagi |
Niebezpieczny przebieg, któremu można zapobiegać |
|
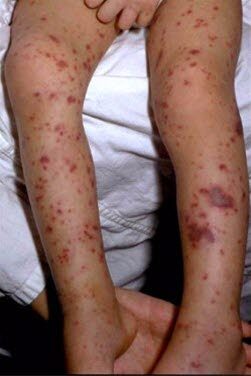
Plamica, wybroczyny |
Ogólnoustrojowe zakażenie meningokokowe, HUS, choroby hematologiczne (ostra białaczka, MDS), zespół rozsianego wykrzepiania wewnątrznaczyniowego. |
|
Wysoka gorączka |
Ogólnoustrojowe zakażenie meningokokowe, HUS, zespół wstrząsu toksycznego, choroby hematologiczne (ostra białaczka, MDS), zespół rozsianego wykrzepiania wewnątrznaczyniowego, toksyczna nekroliza naskórka, zespół Kawasaki. |
|
Objawy oponowe |
|
|
Bardzo szybkie rozprzestrzenianie się |
|
|
Duże pęcherze, spełzanie naskórka |
|
|
Miejscowe objawy stanu zapalnego:
|
Szczególnie niebezpieczne w okolicy twarzy: |
|
Immunosupresja |
Choroba zakaźna o ciężkim przebiegu. |
Informacje ogólne
Definicja
- U dzieci wysypka z gorączką występuje zazwyczaj w przebiegu chorób zakaźnych o etiologii wirusowej.
- Diagnostyka takich pacjentów może stanowić wyzwanie ze względu na dużą liczbę rozpoznań różnicowych, które obejmują zarówno choroby o łagodnym przebiegu, jak i zagrażające życiu.2
- Ponadto obraz kliniczny może być zróżnicowany, a gorączka może wystąpić przed wysypką, po niej lub w tym samym czasie.
Częstość występowania
- Dzięki szczepieniom wiele z możliwych chorób występuje rzadziej, choć pacjenci z wysypką i gorączką nadal stanowią liczną grupę w gabinecie lekarza rodzinnego.
ICPC-2
- A03 Gorączka.
- A76 Wysypka wirusowa NNB, inne.
- S07 Zaczerwienienie/ wysypka, uogólnione.
ICD-10
- A38 Szkarlatyna.
- A39 Zakażenie meningokokowe.
- A48.3 Zespół wstrząsu toksycznego.
- A51.3 Kiła wtórna skóry i błon śluzowych.
- A69.2 Choroba z Lyme.
- B00 Zakażenia wywołane przez wirusy opryszczki (herpes simplex).
- B01 Ospa wietrzna.
- B02 Półpasiec.
- B05 Odra.
- B06 Różyczka.
- B08.3 Rumień zakaźny.
- B08.4 Pęcherzykowe zapalenie jamy ustnej z wysypką wywołane przez enterowirusy.
- I00-I02 Ostra gorączka reumatyczna.
- L51 Rumień wielopostaciowy wysiękowy.
- M30.3 Zespół śluzówkowo-skórnych węzłów chłonnych (choroba Kawasaki).
- M32 Toczeń rumieniowaty układowy (SLE).
- R21 Wysypka skórna i inne niespecyficzne wykwity skórne.
- G00 Bakteryjne zapalenie opon mózgowo-rdzeniowych, niesklasyfikowane gdzie indziej.
Diagnostyka różnicowa
Wysypki plamisto-grudkowe
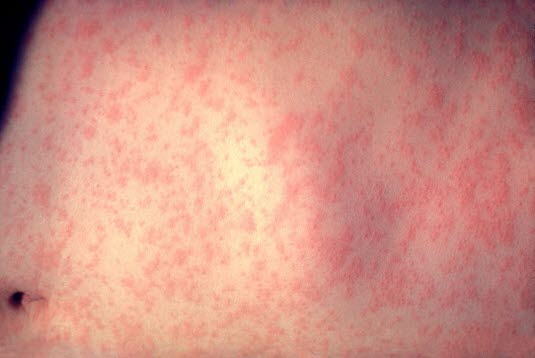
Odra
- Odra jest wywoływana przez Morbillivirus z grupy Paramycoviridae i jest jedną z najbardziej zakaźnych chorób przebiegających z gorączką i wysypką.
- Patognomoniczne dla odry są wykwity na błonie śluzowej jamy ustnej (plamki Koplika).
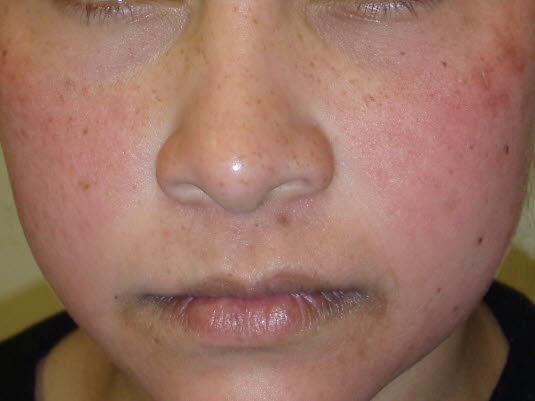
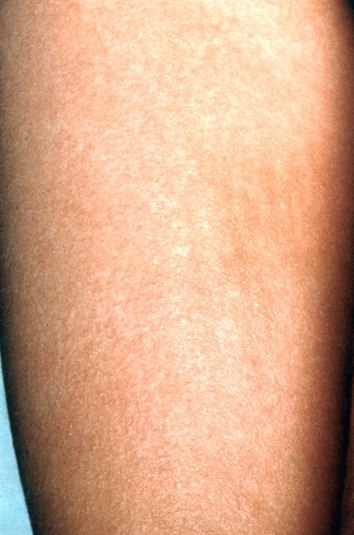
- Charakterystyczna plamisto-grudkowa wysypka (brązowo-różowe, zlewające się plamy skórne) rozwija się w 2-7 dniu po wystąpieniu pierwszych objawów (gorączki, suchego kaszlu, zapalenia spojówek ze światłowstrętem). Zaczyna się na twarzy i za uszami i utrzymuje się przez 4-7 dni.3
- Odra jest poważną chorobą ze względu na możliwe powikłania (ostre poinfekcyjne zapalenie mózgu). Zwiększony odsetek powikłań występuje u niemowląt i kobiet w ciąży.
- Najskuteczniejszym środkiem zapobiegawczym jest szczepienie przeciwko odrze.
Różyczka
- Wywoływana przez wirus różyczki z rodziny togawirusów (Togaviridae).
- Transmisja drogą kropelkową.
- Łagodne początkowe objawy ogólne (stan podgorączkowy, gorączka, zapalenie spojówek, zaczerwienienie gardła).
- Typowe we wczesnym stadium powiększenie węzłów chłonnych szyjnych, karkowych i przyusznych.
- 1-4 dni po wystąpieniu pierwszych objawów pojawia się drobnoplamista lub plamisto-grudkowa wysypka, która zaczyna się na twarzy, rozprzestrzenia się na ciało i kończyny i ustępuje po 1-3 dniach.4
- Okres inkubacji 2-3 tygodnie, typowy rumień może być nieobecny.
- Zakażenie w czasie ciąży może prowadzić do poronienia lub poważnego uszkodzenia płodu.
- Szczepionka przeciwko różyczce zawiera atenuowany żywy wirus i wchodzi w skład szczepionki skojarzonej przeciwko odrze, śwince (szczepionka MMR) i ewentualnie ospie wietrznej (szczepionka MMRV).
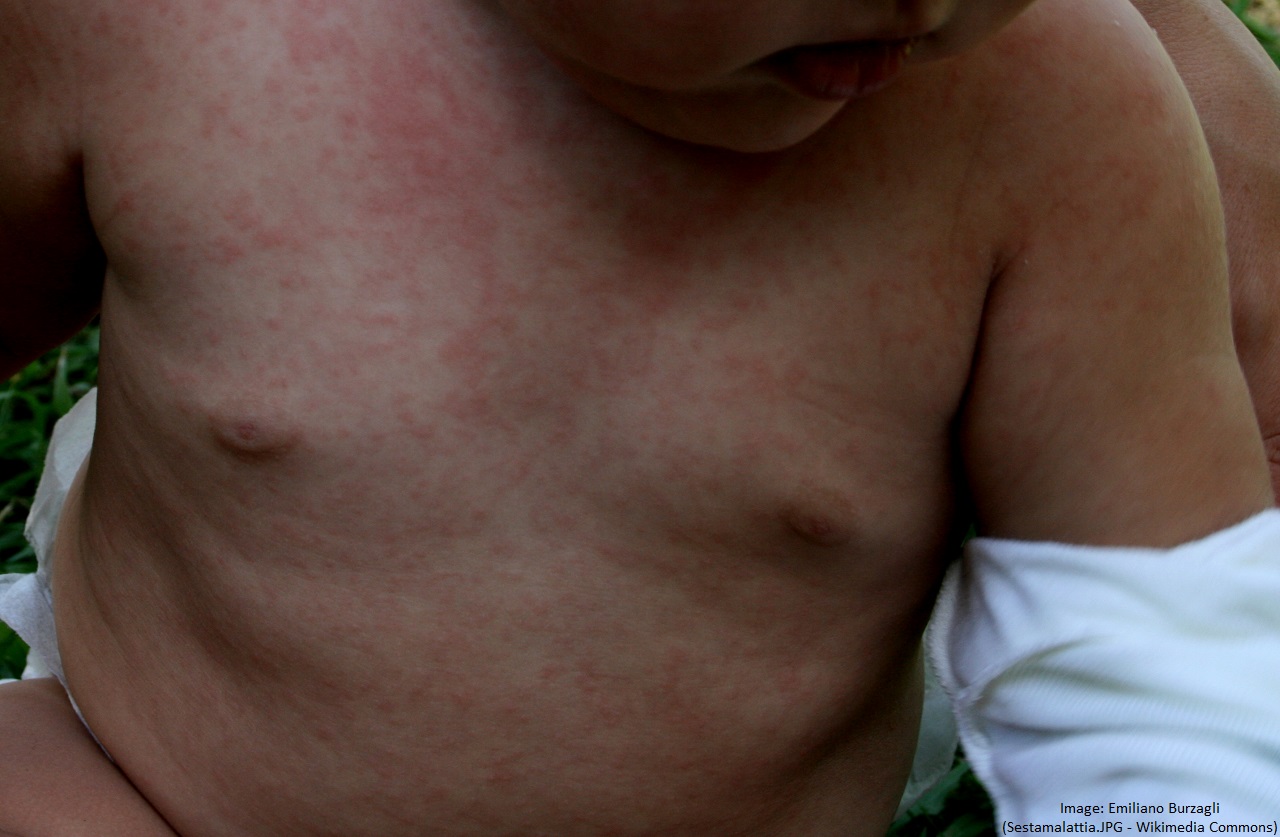
Gorączka trzydniowa (exanthema subitum)
- Gorączka trzydniowa (synonimy: rumień nagły, choroba szósta), wywoływana jest przez ludzki wirus opryszczki 6 lub 7 (HHV-6 lub HHV-7).
- Wysoka zakaźność, transmisja drogą kropelkową.
- W 90% przypadków u dzieci w wieku poniżej 2 lat.
- Wysoka gorączka, katar, kaszel, ból głowy i brzucha przez 3-5 dni, a następnie różowa wysypka grudkowo-plamistea lub drobnoplamkowa, która ustępuje w ciągu 1-2 dni.5
- U 2/3 dzieci plamki Nagayama: rumieniowe grudki na podniebieniu miękki i języczku.
- Wysypka skórna jest często blada i stwarzać trudności diagnostyczne.
- Początkowo zmiany skórne na tułowiu, z rozprzestrzenianiem się na kończyny, szyje i twarz.
- Okres inkubacji 5-10 dni.
Rumień zakaźny (erythema infectiosum)
- Synonim: choroba piąta.
- Wywoływany przez patogenny wyłącznie dla człowieka parwowirus 19.
- Najczęściej występuje w wieku od 3 do 8 lat, ale może również wystąpić u dorosłych
- Objawy prodromalne (4-14 dni przed wysypką): gorączka, ból gardła, utrata apetytu, ból brzucha.
- Po 7-10 dni od pierwszych objawów rumieniowa zlewająca się wysypka plamisto-grudkowa, a charakterystycznymi girlandami na kończynach i tułowiu.6
- Dłonie i stopy zazwyczaj nie są zajęte.
- Wysypka blednie centralnie i zmienia wygląd na siateczkowaty.
- Możliwe powiększenie węzłów chłonnych szyjnych i towarzyszące zapalenie stawów.6
- Wysypka może trwać dłużej (tygodnie), z różnym nasileniem i często towarzyszy jej świąd.
- Obumarcie płodu w około 5% zakażeń ciężarnych w ciągu pierwszych 20 tygodni ciąży, często spontaniczne poronienia we wczesnej ciąży
- U 30-50% ostro zakażonych kobiet w ciąży infekcja przebiega bezobjawowo.
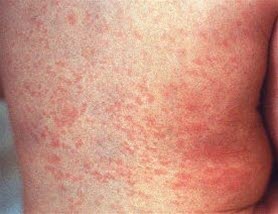
Szkarlatyna
- Synonim: płonica.
- Okres inkubacji 1-2 dni.
- Ostra infekcja wywołana przez paciorkowce beta-hemolizujące, głównie u dzieci i młodzieży w wieku od 5 do 15 lat7
- wysiękowe zapalenie migdałków i gardła, wysoka gorączka, silne złe samopoczucie
- wysypka i gorączka wywołana przez erytrogenną toksynę S. pyogenes
- powiększenie węzłów chłonnych szyjnych, czasem uogólniona limfadenopatia.
- Specyficzne objawy
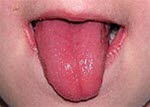
- Głęboki czerwony rumień gardła, malinowy język.
- Charakterystyczna drobnoplamista lub grudkowo-plamista wysypka od 1. lub 2. dnia choroby, początkowo na tułowiu, szerząca się odśrodkowo:7
- wyglądem przypomina uderzenia szczotką, blednie podczas ucisku
- nasilenie zmian w okolicy zgięć (pachwiny, pachy, miejsca ucieplone)
- w dotyku może przypominać papier ścierny.
- Rumień na twarzy z bladym trójkątem wokół ust (trójkąt Fiałtowa).
- W zgięciach stawowych czerwone linie (linie Pastii).
- Dłonie i podeszwy nie sa zajęte.
- Zmiany skórne ustepują po 6-9 dniach.
- W drugim tygodniu choroby pojawia się łuszczenie na dłoniach i podeszwach stóp.
Wysypka polekowa
- Efekt uboczny farmakoterapii, który prowadzi do reakcji skórnej w postaci wysypki.
- Objawy: wysypka skórna (najczęściej grudkowo-plamista), zwykle świąd, ewentualnie gorączka.
- Najczęstsze leki wywołujące reakcję skórną: antybiotyki beta-laktamowe, sulfonamidy, leki przeciwdrgawkowe, allopurynol, NLPZ.
- Występuje najczęściej 8-10 po przyjęciu leku, możliwe również po odstawieniu.
- Początek zwykle na tułowiu i szyi, z odsodkowym rozprzestrzenianiem.
- Głowa, dłonie, podeszwy i błony śluzowe zazwyczaj nie są zajęte.
- Infekcja wirusem Epsteina-Barr omyłkowo leczona antybiotykami, zwykle amoksycyliną, może również powodować wysypkę skórną.
- Zobacz też artykuł Reakcje skórne wywołane przez leki.
COVID-198
- Opisano stosunkowo szeroki zakres objawów dermatologicznych, ale są one ogólnie rzadkie (0,2-1,2%).
- Obejmują one świąd, wysypki odropodobne, grudki, zaczerwienienie i pokrzywkę, a także pęcherze skórne.
- W rzadkich przypadkach opisywano poważne zaburzenia krążenia dystalanych okolic kończyn, aż do martwicy.
- Występowanie objawów skórnych obserwowano zarówno we wczesnej fazie zakażenia (przed innymi znanymi objawami), jak i w późniejszym przebiegu.
Echowirus
- Obok wirusów Coxackie A i B, jeden z czynników etiologicznych choroby bostońskiej9
- charakterystyczne wysypki skórne (exantema) i błonach śluzowych (enanthema).
- zmiany skórne o charakterze plamistym, plamisto-grudkowym, plamisto-pęcherzykowym lub pęcherzykowym.
- Małe plamki o morfologii podobnej jak w przebiegu różyczki, które najpierw pojawiają się na twarzy.
- Węzły chłonne szyjne niepowiększone.
Gorączka reumatyczna
- Rzadkie powiłanie o podłożu immunologicznym po zakażeniu gardła paciorkowcami beta-hemolizującymi.
- Podwyższone miano antystreptolizyny.
- Postawienie rozpoznania po spełnieniu dwóch kryteriów głównych lub jednego kryterium głównego i dwóch kryteriów drugorzędnych (wg Jonesa):
Zakażenia meningokokowe
- Rzadka, ale bardzo poważna choroba.
- Należy podejrzewać w przypadku wszystkich niejasnych obrazów klinicznych, którym towarzyszy ostre pogorszenie stanu ogólnego, wysypka i gorączka.
- U około 2/3 pacjentów z meningokokowym zapaleniem opon mózgowo-rdzeniowych zmiany skórne są obecne przy przyjęciu do szpitala: wysypka plamisto-grudkowa lub wybroczynowa lub rozległa plamica piorunująca z martwicą skóry.10
- W przypadku podejrzenia zapalenia opon mózgowo-rdzeniowych lub zapalenia mózgu, pacjent wymaga natychmiastowej hospitalizacji.
- Rozpoznanie stawia się na podstawie obrazu klinicznego i wyniku badania płynu mózgowo-rdzeniowego po nakłuciu lędźwiowym.
- W przypadku podejrzenia bakteryjnego zapalenia opon mózgowo-rdzeniowych wpływ na rokowanie ma szybkie rozpoczęcie leczenia.
- Profilaktyka antybiotykowa jest zalecana dla wszystkich osób z bliskiego kontaktu, opiekunów oraz personelu medycznego mających kontakt z wydzielinami oddechowymi pacjenta.10
- W Polsce dostępne są skoniugowane szczepionki przeciw meningokokom monowalentne lub wielowalentne oraz szczepionki białkowe przeciw serogrupie B. Szczepienia zaleca się11:
- osobom z grup ryzyka wystąpienia inwazyjnej choroby meningokokowej (niemowlętom, młodzieży i młodym dorosłym)
- osobom z niedoborami odporności
- osobom podróżującym do krajów zwiększonego ryzyka zakażeń meningokokowych.
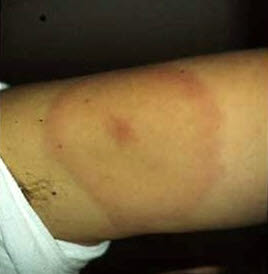
Borelioza z Lyme
- Choroba zakaźna przenoszona przez ukąszenia kleszczy, wywołana przez krętki, które wchodzą w skład kompleksu Borrelia burgdorferi sensu lato (kompleks B.b.s.l.).
- Typowy rumień wędrujący: zaczerwieniona płaska lub pierścieniowata zmiana, płaska lub lekko uniesiona.
- Rzadko gorączka, kilka tygodni później ból głowy i ewentualnie deficyty neurologiczne, wysypka może utrzymywać się przez kilka tygodni.
- We wczesnych stadiach zwykle nie są konieczne dodatkowe badania, później ewentualnie badania serologiczne.
- Wskazana antybiotykoterapia we wszystkich stadiach choroby.12
Rumień wielopostaciowy (erythema exsudativum multiforme)
- Ostra, samoograniczająca się, zapalna, polimorficzna choroba skóry, która jest prawdopodobnie spowodowana reakcją nadwrażliwości zwykle wywoływaną zakażeniem wirusowym (w szczególności HSV) lub lekami.
- Objawy: nagłe pojawienie się symetrycznej, rumieniowej zmiany skórnej, często podobne epizody w przeszłości, w ciężkich przypadkach możliwa gorączka.
- Objawy kliniczne: wysypka skórna, zwłaszcza po stronie prostowników, na dłoniach, podeszwach i błonach śluzowych, zwykle rozmieszczona symetrycznie.
- Morfologia zmian skórnych
- Początkowo rumieniowe zmiany przypominające tęczówkę lub tarczę strzelniczą (centralna ciemnoczerwona strefa otoczona jasną strefą rumieniową, ciemnoczerwony pierścień na zewnątrz).
- Wygląd wykwitów może zmieniać się w czasie:
- tylko dwie strefy
- nieostra granica
- centralne pęcherze i strupy.
- W razie potrzeby potwierdzenie rozpoznania za pomocą biopsji skóry
- Choroba ustępuje samoistnie z tendencją do nawrotów.
- Pacjenci z ciężkim zespołem Stevensa-Johnsona i ciężką toksyczną nekrolizą naskórka wymagają intensywnego leczenia.13
Zespół Kawasaki14
- Ostre, ogólnoustrojowe zapalenie małych i średnich tętnic, przebiegające z wysoką gorączką.
- Przyczyna nieznana, występowanie głównie u dzieci.
- Rozpoznanie stawia się na podstawie kryteriów klinicznych - gorączka przez ponad 5 dni i cztery z następujących pięciu objawów:
- obustronne niewysiękowe zapalenie spojówek
- rumieniowa, polimorficzna wysypka na tułowiu
- powiększenie węzłów chłonnych szyjnych >1,5 cm, przeważnie jednostronne
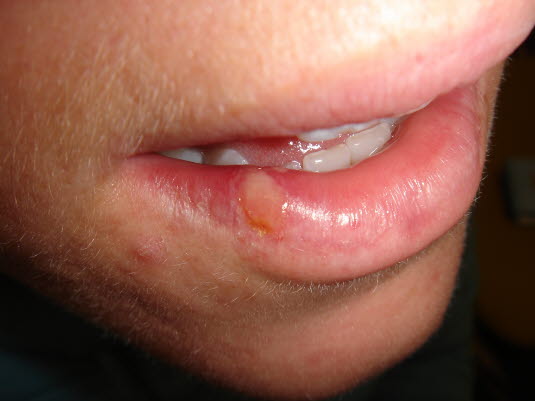
- rumieniowe zmiany na błonach śluzowych jamy ustnej i gardła (język truskawkowy), pęknięcia i/lub strupy na wargach
- rumieniowe zmiany na dłoniach i stopach ze stwardnieniami i obrzękiem i ew. łuszczeniem.
Kiła drugorzędowa15
- Przenoszona drogą płciową choroba zakaźna wywoływana przez krętki Treponema pallidum.
- Bez leczenia i po wygojeniu się zmiany pierwotnej, po tygodniach do miesięcy następuje faza wtórna z bakteriemią, objawami ogólnymi, takimi jak gorączka oraz bardzo szerokim i zmiennym spektrum objawów skórnych i błon śluzowych.
- Zmiany skórne występują zwykle w postaci plamistych wykwitów zlokalizowanych równomiernie na tułowiu i na kończynach górnych.
- Podejrzenie powinna budzić plamisto-grudkowa wysypka obejmująca dłonie i podeszwy stóp.
- Zmiany błony śluzowej mogą występować na wargach, w gardle, krtani, na narządach płciowych oraz w odbycie i odbytnicy.
- Alternatywnie może być widoczne rozproszone zaczerwienienie gardła
- w tym stadium zmiany na skórze i błonach śluzowych są wysoce zakaźne.
- Alternatywnie może być widoczne rozproszone zaczerwienienie gardła
- W przypadku podejrzenia klinicznego lub w celu wykluczenia kiły, przeprowadza się badania przesiewowe i potwierdzające rozpoznanie.
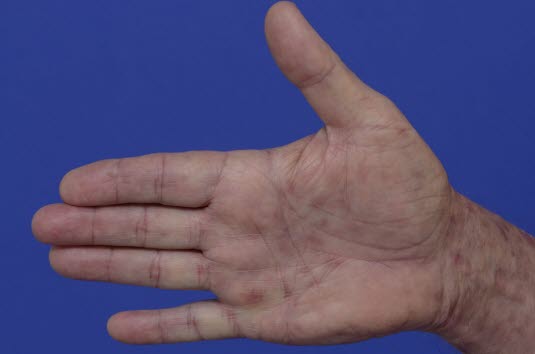
Zespół wstrząsu toksycznego16
- Zespół wstrząsu toksycznego (TSS) jest wywoływany przez bakterie wytwarzające egzotoksyny, najczęściej w pezebiegu infekcji gronkowcowej lub paciorkowcowej.
- W ostatnim czasie częstość występowania znacznie spadła, obecnie występuje rzadko.
- Objawy: nagła wysoka gorączka, rozlana wysypka plamista, wymioty, biegunka, ból gardła, bóle mięśni i głowy u wcześniej zdrowych osób.
- Typowym objawem skórnym jest uogólniona rumieniowa wysypka plamista:
- Przypominająca oparzenie słoneczne.
- Szczególnie na dłoniach i podeszwach stóp.
- Złuszczanie na podeszwach stóp i dłoniach pojawia się zwykle w ciągu 1-3 tygodni od wystąpienia choroby.
- Wstrząs i niewydolność wielonarządowa mogą wystąpić na wczesnym etapie choroby.
- Możliwe badania dodatkowe: posiew wymazu z gardła, płynu mózgowo-rdzeniowego lub krwi w kierunku obecności patogenu (Staphylococcus aureus).
- Leczenie: antybiotykoterapia, leczenie wstrząsu.
Mononukleoza
- Może przebiegać z wysypką grudkowo-plamkowa, szczególnie w przypadku przyjęcia amoksycyliny.
- Należy rozważyć u starszych dzieci i młodzieży, jeśli występuje gorączka, zmęczenie, nudności, ból gardła i powiększone węzły chłonne szyjne.
Mykoplazmowe zapalenie płuc
- Może przebiegać z łagodną rumieniową wysypką grudkowo-plamistą.
Wysypki pęcherzykowe
Ospa wietrzna
- Choroba zakaźna wywołana przez wirusa ospy wietrznej i półpaśca (VZV).
- Okres inkubacji 2 tygodnie, czas trwania 1-3 tygodnie.
- Początek choroby z wysypką i świądem oraz gorączką trwającą 3-5 dni. Gorączka rzadko przekracza 39°C.
- Typowa wysypka polimorficzna: najpierw plamisto-grudkowa, następnie pęcherzykowa, ewentualnie krostkowa, a po 24–48 godzinach pojawiają się strupki
- zmiany skórne (plamki, grudki, pęcherzyki, strupy) pojawiają się w różnych stadiach rozwoju w różnych lokalizacjach jednocześnie, tworząc tzw. „obraz gwiaździstego nieba”.
- zmiany mają centralne rozmieszczenie i są bardziej skoncentrowane na twarzy i tułowiu niż na kończynach.
- zmiany zaczynają się na tułowiu i twarzy i mogą szybko rozprzestrzeniać się na inne części ciała, obejmując błony śluzowe i owłosioną skórę głowy.
- Zapobieganie
- szczepienia - zobacz artykuł Ospa wietrzna
- schemat szczepienia: dwie dawki podanych w odstępie minimum 6 tygodni.
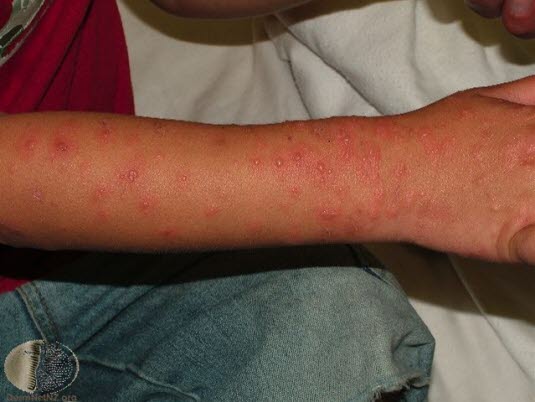
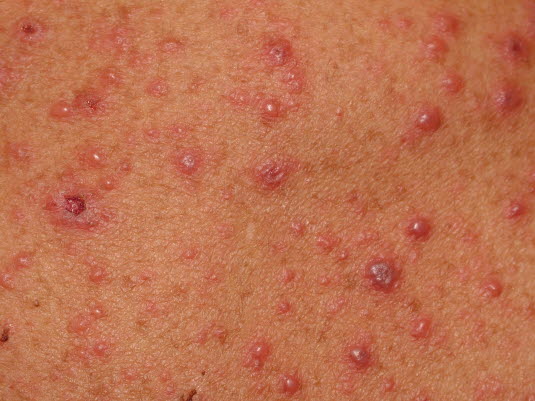
Choroba dłoni, stóp i jamy ustnej (HFMD)17
- Zwykle wywoływana przez wirusy Coxsackie, może występować w postaci małych epidemii.
- 1–2 dni po wystąpieniu gorączki na błonie śluzowej jamy ustnej pojawiają się zwykle bolesne zmiany (enantema).
- Mają one postać małych (średnica 1–3 mm) pęcherzyków, które pękając tworzą owrzodzenia.
- Zmiany występują zwykle na języku, podniebieniu miękkim, dziąsłach i błonach śluzowych policzków.
- W ciągu 1–2 dni pojawia się zwykle nieswędząca i bolesna wysypka pęcherzykowa.
- Zmiany skórne wielkości 3–7 mm mogą mieć również charakter plamisty lub grudkowy.
- Najczęściej zajęte są dłonie i podeszwy stóp.
- Osutka (exanthema) może pojawić się także na pośladkach, w okolicach narządów płciowych i rzadziej na kolanach, łokciach, twarzy.
- W niektórych przypadkach wysypce może towarzyszyć świąd.
- Choroba ma zwykle łagodny, samoograniczający się przebieg, trwa 7–10 dni.
Półpasiec18
- Reaktywacja zakażenia wirusem ospy wietrznej i półpaśca (VZV), znanego również jako półpasiec; występuje ból i pęcherzykowa wysypka skórna.
- U każdej osoby z półpaścem zaleca się ocenę kliniczną zmian krwotocznych/martwiczych, zmian satelitarnych i licznych pęcherzyków/pęcherzy, wielosegmentowych lub uogólnionych zmian skórnych oraz pogorszenia stanu ogólnego i objawów oponowych.
- Wysypka z rumieniem i zmianami plamisto-grudkowymi, które szybko przekształcają się w pęcherzyki, a następnie krosty, ograniczona do jednego (lub większej liczby) dermatomów.
- Całkowite zaskorupienie pęcherzyków i tym samym koniec zakaźności następuje zwykle po 5–7 dniach.
Opryszczka zwykła19
- Zakażenie wywołane przez wirusy opryszczki zwykłej (HSV–1 i HSV–2).
- Ostra choroba, szczególnie u dzieci jako początkowe zakażenie
- Zmiany skórne o charakterze nawracających ognisk małych zgrupowanych pęcherzyków na rumieniowym podłożu, często w okolicy ustno-wargowej lub narządów płciowych.
- Pierwotne zakażenie HSV u dzieci (gingivostomatitis herpetica) często powoduje obrzęk węzłów chłonnych na szyi, gorączkę, dreszcze, utratę apetytu.
- Czas trwania około 2 tygodni
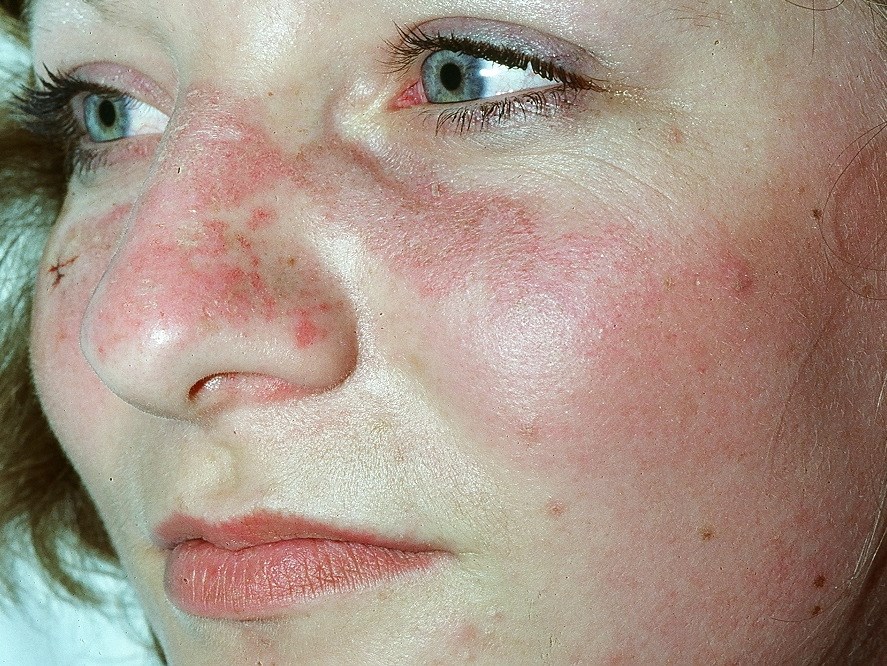
Toczeń rumieniowaty układowy (SLE)20
- Toczeń rumieniowaty układowy (SLE) jest przewlekłą chorobą autoimmunologiczną przebiegająca z okresami remisji i nawrotów, która może dotyczyć dowolnego narządu.
- Duże zróżnicowanie przebiegu choroby zależnie od przypadku.
- Spektrum obrazu klinicznego od niewielkiego nasilenia objawów z szybką remisją aż do ciężkiego przebiegu z niewydolnością narządów i zgonem.
- Typowe objawy dotyczą głównie skóry, układu mięśniowo-szkieletowego, nerek i ośrodkowego układu nerwowego.
- Wykwity skórne i/lub owrzodzenia błon śluzowych występują u około 75% pacjentów w przebiegu choroby.
- Typową zmianą jest rumień w kształcie motyla na twarzy.
- Objawy ogólne: zmęczenie, gorączka, utrata apetytu i utrata masy ciała
Guzkowa wysypka skórna
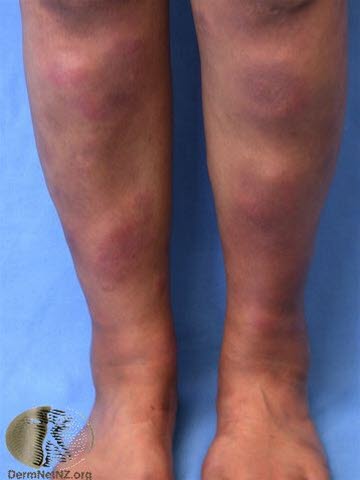
Rumień guzowaty21
- Rumień guzowaty jest skórną reakcją nadwrażliwości typu opóźnionego. Jest to najczęstsza postać zapalenia podskórnej tkanki tłuszczowej (panniculitis – zapalenie tkanki tłuszczowej).
- Obraz kliniczny:
- nagłe pojawienie się symetrycznych, obustronnych, twardych, bolesnych, rumieniowych (czasami niebieskawo-czerwonych), ucieplonych guzków o średnicy 3-7 cm, wrażliwych na ucisk
- najczęściej na przedniej powierzchni podudzi (rzadziej na tylnej), rzadko w okolicy kostek, na kolanach, udach, pośladkach, ramionach, głowie i tułowiu
- Pierwsze objawy skórne rumienia guzowatego zwykle poprzedzoną gorączką, osłabieniem i bólem stawów.
- Częstość występowania: 2-8/100 000, około 50% idiopatyczna
- Badania krwi, RTG klatki piersiowej i biopsja są wskazane w związku z możliwą chorobą podstawową.
Zespoły gorączek nawrotowych
- W zespołach gorączek nawrotowych procesy autozapalne prowadzą do przerywanych napadów gorączkowych, z których niektórym towarzyszą objawy skórne.
- W rodzinnej gorączce śródziemnomorskiej występuje wysypka podobna do róży.
- Zespół hiper-IgD charakteryzuje się wysypką grudkowo-plamistą.
- Zespół gorączki nawracającej zależnej od receptora czynnika martwicy nowotworów (TRAPS) może charakteryzować się migrującym, bolesnym wysypką.
- Jeśli podejrzewa się chorobę tego typu, zaleca się skierowanie do odpowiedniego oddziału specjalistycznego.
Gorączka i wysypka u osób powracających z tropików
- Zobacz także artykuł Gorączka u osób powracających z tropików.
- Riketsjozy: zoonozy wywołane przez riketsje przenoszone po ukąszeniu/ukłuciu przez wszy, pchły, roztocza lub kleszcze.
- U niektórych pacjentów można zauważyć wysypkę grudkowo-plamistą zlokalizowaną na tułowiu i proksymalnych częściach kończyna, podczas gdy twarz, dłonie i podeszwy stóp pozostają wolne.
- W niektórych przypadkach w miejscu ukąszenia pojawia się czarna, pokryta strupem i niebolesna rana.
- W gorączce denga czasami występuje swędząca wysypka odropodobna, która w ciężkich przypadkach przybiera postać wybroczyn.
- W rzadkich przypadkach gorączka denga może rozwinąć się w gorączkę krwotoczną denga, w której dominują krwawienia w obrębie skóry i błon śluzowych
- Typowe, choć rzadkie zmiany skórne w przebiegu duru brzusznego i paratyfusu
- Wysypka skórna (osutka grudkowo–plamista, możliwe pojedyncze wykwity)
- Najczęściej na tułowiu (skóra brzucha): różowe grudki o średnicy 2–3 mm, bez świądu, które bledną przy ucisku i ustępują w ciągu 3–4 dni.
- Wysypka skórna (osutka grudkowo–plamista, możliwe pojedyncze wykwity)
- Wybroczyny, siniaki i krwotoki podskórne mogą wystąpić w gorączce denga, meningokokemii i wirusowej gorączce krwotocznej.
- Wysypka plamisto-grudkowa i wybroczyny mogą również wystąpić w chorobie wywołanej wirusem chikungunya.
Wywiad
Jak rozpoczęła się choroba?
- U dzieci: wcześniejsze przeziębienie, wysypka skórna po ustąpieniu gorączki.
- Szybki postęp: odra, zapalenie opon mózgowych.
- Czy był kontakt z innymi zakażonymi osobami?
Gdzie po raz pierwszy pojawiła się wysypka?
- Centralnie: odra.
- Na twarzy: różyczka, rumień zakaźny, zakżenie wirusem ECHO.
Świąd
- Jeśli obecny: ospa wietrzna.
Stan ogólny
- Znacznie pogorszenie stanu ogólnego: ciężka choroba zakaźna, np. zapalenie opon mózgowych.
Status szczepień?
Przyjmowane leki?
Wcześniejsze choroby?
Badanie fizykalne
Stan ogólny
- Wygląd wskazujący na chorobę?
- Ocena stanu odwodnienia, ucieplenie skóry (gorączka? i zmian skórnych.
- Zmiany w jamie ustnej.
Objawy alarmowe
- Sztywność karku i pleców.
- Wybroczyny lub plamica.
- Uwypuklenie ciemiączka u niemowląt.
- Zaburzenia czucia.
- Wyraźne pogorszenie stanu ogólnego.
- Piorunujący przebieg.
- Ciężkie objawy towarzyszące, bardzo wysoka gorączka.
Badania uzupełniające
W gabinecie lekarza rodzinnego
- CRP, leukocyty, OB, ewentualnie morfologia krwi z rozmazem.
- Szybki test na obecność paciorkowców grupy A i ewentualnie wymaz z gardła w przypadku podejrzenia szkarlatyny.
- Badania serologiczne w przypadku podejrzenia infekcji wirusowej.
Środki i zalecenia
Wskazania do skierowania
- Skierowanie do dermatologa w przypadku wątpliwości diagnostycznych.
Wskazania do hospitalizacji
- W przypadku podejrzenia sepsy (wybroczyny, plamica), piorunującego przebiegu, sztywności karku (zapalenie opon mózgowo-rdzeniowych), rozpoczynającego się spełzania naskórka (toksyczna nekroliza naskórka) i ciężkiego odwodnienia oraz złego stanu ogólnego.
Obowiązek zgłaszania
- Podejrzane przypadki, zachorowania i zgony z powodu odry, różyczki, kiły, meningokokowego zapalenia opon mózgowo-rdzeniowych lub sepsy i ospy wietrznej, a także bezpośrednie lub pośrednie dowody na obecność odpowiedniego wirusa, jeśli wskazują na ostrą infekcję, należy zgłaszać do Powiatowej Stacji Sanitarno-Epidemiologicznej na druku ZLK-a (w formie papierowej lub elektronicznej).
Więcej informacji
- Zobacz także artykuł Choroby skóry: Diagnostyka wizualna.
Ilustracje

Źródła
Piśmiennictwo
- Bromley M., Marsh S., Layton A. Life-threatening skin conditions presenting to critical care. BJA Education 2021; 21(10): 376e383. pmc.ncbi.nlm.nih.gov
- Sartelli M., Coccolini F., Kluger Y. et al. WSES/GAIS/WSIS/SIS-E/AAST global clinical pathways for patients with skin and soft tissue infections. World Journal of Emergency Surgery (2022) 17:3-23. wjes.biomedcentral.com
- H Do NA., Mulholland K. Measles 2025. NEJM Published June 25, 2025DOI: 10.1056/NEJMra2504516 DOI
- Vueba AN., do Céu Sousa M. Rubella infection: Advances and challenges in the diagnosis and prevention of CongenitalRubella Syndrome. Int J Clin Virol. 2020; 4: 006-013. www.clinvirologyjournal.com
- Wolz MM., Sciallis GF., Pittelkow MR. Human Herpesviruses 6, 7, and 8 From a Dermatologic Perspective. Mayo Clin Proc. 2012; 87(10):1004-1014. pmc.ncbi.nlm.nih.gov
- Kostolansky S, Waymack JR. Erythema Infectiosum. 2023 Jul 31. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 pubmed.ncbi.nlm.nih.gov
- Basettia S., Hodgsonb J., Rawson TM. et al. Scarlet fever: a guide for general practitioners. London Journal of Primary Care, 2017;9 (5): 77–79. pmc.ncbi.nlm.nih.gov
- Martora F.,Villani A., Fabbrocini G. COVID-19 and cutaneous manifestations: A review of the published literature. J Cosmet Dermatol. 2023;22(1):4-10. pubmed.ncbi.nlm.nih.gov
- Kuchciak-Brancewicz M., Bienias W., Kaszuba A. Choroba bostońska. Dermat Prakt 1/2014. www.dermatologia-praktyczna.pl
- Tsai J., Nagel MA., Gilden D. Skin rash in meningitis and meningoencephalitis. Neurology 2013; 7;80(19):1808-11. pubmed.ncbi.nlm.nih.gov
- Państwowy Zakład Higieny. Szczepionka przeciw meningokokom. szczepienia.pzh.gov.pl
- Kucharska M., Serafińska S., Standardy terapeutyczne w różnych postaciach boreliozy z Lyme, [w:] Choroby odkleszczowe, red. K. Simon i S. Serafińska, Wrocławskie Wydawnictwo Naukowe Atla 2, Wrocław 2019. ppm.umw.edu.pl
- Frantz R., Huang S., Are A. at al. Stevens-Johnson Syndrome and Toxic Epidermal Necrolysis: A Review of Diagnosis and Management. Medicina (Kaunas). 2021; 28;57(9):895. pmc.ncbi.nlm.nih.gov
- Kuo HC. Diagnosis, Progress, and Treatment Update of Kawasaki Disease. Int J Mol Sci. 2023 Sep 11;24(18):13948. pubmed.ncbi.nlm.nih.gov
- Chaudhry S., Akinlusi I., Shi T. et al. Secondary Syphilis: Pathophysiology, Clinical Manifestations, and Diagnostic Testing. Venereology 2023, 2(2), 65-75. www.mdpi.com
- Atchade E., De Tymowski C., Grall N. et al. Toxic Shock Syndrome: A Literature Review. Antibiotics (Basel). 2024;13(1):96. pubmed.ncbi.nlm.nih.gov
- Zhu P., Ji W., Li D. et al. Current status of hand-foot-and-mouth disease. J Biomed Sci. 2023 Feb 24;30(1):15. pmc.ncbi.nlm.nih.gov
- Patil A., Goldust M., Wollina U. Herpes zoster: A Review of Clinical Manifestations and Management. Viruses. 2022; 14(2):192. pubmed.ncbi.nlm.nih.gov
- Cole S. Herpes Simplex Virus: Epidemiology, Diagnosis, and Treatment. Nurs Clin North Am. 2020 Sep;55(3):337-345. pubmed.ncbi.nlm.nih.gov
- Fijałkowska A., Kądziela M., Żebrowska A. The Spectrum of Cutaneous Manifestations in Lupus Erythematosus: A Comprehensive Review. J Clin Med. 2024;13(8):2419. pubmed.ncbi.nlm.nih.gov
- Pérez-Garza DM., Chavez-Alvarez S., Ocampo-Candiani J. et al. Erythema Nodosum: A Practical Approach and Diagnostic Algorithm. Am J Clin Dermatol. 2021 May;22(3):367-378. pubmed.ncbi.nlm.nih.gov
Autorzy
- Lek. Joanna Dąbrowska-Juszczak, (redaktor)
- Dr n. med. Bonnie Stahn, (recenzent)
- Oryginalna wersja tego artykułu jest oparta na analogicznym artykule w norweskim internetowym podręczniku lekarza rodzinnego Norsk Elektronisk Legehåndbok (NEL).
