Streszczenie
- Definicja: Urazy termiczne z uszkodzeniem głębokiej skóry właściwej (stopnia 3. i 4.) i/lub rozległe.
- Częstość występowania: Zapadalność na ciężkie oparzenia 1:50 000 do 1:60 000 osób rocznie.
- Objawy: Ból prawie nie występuje, ponieważ nocyceptory ulegają uszkodzeniu.
- Wyniki: Suche, białe łożysko rany bez owłosienia (stopnia 3.) lub zwęglenie (stopnia 4.).
- Diagnostyka: W przypadku oparzenia inhalacyjnego dodatkowo gazometria, RTG klatki piersiowej i bronchoskopia.
- Leczenie: Chirurgiczne z nekrektomią i pokryciem ubytku, np. przez przeszczep skóry pośredniej grubości. Escharotomia w przypadku ciężkiego obrzęku tkanek.
Informacje ogólne
Definicja
- Oparzenie = uraz termiczny prowadzący do uszkodzenia tkanek
- Informacje na temat oparzeń 1. i 2. stopnia można znaleźć w artykule tutaj.
Klasyfikacja stopnia oparzenia termicznego
- Stopień 1
- zajęte warstwy skóry: naskórek
- obraz kliniczny: zaczerwienienie, silny ból, jak przy oparzeniu słonecznym
- Stopień 2a
- zajęte warstwy skóry: górna warstwa skóry właściwej
- obraz kliniczny: powstawanie pęcherzy, łożysko rany różowe z rekapilaryzacją, silny
ból, włosy mocno naruszone
- Stopień 2b
- zajęte warstwy skóry: skóra właściwa głęboka (z przydatkami)
- obraz kliniczny: powstawanie pęcherzy, łożysko rany bledsze i brak
rekapilaryzacji lub słaba rekapilaryzacja, zmniejszenie bólu, włosy łatwe do usunięcia
- Stopień 3
- zajęte warstwy skóry: cała skóra właściwa
- obraz kliniczny: suche, białe, skórzaste, twarde łożysko rany, bez bólu, bez włosów
- Stopień 4
- zajęte warstwy skóry: podskórna tkanka tłuszczowa, powięź mięśniowa, mięśnie, kości
- obraz kliniczny: zwęglenie
Liczby
- Zapadalność
- oparzenia termiczne łagodne: 600/100 000 mieszkańców rocznie
- cięższe oparzenia termiczne: 1/50 000–1/60 000 mieszkańców rocznie
- Wiek i płeć
- mężczyźni (71%) znacznie częściej niż kobiety (29%)
- szczyt w wieku 20–59 lat (59,5% przypadków)
Etiologia i patogeneza
- Główne przyczyny oparzeń termicznych to
- bezpośrednie narażenie na działanie płomienia — 52%
- poparzenie cieczami, parą — 23%
- urazy spowodowane wybuchem — 6%
- poparzenie tłuszczem — 6%
- oparzenia kontaktowe — 5%
- wypadki związane z energią elektryczną — 4%
- inne uszkodzenia termiczne razem wzięte (słońce, tarcie itp.) — 4%
- Dwie trzecie oparzeń termicznych ma miejsce w środowisku domowym
- Z wiekiem przyczyny się zmieniają i poparzenia cieczami czy parą ustępują oparzeniom bezpośrednim
Ogólnoustrojowa reakcja na oparzenia termiczne
- Jeśli oparzenie dotyczy większej powierzchni ciała niż 30%, uwalniane cytokiny i inne mediatory stanu zapalnego mogą wywołać efekt ogólnoustrojowy1
- Zmiany w układzie sercowo-naczyniowym
- zwiększona przepuszczalność naczyń włosowatych prowadzi do utraty białek z naczyń krwionośnych i gromadzenia się płynu w przestrzeni pozanaczyniowej
- występuje skurcz naczyń obwodowych i trzewnych
- kurczliwość mięśnia sercowego jest zmniejszona, prawdopodobnie z powodu uwalniania czynnika martwicy nowotworów alfa (TNFα)
- w efekcie dochodzi do hipotensji i hipoperfuzji narządów wewnętrznych
- Zmiany w układzie oddechowym
- mediatory stanu zapalnego mogą powodować skurcz drzewa oskrzelowego; w ciężkich oparzeniach może to prowadzić do ostrej postępującej niewydolności płuc (ARDS)
- Zmiany metaboliczne
- zużycie energii wzrasta nawet trzykrotnie
- stan ten, w połączeniu z hipoperfuzją trzewną, wymaga wczesnego żywienia dojelitowego, aby zapobiec procesom katabolicznym i chronić jelita
- Zmiany immunologiczne
- może wystąpić nieswoiste zmniejszenie odpowiedzi immunologicznej i wpływ zarówno na reakcje typu komórkowego, jak i typu humoralnego
Czynniki predysponujące
- Czynniki prowadzące do ograniczenia świadomości i obniżonej zdolności do samoopieki, jednocześnie zwiększając ryzyko wypadków, w tym oparzeń:
ICD-10
- T20 Oparzenie termiczne i chemiczne głowy i szyi
- T21 Oparzenie termiczne i chemiczne tułowia
- T22 Oparzenie termiczne i chemiczne barku i kończyny górnej z wyjątkiem nadgarstka i ręki
- T23 Oparzenie termiczne i chemiczne nadgarstka i ręki
- T24 Oparzenie termiczne i chemiczne biodra i kończyny dolnej z wyjątkiem
- okolicy stawu skokowego i stopy
- T25 Oparzenie termiczne i chemiczne okolicy stawu skokowego i stopy
Diagnostyka
Kryteria diagnostyczne
Ocena punktowa ryzyka śmiertelności
- Dostępne są różne skale punktowe pozwalające oszacować ryzyko śmiertelności u pacjentów z ciężkimi oparzeniami termicznymi. Najprawdopodobniej najlepiej zastosować skalę ABSI (Abbreviated Burn Severity Index - ABSI)
- parametrom, takim jak płeć, wiek, procent oparzonej powierzchni ciała, obecność urazu inhalacyjnego i oparzenia termicznego 3. stopnia przypisuje wartości punktowe; łączna liczba określa szacowany wskaźnik przeżycia
- Ciężkość urazu termicznego mierzy się za pomocą oceny rozległości (oparzona powierzchnia ciała), głębokości (stopień od 1 do 4) oraz lokalizacji
Stopień oparzenia termicznego (głębokość)
- Zobacz: Klasyfikacja stopnia oparzenia termicznego
- We wczesnej fazie ocenę tę należy powtórzyć kilkukrotnie, ponieważ zajęty początkowo obszar może się zwiększać np. wraz z postępującą martwicą tkanek
Ocena powierzchni oparzenia
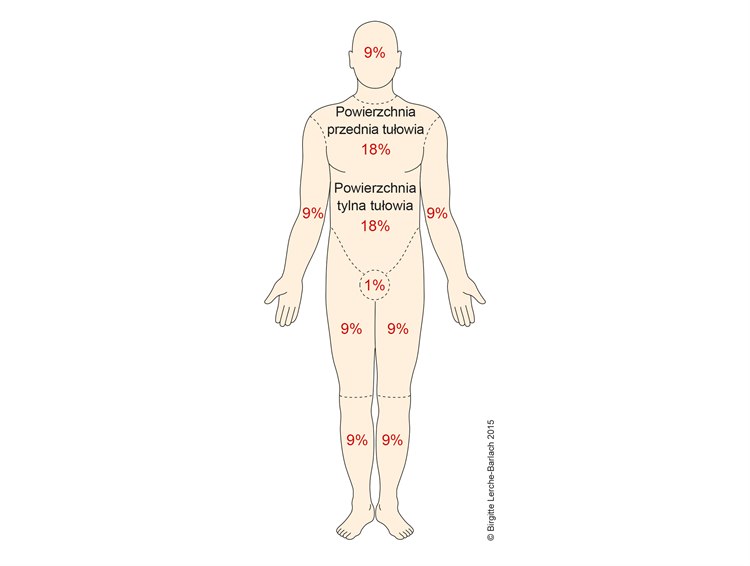
- Rozległość oparzeń termicznych można ocenić za pomocą tzw. reguły dziewiątek, sumując obszary ciała objęte oparzeniem według schematu:
 Zasada dziewięciu procent przy oparzeniach termicznych
Zasada dziewięciu procent przy oparzeniach termicznych- Głowa: 9%
- Jedno ramię wraz z dłonią 9%
- Jedno udo: 9%
- Jedno podudzie wraz ze stopą: 9%
- Przednia część tułowia: 18%
- Tylna część tułowia: 18%
- W przypadku mniej rozległych oparzeń (poniżej 15% powierzchni ciała) lub wyspowych oparzeń termicznych powierzchnię oparzenia można oszacować przy użyciu reguły dłoni (dłoń z palcami osoby poszkodowanej równa się 1% powierzchni ciała).
Rozległość oparzeń termicznych u dzieci
- Rozległość oparzeń termicznych u dzieci ocenia się według reguły dłoni (dłoń z palcami poszkodowanego odpowiada 1% powierzchni ciała) - sumując w ten sposób zajęty obszar
Diagnostyka różnicowa
- Odmrożenia — należy zawsze wziąc pod uwagę przy schładzaniu oparzeń termicznych!
- Zespół dziecka maltretowanego
- prawdopodobnie więcej niż co 10. przypadek oparzenia termicznego u dzieci jest skutkiem przemocy
- czynniki, które mogą wskazywać na przemoc:
- niejasny lub zmieniający się wywiad lekarski
- urazy zanurzeniowe: ostro odgraniczone, symetryczne oparzenia termiczne
- oparzenia termiczne na grzbietach dłoni, pośladkach, podeszwach stóp lub genitaliach
- bardzo późne zgłoszenie się do lekarza
- dzieci z problemami behawioralnymi, zaburzeniami rozwojowymi lub starszymi urazami współistniejącymi
Wywiad lekarski
Informacje ogólne
- Ustalenie tożsamości
- Choroby współistniejące
- Przyjmowane leki
- Alergie
- Używki (alkohol/nikotyna/narkotyki)
- Status szczepienia przeciwko tężcowi
Ustalenia szczegółowe
- Mechanizm oparzenia (kontakt z płomieniem, wybuch, oparzenie chemiczne, elektryczne, oparzenie inhalacyjne)
- Miejsce zdarzenia (przestrzeń otwarta/zamknięta)
- w odniesieniu do ewentualnej zatrucia dymem lub gazem
- Czas trwania ekspozycji
- Okoliczności zdarzenia (m.in. samobójstwo, działanie osób trzecich, atak padaczkowy)
- Dotychczas podjęte działania lecznicze
Badanie fizykalne
- Określenie stopnia oparzenia termicznego, łącznej powierzchni oparzenia i wyniku w skali ABSI
- Ogólny stan kliniczny i fizyczny
- Jakie części ciała uległy poparzeniu?
- oparzenia termiczne dłoni, twarzy i/lub narządów płciowych wymagają zawsze współpracy ze specjalistami
- Objawy zajęcia układu oddechowego:
- oparzenia termiczne lub sadza na twarzy lub szyi
- przypalone włosy w nosie lub opuchnięte wargi
- kaszel, chrypka lub stridor
- duszność, cechy zwiększonego wysiłku oddechowego lub szmery nad polami płucnymi
- utrata przytomności, letarg
- Oznaki współistniejących urazów
- Oznaki zespołu dziecka maltretowanego (zobacz tutaj)
Badania dodatkowe w praktyce lekarza rodzinnego
- Zawsze należy szczegółowo opisać obrażenia w dokumentacji klinicznej oraz niekiedy, za zgodą pacjenta, przydatne może być wykonaie także dokumentacji zdjęciowej zmian
Diagnostyka specjalistyczna
- W przypadku urazu inhalacyjnego
- gazometria krwi tętniczej, w tym: CO i MetHb
- bronchofiberoskopia
- RTG klatki piersiowej w ciągu pierwszych 24 godzin po urazie inhalacyjnym w celu oceny przebiegu obrażeń
- Poszerzona diagnostyka obrazowa, jeśli z badania przedmiotowego lub wywiadu lekarskiego wynika podejrzenie innych urazów
Wskazania dla skierowania do specjalisty
- Skierowanie do poradni chirurgicznej w przypadku:
- oparzenia termiczne ≥ stopnia 2b
- oparzenia termiczne twarzy, okolic narządów płciowych lub dłoni (w zależności od stopnia ewentualnie może konieczne być leczenie stacjonarne)
Wskazania do hospitalizacji
- Zawsze należy prowadzić leczenie szpitalne w ośrodku leczenia oparzeń, jeśli występuje jeden z następujących czynników:
- oparzenia stopnia 2, obejmujące przynajmniej 10% powierzchni ciała
- u dzieci od 5% powierzchni ciała
- oparzenia termiczne stopnia 3
- oparzenia termiczne dłoni, twarzy lub genitaliów
- oparzenia termiczne prądem elektrycznym, w tym uderzeniem pioruna
- oparzenia chemiczne
- urazy inhalacyjne
- pacjenci z oparzeniami z towarzyszącymi chorobami lub urazami, wpływającymi istotnie na proces leczenia
- pacjenci z oparzeniami, którzy wymagają specjalnej opieki psychologicznej, psychiatrycznej lub innej
- oparzenia stopnia 2, obejmujące przynajmniej 10% powierzchni ciała
Leczenie
Cele terapii
- Monitorowanie i zabezpieczanie funkcji życiowych w fazie ostrej
- Ograniczenie rozległości urazu
- Tworzenie warunków do optymalnego gojenia przy zmniejszeniu ryzyka śmiertelności
Ogólne informacje o leczeniu
- Leczenie powinno być prowadzone przez zespół interdyscyplinarny2
- Pacjentów z ciężkimi oparzeniami termicznymi należy skierować do ośrodka leczenia oparzeń, gdzie można ich objąć intensywną opieką medyczną3
- Zapobieganie hipotermii jest niezbędne
- stan normotermii >36°C ma pozytywny wpływ na przeżycie całkowite
- do 80% wszystkich pacjentów z oparzeniami powyżej 15% powierzchni ciała ma hipotermię podczas pierwszego pomiaru w szpitalu
- chłodzenie miejscowe w kontekście pomocy udzielanej przez nieprofesjonalistów służy zapewnieniu analgezji, ale niesie ze sobą ryzyko hipotermii
- aktywne chłodzenie oparzeń termicznych nie powinno być zatem prowadzone przez pracowników ochrony zdrowia
- Płynoterapia w przypadku rozległych oparzeń termicznych powinna być prowadzona pragmatycznie i opierać się na zasadach opieki przedszpitalnej nad pacjentem po urazie (Pre-Hospital Trauma Life Support — PHTLS): 3
- 1000 ml roztworu krystaloidów na godzinę u dorosłych
- 10 ml/kg m.c. na godzinę u dzieci
Pierwsza pomoc
- Zobacz też artykuł Oparzenia termiczne, leczenie doraźne
Leczenie bólu
- W oparzeniach termicznych ≥3. stopnia, ból niemal nie występuje, z powodu uszkodzenia nocyceptorów
- Unikać chłodzenia ze względu na ryzyko hipotermii i gorsze rokowanie
- obkurczenie naczyń w okolicy rany podczas intensywnego chłodzenia pogarsza ukrwienie rany, co prowadzi do zwiększenia rozległości oparzenia
- dzieci powinny być chłodzone letnią wodą ze względów przeciwbólowych przez maksymalnie 30 minut do czasu przybycia służb ratunkowych, tylko jeśli oparzenia zajmują <15% powierzchni ciała
- Farmakologiczne leczenie bólu opiera się zasadniczo na wytycznych drabiny analgetycznej WHO
- nie ma preferencji względem konkretnego leku przeciwbólowego lub skojarzenia leków przeciwbólowych
- U ciężko poparzonych pacjentów środki przeciwbólowe powinny być w fazie ostrej podawane dożylnie
- Poniższy schemat może być traktowany jako pomocny:
- monoterapia opioidami miareczkowanymi, w przypadku oparzeń zajmujących <15% powierzchni ciała w celu zapewnienia analgezji; zalecane jest jednoczesne towarzyszące leczenie przeciwwymiotne
- ketamina/midazolam w przypadku >15% powierzchni ciała objętej oparzeniem i analgosedacji skojarzonej u pacjentów niestabilnych hemodynamicznie
- Postępowanie niefarmakologiczne
- nawet unikanie przeciągów nad oparzeniem przyczynia się do znacznego zmniejszenia dolegliwości bólowych
Zaopatrzenie rany
- Należy wcześnie opatrzyć ranę przy pomocy sterylnych opatrunków, po orientacyjnej ocenie powierzchni oparzenia
- Nie są wymagane specjalne opatrunki
- Należy nie podejmować miejscowego leczenia ran
Stabilizacja czynności życiowych
- Ocena ciężkości obrażeń chorego zgodnie ze schematem ABCDE
- Oznaki sugerujące możliwość urazu inhalacyjnego
- oparzenie twarzy
- osmalone włosy na twarzy i w nosie
- sadza na twarzy lub w plwocinie
- oznaki obturacji dróg oddechowych
- W przypadku podejrzenia urazu inhalacyjnego należy jak najszybciej przygotować się do konieczności przyrządowego udrożnienia dróg oddechowych 4
Zasady leczenia
- Zasadniczo w przypadku ciężkich oparzeń termicznych często konieczna jest interwencja chirurgiczna
Zabiegi chirurgiczne
- Natychmiastowa lub sekwencyjna nekrektomia styczna lub powięziowa
- Ubytek następnie pokrywa się przeszczepem skóry o pośredniej grubości
- w razie potrzeby duże ubytki tymczasowo pokrywa się błonami biosyntetycznymi, allogeniczną skórą pośredniej grubości lub opatrunkiem próżniowym
- W przypadku oparzeń termicznych kończyn, szyi, bądź tułowia, które zajmują co najmniej 2/3 obwodu lub są okrężne, należy rozważyć wskazania do escharotomii
- escharotomia obejmuje nacięcie strupa oparzeniowego lub rany oparzeniowej
- Dodatkowo można rozważyć nacięcie powięzi w przypadku zagrażającego zespołu ciasnoty przedziałów powięziowych
Zakażenia ran
- Jeśli rozważa się wdrożenie antybiotykoterapii, należy pobrać wymazy do badania mikrobiologicznego, zwłaszcza u pacjentów, którzy niedawno przebywali w środowisku (np. w szpitalu), w którym występują szczepy bakterii wielolekoopornych
- Pacjentów, u których podejrzewa się sepsę, należy przyjąć do szpitala w trybie nagłym
Leczenie blizn
- Po oczyszczeniu skóry wodą i łagodnym mydłem o neutralnym pH początkowo pielęgnuje się ją natłuszczającymi, a następnie nawilżającymi preparatami zewnętrznymi — raz lub kilka razy dziennie w zależności od stopnia suchości i złuszczania skóry
- Masaże blizn rozluźniają i odbarczają bliznę, jak również otaczające ją tkanki miękkie
- Blizny należy konsekwentnie chronić przed ekspozycją na promieniowanie UV — należy go unikać lub zakrywać przed nim blizny, zwłaszcza w ciągu pierwszych 24 miesięcy
- Długotrwałe problemy estetyczne z bliznami mogą spowodować konieczność ponownej interwencji w ramach chirurgii plastycznej 5
Dodatkowe działania
- Nie wolno zapomnieć o zapewnieniu odpowiedniej profilaktyki przeciwtężcowej
Wsparcie psychologiczne
- Pacjenci z ciężkimi oparzeniami są narażeni na zwiększone ryzyko ostrych i długotrwałych zaburzeń psychicznych
- ostra reakcja na stres
- zespół stresu pourazowego
- depresja, nadużywanie alkoholu i/lub substancji psychoaktywnych
- fobie i zaburzenia lękowe
- Ważna jest ścisła interdyscyplinarna współpraca z psychologami, psychiatrami i specjalistami leczenia bólu na wczesnym etapie
- Może to dotyczyć również krewnych pacjentów z urazami oparzeniowymi
Rehabilitacja
- Rehabilitację w specjalistycznym ośrodku należy proponować w przypadku następujących wskazań:
- oparzenia termiczne 2. stopnia ≥15% powierzchni ciała (u dzieci ≥10%)
- oparzenia termiczne 3. stopnia ≥10% powierzchni ciała (u dzieci ≥5%)
- oparzenia termiczne twarzy, dłoni, stóp i okolic narządów płciowych
- blizny ze znacznymi ograniczeniami czynnościowymi dużych stawów
- deficyty czynnościowe po ciężkim porażeniu prądem
- utrata kończyn
- zaawansowany wiek (≥65 lat)
- przetrwały czynnościowy deficyt neurologiczny przy mniejszej rozległości oparzeń termicznych
- przejawiające się zaburzenia psychoemocjonalne (zaburzenia adaptacyjne, zespół stresu pourazowego, reakcje fobiczne)
- problematyczna sytuacja psychospołeczna
- Program rehabilitacji powinien obejmować następujące środki:
- leczenie blizn
- terapia uciskowa (kompresjoterapia)
- terapia silikonowa
- kinezyterapia
- leczenie przykurczów
- opieka psychologiczna
- zwalczanie bólu
- pielęgnacja kikuta i dopasowanie protezy
- reintegracja społeczna
- leczenie blizn
Przebieg, powikłania i rokowanie
Przebieg
- Oparzenia termiczne powyżej stopnia 2b zawsze pozostawiają bliznę
- Przebieg ciężkiego oparzenia zależy od rozległości oparzenia, wieku pacjenta, ewentualnych chorób współistniejących i wystąpienia powikłań
Powikłania
- Choroba oparzeniowa
- może dojść do rozwoju wstrząsu kardiogennego i uogólnionej reakcji zapalnej organizmu pod postacią SIRS (Systemic Inflammatory Response Syndrome, SIRS), w zależności od rozległości bezpośredniego uszkodzenia
- Często dochodzi do ostrych i długotrwałych zaburzeń psychicznych
- zwiększony współczynnik chorobowości depresji, nadużywania alkoholu i substancji psychoaktywnych, fobii i innych zaburzeń lękowych
- Zakażenia, sepsa, niewydolność wielonarządowa
- Martwica/zgorzel
- Tworzenie się keloidów i przykurczy z powodu rozległych blizn
- Zespół ciasnoty przedziałów powięziowych
- Uraz inhalacyjny z uszkodzeniem płuc
- Swędzenie i ból neuropatyczny
Rokowanie
- Ryzyko śmiertelności można ocenić na podstawie skali ABSI
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
Reguła dziewięciu procent przy oparzeniach termicznych
Źródła
Piśmiennictwo
- Hettiaratchy S, Dziewulski P. Pathophysiology and types of burns. BMJ 2004; 328: 1427-9. www.ncbi.nlm.nih.gov
- Hettiaratchy S, Dziewulski P. ABC of burns. Introduction. BMJ 2004; 328: 1366-8. PubMed
- Lang TC, Zhao R, Kim A. A Critical Update of the Assessment and Acute Management of Patients with Severe Burns. Adv Wound Care (New Rochelle). 2019;8(12):607-633. doi:10.1089/wound.2019.0963 www.ncbi.nlm.nih.gov
- Janiak F, Ettmüller K, Hentsch S, et al. Prehospital Treatment of Severe Burn Injury and Thermomechanical Combination Injuries. Notarzt 2022; 38(4): 211-24. www.thieme-connect.com
- Spanholtz TA, Theodorou P, Amini P, Spilker G. Severe burn injuries. Acute and long-term treatment. Dtsch Arztebl Int 2009 Sep; 106(38): 607-13. pmid:19890417 www.aerzteblatt.de
Autor
- lek. Natalia Jagiełła, (redaktor)
- Lino Witte
