Streszczenie
- Definicja: Ostra obturacja dróg oddechowych w rozpoznanej wcześniej astmie z nasileniem objawów lub ograniczeniem czynności płuc poniżej dotychczasowego poziomu. Stan potencjalnie zagrażający życiu.
- Epidemiologia: Rocznie 6–17/100 000 dzieci jest hospitalizowanych z powodu astmy.
- Objawy: Zmienne, od łagodnych do ciężkich i zagrażających życiu - w tym świsty, wydłużony wydech, duszność, suchy, męczący kaszel.
- Badanie fizykalne: Szmery oddechowe (stridor – świst wydechowy), duszność, wydłużenie wydechu, zwiększona częstość oddechów i akcji serca, a w miarę pogarszania – aż do ściszenia szmerów oddechowych, sinicy, bradykardii i zaburzeń świadomości.
- Diagnostyka: W ostrej fazie decydujące znaczenie mają wyniki badań przedmiotowych i podmiotowych.
- Leczenie: Jest zależne od stopnia nasilenia zaostrzenia i odpowiedzi pacjenta na zastosowane leczenie wstępne.
Informacje ogólne
Definicja
- Ostra obturacja dróg oddechowych u pacjenta z rozpoznaną wcześniej astmą, z nasileniem objawów lub ograniczeniem czynności płuc w zakresie wykraczającym poza dotychczasową zmienność. Zaostrzenie może wystąpić także jako pierwszy objaw astmy dotąd nigdy nierozpoznanej.
- Atak astmy trwający co najmniej 24 godziny pomimo wdrożenia odpowiedniego leczenia nazywany jest stanem astmatycznym, który potencjalnie zagraża życiu.
Epidemiologia
- Każdego roku 6–17 dzieci i nastolatków na 100 000 jest hospitalizowanych z powodu astmy.
- U dzieci w wieku przedszkolnym i szkolnym zaobserwowano zwiększenie częstości zaostrzeń astmy po zakończeniu wakacji, prawdopodobnie w powodu zakażeń wirusowych.1-2
Etiologia i patogeneza
- Astma jest przewlekłą chorobą zapalną dróg oddechowych, która prowadzi do wystąpienia objawów oddechowych o zmiennej częstości i nasileniu, na skutek nadreaktywności oskrzeli i odwracalnej obturacji dróg oddechowych. Choroba jest niejednorodna i może mieć różne przyczyny i patomechanizmy.
- zobacz również artykuły: Astma i Astma u dzieci i młodzieży
- Ostre napady są często wywoływane przez czynniki zewnętrzne
- czynniki niealergiczne (np. zakażenia wirusowe lub bakteryjne, zimno, wysiłek fizyczny)
- czynniki alergiczne (pyłki, sierść zwierząt, kurz)
- Uważa się, że 80–95% zaostrzeń astmy u dzieci w wieku szkolnym jest związanych z wirusowymi zakażeniami dróg oddechowych3
- Częste zaostrzenia astmy mogą świadczyć o nieodpowiednim leczeniu długoterminowym
Czynniki predysponujące
- Niestosowanie się do zaleceń dotyczących leczenia (nieużywanie/złe używanie GKSw; nadużywanie SABA)
- Narażenie na:
- alergeny
- zanieczyszczenie powietrza
- niską temperaturę
- Nikotynizm
- Infekcje górnych i dolnych dróg oddechowych
- Leki
- kwas acetylosalicylowy
- NLPZ
- beta-blokery nieselektywne
- Otyłość
- Choroba refluksowa przełyku (GERD)
- Przewlekłe zapalenie zatok
- Depresja
- Czynniki psychospołeczne
- Obecność innych chorób współistniejących
Czynniki wyzwalające zaostrzenia astmy
- Zakażenia górnych i dolnych dróg oddechowych, często pochodzenia wirusowego2
- Wysiłek fizyczny
- Dym tytoniowy (palenie czynne i bierne)4
- Kwas acetylosalicylowy i NLPZ
ICD–10
- J46 Stan astmatyczny
Diagnostyka
Kryteria diagnostyczne
- Zaostrzenia astmy, w zależności od ich nasilenia, można podzielić na łagodne/umiarkowane, ciężkie oraz zagrażające życiu.
- Równolegle z oceną nasilenia napadu należy rozpocząć leczenie wstępne.
- Ze względu na ograniczone możliwości wykonania szczegółowej diagnostyki w nagłych przypadkach, dalsze postępowanie zależy od wyników badania podmiotowego i pomiaru saturacji SpO2.1,4
- Główne objawy astmy u dzieci to:
- duszność
- napadowy, suchy kaszel (bez towarzyszącego zakażenia, zwłaszcza związany z wysiłkiem fizycznym)
- świszczący oddech (przy wydechu)
- szmery oddechowe (świsty wydechowe)
Cechy szczególne napadu astmatycznego u dzieci w wieku poniżej 2 lat
- Obraz kliniczny napadu astmatycznego u niemowląt i małych dzieci jest często mniej jednoznaczny
- Podobne dolegliwości i zjawiska oddechowe, jak np. świsty, mogą być również spowodowane zakażeniami wirusowymi
- Nawracające obturacyjne zapalenie oskrzeli zwykle ustępuje po ukończeniu 3. roku życia
- Zdolność do współpracy jest ograniczona, zwłaszcza u małych dzieci
Stopień nasilenia napadu astmatycznego5
Napad łagodny do umiarkowanego
- Mowa płynna
- Świadomość niezaburzona
- Brak sinicy
- Wydłużony wydech, świsty i furczenia1 wydechowe
- Częstość oddechów <40/min
- Częstość akcji serca ≤120/min
- Wskaźnik szczytowego przepływu wydechowego (peak expiratory flow – PEF) >50% należnej wartości odnotowanej u pacjenta
- Pulsoksymetria: SaO2 ≥92%
Ciężki lub zagrażający życiu napad
- Niemożność dokończenia dłuższego zdania na jednym wdechu.
- Pobudzenie, ospałość lub dezorientacja1
- U niemowląt niechęć do jedzenia
- Sinica centralna
- Wydłużony wydech, widoczny wysiłek oddechowy i zaangażowanie dodatkowych mięśni oddechowych, świsty i furczenia wydechowe, cisza nad polami płucnymi
- Częstość oddechów ≥40/min
- Częstość akcji serca
- dzieci w wieku 1.-3. rok życia: >180/min
- dzieci w wieku 4-5. rok życia: >150/min
- dzieci w wieku >5. rok życia: >125/min
- Wskaźnik szczytowego przepływu wydechowego (peak expiratory flow – PEF) <50% należnej wartości odnotowanej u pacjenta
- Pulsoksymetria: SaO2 <92%
Diagnostyka różnicowa
Niemowlęta
- Wirusowe zapalenie oskrzeli
- Zapalenie oskrzelików
- Wrodzone wady serca
- Aspiracja ciał obcych
- Mukowiscydoza
- Wady wrodzone dróg oddechowych
Małe dzieci
- Zapalenie oskrzelików
- Ostre zapalenie krtani
- Zapalenie nagłośni
- Krztusiec
- Aspiracja ciał obcych
- Wirusowe zapalenie oskrzeli
- Zapalenie płuc
- Cukrzycowa kwasica ketonowa
- Reakcja anafilaktyczna
Dzieci i młodzież
- Zapalenie nagłośni
- Zapalenie płuc
- Odma opłucnowa
- Zatorowość płucna
- Hiperwentylacja
- Cukrzycowa kwasica ketonowa
- Aspiracja ciał obcych
- Reakcja anafilaktyczna
Wywiad
- Napad z ciężkim zaostrzeniem wcześniej rozpoznanej astmy
- Napady astmatyczne u dzieci często występują podczas zabawy lub ćwiczeń fizycznych albo po ich zakończeniu
- Możliwa sezonowa kumulacja napadów astmatycznych, np. w przypadku alergii na pyłki
- Dolegliwości często obejmują:
- trudności w oddychaniu i duszność
- uczucie ucisku w klatce piersiowej
- suchy, napadowy, często nocny kaszel4
- świsty wydechowe
- Niektóre dzieci z napadami astmatycznymi nie odczuwają subiektywnych objawów
Badanie fizykalne
- W badaniu przedmiotowym podczas napadu astmatycznego można obserwować:
- utrudnione oddychanie, duszność
- stridor wydechowy
- świszczący lub gwiżdżący oddech
- bębenkowy odgłos opukowy
- zwiększona częstość oddechów (tachypnoe)
- tachykardia
- angażowanie dodatkowych mięśni oddechowych
- dodatkowo w ciężkim napadzie astmatycznym: brak szmerów oddechowych z powodu zbyt małego przepływu powietrza przez drogi oddechowe („ciche płuco”), sinica, spadek ciśnienia tętniczego, wyczerpanie, splątanie
- U dzieci należy zwrócić dodatkową uwagę na:
- objawy atopii, np. wyprysk atopowy
- retrakcje szyjne, międzyżebrowe i nadbrzuszne
- większą średnicę klatki piersiowej w wyniku hiperinflacji
Badanie uzupełniające w gabinecie lekarza rodzinnego
- W sytuacji nagłej rozpoznanie stawiane jest w oparciu o obraz kliniczny
Wskazania do hospitalizacji
- Rozważyć skierowanie do szpitala:
- w ciężkim ataku astmy
- przy braku właściwej opieki w domu
- w przypadku występowania czynników ryzyka zgonu z powodu astmy
- Obligatoryjne skierowanie do szpitala
- ciężkie zaostrzenie
- brak poprawy po 30–60 minutach od wdrożenia leczenia początkowego
Leczenie
Cele leczenia
- Leczenie ostrego napadu
- Ustabilizowanie przebiegu choroby po napadzie
Ogólne informacje o leczeniu
- Napad astmatyczny jest często sytuacją warunkowaną przez lęk.
- należy uspokoić pacjenta i jego najbliższych oraz umieścić go w cichym, odseparowanym otoczeniu
- Leczenie wstępne jest takie samo dla wszystkich stopni nasilenia ataku astmy:
- pozycja ciała ułatwiająca oddychanie (np. podparcie ramion)
- oddychanie przez „zasznurowane” usta
- farmakoterapia w każdym przypadku: szybko działający β2-mimetyk (SABA) jest lekiem pierwszego wyboru, najskuteczniej znosi obturację oskrzeli
- podanie z inhalatora z komorą inhalacyjną, albo za pomocą nebulizatora
Farmakoterapia
Atak łagodny do umiarkowanego
- Pozycja ciała ułatwiająca oddychanie, oddychanie przez „zasznurowane” usta.
- Początkowo:
- szybko działające β2-mimetyki (SABA) - salbutamol - w aerozolu lub za pomocą komory inhalacyjnej lub w nebulizacji:
- 2–10 dawek po 100 µg co przez 20 minut przez 1h
- lub 2-2,5mg w nebulizacji co 20 minut przez 1h
- szybko działające β2-mimetyki (SABA) - salbutamol - w aerozolu lub za pomocą komory inhalacyjnej lub w nebulizacji:
- W razie braku poprawy po 1h:
- tlenoterapia
- glikokortykosteroidy systemowe: prednizon lub ekwiwalent p.o. lub i.v.
- ≤2 lata: 20mg/d
- 3-5 lat: 30mg/d
- 5-11 lat: 40mg/d
- ≥12 lat: 50mg/d
- w umiarkowanym zaostrzeniu krótko działające leki przeciwcholinergiczne (SAMA) - ipratropium - w aerozolu lub za pomoca komory inhalacyjnej lub w nebulizacji:
- 4–8 dawek po 20 μg co 15–20 min
- lub 125-250 μg w nebulizacji co 15–20 min
- Ocena odpowiedzi na terapię po godzinie od jej wdrożenia lub wcześniej
Ciężki lub zagrażający życiu atak
- Pozycja ciała ułatwiająca oddychanie, oddychanie przez „zasznurowane” usta
- Tlenoterapia (cel: saturacja 92–95%)
- Szybko działające β2-mimetyki (SABA) - salbutamol - w aerozolu lub za pomocą komory inhalacyjnej lub w nebulizacji:
- 2–10 dawek po 100 µg co przez 20 minut przez 1h
- lub 2-2,5mg w nebulizacji co 20 minut przez 1h
- Glikokortykosteroidy systemowe
- prednizon lub ekwiwalent p.o. lub i.v.
- ≤2 lata: 20mg/d
- 3-5 lat: 30mg/d
- 5-11 lat: 40mg/d
- ≥12 lat: 50mg/d
- prednizon lub ekwiwalent p.o. lub i.v.
- Krótko działające leki przeciwcholinergiczne (SAMA) - ipratropium - w aerozolu lub za pomoca komory inhalacyjnej lub w nebulizacji:
- 4–8 dawek po 20 μg co 15–20 min
- lub 125-250 μg w nebulizacji co 15–20 min
Atak zagrażający życiu lub pogorszenie stanu pacjenta pomimo leczenia wstępnego lub brak poprawy
- Konieczny transport pacjenta do szpitala
- Podczas oczekiwania na transport:
- tlenoterapia (cel: saturacja 92–95%)
- pozycja ciała ułatwiająca oddychanie, oddychanie przez „zasznurowane” usta
---
config:
theme: redux
layout: fixed
---
flowchart TB
A["OCENA STOPNIA ZAOSTRZENIA"] --> B["ŁAGODNE/UMIARKOWANE"] & n1["CIĘŻKIE/ZAGRAŻAJĄCE ŻYCIU"]
B --> C["salbutamol co 20 min przez 1h"]
C --> n2["USTĄPIENIE OBJAWÓW"] & n3["POPRAWA"] & n6["BRAK POPRAWY"]
n3 --> n4["salbutamol co 3-4h"]
n4 --> n5["KONTYNUACJA LECZENIA <br>PRZEWLEKŁEGO"]
n1 --> D["tlenoterapia<br>salbutamol<br>GKS systemowe<br>ipratropium"]
D --> n8["HOSPITALIZACJA"]
n2 --> n5
n6 --> n7@{ label: "tlenoterapia<br style=\"--tw-scale-x:\">GKS systemowe<br style=\"--tw-scale-x:\">ipratropium" }
n9["BRAK POPRAWY"] --> n8
n7 --> n9
A@{ shape: rounded}
B@{ shape: rounded}
n1@{ shape: rounded}
C@{ shape: rounded}
n2@{ shape: rounded}
n3@{ shape: rounded}
n6@{ shape: rounded}
n4@{ shape: rounded}
n5@{ shape: rounded}
D@{ shape: rounded}
n8@{ shape: rounded}
n7@{ shape: rounded}
n9@{ shape: rounded}
B:::Class_06
n1:::Class_05
C:::Class_06
n4:::Class_06
D:::Class_05
n7:::Class_06
classDef Class_05 fill:#8ac9fd
classDef Class_06 fill:#daecfb
Niezalecane środki terapeutyczne
- NIE NALEŻY RUTYNOWO STOSOWAĆ:
- leków uspokajających i przeciwlękowych: mają działanie depresyjne na układ oddechowy i zmniejszają uczucie duszności
- leków mukolitycznych
- antybiotyków: z reguły nie są wskazane i należy je stosować wyłącznie wtedy, gdy zachodzi uzasadnione podejrzenie infekcji bakteryjnej
- LABA
- ipratropium w monoterapii
Postępowanie po napadzie astmatycznym
- Po zakończeniu doraźnego zaopatrzenia zaostrzenia, oprócz wizyt kontrolnych kluczowe znaczenie ma zapobieganie kolejnym napadom astmatycznym
- Należy podjąć następujące kroki:
- zidentyfikować czynniki ryzyka pogorszenia kontroli astmy
- opracować lub zweryfikować plan postępowania w astmie i w na wypadek zaostrzenia
- zorganizować instruktaż albo szkolenie uzupełniające dla pacjentów/opiekunów
- sprawdzić wskazania do rehabilitacji
- zaplanować wizyty kontrolne
- Informacje na temat czynników ryzyka, instruktażu i długoterminowej farmakoterapii można znaleźć również w artykule: Astma u dzieci i młodzieży
Zapobieganie
- Odpowiednie leczenie długoterminowe astmy
- Unikanie czynników wywołujących – np. alergenów, zimnego powietrza, wziewnych substancji szkodliwych
- Niestosowanie leków potencjalnie wywołujących napady (ASA, NLPZ lub beta–blokery)
- Szkolenie na temat objawów i leczenia napadu astmy
- W razie potrzeby multimodalne działania rehabilitacyjne
- Unikanie narażenia na dym tytoniowy (palenie bierne i czynne)1,4
Przebieg, powikłania i rokowanie
Przebieg
- Atak astmy jest często oznaką postępu choroby lub niewystarczającego leczenia długoterminowego. W związku z tym po każdym zaostrzeniu należy przeprowadzić kontrolę i w razie potrzeby dostosować leczenie.
- patrz też artykuł: Astma
Powikłania
- Ostry napad astmatyczny jest stanem potencjalnie zagrażającym życiu
Rokowanie
- Zdecydowaną większość napadów można skutecznie leczyć
Dalsze postępowanie
- Zobacz także artykuł: Astma u dzieci i młodzieży
- Po zakończeniu opieki doraźnej lub leczenia szpitalnego kluczowe znaczenie ma zapobieganie kolejnym atakom astmy:
- w razie konieczności dodatkowa diagnostyka, w tym czynnościowa
- weryfikacja/aktualizacja/przekazanie indywidualnego planu działań w astmie
- identyfikacja i eliminacja czynników ryzyka ataku astmy
- w razie potrzeby modyfikacja leczenia przewlekłego
Informacje dla pacjentów
Edukacja pacjenta i opiekuna
- Nie wolno pozostawiać dziecka bez opieki podczas napadu astmatycznego. Należy zapewnić mu możliwość przyjęcia wygodnej pozycji w spokojnym otoczeniu.
- Początkowe leczenie ambulatoryjne często samodzielnie inicjuje dziecko i jego bliscy. W idealnej sytuacji dziecko i jego bliscy powinni zostać przeszkoleni w tym zakresie aby realizować plan działania na wypadek nagłego napadu astmatycznego:
- samoocena nasilenia (oddychanie, mowa, PEF)
- stosowanie leczenia doraźnego, przyjęcie postawy ułatwiającej oddychanie i metoda oddychania przez „zasznurowane” usta
- obiektywna ocena skuteczności (oddychanie, PEF)
- w razie braku skuteczności: w razie potrzeby powtórzenie terapii, wczesne zastosowanie doustnych glikokortykosteroidów (jeśli są dostępne)
- w razie braku skuteczności: wizyta lekarska lub wezwanie zespołu ratownictwa medycznego
Materiały edukacyjne dla pacjentów
Ilustracje
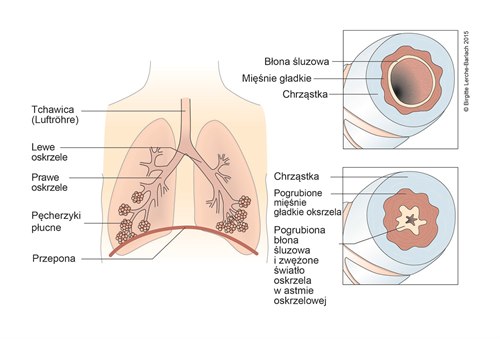
Drogi oddechowe i zmiany w astmie oskrzelowej
Źródła
Wytyczne
- Global Initiative for Asthma. Global Strategy for Asthma Management und Prevention, 2025 www.ginasthma.org
Piśmiennictwo
- Doniec Z., Mastalerz-Migas A., Bręborowicz A. i wsp. Rekomendacje postępowania w astmie wczesnodziecięcej dla lekarzy podstawowej opieki zdrowotnej, Fam Med Primary Care Rev 2016, 18(2): 181-92, www.termedia.pl
- Hershenson M.B. Rhinovirus-Induced Exacerbations of Asthma and COPD. Scientifica (Cairo). 2013, 2013:405876, doi: 10.1155/2013/405876, Epub 21.02.2013, Review. PubMed PMID: 24278777 PMID:24278777, www.ncbi.nlm.nih.gov
- Johnston S.L., Pattemore P.K., Sanderson G., Smith S., Lampe F., Josephs L., Symington P., O'Toole S., Myint S.H., Tyrrell D.A., et al. Community study of role of viral infections in exacerbations of asthma in 9-11 year old children, BMJ, 13.05.1995, 310(6989): 1225-9, PubMed PMID: 7767192, www.ncbi.nlm.nih.gov
- Bręborowicz A., Lis G., Niżankowska-Mogilnicka E. et al. Rozpoznawanie i leczenie astmy u dzieci, Medycyna Praktyczna, dostęp: 21.04.2024, www.mp.pl
- Dobrzańska A., Obrycki Ł., Socha P. Pediatria w praktyce lekarza POZ. wyd. MediaPress, Warszawa 2023
- Bateman E.D., Hurd S.S., Barnes P.J., Bousquet J., Drazen J.M., FitzGerald J.M., Gibson P., Ohta K., O'Byrne P., Pedersen S.E., Pizzichini E., Sullivan S.D., Wenzel S.E., Zar H.J. Global strategy for asthma management and prevention: GINA executive summary. Eur Respir J. 2008 Jan, 31(1): 143-78, doi: 10.1183/09031936.00138707, PubMed PMID: 18166595, www.ncbi.nlm.nih.gov
- Cates C.J., Welsh E.J., Rowe B.H. Holding chambers (spacers) versus nebulisers for beta-agonist treatment of acute asthma, Cochrane Database of Systematic Reviews 2013, Issue 9. Art. No.: CD000052, DOI: 10.1002/14651858.CD000052.pub3, DOI
- Mandelberg A., Tsehori S., Houri S., et al. Is nebulized aerosol treatment necessary in the pediatric emergency department? Comparison with a metal spacer device for metered-dose-inhaler, Chest 2000, 117:1309-13, PubMed
- Andrews T., McGintee E., Mittal M.K., Tyler L., Chew A., Zhang X., Pawlowski N., Zorc J.J. High-dose continuous nebulized levalbuterol for pediatric status asthmaticus: a randomized trial, J Pediatr. 2009 Aug, 155(2): 205-10, e1, doi: 10.1016/j.jpeds.2009.01.073, Titel anhand dieser DOI in Citavi-Projekt übernehmen, Epub 21.05.2009, PubMed PMID: 19464028, www.ncbi.nlm.nih.gov
- Global Initiative for Asthma, Stand 2025 ginasthma.org
Opracowanie
- Natalia Jagiełła, (redaktor)
- Elżbieta Kryj-Radziszewska (recenzent)
- Adam Windak (redaktor)
- Lino Witte (recenzent/redaktor)
- Jonas Klaus (recenzent/redaktor)
