Streszczenie
- Definicja: Zakażenie Mycobacterium tuberculosis. Czynniki predysponujące: długotrwała ekspozycja, wysoka liczba bakterii i obniżona odporność.
- Częstość występowania: Zapadalność w Europie Środkowej ok. 6 na 100 tys., na całym świecie ok. 10 milionów przypadków rocznie.
- Objawy: Klasyczna gruźlica płuc: kaszel trwający ponad 3 tygodnie, do którego stopniowo dochodzi odkrztuszanie, utrata masy ciała i pogorszenie ogólnego stanu fizycznego, gorączka i nocne poty.
- Wyniki: Tak jak w przypadku zapalenia płuc w fazie ostrej, niekiedy niewielki wysięk opłucnowy.
- Diagnostyka: Na podstawie zdjęcia rentgenowskiego klatki piersiowej, potwierdzeniem jest bezpośrednie wykrycie obecności patogenu w plwocinie w badaniach mikroskopowych, posiewie i badaniu PCR. Rozpoznanie gruźlicy utajonej opiera się na teście IGRA + RTG klatki piersiowej.
- Leczenie: Standardowo izoniazyd, ryfampicyna, pirazynamid, etambutol. Dostępne są też inne alternatywy.
Informacje ogólne
Definicja
- Zakażenie spowodowane prątkiem gruźlicy - Mycobacterium tuberculosis
- Gruźlica może wystąpić w wielu różnych narządach i w związku z tym prezentować zróżnicowany obraz kliniczny, ale największe znaczenie kliniczne ma aktywna gruźlica płucna, ponieważ chory prątkujący jest wówczas zakaźny dla otoczenia. Nie każdy zakażony rozwinie pełnoobjawową chorobę (około 10% zakażonych), infekcja może pozostać bezobjawowa w uśpieniu, co zdarza się częściej.
- Zapobieganie, szybka diagnostyka i skuteczne leczenie stanowią najważniejsze działania w walce z gruźlicą
Epidemiologia
- Gruźlica jest częstą chorobą. Ubóstwo i zakażenie HIV stanowią ważne czynniki powodujące wciąż wysoką zapadalność.
- Ok. 1/3 światowej populacji jest zakażona M. tuberculosis1
- u 5–10% zakażonych osób w ciągu życia rozwija się aktywna gruźlica
- Stosunek liczby mężczyzn do kobiet wynosi ok. 2:1
- nie jest jasne, czy różnice między płciami odzwierciedlają rzeczywistą częstość występowania lub wykrywania gruźlicy
- przyczyn zwiększonej chorobowości u mężczyzn upatruje się w częstszych zachowaniach ryzykownych, takich jak palenie, nadużywanie alkoholu i narkotyków, a także pobyty w więzieniu
- W 2021 r. na całym świecie (WHO)1:
- liczbę nowych przypadków gruźlicy oszacowano na 10,6 mln
- zapadalność na gruźlicę wzrosła w 2021 r. o 3,6% w porównaniu z rokiem poprzednim;w poprzednich 20 latach liczba ta malała
- szacunkowa liczba zgonów z powodu gruźlicy: 1,6 milionów zgonów z powodu gruźlicy, w tym 187 tys. z powodu gruźlicy związanej z HIV i AIDS
- większość przypadków gruźlicy na świecie dotyczy krajów półkuli południowej, z czego 26% samych Indii
- w Europie wystąpiło 2,2% wszystkich przypadków gruźlicy na świecie, w Ameryce (ogółem) – 2,9%
- zapadalność w Europie Środkowej to około 5 na 100 tys. i powoli, ale stale spada
- Gruźlica w Polsce
- w 2021 r. w Polsce zarejestrowano 3 704 zachorowania na gruźlicę, czyli 316 przypadków gruźlicy więcej niż w 2020 r. i 3 838 przypadków mniej w porównaniu z 2012 r. Zapadalność na gruźlicę wszystkich postaci wynosiła w 2021 roku 9,7 na 100 000 ludności2
- w Polsce najczęstszą postacią gruźlicy jest gruźlica płuc (95,9% wszystkich zachorowań; w 2021 r. zarejestrowano 3 553 przypadki gruźlicy płuc, najwyższa zapadalność w województwie lubelskim, mazowieckim i świętokrzyskim).2
- Znaczenie sytuacji uchodźczej i migracyjnej:
- wyższa chorobowość wśród uchodźców i osób ze środowisk migracyjnych wydaje się wynikać przede wszystkim z dwóch czynników, które zwiększają ryzyko zachorowania na gruźlicę:
- pochodzenie z krajów o zwiększonych wskaźnikach chorobowości gruźlicy
- niekorzystna sytuacja społeczno-ekonomiczna
- także odsetek opornych postaci gruźlicy jest wyższy u migrantów (więcej szczegółów w sekcji Odporność)
- wyższa chorobowość wśród uchodźców i osób ze środowisk migracyjnych wydaje się wynikać przede wszystkim z dwóch czynników, które zwiększają ryzyko zachorowania na gruźlicę:
Etiologia i patogeneza
- Czynnik etiologiczny:
- Mycobacterium tuberculosis - prątek gruźlicy, kwasooporna bakteria tlenowa
- nieruchoma, bezotoczkowa, nie tworzy zarodników ani toksyn
- jest oporna na wiele czynników środowiskowych takich jak: wysuszenie, podwyższona i niska temperatura, wysokie i niskie pH
- dzieli się wolno - średnio co 15–20 godzin, co warunkuje długi czas potrzebny do uzyskania hodowli (4-6 tygodni)
- rozwija się wewnątrzkomórkowo
- Mycobacterium tuberculosis - prątek gruźlicy, kwasooporna bakteria tlenowa
- Zakażenie:
- w przypadku zakażenia drogą kropelkową prątkiem gruźlicy (TB) komórki mogą utrzymywać się w powietrzu (w drobnych kropelkach plwociny) od kilku minut do kilku godzin
- zakażenie drogą kropelkową - źródłem zakażenia jest osoba chora, wydalająca prątki podczas kaszlu, kichania, mówienia; możliwe zakażenie (personelu medycznego) w związku z kontaktem z plwociną osoby chorej podczas wykonywania badań diagnostycznych
- prątki gruźlicy mogą przetrwać poza organizmem człowieka nawet przez kilka miesięcy, np. w wysuszonej plwocinie
- osoby z utajoną gruźlicą i nowo zarażone nie są uznawane za zakaźne
- jeśli choroba jest wyłącznie pozapłucna, pacjent nie zakaża
Czynniki ryzyka zakażenia
- Liczba bakterii, które dostają się do powietrza w pomieszczeniu wraz z wydechem lub w trakcie kaszlu
- Czas trwania narażenia
- Status immunologiczny pacjenta
- pacjenci w stanach immunosupresji – większe ryzyko zarażenia
- zakażenie HIV podwaja ryzyko zachorowania na aktywną gruźlicę, a gruźlica jest najczęstszą przyczyną śmierci osób zakażonych HIV
- pacjenci w stanach immunosupresji – większe ryzyko zarażenia
Zakażenie pierwotne (zespół pierwotny)
- Bakterie są wdychane, przedostają się do pęcherzyków płucnych i są tam fagocytowane przez makrofagi pęcherzykowe i komórki dendrytyczne. Bakterie, które przetrwały fagocytozę, namnażają się w sposób ciągły. Wskutek reakcji miejscowej powstaje ognisko pierwotne (zespół pierwotny), czyli ziarniniak z towarzyszącą mu limfadenopatią wnękową. Po upływie tygodni odpowiedź immunologiczna prowadzi do intensywnej bakteriolizy z ośrodkowym obumieraniem tkanki i martwicą. W tej fazie występuje immunologiczna odpowiedź komórkowa, którą można wykryć za pomocą testów OT lub IGRA (skórna próba tuberkulinowa lub test wydzielania interferonu przez limfocyty T).
- Pierwotne zakażenie nie stanowi zagrożenia dla otoczenia - pacjenci nie są zakaźni lub są w bardzo niewielkim stopniu. Nieliczne żywe bakterie osiedlają się we wnętrzu komórek w makrofagach.
- utajone zakażenie u ponad 90%
- późniejsze zachorowanie na gruźlicę u 5–10% zakażonych osób - ryzyko najwyższe w ciągu pierwszych kilku lat po zakażeniu i u osób w immunosupresji
- gruźlica pierwotna, tj. postępująca gruźlica w pierwszym roku po zakażeniu - rzadka
- najczęściej u dzieci lub osób z obniżoną odpornością
- często lokalizacja pozapłucna
- gruźlica popierwotna, tj. reaktywacja choroby po ponad 1 roku od zakażenia - częsta
- utajone zakażenie u ponad 90%
Przejście w zakażenie utajone
- Bakterioliza jest rozległa, a pierwotny zespół ustępuje bez upośledzenia czynnościowego
- Zespół pierwotny często ulega wyleczeniu z pewnym stopniem zwłóknienia i zwapnienia
- Niektóre zdolne do życia bakterie pozostają w płucach lub innych narządach i mogą później po reaktywacji przechodzić w aktywną chorobę
- Przebyte pierwotne zakażenie gruźlicą zwykle chroni przed ponownym zakażeniem
Aktywna gruźlica
- Aktywna gruźlica może rozwinąć się z zakażenia pierwotnego lub utajonego
- U 5–10% pierwotnie zakażonych osób rozwija się aktywna gruźlica: u około połowy z nich w ciągu kolejnych 2 lat, a u drugiej połowy – później
- Gruźlica pierwotna:
- początek zwykle w pierwszym roku po zakażeniu
- często lokalizacja pozapłucna: adenopatia wnękowa, zapalenie opłucnej, rumień guzowaty, gruźlica prosówkowa i zapalenie opon mózgowo-rdzeniowych
- Gruźlica popierwotna:
- zachorowanie z reguły po upływie ponad roku od zakażenia
Gruźlica pozapłucna
- Aktywna gruźlica z zajęciem:
- węzłów chłonnych (zobacz artykuł: Gruźlicze zapalenie węzłów chłonnych)
- opłucnej
- osierdzia
- układu kostnego (najczęściej kręgów, zobacz artykuł Gruźlicze zapalenie stawów kręgosłupa) wraz ze stawami
- mięśni szkieletowych, np. ropień mięśnia lędźwiowego
- dróg moczowych
- narządów jamy brzusznej: przewodu pokarmowego, otrzewnej
- krtani
- języka (rzadko)
- opon mózgowo-rdzeniowych (gruźlicze zapalenie opon mózgowo-rdzeniowych)
- gruźlica prosówkowa
- przebieg piorunujący z rozprzestrzenianiem się patogenów drogą krwionośną do narządów pozapłucnych
- Gruźlica pozapłucna stanowi 20% przypadków u osób seronegatywnych, ale występuje częściej u osób zakażonych wirusem HIV
- Wśród osób niezakażonych wirusem HIV gruźlica pozapłucna występuje najczęściej u kobiet i małych dzieci
Czynniki predysponujące
- Gruźlica rozwija się u ok. 10% zakażonych osób
- ryzyko zachorowania jest najwyższe w ciągu 2 lat od zakażenia
- małe dzieci i osoby z upośledzoną odpornością są w tym okresie narażone na zwiększone ryzyko zachorowania na gruźlicę
- ryzyko zachorowania jest najwyższe w ciągu 2 lat od zakażenia
- Czynniki predysponujące do rozwoju choroby:
- schorzenia współistniejące:
- na całym świecie najważniejszym czynnikiem jest zakażenie HIV - w przypadku niskiego poziomu limfocytów CD4+ ryzyko rozwoju choroby po zakażeniu wynosi ok. 50% w ciągu 2 lat
- krzemica, cukrzyca, niewydolność nerek, przewlekła niewydolność serca, niedożywienie i wyniszczenie i inne
- leki immunosupresyjne: glikokortykosteroidy, cytostatyki, inhibitory TNF i inne
- czynniki społeczne:
- ubóstwo, przeludnienie, niedożywienie, bezdomność, niewystarczająca opieka zdrowotna
- nadużywanie alkoholu lub uzależnienie od narkotyków
- ciąża:
- jest czynnikiem ryzyka reaktywacji utajonego zakażenia, a kobiety z krajów o wysokich współczynnikach chorobowości gruźlicy wymagają specjalnego monitorowania w czasie ciąży
- schorzenia współistniejące:
ICD-10
- A15 Gruźlica układu oddechowego, potwierdzona bakteriologicznie i histologicznie
- A 15.0 Gruźlica płuc, potwierdzona mikroskopowym badaniem plwociny, z posiewem lub bez posiewu
- A15.1 Gruźlica płuc potwierdzona wyłącznie posiewem
- A15.2 Gruźlica płuc potwierdzona histologicznie
- A15.3 Gruźlica płuc potwierdzona nieokreślonymi metodami
- A15.4 Gruźlica wewnątrzpiersiowych węzłów chłonnych, potwierdzona bakteriologicznie i histologicznie
- A15.5 Gruźlica krtani, tchawicy i oskrzela, potwierdzona bakteriologicznie i histologicznie
- A15.6 Gruźlicze zapalenie opłucnej, potwierdzone bakteriologicznie i histologicznie
- A15.7 Pierwotna gruźlica układu oddechowego, potwierdzona bakteriologicznie i histologicznie
- A15.8 Inne postacie gruźlicy układu oddechowego, potwierdzone bakteriologicznie i histologicznie
- A15.9 Gruźlica układu oddechowego nieokreślona, potwierdzona bakteriologicznie i histologicznie
- A16 Gruźlica układu oddechowego, niepotwierdzona bakteriologicznie lub histologicznie
- A16.0 Gruźlica płuc, bakteriologicznie i histologicznie ujemna
- A16.1 Gruźlica płuc, badań bakteriologicznych i histologicznych nie przeprowadzono
- A16.2 Gruźlica płuc, bez informacji o potwierdzeniu bakteriologicznym lub histologicznym
- A16.3 Gruźlica wewnątrzpiersiowych węzłów chłonnych, bez informacji o potwierdzeniu bakteriologicznym lub histologicznym
- A16.4 Gruźlica krtani, tchawicy i oskrzela, bez informacji o potwierdzeniu bakteriologicznym lub histologicznym
- A16.5 Gruźlicze zapalenie opłucnej, bez informacji o potwierdzeniu bakteriologicznym lub histologicznym
- A16.7 Pierwotna gruźlica układu oddechowego, bez informacji o potwierdzeniu bakteriologicznym lub histologicznym
- A16.8 Inne postacie gruźlicy układu oddechowego, bez informacji o potwierdzeniu bakteriologicznym lub histologicznym
- A16.9 Gruźlica układu oddechowego, nieokreślona, bez informacji o potwierdzeniu bakteriologicznym lub histologicznym
- A17 Gruźlica układu nerwowego
- A17.0 Gruźlicze zapalenie opon mózgowo-rdzeniowych
- A17.1 Gruźliczak opon mózgowo-rdzeniowych
- A17.8 Inne postacie gruźlicy układu nerwowego
- A17.9 Gruźlica układu nerwowego, nieokreślona
- A18 Gruźlica innych narządów
- A18.0 Gruźlica kości i stawów
- A18.1 Gruźlica układu moczowo-płciowego
- A18.2 Gruźlicza limfadenopatia obwodowa
- A18.3 Gruźlica jelit, otrzewnej i węzłów chłonnych krezkowych
- A18.4 Gruźlica skóry i tkanki podskórnej
- A18.5 Gruźlica oka
- A18.6 Gruźlica ucha
- A18.7 Gruźlica nadnerczy
- A18.8 Gruźlica innych określonych narządów
- A19 Gruźlica prosówkowa
- A19.0 Gruźlica prosówkowa ostra o pojedynczej określonej lokalizacji
- A19.1 Gruźlica prosówkowa ostra o wielomiejscowej lokalizacji
- A19.2 Gruźlica prosówkowa ostra, nieokreślona
- A19.8 Inne postacie gruźlicy prosówkowej
- A19.9 Gruźlica prosówkowa, nieokreślona
- O98.0 Gruźlica wikłająca ciążę, poród i połóg
- P37.0 Wrodzona gruźlica
- Z03.0 Obserwacja w kierunku podejrzewanej gruźlicy
- Z11.1 Specjalne badanie przesiewowe w kierunku gruźlicy układu oddechowego
- Z20.1 Styczność i narażenie na gruźlicę
Diagnostyka
- Szczegółowe informacje w artykule: Gruźlica - diagnostyka
Wytyczna: Diagnostyka laboratoryjna gruźlicy
Wykrywanie patogenów
Diagnostyka mikrobiologiczna3:- rozmaz (bakterioskopia)
- posiew konwencjonalny (podstawowe badanie)
- posiew na pożywkach płynnych
- badania genetyczne
Badanie lekoporności
- U każdego pacjenta z gruźlicą należy przeprowadzić badanie oporności na standardowe leczenie (izoniazyd – INH, ryfampicyna – RMP, etambutol – EMB, pyrazynamid – PZA) z pierwszego dostępnego izolatu bakterii
- W przypadku wykrycia oporności należy przeprowadzić testy oporności na leki niestandardowe
- Gdy dostępny jest pierwszy posiew patogenu, oprócz fenotypowego testu oporności należy przeprowadzić molekularną analizę biologiczną segmentów genów związanych z opornością na INH i RMP, o ile nie ma jeszcze wyników badań pierwotnego materiału
- W przypadku uzyskania dowodów oporności na INH lub RMP w molekularnej analizie biologicznej należy przeprowadzić molekularne badanie oporności na leki niestandardowe, wstępnie przynajmniej na fluorochinolony
Diagnostyka radiologiczna
- RTG klatki piersiowej
- konieczne wykonanie badania w dwóch płaszczyznach
- typowy obraz:
- gruźlica pierwotna: zagęszczenia w środkowych i dolnych polach płucnych, powiększenie węzłów chłonnych wnęk i przytchawiczyc
- gruźlica popierwotna: zagęszczenia (mogą występować jako jamy) w segmentach szczytowych i tylnych górnych płatów płuc oraz w segmentach górnych płatów dolnych, gruźliczaki lub serzaki (cienie okrągłe)
- zmiany mogą być nietypowe w stanach immunosupresji
- TK klatki piersiowej
- cechuje się większą czułością i swoistością w porównaniu do badania RTG
- wykrywa także zmiany opłucnej
- zmiany typowe: charakterystyczne wzmocnienie obrączkowate brzeżne węzłów chłonnych po dożylnym podaniu środka kontrastowego
- HRCT (tomografia klatki piersiowej wysokiej rozdzielczości)
- zmiany typowe: zewnątrzzrazikowe guzki (w przypadku prosówki), wewnątrzzrazikowe guzki z linijnymi zacienieniami tworzyć (obraz „drzewa w pączkach” - typowy)
Identyfikacja patogenów
- Mikroskopia
- szybka metoda
- preparat bezpośredni
- w 50–80% przypadków gruźlicy, potwierdzonych dodatnim wynikiem hodowli, kwasooporne prątki można rozpoznać już w badaniu mikroskopowym próbki
- brak możliwości bezpośredniego rozróżnienia między prątkiem gruźlicy a innymi prątkami - wymaga potwierdzenia w hodowli
- Posiew bakteryjny
- namnażanie się drobnoustrojów w płynnym podłożu hodowlanym (na pożywkach Löwensteina i Jensena lub nowoczesnych podłożach hodowlanych) można zaobserwować po upływie 7–21 dni4
- wynik posiewu jest ujemny u 15–20% chorych na gruźlicę płuc 5, a u dzieci odsetek wyników fałszywie ujemnych jest często znacznie wyższy
- możliwe określenie oporności prątków
- okres inkubacji
- podłoża płynne: ≤6 tygodni
- podłoża stałe: ≤8 tygodni
- Metody biologii molekularnej
- zwykle stosuje się test amplifikacji kwasu nukleinowego (nucleic acid amplification test, NAT), głównie metodą PCR (Xpert MTB/RIF)
- ze względu na możliwość wykrycia materiału genetycznego martwych prątków możliwy jest dodatni wynik u osoby po leczeniu gruźlicy. Z tego samego powodu nieprzydatna do monitorowania przebiegu choroby.
- zysoka czułość i swoistość wykrywania prątków gruźlicy w plwocinie.
- w przypadku próbek mikroskopowo ujemnych czułość wynosi jednak jedynie 80–90%
- w każdym przypadku wymagane jest wykonanie posiewu bakteryjnego
- metoda ta pozwala uzyskać wynik w ciągu godziny i przy jej użyciu można również wykryć oporność na ryfampicynę
- WHO wspiera finansowo stosowanie technologii PCR, aby rozpowszechnić ją również w krajach znajdujących się w niekorzystnej sytuacji ekonomicznej6
- metody sekwencjonowania DNA do typowania molekularnego patogenu („DNA fingerprinting“) nie są rutynowo stosowane, ale mogą dostarczyć cennych informacji epidemiologicznych na temat łańcucha zakażeń
Uzupełniające testy immunologiczne
- IGRA (oznaczanie wydzielania interferonu gamma): próbka krwi do badania na obecność antygenu swoistego dla gruźlicy:
- mierzy odpowiedź immunologiczną (poprzez ilościowy pomiar wydzielanego interferonu gamma) limfocytów T na antygeny M. tuberculosis. Główną zaletą jest brak wpływu wcześniejszego szczepienia BCG na wynik oraz wysoka swoistość badania
- wykrywa zakażenie M. tuberculosis zarówno w przypadku gruźlicy utajonej, jak i podejrzenia gruźlicy aktywnej
- swoistość jest znacznie wyższa (98–99%) niż w przypadku próby tuberkulinowej (OT), ponieważ IGRA różnicuje zakażenie M. tuberculosis complex z zakażeniem NTM (prątkami niegruźliczymi) oraz z kontaktem z antygenami szczepionki BCG
- czułość IGRA jest szacowana w badaniach na 70–97%, ale różni się w zależności od zastosowanego testu i badanej populacji3
- zakłada się, że czułość IGRA jest co najmniej tak wysoka jak OT
- Próba tuberkulinowa (OT):
- polega na śródskórnym podaniu tuberkuliny (oczyszczony preparat białkowy uzyskiwany z hodowli prątków gruźlicy) w środkową trzecią część grzbietowej strony przedramienia. Następnie ocenia się powstanie odczynu w miejscu podania po 48–72 h od wykonaniu testu.
- interpretacja badania
- wynik ujemny: średnica odczynu miejscowego wynosi 0–5 mm
- wynik dodatni: średnica odczynu miejscowego wynosi 6–14 mm (w Polsce niektóre źródła wynik dodatni traktują odczyn ≥10 mm)
- zakażenie kompleksem Mycobacterium
- zakażenie prątkami niegruźliczymi
- zaszczepienie szczepionką BCG (wynik dodatni pojawia się zwykle 4–8 tygodni po zaszczepieniu)
- wynik silnie dodatni: średnica odczynu miejscowego wynosi >15 mm
- bardzo wysokie prawdopodobieństwo zakażenia M. tuberculosis
- mogą wystąpić zarówno wyniki fałszywie dodatnie, jak i fałszywie ujemne
- czułość: ok. 80 %
- swoistość: ok. 70 %2
- zwiększone ryzyko wyników fałszywie ujemnych:
- zakażenie HIV
- terapia lekami immunosupresyjnymi
- wiek powyżej 60 lat i poniżej 3 miesięcy
- niedożywienie
- aktywne infekcje wirusowe, takie jak odra, grypa, ospa wietrzna
- aktywne zakażenie świerzbowcem
- sarkoidoza
- pacjenci z ciężką, zagrażającą życiu gruźlicą
- nowo zakażone osoby w okresie inkubacji („faza przedalergiczna“)
- okres do 6 tygodni od podania szczepienia zawierającego żywe wirusy (przeciw MMR, ospie wietrznej)
- zwiększone ryzyko wyników fałszywie dodatnich:
- zakażenie prątkami niegruźliczymi (NTM)
- wcześniejsze szczepienie BCG
- Ograniczona trafność:
- IGRA i THT nie są badaniami w sposób jednoznanczny potwierdzającymi lub wykluczającymi gruźlicę
- IGRA i THT nie pozwalają odróżnić utajonego zakażenia od aktywnej gruźlicy
- w diagnostyce mają jedynie wartość uzupełniającą
- U dzieci do lat 5 – w diagnostyce wykorzystuje się OT
- U dzieci w wieku 5–15 lat – w diagnostyce wykorzystuje się IGRA lub OT
Badania histopatologiczne
- Z aspiratu/biopsji opłucnej lub wycinki pobrane ze zmian narządowych
Kryteria rozpoznania
- Rozpoznanie wymaga często wykluczenia innych rozpoznań
- Rozpoznanie pewne:
- identyfikacja uwidocznionej w bakterioskopii M. tuberculosis metodami molekularnymi - lub -
- wzrost M. tuberculosis w posiewie materiału
- Kryteria rozpoznania bez potwierdzenia bakteriologicznego:
- typowe zmiany w badaniach obrazowych (HRCT)
- brak poprawy po szerokospektralnych antybiotykach (z wyjątkiem fluorochinolonów)
- ujemne wyniki wszystkich badań bakteriologicznych
- Istnieje prawny obowiązek zgłoszenia każdego przypadku podejrzenia lub rozpoznania gruźlicy do właściwego państwowego inspektora sanitarnego. Zgłoszenie w postaci papierowej lub elektronicznie na druku ZLK-2.2
Diagnostyka różnicowa
- Rak płuc
- Inne zakażenia płuc: zapalenie płuc
- Inne choroby płuc
- Inne przyczyny limfadenopatii:
- choroby rozrostowe szpiku, nowotwory
- zakażenie prątkami niegruźliczymi (również jako zakażenie oportunistyczne w AIDS)
- sarkoidoza
- Różnicowanie z gruźlicą jamy brzusznej:
- nowotwory złośliwe
- nieswoiste zapalenia jelit
Wywiad lekarski
- Wywiad epidemiologiczny: kontakt z chorymi na gruźlicę? kontakt z grupami ryzyka?
- Gruźlica w wywiadzie (leczenie, stosowane leki, czas trwania, odpowiedź)
- Choroby współistniejące
- Immunosupresja: potencjalne narażenie na zakażenie HIV?
- Przyjmowane leki
- Nadużywanie alkoholu lub przyjmowanie narkotyków?
- Czynniki ryzyka wystąpienia opornej gruźlicy: kraj pochodzenia pacjenta? niewystarczająca odpowiedź na wcześniejsze leczenie?
Gruźlica płuc
- Gruźlica płuc stanowi ok. 65% manifestacji narządowych i jest w praktyce jedynym wariantem zakaźnym
- Często brak swoistych objawów i nieliczne objawy we wczesnej fazie
- Klasyczne objawy gruźlicy płuc:
- długo utrzymujący się kaszel, trwający ponad 3 tygodnie, stopniowo z odkrztuszaniem
- utrata masy ciała i pogorszenie ogólnego stanu
- gorączka i nocne poty
- Rzadziej:
- ból w klatce piersiowej
- duszność
- odkrztuszanie plwociny z domieszką krwi
Gruźlica w innych narządach
- Gruźlica węzłów chłonnych stanowi ok. 20% przypadków.
- Inne narządy, które mogą ulec zakażeniu to:
- opłucna
- kręgosłup lub inne kości i stawy
- otrzewna
- osierdzie
- opony mózgowo-rdzeniowe i pozostała część OUN
- układ moczowo-płciowy
- układ pokarmowy
- W rzadkich przypadkach choroba może mieć również postać rozsianą
Badanie fizykalne
- Staranne udokumentowanie objawów klinicznych.
- Pomiary masy ciała
- Pomocnicze badania laboratoryjne:
- morfologia krwi
- parametry czynności nerek
- próby wątrobowe
Pierwotna gruźlica płuc
- Zwykle brak nieprawidłowości w badaniu przedmiotowym
- Może się rozwinąć łagodny wysięk opłucnowy
- Ucisk oskrzeli głównych lub płatowych przez powiększone węzły chłonne wnęki płucnej może prowadzić do zapadnięcia się dalszego płata płuca, a tym samym do patologicznych szmerów oddechowych
Gruźlica postępująca lub popierwotna
- Pacjenci często objawowi, ale ich ogólny stan fizyczny może być dobry
- Podczas badania obecne mogą być nieprawidłowe zmiany osłuchowe spowodowane zapaleniem płuc lub wysiękiem opłucnowym
- wynik osłuchiwania może być również prawidłowy, nawet wtedy, gdy zdjęcie rentgenowskie pokazuje rozsiane zmiany
- Niekiedy nieznaczne powiększenie węzłów chłonnych szyjnych
- Ewentualne objawy ze strony innych narządów: węzłów chłonnych, dróg moczowych, jelit, stawów
Dzieci
- W przeciwieństwie do dorosłych objawy u dzieci są często mniej swoiste
- młodsze dzieci: głównie gorączka, kaszel i duszność, złe samopoczucie
- starsze dzieci: często uporczywy kaszel z odkrztuszaniem
- ciężkie postacie choroby występują głównie u małych dzieci
Gruźlica w przebiegu zakażenia HIV
- Zakażenie HIV prowadzi do osłabienia odporności komórkowej ze zwiększonym ryzykiem aktywacji utajonego zakażenia i zwiększonym ryzykiem rozwoju choroby w przypadku nowego zakażenia
- U pacjentów z HIV z zachowaną prawidłową czynnością układu odpornościowego występują takie same objawy jak u pacjentów seronegatywnych.
- W przypadku głębokiej immunosupresji dominują objawy ogólne: gorączka, wyczerpanie, pogorszenie stanu ogólnego i utrata masy ciała
- brak lub nieznaczne odchylenia w badaniu RTG; brak jam gruźliczych (przejaśnienia w otoczkach cieniowych)
Postępowanie epidemiologiczne
- Badanie kontaktów osoby chorej na gruźlicę w celu zapobiegania dalszemu rozprzestrzenianiu się gruźlicy
- Dośrodkowe badanie środowiskowe (poszukiwanie źródeł):
- poszukiwanie źródła zakażenia wśród kontaktów zarejestrowanego pacjenta
- Odśrodkowe badanie środowiskowe:
- jeśli znane jest źródło zakażenia, poszukuje się osób, które zaraziły się od zarejestrowanego pacjenta
- Badanie kontaktów
- osoby, które miały kontakt z chorym na gruźlicę podlegają badaniom wykluczającym gruźlicę (obserwacja pod kątem objawów, RTG klatki piersiowej, odczyn tuberkulinowy lub IGRA)
Wskazania do hospitalizacji
- Każdy prątkujący pacjent, każde podejrzenie prątkowania - obowiązek hospitalizacji
Leczenie
- Każdy przypadek gruźlicy na terenie Polski podlega ustawowemu obowiązkowi leczenia
Cele leczenia
- Wyleczenie choroby, wyeliminowanie prątków gruźlicy
- Zapobieganie zakażeniom
- Zapobieganie rozwojowi opornych bakterii
Ogólne informacje o leczeniu
- Prowadzone w odpowiednich ośrodkach
- Diagnostykę należy ukończyć przed rozpoczęciem leczenia
Leczenie farmakologiczne
Przed rozpoczęciem terapii
- Czy prątki są wrażliwe na standardowe leki stosowane w terapii?
- Czy standardowe leki mogą być stosowane przez cały wymagany czas terapii?
Sposób przyjmowania leków
- Wszystkie standardowe leki należy od początku przyjmować jednocześnie, na czczo i w miarę możliwości 30 minut przed posiłkiem
Czas leczenia
- Leczenie obejmuje dwie główne fazy:
- faza wstępna
- jej celem jest wyeliminowanie aktywnie namnażających się i częściowo utajonych prątków
- powinna składać się z ≥3 leków
- faza kontynuacji (stabilizacji)
- jej celem jest eliminacja pozostałych drobnoustrojów i ograniczenie możliwości nawrotu choroby
- powinna składać się z ≥2 leków
- faza wstępna
- Leczenie nowych przypadków gruźlicy: na ogół faza początkowa trwa 2 miesiące, a faza kontynuacji 4 miesiące3
Leczenie bezpośrednio nadzorowane (directly observed treatment, DOT)
- Terapia bezpośrednio nadzorowana (DOT) - polega na bezpośredniej obserwacji przyjmowania leku przez pacjenta
- DOT należy szczególnie rozważyć u pacjentów:
- nadużywających alkoholu i zażywających narkotyki, również w przeszłości
- cierpiących na poważne zaburzenia psychiczne
- wykazujących znaczące zaburzenia pamięci (np. otępienie)
- sprawiających problemy związane z dyscypliną w trakcie hospitalizacji
- z opornością jedno-, poli-, wielolekową i rozszerzoną wielolekową
- z nawrotami po uprzednim leczeniu lub niepowodzeniu leczenia z powodu braku dyscypliny w przyjmowaniu leków
- przebywających w niekorzystnych warunkach mieszkaniowych lub lokalowych, osób bez stałego miejsca zamieszkania, zakwaterowanych w noclegowniach, domach pomocy, zakładach poprawczych
- wymagających opieki
- bez zapewnionej wystarczającej opieki ambulatoryjnej i/lub nieubezpieczonych
- z problemami w komunikacji
Oporność
- Oporne prątki gruźlicy wykrywa się najczęściej u osób zakażonych, które zakaziły się w Europie Wschodniej, Afryce, Ameryce Łacińskiej lub Azji
- Oporne prątki mogą również występować u osób z nawrotem choroby lub osób zakażonych przez osobę chorą na gruźlicę oporną
- Klasyfikacja:
- oporność jednolekowa: oporność na jeden lek pierwszego wyboru
- oporność polilekowa: oporność na więcej niż jeden lek pierwszego wyboru, ale nie jednocześnie na ryfampicynę i izoniazyd
- oporność wielolekowa - MDR-TB: oporność co najmniej na izoniazyd i ryfampicynę
- oporność typu pre-XDR: MDR i jednoczesna oporność na co najmniej jeden lek z grupy fluorochinolonów
- opornośc wielolekowa rozszerzona - XDR-TB: MDR-TB i jednoczesna oporność na co najmniej jeden lek z grupy fluorochinolonów i jeden z grupy A: bedakilinę lub linezolid
- całkowita lekooporność - TDR-TB: oporność na wszystkie obecnie stosowane leki przeciwgruźlicze
Leki przeciwprątkowe
- Podstawowe leki przeciwgruźlicze = leki pierwszego wyboru:
- izoniazyd (INH), ryfampicyna (RMP), pirazynamid (PZA), etambutol (EMB)
- w przypadku schematów zawierających izoniazyd konieczne dodatkowe podawanie pirydoksyny (wit. B6) 50 mg/dobę w ramach profilaktyki polineuropatii - dotyczy to w szczególności pacjentów z cukrzycą, zaburzeniami czynności nerek, zakażeniem HIV, nadużywających alkohol, niedożywionych lub z istniejącymi neuropatiami obwodowymi, dzieci oraz kobiet w ciąży lub karmiących piersią
- izoniazyd (INH), ryfampicyna (RMP), pirazynamid (PZA), etambutol (EMB)
- Leki przeciwgruźlicze alternatywne = drugiego wyboru:
- etionamid (ETA), streptomycyna (SM), amikacyna, fluorchinolony (lewofloksacyna lub moksyfloksacyna), bedakilina, linezolid, cykloseryna, klofazymina, delamanid, kwas paraaminosalicylowy (PAS), pretomanid, ryfabutyna, ryfapentyna
- w przypadku oporności lub nietolerancji jednego lub więcej leków podstawowych
- Europejska Agencja Leków zaleca następujące ograniczenia w stosowania fluorchinolonów: szczególna ostrożność u osób starszych i pacjentów z zaburzeniami czynności nerek; nie łączyć z glikokortykosteroidami; niezalecane jako leczenie pierwszego wyboru w zakażeniach o łagodnym lub umiarkowanym nasileniu
- etionamid (ETA), streptomycyna (SM), amikacyna, fluorchinolony (lewofloksacyna lub moksyfloksacyna), bedakilina, linezolid, cykloseryna, klofazymina, delamanid, kwas paraaminosalicylowy (PAS), pretomanid, ryfabutyna, ryfapentyna
- Glikokortykosteroidy
- bezwględne wskazanie: gruźlica nadnerczy, ostre zapalenie osierdzia, zapalenie opon mózgowo-rdzeniowych, gruźlica węzłów chłonnych z objawami ucisku, zagrażające życiu zwężenie dróg oddechowych
| LEKI PRZECIWPRĄTKOWE PIERWSZEGO WYBORU | LEKI PRZECIWPRĄTKOWE DRUGIEGO WYBORU |
|
|
Schemat leczenia
- Nowe przypadki wrażliwe na leki pierwszego wyboru:
Gruźlica pozapłucna
- Obowiązują takie same zasady leczenia jak w przypadku gruźlicy płuc
- Wyjątki:
- gruźlicze zapalenie opon mózgowo-rdzeniowych
- czas trwania leczenia -12 miesięcy: faza początkowa 2 miesiące, faza stabilizacji 10 miesięcy
- uzupełniająco zaleca się glikokortykosteroidy
- gruźlica kości i stawów
- wydłużenie fazy kontynuacji o 3 miesiące
- chorzy z dodatnim wynikiem posiewu plwociny na koniec intensywnej fazy i z jamami w płucach: wydłużenie fazy kontynuacji o 3 miesiące
- gruźlicze zapalenie opon mózgowo-rdzeniowych
Kobiety w ciąży i karmiące piersią
- W przypadku gruźlicy u kobiety w ciąży należy wdrożyć standardowe leczenie RMP+INH+PZA+EMB5
- w przypadku leczenia INH, konieczność przyjmowania pirydoksyny - 25-50mg/d
- należy unikać podawania leków pozajelitowych oraz etionamidu i pretomanidu
- Podczas standardowego leczenia gruźlicy można karmić piersią
- w przypadku leczenia INH, konieczność przyjmowania pirydoksyny - 1-2mg/kg/d
- Chemioterapię profilaktyczną należy rozważyć u kobiet w ciąży z utajoną gruźlicą, jeśli doszło do niedawnego zakażenia (kontakt z zarejestrowaną osobą zakaźną) lub w przypadku określonej immunosupresji (zwłaszcza zakażenia HIV)
- Kobiety z wysokim ryzykiem progresji utajonej gruźlicy powinny być leczone w czasie ciąży
Choroby współistniejące
- Niewydolność wątroby:
- wiele spośród standardowych leków jest potencjalnie toksycznych dla wątroby
- pacjenci z chorobami wątroby wymagają ciągłego monitorowania
- zależnie od stopnia uszkodzenia wątroby raz lub kilka razy w tygodniu
- należy unikać stosowania PZA w przypadku przewlekłej niewydolności wątroby; bezwzględnym przeciwwskazaniem jest ostre zapalenie wątroby i ciężkie zaburzenia czynności wątroby
- Niewydolność nerek:
- Pacjenci uzależnieni od opioidów w trakcie farmakologicznej terapia zastępczej:
- RMP może zmniejszyć stężenie metadonu o 30–70%, zmniejszeniu może ulec również stężenie buprenorfiny
- wskazane pomiary stężenia w surowicy i dostosowanie dawki leczenia substytucyjnego opiatów.
- RMP może zmniejszyć stężenie metadonu o 30–70%, zmniejszeniu może ulec również stężenie buprenorfiny
- Zakażenie HIV:
- zasady leczenia są takie same jak dla pozostałych pacjentów
- składnikiem leczenia powinna być RMP
- należy wziąć pod uwagę możliwe interakcje z leczeniem przeciwretrowirusowym
Inne metody leczenia
- Leczenie operacyjne jest konieczne niezwykle rzadko, ale może być wskazane, na przykład w przypadku zwężeń na tle gruźlicy układu moczowo-płciowego
- Dotyczy to również gruźlicy wielolekoopornej
Monitorowanie leczenia
Bezpieczeństwo leczenia7
Kontrolne badania laboratoryjne
- Należy kontrolować parametry:
- morfologia krwi
- czynność wątroby
- czynność nerek
- Odstępy między badaniami:
- 2 i 4 tygodnie od rozpoczęcia leczenia
- jeśli wyniki badań są prawidłowe: co 4 tygodnie
- po 12. tygodniu: odstępy ustalane indywidualnie; w przypadku bardzo dobrej tolerancji i kontynuacji kontroli klinicznej można z tego zrezygnować
Masa ciała
- Kontrole masy ciała co 4 tygodnie i w razie zmian dostosowanie dawek leków odpowiednich do aktualnej masy ciała
Kontrola okulistyczna w trakcie podawania etambutolu
- Badanie widzenie barwnego i pola widzenia - przed rozpoczęciem leczenia, w fazie początkowej a następnie co 4 tygodnie aż do zakończenia terapii
- W razie nieprawidłowości: dokładniejsze kontrole i, jeśli to konieczne, odstawienie leku wywołującego objawy.
Badania mikrobiologiczne
Procedura
- Badania mikroskopowe materiału:
- zwykle na początku leczenia, w tygodniach 1., 2., 4., 8., 12., 24.
- ewentualnie częściej w zależności od przebiegu
- Posiew materiału z plwociny:
- zwykle na początku leczenia, w tygodniach 4., 8., 12., 24.
- ewentualnie częściej w zależności od przebiegu
- Badanie oporności (posiew i badanie molekularne):
- na początku leczenia
- jeśli wynik badania posiewu plwociny po 2–3 miesiącach jest nadal dodatni
Diagnostyka obrazowa
- RTG klatki piersiowej i zależnie od wyniku badania, w razie konieczności dalsza diagnostyka obrazowa:
- na początku leczenia, po 8 i 24 tygodniach przy niepowikłanym przebiegu leczenia
- w innych przypadkach po 4, 8 i 24 tygodniach
- później kolejne kontrole po 6 i 12 miesiącach
Zakończenie leczenia
- W przypadku gruźlicy płuc przed zakończeniem leczenia wymagane są dwa kolejne ujemne posiewy plwociny z dróg oddechowych (ostatnią próbkę pobiera się po 4 miesiącach leczenia, tak aby wynik posiewu był dostępny podczas kontroli po 6 miesiącach)
Przebieg, powikłania i rokowanie
Przebieg7
- Od zakażenia do powstania zespołu pierwotnego mija zwykle 3–8 tygodni
- w tym czasie rozwija się dodatnia reakcja skórna na białko gruźlicy, czyli dodatnia próba tuberkulinowa (OT)
- Ryzyko zakażenia zostaje wyeliminowane po krótkim okresie leczenia
- Ryzyko nawrotu po prawidłowo przeprowadzonym leczeniu jest niewielkie
- leczenie trwające krócej niż 6 miesięcy zwiększa ryzyko nawrotu
Rokowanie
- Dobre przy odpowiednio przeprowadzonym leczeniu
- Wskaźnik wyleczeń jest niższy niż limit 85% określony przez WHO jako niezbędny do ograniczenia gruźlicy w dłuższej perspektywie
Zapobieganie6
Szczepienie BCG
- Obowiązkowe do ukończenia 15. roku życia
- Informacje w artykule: Szczepienie przeciw gruźlicy
Badanie kontaktów
- Osoby, które miały kontakt z chorym na gruźlicę podlegają badaniom wykluczającym gruźlicę (obserwacja pod kątem objawów, RTG klatki piersiowej, odczyn tuberkulinowy lub IGRA)
Zapobieganie szerzeniu zakażeń w szpitalach
- Indywidualna ochrona personelu – certyfikowane maski FFP2 i FFP3 lub N95
- Izolacja oddechowa chorych do czasu ustania zakaźności
- Stosowanie sufitowych lamp bakteriobójczych UV i wolnoobrotowych wentylatorów sufitowych w pomieszczeniach o wysokim ryzyku transmisji zakażenia
Profilaktyka farmakologiczna
- U pacjentów z kontaktu z chorym na gruźlicę:
- dzieci <5. rż
- pacjenci w stanie ciężkiej immunosupresji
- dzieci <16. rż. z dodatnim wynikiem OT/IGRA
- U pacjentów u których planowane jest leczenie biologiczne o działaniu przeciwzapalnym oraz potencjalnych biorców narządu/komórek krwiotwórczych:
- mają dodatni wynik OT lub IGRA (aktualnie lub w wywiadzie)
- mieli kontakt z prątkującym chorym na gruźlicę lub przebyli w przeszłości gruźlicę bez leczenia lub leczoną niewłaściwie
- mają zmiany pogruźlicze w badaniu RTG klatki piersiowej i nie byli wcześniej leczeni z powodu gruźlicy
- U pacjentów zakażonych HIV i z dodatnim wynikiem OT (≥5 mm) lub IGRA
Schematy chemioprofilaktyki
- Leczenie można rozpocząć jedynie po wcześniejszym wykluczeniu gruźlicy
Program profilaktyki gruźlicy
Program profilaktyki gruźlicy
- Grupa docelowa: program skierowany do pacjentów
- w wieku powyżej 18 lat, u których dotychczas nie rozpoznano gruźlicy - szczegolnie narażonych:
- mających bezpośredni kontakt z chorym na gruźlicę
- bezrobotnych
- bezdomnych
- niepełnosprawnych
- obciążonych chorobą przewlekłą
- uzależnionych od alkoholu lub narkotyków
- w wieku powyżej 18 lat, u których dotychczas nie rozpoznano gruźlicy - szczegolnie narażonych:
- Cel programu:
- zmniejszenie wskaźnika zachorowalności i śmiertelności gruźlicy
- objęcie wczesną opieką pacjentów chorych na gruźlicę
- podniesienie świadomości społecznej poprzez edukację zdrowotną
- zwiększenie dostępności do świadczeń pielęgniarki środowiskowej oraz poradni specjalistycznych – gruźlicy i chorób płuc
- Realizator programu: każda pielęgniarka POZ
- Program polega na przeprowadzeniu ankiety przez pielęgniarkę POZ i ustaleniu dalszego postępowania w zależności od wyniku
- ankieta uwzględnia między innymi dane na temat potencjalnego narażenia na gruźlicę lub inne choroby płuc, warunki mieszkaniowe, informacje na temat chorób przewlekłych, uzależnień
- elementem przeprowadzania programu jest także edukacja zdrowotna, dotyczącą objawów gruźlicy, sposobów zapobiegania transmisji oraz znaczenia wczesnej diagnostyki
- w przypadku uzyskania 1-9 punktów - grupa umiarkowanego ryzyka zachorowania
- pacjent nie wymaga dalszej diagnostyki
- kolejna możliwość udziału w ankiecie po 24 miesiącach od daty ostatniego badania
- w przypadku uzyskania 10-24 punktów - grupa podwyższonego ryzyka zachorowania
- pacjent nie wymaga dalszej diagnostyki
- pielęgniarka przekazuje pisemną informację o wynikach ankiety lekarzowi POZ - wskazana wizyta celem ustalenia dalszego postępowania
Informacje dla pacjentów
Edukacja pacjenta
- Ważne jest prawidłowe przeprowadzenie leczenia:
- aby osiągnąć wyleczenie i uniknąć rozwoju oporności prątków
- Przed wdrożeniem lub modyfikacją leczenia, należy edukować o działaniach niepożądanych leków
Materiały edukacyjne dla pacjentów
Ilustracje
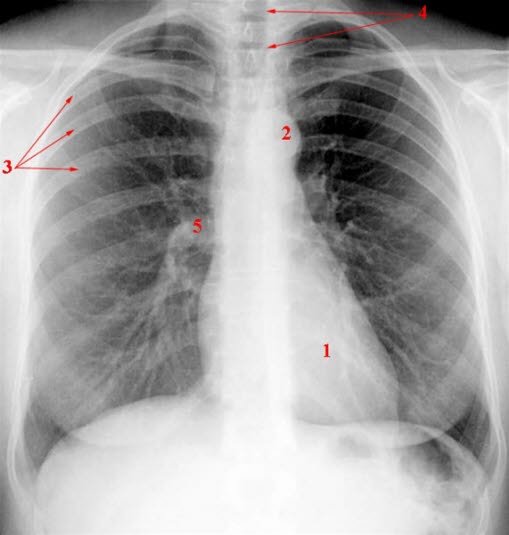
Prawidłowy wynik badania
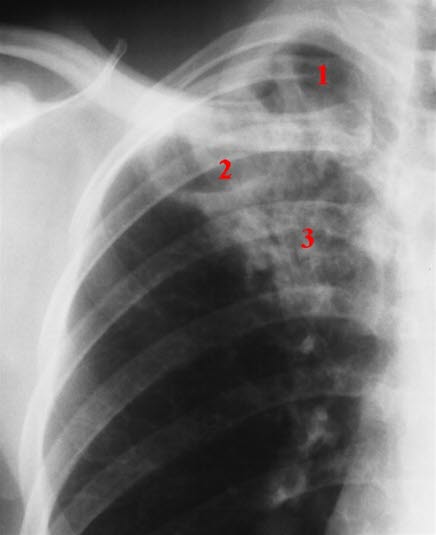
Gruźlica płuc, aktywna
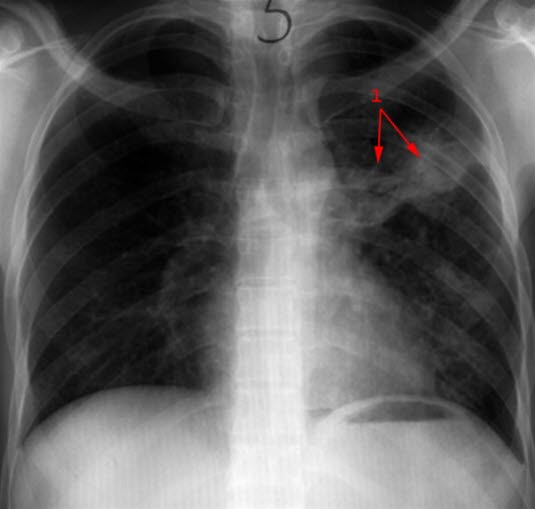
Gruźlica pierwotna przed leczeniem
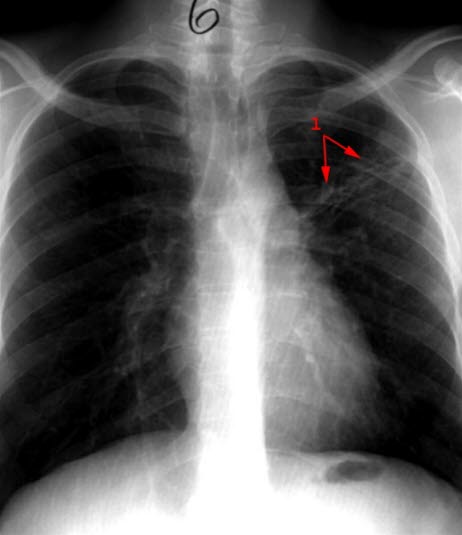
Gruźlica pierwotna, leczona
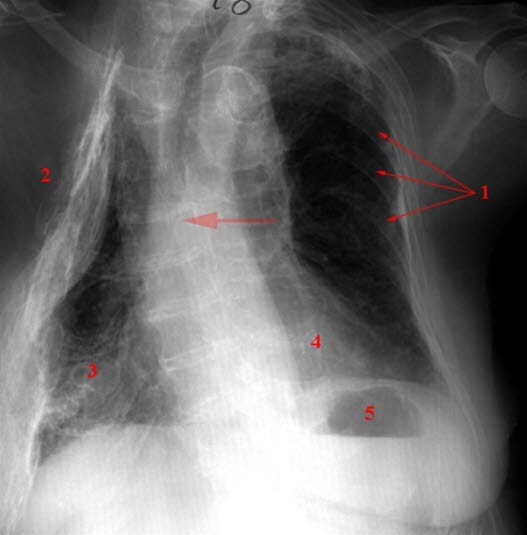
Gruźlica i torakoplastyka
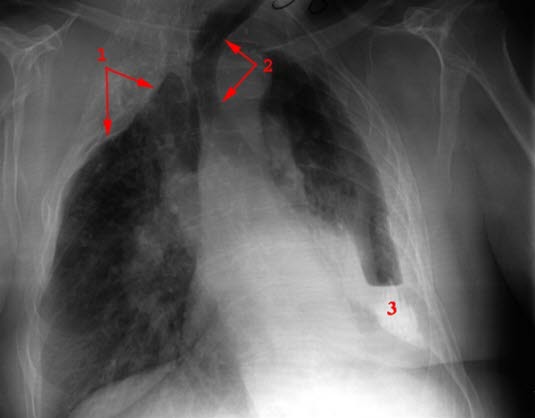
Stan po torakoplastyce, ogniska zwapnień
Źródła
Piśmiennictwo
- Global tuberculosis report 2022. Genf: World Health Organization. 2022. www.who.int
- Wojewódzka Stacja Sanitarno-Epidemiologiczna w Warszawie. 24 marca – Światowy Dzień Gruźlicy. Tak! Możemy zwalczyć gruźlicę. https://www.gov.pl/web/wsse-warszawa/24-marca---swiatowy-dzien-gruzlicy-tak-mozemy-zwalczyc-gruzlice (dostep: 20.02.2024).
- Korzeniewska-Koseła M, Grzelewska-Rzymowska I, Kruczak K, Gużlica. Interna – Mały Podręcznik. Medycyna Praktyczna. https://www.mp.pl/interna/chapter/B16.II.3.13.1. (dostep: 20.02.2024).
- Stout JE, Wu Y, Ho CS, et al. Evaluating latent tuberculosis infection diagnostics using latent class analysis. Thorax. 2018; 73(11): 1062-70. PMID: 29982223 PubMed
- World Health Organization. WHO Consolidated Guidelines on Tuberculosis, Module 4: Treatment – Drug-Resistant Tuberculosis Treatment. Geneva: WHO. 2020. www.who.int
- Ustawa z dnia 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi. (Dz.U. z 2019 r. , poz. 1239, z późn. zm.).
- Horne DJ, Narita M. Pulmonary tuberculosis. BMJ Best Practice. Last reviewed: 29 May 2021; Last updated: 29 Jun 2021. bestpractice.bmj.com
Opracowanie
- lek. Natalia Jagiełła, (redaktor)
- Honorata Błaszczyk (recenzent)
- Tomasz Tomasik (redaktor)
- Thomas M. Heim (recenzent/redaktor)
