Streszczenie
- Definicja: Grupa śródmiąższowych chorób płuc, wynikających z reakcji nadwrażliwości po inhalacji antygenów organicznych. Często zwiazane z narażeniem zawodowym.
- Epidemiologia: Występuje rzadko. Najczęściej związane z rolnictwem (płuco rolnika) i hodowlą ptaków (płuco hodowcy ptaków).
- Objawy: Faza ostra, przebiegająca bez zwłóknienia: duszność oraz objawy grypopodobne kilka godzin po ekspozycji na antygen. Faza przewlekła, przebiegająca ze zwłóknieniem: duszność (wysiłkowa), utrata masy ciała.
- Badanie fizykalne: Tachypnoe, sinica, gorączka. W przypadku przebiegu ze zwłóknieniem: trzeszczenia, palce pałeczkowate.
- Diagnostyka: Rozpoznanie - typowe zmiany w HRCT oraz identyfikacja antygenu. W przypadkach wątpliwych - limfocytoza CD8+ w BAL oraz biopsja płuca.
- Leczenie: Unikanie ekspozycji na antygen; w razie konieczności farmakoterapii można zastosować glikokortykosteroidy.
Informacje ogólne
Definicja
- Alergiczne zapalenie pęcherzyków płucnych (AZPP), inaczej zapalenie płuc z nadwrażliwości, to śródmiąższowa choroba płuc, spowodowana reakcją immunologiczną na powtarzalne wdychanie antygenów organicznych (m.in. grzybów, bakterii, białek zwierzęcych i innych pyłów pochodzenia zwierzęcego).1-2 Jest to stan o zróżnicowanym nasileniu, obrazie klinicznym i przebiegu.3-4 Wyróżnia się postać ostrą, podostrą i przewlekłą.
- AZPP mogą wywołać zróżnicowane czynniki, u 30–50% chorych nie udaje się zidentyfikować odpowiedzialnego antygenu.
- może być spowodowane narażeniem w miejscu pracy - patrz również artykuł: Zawodowe alergiczne zapalenie pęcherzyków płucnych
Częstość występowania
- Współczynnik chorobowości egzogennego alergicznego zapalenia pęcherzyków płucnych w Europie Środkowej wynosi 2–4 przypadków na 100 000 osób
- Większość przypadków wynika z narażenia zawodowego i występuje głównie w rolnictwie i u hodowców ptactwa
- oprócz najpowszechniejszych postaci, płuca hodowcy ptaków i płuca użytkownika klimatyzatorów i nawilżaczy powietrza, do grupy egzogennego alergicznego zapalenia pęcherzyków płucnych zalicza się ponad 40 innych rodzajów
- Choruje tylko niewielka część (0–10%) narażonych osób5
Etiologia i patogeneza
- Główną przyczyną jest wdychanie pyłów organicznych zawierających składniki bakterii termofilnych (często), ameb, grzybów i bakterii oraz białek zwierzęcych i roślinnych. Choroba może jednak wystąpić również w wyniku wdychania substancji chemicznych o niskiej masie cząsteczkowej (izocyjanianów i bezwodników) oraz metali (berylu i kobaltu).6
- najczęściej rozwija się w wyniku wdychania zarodników grzybów (Saccharopolyspora rectivirgula i Thermoactinomyces vulgaris) - tzw. płuco rolnika, płuco hodowcy ptaków
Patogeneza
- Reakcja immunologiczna na antygeny zewnętrzpochodne w postaci rozlanej nadwrażliwości związanej z powstawaniem kompleksów immunologicznych (typ III) lub nadwrażliwości komórkowej (typ IV)1
- Nie do końca wiadomo, dlaczego tylko niewielka część osób narażonych choruje. Podejrzewa się dodatkowy wpływ czynników infekcyjnych, genetycznych lub kulturowych1
- Po ustaniu ekspozycji na swoisty antygen, odpowiedź limfocytów w miąższu płuc zwykle ulega normalizacji po 6 miesiącach
Klasyfikacja
- Alergiczne zapalenie pęcherzyków płucnych można klasyfikować jako ostre, podostre lub przewlekłe6
- postać ostra
- z powodu reakcji nadwrażliwości, w której pośredniczą kompleksy immunologiczne (typ III) i aktywacja układu dopełniacza
- postać podostra
- jako wynik powtarzającego się narażenia trwającego dłuższy czas (tygodnie/miesiące)
- postać przewlekła
- w przewlekłym obrazie klinicznym w wyniku reakcji nadwrażliwości, w której pośredniczą limfocyty T, w płucach dochodzi do tworzenia się ziarniniaków i włóknienia7-8
- postać ostra
- Można wyróżnić także postać AZPP bez włóknienia i z włóknieniem:
- postać przebiegająca bez włóknienia płuc
- objawy rozwijają niedługo po ekspozycji na antygen - zwykle ustępują w ciągu 24 h po ustaniu narażenia
- duszność, gorączka, dreszcze, złe samopoczucie (bóle mięśniowo-stawowe, zmęczenie), przyspieszenie oddechu, tachykardia, trzeszczenia u podstawy płuc
- przy powtarzalnej ekspozycji na antygen w małym stężeniu pojawia się kaszel, duszność wysiłkowa, stany podgorączkowe
- pomiędzy narażeniem pacjenci czują się stosunkowo dobrze, kolejne ekspozycje potęgują objawy
- postać przebiegająca z włóknieniem płuc
- jako wynik przewlekłego narażenia, początkowo może przebiegać skąpoobjawowo
- suchy kaszel, stopniowo narastająca duszność wysiłkowa, utrata masy ciała, trzeszczenia i skrzeczenia, palce pałeczkowate
- rozwój przewlekłej niewydolności oddechowej, nadciśnienia płucnego, niewydolności prawokomorowej
- postać przebiegająca bez włóknienia płuc
Czynniki predysponujące
- Narażenie zawodowe
- najbardziej powszechne w rolnictwie, przemyśle drzewnym i papierniczym, przemyśle chemicznym, a także w branży tekstylnej
- Hodowla ptaków
- płuco hodowcy ptaków
- jest drugą najczęstszą przyczyną alergicznego zapalenia pęcherzyków płucnych na świecie
- Mikroorganizmy w systemach wentylacyjnych
ICD-10
- J67 Zapalenie płuc związane z nadwrażliwością na pył organiczny
- J67.0 Płuco rolnika (Płuco żniwiarzy. Płuco przerzucających siano. Choroba spleśniałego siana)
- J67.1 Bagasoza
- J67.2 Płuco hodowców ptaków
- J67.3 Korkowica
- J67.4 Płuco pracujących przy słodzie
- J67.5 Płuco pracujących przy przerobie grzybów
- J67.6 Płuco korujących klony
- J67.7 Płuco osób przebywających w pomieszczeniach sztucznie klimatyzowanych lub nawilżanych (Alergiczne zapalenie pęcherzyków płucnych wywołane przez grzyby, promieniowce termofilne i inne organizmy wzrastające w przewodach wentylacyjnych [klimatyzacyjnych]).
- J67.8 Zapalenie płuc z nadwrażliwości wywołane przez inne pyły organiczne (Płuco płuczących sery. Płuco pracujących przy obróbce kawy. Płuco pracujących przy obróbce mączki rybnej. Płuco kuśnierzy. Zapalenie płuc drzewa sekwoi)
- J67.9 Zapalenie płuc z nadwrażliwości wywołane przez nieokreślony pył organiczny
Diagnostyka
Kryteria diagnostyczne
- Brak określonych kryteriów diagnostycznych alergicznego zapalenia pęcherzyków płucnych. Uwzględnia się historię choroby, stan kliniczny, wyniki badań laboratoryjnych i obrazowych, diagnostykę czynności płuc i wyniki histopatologiczne.
- W oparciu o wytyczne CHEST, diagnozę można postawić na podstawie potwierdzonej ekspozycji na antygen oraz typowy obraz tomografii komputerowej o wysokiej rozdzielczości (HRCT). Wytyczne ATS/JRS/ALAT wymagają wykazania limfocytozy w popłuczynach oskrzelowo- płucnych (BAL).9
- Pomocniczo zaproponowano następujący model predykcyjny: jeśli spełnione sa wszystkie poniższe kryteria, prawdopodobieństwo egzogennego alergicznego zapalenia pęcherzyków płucnych wynosi 98%.
- Identyfikacja antygenu możliwie najbardziej swoistego w środowisku pacjenta
- Typowy czas wystąpienia objawów 4–8 godzin po ekspozycji
- Wykrywanie swoistych przeciwciał IgG w surowicy
- Trzeszczenia wdechowe
- Nawracające dolegliwości
- Utrata masy ciała
Diagnostyka różnicowa
- Postać przebiegająca bez włóknienia:
- grypa
- ostre zapalenie oskrzeli
- astma
- wirusowe zapalenie płuc
- zapalenie płuc wywołane przez Mycoplasma pneumoniae
- chlamydiowe zapalenie płuc
- papuzica
- obrzęk płuc
- Postać przebiegająca z włóknieniem:
- astma
- idopatyczne włóknienie płuc
- gruźlica prosówkowa
- alergiczna aspergiloza oskrzelowo-płucna
- kryptogenne włókniejące zapalenie pęcherzyków płucnych
- przewlekłe zapalenie oskrzeli
- sarkoidoza
Wywiad lekarski
- Postać ostra
- występuje w ciągu od kilku godzin do kilku dni od zwykle znacznego narażenia, z towarzyszącymi objawami grypopodobnymi, takimi jak gorączka, dreszcze i kaszel
- Postać podostra
- Postać przewlekła
- Niezbędna jest szczegółowa historia narażenia na antygeny środowiskowe
Badanie fizykalne
- Duszność, tachypnoe, niedotlenienie, sinica
- Przypodstawne trzeszczenia wdechowe; z reguły brak cech obturacji dróg oddechowych lub świszczącego oddechu (diagnostyka różnicowa w kierunku astmy)
- Niekiedy gorączka w fazie ostrej
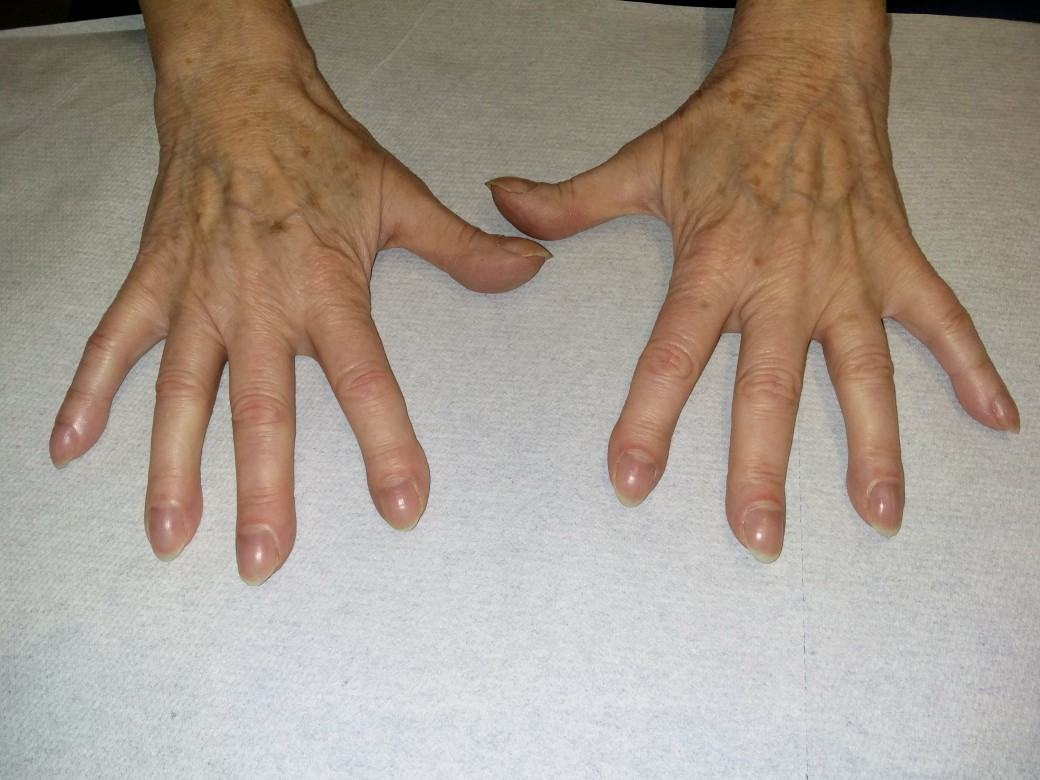 Palce pałeczkowate
Palce pałeczkowate - W przebiegu przewlekłym palce pałeczkowate
Badania uzupełniające
- Wyniki badań laboratoryjnych mają ograniczoną wartość.
- W fazie ostrej leukocytoza z neutrofilią, OB, CRP mogą być podwyższone
- Diagnostyka czynności płuc
- zaburzenie wentylacji w wyniku restrykcji, w niektórych przypadkach występuje również wzorzec obturacyjny
- obniżona zdolność dyfuzyjna
- Diagnostyka obrazowa
Diagnostyka specjalistyczna
Tomografia komputerowa
- Złoty standard w obrazowaniu zapalenia płuc z nadwrażliwości, wyższa czułość w porównaniu z RTG
- Postać ostra
- zacienienia typu mlecznej szyby i mikroguzkowe nacieki1
- Postać podostra, przewlekła
- obraz zwłóknienia z pogrubieniem przegrody, trakcyjnym rozstrzeniem oskrzeli i strukturą plastra miodu
- mogą również występować nacieki siateczkowo-naciekowe i mleczne zmętnienia
- lokalizacja zmian może ułatwić odróżnienie od innych śródmiąższowych chorób płuc1
Diagnostyka serologiczna
- Wykrywanie swoistych przeciwciał typu IgG
- wykazują ekspozycję na antygen, ale występują również u bezobjawowych narażonych (do 40% osób narażonych długoterminowo)1
- możliwe wyniki fałszywie ujemne
Badania dodatkowe
- Popłuczyny oskrzelowo-pęcherzykowe (BAL)
- rekomendowane przez wytyczne ATD/JRS/ALAT10
- w praktyce wykonywane w przypadkach niejasnych
- prawidłowy wynik popłuczyn oskrzelowo-pęcherzykowych praktycznie wyklucza egzogenne alergiczne zapalenie pęcherzyków płucnych.
- w AZPP: wyraźna limfocytoza ze zwiększonym odsetkiem limfocytów T CD8+
- Biopsja płuca
- w przypadkach niejasnych
- Test prowokacyjny
- w przypadkach niejasnych: ekspozycja na antygen w kontrolowanych warunkach
- za dodatni wynik testu uznaje się kaszel, duszność, gorączkę, hipoksję i restrykcyjne zaburzenia wentylacji kilka godzin po ekspozycji.1-2
- obecnie wykonywane rzadko
- należy je przeprowadzać w warunkach szpitalnych - konieczność zapewnienia odpowiedniego monitorowania pacjentów1,11
Wskazania do skierowania do specjalisty
- W przypadku podejrzenia choroby
Leczenie
Cele leczenia
- Wczesna diagnoza i przerwanie narażenia mogą prowadzić do pełnego powrotu do zdrowia. W przypadkach przewlekłych można zapobiec postępowi choroby przy odpowiednim leczeniu.
Ogólne informacje o leczeniu
- Najważniejszym aspektem leczenia jest unikanie antygenu wywołującego objawy6
- Diagnostyka i leczenie powinny mieć charakter wielodyscyplinarny2
Leczenie farmakologiczne
- W ostrej fazie choroby terapia glikokortykosteroidami może złagodzić objawy i skrócić przebieg choroby
- Ostra faza choroby1
- prednizon p.o. 0,5 mg/kg przez 1–2 tygodnie, odstawienie leku ze stopniowym zmniejszaniem dawki w ciągu 4–6 tygodni
- Przewlekły przebieg
- prednizon p.o. 0,5 mg/kg przez 4–6 tygodni, następnie dawka podtrzymującej 10–15 mg
- po 3 miesiącach ocena efektów leczenia i kontynuacja w przypadku poprawy
- w razie braku poprawy możliwe dołączenie azatiopryny lun mykofenolanu mofetylu
- prednizon p.o. 0,5 mg/kg przez 4–6 tygodni, następnie dawka podtrzymującej 10–15 mg
Zapobieganie
- Występowanie alergicznego zapalenia pęcherzyków płucnych można ograniczyć poprzez zmniejszenie ekspozycji na prowokujące antygeny
- wpływ sprzętu ochronnego (maski, kombinezony) u osób chorych jest niepewny. Zaleca się całkowite wyeliminowanie narażenia na antygeny2
Przebieg, powikłania i rokowanie
Przebieg
- Choroba może mieć przebieg ostry, podostry lub przewlekły
- W razie utrzymującej się ekspozycji na antygen może rozwinąć się przewlekłe zwłóknienie płuc aż do terminalnej niewydolności płuc
Orzeczenie o chorobie zawodowej
- Jeśli alergiczne zapalenie pęcherzyków płucnych występuje w związku z czynnościami zawodowymi, można ją uznać za chorobę zawodową.
- Przeprowadza się szczegółowy wywiad zawodowy i wywiad dotyczący ryzyka, a o uznaniu za chorobę zawodową decyduje Państwowy Powiatowy Inspektor Sanitarny.
Powikłania
Rokowanie
- W przebiegu bez włóknienia płuc rokowanie jest dobre pod warunkiem wczesnego rozpoznania i przerwania narażenia na antygen
- W przebiegu z włóknieniem płuc często nie udaje się uzyskać remisji dolegliwości, dalszej progresji choroby można jednak zapobiec, jeśli konsekwentnie unika się ekspozycji na antygeny
Informacje dla pacjentów
O czym należy poinformować pacjentów?
- Przez całe życie należy unikać kontaktu z antygenami wyzwalającymi
Informacje dla pacjentów w Medibas
Ilustracje

Palce pałeczkowate (dzięki uprzejmości Dr med. Ericha Ramstöcka)
Źródła
Wytyczne
- Fernández Pérez ER, Travis WD, Lynch DA. et al. Executive summary diagnosis and evaluation of hypersensitivity pneumonitis: CHEST guideline and expert panel report. Chest 2021; 160: 595–615. PubMed
- Raghu G, Remy-Jardin M, Ryerson CJ. et al. Diagnosis of hypersensitivity pneumonitis in adults. An official ATS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med 2020; 202: e36–e69. PubMed
Piśmiennictwo
- Spagnolo P, Rossi G, Cavazza A, Bonifazi M, Paladini I, Bonella F, Sverzellati N, Costabel U. Hypersensitivity Pneumonitis: A Comprehensive Review. J Investig Allergol Clin Immunol. 2015;25(4):237-50; quiz follow 250, PMID: 26310038. PubMed
- Quirce S, Vandenplas O, Campo P, Cruz MJ, de Blay F, Koschel D, Moscato G, Pala G, Raulf M, Sastre J, Siracusa A, Tarlo SM, Walusiak-Skorupa J, Cormier Y. Occupational hypersensitivity pneumonitis: an EAACI position paper. Allergy. 2016 Jun;71(6):765-79. doi: 10.1111/all.12866. Epub 2016 Mar 11. PMID: 26913451. PubMed
- Agostini C, Trentin L, Facco M, Semenzato G. New aspects of hypersensitivity pneumonitis. Curr Opin Pulm Med 2004; 10: 378-82. PubMed
- Selman M. Hypersensitivity pneumonitis: a multifaceted deceiving disorder. Clin Chest Med 2004; 25: 531-47. PubMed
- Chan AL, Juarez MM, Leslie KO, Ismail HA, Albertson TE. Bird fancier's lung: a state-of-the-art review. Clin Rev Allergy Immunol. 2012 Aug;43(1-2):69-83. www.ncbi.nlm.nih.gov
- Patel AM, Ryu JH, Reed CE. Hypersensitivity pneumonitis: current concepts and future questions. J Allergy Clin Immunol 2001; 108: 661-70. PubMed
- Hunninghake GW, Richerson HB. Hypersensitivity pneumonitis and eosinophilic pneumonias. I: Fauci AS, red. Harrisons principles of internal medicine. 14. utg. New York, NY: McGraw-Hill, 1998: 1426-9.
- McSharry C, Anderson K, Bourke SJ et al. Takes your breath away - the immunology of allergic alveolitis. Clin Exp Immunol 2002; 128: 3-9. PubMed
- Fernández Pérez ER, Travis WD, Lynch DA. et al. Executive summary diagnosis and evaluation of hypersensitivity pneumonitis: CHEST guideline and expert panel report. Chest 2021; 160: 595–615. pubmed.ncbi.nlm.nih.gov
- Raghu G, Remy-Jardin M, Ryerson CJ. et al. Diagnosis of hypersensitivity pneumonitis in adults. An official ATS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med 2020; 202: e36–e69. pubmed.ncbi.nlm.nih.gov
- Zielonka TM. Alergiczne zapalenie pęcherzyków płucnych. Medycyna po Dyplomie. 2009; 18(5): 77-87. (dostęp 04.02.2024) podyplomie.pl
- Murin, S, Bilello, KS, Matthay, R. Other smoking-affected pulmonary diseases. Clin Chest Med 2000; 21:121. PubMed
Autorzy
- Natalia Jagiełła, (redaktor)
- Marta Niwińska, lekarz, specjalista medycyny rodzinnej, Uniwersytet Medyczny w Białymstoku (recenzent)
- Sławomir Chlabicz, Prof. dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Medyczny w Białymstoku (redaktor)
- Dietrich August, Dr med., Arzt in Weiterbildung für Innere Medizin, Freiburg im Breisgau
