Streszczenie
- Definicja: Choroba dziedziczona w sposób autosomalny recesywny, spowodowana defektem genu błonowego regulatora przewodnictwa związanego z mukowiscydozą (ang. Cystic FibrosisTransmembrane Conductance Regulator, CFTR), który wpływa na kanał chlorkowy gruczołów zewnątrzwydzielniczych (głównie w układzie oddechowym i pokarmowym). Wada ta powoduje powstawanie szczególnie lepkiego śluzu, który zatyka ujścia gruczołów, prowadząc do infekcji i innych niekorzystnych następstw.
- Częstość występowania: Około 1:3300 (najczęstsza śmiertelna choroba dziedziczna). Około 60% osób genetycznie predysponowanych jest diagnozowanych w 1. roku życia, zaś około 7% jako osoby dorosłe.
- Objawy: Charakterystyczne są nawracające infekcje dróg oddechowych (u prawie 99% osób dotkniętych chorobą). Często również zewnątrzwydzielnicza niewydolność trzustki z zaburzeniami wchłaniania.
- Badanie fizykalne: Pogorszenie stanu ogólnego i stanu odżywienia, opóźnienie rozwoju fizycznego i wzrastania u dzieci, objawy niedotlenienia (m.in. palce pałeczkowate), zwiększona zawartość chlorków w pocie, lepki śluz w drogach oddechowych.
- Diagnostyka: Badania przesiewowe noworodków; badanie stężenia chlorków w pocie; analiza genu CFTR; w niejasnych przypadkach specjalne badania elektrofizjologiczne.
- Leczenie: Konieczne leczenie interdyscyplinarne. Leczenie objawowe w celu redukcji powikłań i następstw choroby.
Informacje ogólne
Definicja
- Mukowiscydoza jest dziedziczoną w sposób autosomalny recesywny chorobą gruczołów zewnątrzwydzielniczych, która dotyka głównie układu pokarmowego i oddechowego.1 Spowodowana jest mutacjami genu kodującego białko błonowe CFTR (kanał chlorkowy błony komórek nabłonkowych, regulator kanałów jonowych, związane z transportem wodorowęglanów). W wyniku mutacji, brak białka lub synteza wadliwego wywołuje upośledzenie transportu lub blokadę transportu chloru z komórki i zwiększenie absorpcji sodu do komórki - a w wyniku tego zmniejszenie zawartości wody w wydzielinie gruczołów zewnątrzwydzielniczych.
- Inne nazwy choroby to zwłóknienie torbielowate (ang. cystic fibrosis, CF) lub zwłóknienie torbielowate trzustki.
- Charakterystyczny obraz choroby to m.in.:
- przewlekłe bakteryjne infekcje dróg oddechowych i zatok przynosowych
- zewnątrzwydzielnicza i w późniejszym okresie, wewnątrzwydzielnicza niewydolność trzustki
- niepłodność u mężczyzn spowodowaną obturacyjną azoospermią
- podwyższone stężenie chlorku w pocie
Częstość występowania
- Zapadalność u Europejczyków wynosi ok. 1 na 33001
- Częstość występowania CF w Polsce szacuje się na 1/4394–1/50002
- Około 60% chorych jest diagnozowanych w 1. roku życia, 7% jest diagnozowanych w wieku 18 lat lub później
- Mukowiscydoza jest najczęstszą chorobą dziedziczną skracającą życie
- Odsetek dorosłych z mukowiscydozą stale rośnie ze względu na zwiększone szanse na przeżycie
Etiologia i patogeneza
- Dziedziczona w sposób autosomalny recesywny
- nosiciele heterozygotycznej mutacji CFTR zwykle nie wykazują nieprawidłowego fenotypu, aby rozwinęła się mukowiscydoza, muszą wystąpić mutacje w obu allelach1
- około 3–5% Europejczyków jest nosicielami mutacji (częstość występowania heterozygot)
- Gen CFTR
- zlokalizowany jest na długim ramieniu chromosomu 7
- koduje białko CFTR (cystic fibrosis transmembrane conductance regulator)
- w wyniku mutacji ograniczeniu ulega transport chlorków przez błonę komórkową, powodując niedobór wody, a w konsekwencji wydzielanie lepkiego śluzu w zajętych narządach
- łącznie stwierdzono ponad 2000 mutacji, z których najczęstszą jest mutacja F508del3
Patofizjologia
- W wyniku defektu kanału chlorkowego powstaje szczególnie lepki śluz, który może blokować gruczoły i przewody wielu narządów
- W drogach oddechowych nieprawidłowe nawodnienie nabłonka tchawicy i oskrzeli prowadzi do upośledzenia funkcji śluzowo-rzęskowej, plwocina staje się gęsta i lepka oraz jest słabo odprowadzana, co sprzyja infekcjom
- Oprócz układu oddechowego często zajęciu ulega trzustka, wątroba, drogi żółciowe i nasieniowody
Czynniki predysponujące
- Choroba dziedziczona w sposób autosomalny recesywny
ICD-10
- E84 Zwłóknienie wielotorbielowate
- E84.0 Zwłóknienie wielotorbielowate z objawami płucnymi
- E84.1 Zwłóknienie wielotorbielowate z objawami jelitowymi
- E84.8 Zwłóknienie wielotorbielowate z innymi objawami
- E84.9 Zwłóknienie wielotorbielowate, nieokreślone
Diagnostyka
- Dzięki badaniom przesiewowym noworodków mukowiscydoza jest obecnie często rozpoznawana jeszcze przed wystąpieniem pierwszych objawów
- u noworodków przebieg może być bezobjawowy
- W momencie ustalania rozpoznania należy oznaczyć poziom elastazy trzustkowej w kale w celu zbadania czynności zewnątrzwydzielniczej trzustki
- Jeśli czynność zewnątrzwydzielnicza trzustki jest prawidłowa (elastaza kałowa >200 mcg/g kału), w 1. i 2. roku życia elastazę trzustkową należy oznaczać co 3 miesiące
- W przypadku pogorszenia przyrostu masy ciała lub pojawienia się nieprawidłowych stolców należy zlecić kontrolę czynności trzustki i szybko rozpocząć leczenie
- Podczas ustalania rozpoznania oraz raz w roku należy wykonywać USG jamy brzusznej
Kryteria diagnostyczne
- Podejrzenie choroby:
- mukowiscydoza u rodzeństwa
- objawy kliniczne mukowiscydozy
- dodatni wynik badania przesiewowego noworodków
- Rozpoznanie choroby - spełnienie minimum 1 z kryteriów:
- mutacje obu alleli genu CFTR
- badanie chlorków w pocie w 2 pomiarach wykonanych w różnych dniach:
- stężenie chlorków ≥60 mmol/l - wynik dodatni
- stężenie chlorków 30–60 mmol/l - wskazane jest badanie genetyczne
- stężenie chlorków <30 mmol/l - dalsza diagnostyka tylko w razie typowych objawów
- pomiar przeznabłonkowej różnicy potencjałów w błonie śluzowej nosa (badania nie wykonuje się w Polsce)
Diagnostyka różnicowa
- Inne choroby płuc włącznie z astmą
- Inne zaburzenia wchłaniania
Wywiad lekarski
- Dzięki badaniom przesiewowym noworodków mukowiscydoza jest obecnie często rozpoznawana przed wystąpieniem pierwszych objawów.
- U pacjentów często obserwuje się nawracające infekcje dróg oddechowych, które zwykle pojawiają się w pierwszych miesiącach życia
- Często pogorszenie stanu ogólnego i odżywienia, opóźniony rozwój u dzieci
- U osób dorosłych wskazaniem do przeprowadzenia diagnostyki w kierunku mukowiscydozy są przewlekłe choroby zatok i płuc, nawracające lub przewlekłe zapalenie trzustki (nieżółciowe, niealkoholowe) lub obturacyjna azoospermia
Kliniczne objawy mukowiscydozy
- Układ oddechowy:
- przewlekły kaszel
- nawracające zakażenia układu oddechowego
- początkowo często o etiologii S. aureus, później P. aeruginosa
- rozstrzenie oskrzeli
- niekiedy przebiegu choroby rozwój POChP
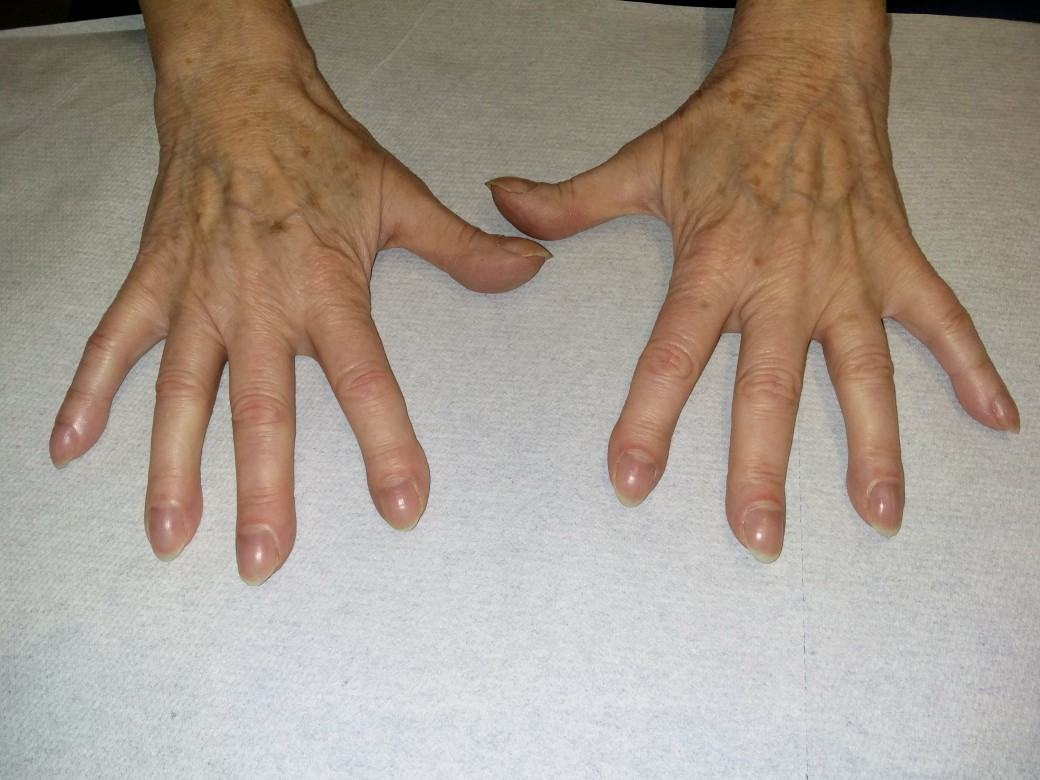 Palce pałeczkowate
Palce pałeczkowate
-
- w związku z przewlekłym niedotlenieniem w przebiegu choroby powstają palce pałeczkowate
- Trzustka
- przewlekłe biegunki (biegunki tłuszczowe)
- zespół złego wchłaniania z kacheksją
- niedobór witamin rozpuszczalnych w tłuszczach
- zwłóknienie trzustki i tworzenie się torbieli
- cukrzyca
- Wątroba i drogi żółciowe
- możliwy rozwój żółciowej marskości wątroby
- kamica żółciowa
- niewydolność wątroby (częsta przyczyna zgonu w mukowiscydozie)
- Układ pokamowy
- niedrożność smółkowa jelit (meconium ileus) u noworodka
- bóle brzucha z powodu gęstego śluzu w jelicie cienkim
- Narządy płciowe
Badania uzupełniające w praktyce lekarza rodzinnego
- Regularne monitorowanie wzrastania u dzieci, stanu odżywienia
Diagnostyka specjalistyczna
- Badanie przesiewowe noworodków
- po uzyskaniu zgody rodziców i udzieleniu im informacji na temat badania
- badanie na obecność immunoreaktywnego trypsynogenu (IRT), w przypadku nieprawidłowego stężenia IRT następuje analiza mutacji DNA2
- jedno na 4–5 dzieci z dodatnim wynikiem badania przesiewowego noworodka choruje na mukowiscydozę
- przyjmuje się, że prawidłowo zaprojektowane i wdrożone badanie przesiewowe może mieć do 5% wyników fałszywie ujemnych
- wyniki fałszywie ujemne stwierdza się częściej u noworodków z niedrożnością smółkową, dlatego analiza DNA jest u takich dzieci wykonywana niezależnie od wyniku testu przesiewowego2
- Badanie stężenia jonów chlorkowych w pocie
- złoty standard diagnostyczny1
- może zostać przeprowadzone od 3. dnia życia
- czułość wynowi około 96,5%, swoistość ok. 99 %
- badanie polega na stylujacji skóry pilokarpiną, a następnie przez 30 minut zbierany jest pot i określane jest stężenie chlorków - wynik zależy od ich stężenia
- badanie może nie być wiarygodne w przypadku niedoborów białka lub u pacjentów przyjmujących glikokortykosteroidy
- zwiększone stężenie chlorków w pocie może być obecne także w przypadku innych stanów:
- Molekularna diagnostyka genetyczna
- badanie w kierunku mutacji w genie CFTR
- udzielenie wyjaśnień pacjentowi lub opiekunowi prawnemu przed przeprowadzeniem analizy genetycznej i konsultacja ze specjalistą genetykiem
- w przypadku rodziców pacjentów z potwierdzoną mutacją CFTR można przeprowadzić badanie heterozygot (= molekularne badanie genetyczne klinicznie zdrowych osób)
- Pomiary elektrofizjologiczne
- u pacjentów z niejednoznacznymi wynikami można wykonać elektrofizjologiczny pomiar funkcji kanału CFTR (różnica potencjałów w błonie śluzowej nosa NPD, pomiar prądów jelitowych ICM (badanie niedostępne w Polsce)
- Badania czynnościowe płuc
- wykazują zwykle obniżone parametry FVC, FEV1, PEF oraz obniżoną całkowitą pojemność płuc (TLC)
Wskazania do skierowania do specjalisty
- W razie podejrzenia i rozpoznania mukowiscydozy należy podejść do leczenia interdyscyplinarnie
- W leczeniu powinni brać udział specjaliści różnych dziedzin m.in. lekarz rodzinny, internista, pulmonolog, gastroenterolog oraz genetyk
- w Polsce funkcjonują specjalne poradnie mukowiscydozy dla dzieci i dorosłych
Leczenie
Cele leczenia
- Leczenie objawowe
- Poprawa jakości życia
- Wydłużenie czasu życia
- Uniknięcie powikłań
Ogólne informacje o leczeniu
- Kompleksowa terapia interdyscyplinarna zwiększa przeżywalność i łagodzi objawy – jeśli to możliwe, leczenie powinno odbywać się w ośrodku leczenia mukowiscydozy
- W leczeniu należy również uwzględnić aspekty psychospołeczne4
- istnieje ryzyko pojawienia się zaburzeń emocjonalnych i depresji
- Istotę choroby i jej potencjalny przebieg należy w szczegółowo wyjaśniać zarówno pacjentom, jak i rodzicom – także w odniesieniu do udoskonalonych opcji leczenia, zwiększonej oczekiwanej długości życia i potrzeby prowadzenia leczenia długoterminowego
- Leczenie farmakologiczne
- antybiotykoterapia w razie infekcji dróg oddechowych
- modulatory CFTR
- mukolityki
- leczenie przeciwzapalne
- suplementacja enzymów trzustkowych i witamin rozpuszczalnych w tłuszczach
- Leczenie żywienoiwe
- im lepszy stan odżywienia chorych, tym dłuższy czas przeżycia oraz lepsza czynność płuc, stan ogólny i sprawność umysłowa
- Fizjoterapia
- celem drenażu lepkiej wydzieliny oskrzelowej
Metody leczenia
Modulatory CFTR
- Modulatory CFTR to nowoczesne leki poprawiające czynność błonowych kanałów chlorkowych, stosowane p.o. jako uzupełnienie leczenia objawowego
- W Polsce zarejestrowane do leczenia w ramach programów lekowych u pacjentów z odpowiednią mutacją
- Wyróżniamy kilka rodzajów modulatorów CFTR:
- korektory - lumakaftor, tezakaftor i eleksakaftor
- wpływają na strukturę białka CFTR poprawiając jego transport i zwiększając liczbę cząsteczek w błonie komórkowej
- potencjatory - iwakaftor
- zwiększa transport jonów chlorkowych przez białko CFTR obecne w błonie komórkowej
- opcje leczenia
- iwakaftor w monoterapii w ramach programu lekowego chorym, którzy mają w ≥1 allelu genu CFTR mutację bramkującą (klasy III): G551D, G1244E, G1349D, G178R, G551S, S1251N, S1255P, S549N lub S549R
- terapia dwulekowa - iwakaftor+lumakaftor lub iwakaftor+tezakaftor
- w przypadkach braku tolerancji terapii trójlekowej lub jej wiekowe ograniczenia rejestracyjne
- iwakaftor+lumakaftor: u homozygot F508del
- iwakaftor+tezakaftor: u homozygot F508del i heterozygot posiadających allel F508del i jedną z 14 innych mutacji genu CFTR
- terapia trójlekowa - iwakaftor+tezakaftor+eleksakaftor
- u chorych z ≥1 mutacją F508del
- korektory - lumakaftor, tezakaftor i eleksakaftor
Leczenie żywieniowe
- Żywienie powinno zostać dostosowane do indywidualnych potrzeb, aby zapewnić właściwy rozwój odpowiedni do wieku
- Stan odżywienia jest ważnym predyktorem przebiegu choroby.5
- nieprawidłowy poziom odżywienia wiąże się z ryzykiem opóźnionego dojrzewania, wyższym ryzykiem wystąpienia odmy opłucnowej oraz dłuższej rekonwalescencji po przeszczepie płuc
- w wyjątkowych przypadkach konieczne może okazać się karmienie przez sondę lub założenie PEG6
- W przypadku potwierdzenia niewydolności zewnątrzwydzielnicznej trzustki:
- celem terapii jest utrzymanie prawidłowych przyrostów masy ciała, optymalna podaż mikroelementów i ewentualnie osiągnięcie współczynnika wchłaniania tłuszczu >85%
- suplementacja enzymów trzustkowych - doposiłkowo, dawki indywidualne
- preparaty zawierające lipazę, amylazę, proteazę - u dorosłych początkowo 500j. lipazy na kg masy ciała/posiłek (dawka maksymalna 10 000 - 12 000 j. lipazy/kg/d)
- dieta powinna być bogatobiałkowa, bogatotłuszczowa i wysokokaloryczna
- 35–40% dostarczanych kalorii powinno pochodzić z tłuszczów
- W przypadku zaburzeń funkcji dróg żółciowych - kwas ursodeoksycholowy
- Substytucja witamin – konieczna jest suplementacja witamin A, D, E i K
- dawkowanie witaminy D - zobacz artykuł: suplementacja witaminy D
- witamina K u chorych z zaburzeniami czynności wątroby, zwłaszcza w przypadku aktywnego krwawienia lub w celu skorygowania zbyt długiego czasu protrombinowego
Mukolityki
- Podawane w inhalacji:
- dornaza alfa
- 2,5 mg 1x dziennie, zwykle przed drenażem oskrzeli
- hipertoniczny NaCl (3-7%)
- mannitol drobnocząsteczkowy
- dornaza alfa
Antybiotykoterapia
- W przypadku pierwszorazowego wykrycia S. aureus należy zastosować leczenie antybiotykami zalecanymi przeciwko S. aureus i sprawdzonymi pod względem wrażliwości.
- w przypadku kolejnego potwierdzenia obecności S. aureus (PSSA, MSSA lub MRSA) leczenie antybiotykami należy prowadzić wyłącznie w przypadku zaostrzenia objawów ze strony płuc.
- nie należy stosować stałej profilaktyki antybiotykowej
- W przypadku wykrycia H. influenzae po raz pierwszy należy zastosować leczenie antybiotykami działającymi przeciwko H. influenzae
- W przypadku wykrycia P. aeruginosa po raz pierwszy należy przeprowadzić wczesną eradykację za pomocą tobramycyny podawanej wziewnie przez 4 tygodnie lub cyprofloksacyny doustnie w połączeniu z kolistyną podawaną wziewnie przez 3 tygodnie
- u pacjentów z przewlekłą infekcją P. aeruginosa należy stosować antybiotykoterapię wziewną
- nie należy stosować profilaktyki antybiotykowej w celu zapobiegania infekcji tą bakterią
Fizjoterapia oddechowa
- Fizjoterapię należy rozpocząć niezwłocznie po ustaleniu rozpoznania
- zabiegi fizjoterapeutyczne powinny być realizowane przez fizjoterapeutów, którzy uzyskali specjalne kwalifikacje w zakresie technik terapii oddechowej
- inhalacje z leków rozszerzających drogi oddechowe (np. salbutamol) mogą być wykonywane przed zabiegami fizjoterapeutycznymi
- codzienny drenaż lepkiej wydzieliny, np. przez masaż wibrujący
Tlenoterapia
- Wskazania jak w POChP
Przeszczep płuc
- W końcowym stadium choroby narastająca niewydolność oddechowa jest powikłaniem ograniczającym aktywność życiową większości pacjentów
- przy spełnieniu stosownych warunków niektórzy pacjenci kwalifikują się do przeszczepu płuc
- określanie wskazań do przeszczepu powinno następować interdyscyplinarnie i być zarezerwowane dla wyspecjalizowanych ośrodków
- Mediana przeżycia po przeszczepie płuc wynosi obecnie około 7,5 lat7
- Przeszczep jest działaniem łagodzącym przebieg choroby, a nie leczniczym
Zapobieganie
Szczepienia
- Dzieci i dorośli z mukowiscydozą powinni otrzymać wszystkie obowiązkowe i zalecane szczepienia, zgodnie z polskim Programem Szczepień Ochronnych
- Szczególnie w przypadku dzieci w wieku poniżej 6 miesięcy należy zadbać o zaszczepienie wszystkich osób zamieszkujących we wspólnym gospodarstwie domowym oraz opiekunów
Przebieg, powikłania i rokowanie
Przebieg
- Mukowiscydoza jest chorobą przewlekłą i postępującą
Płodność
- Mężczyźni
- azoospermia spowodowana zablokowaniem światła i niedorozwojem nasieniowodów, występującym u prawie wszystkich pacjentów płci męskiej
- wytwarzanie plemników jest jednak prawidłowe, w związku z czym możliwe jest zapłodnienie z pomocą metod wspomaganego rozrodu
- Kobiety
- możliwe obniżenie płodności u kobiet3
- kobiety z prawidłową czynnością płuc i stanem odżywienia zwykle dobrze tolerują ciążę
Powikłania
- Niedożywienie
- Żółciowa marskość wątroby
- Obniżona gęstość kości8
- Narastająca niewydolność płuc
- Rozstrzenie oskrzeli
- Zapalenie płuc
- Inne powikłania płucne:
- Wysiłkowe nietrzymanie moczu
- bardzo częste (>50%) u kobiet z mukowiscydozą10
- Niedrożność jelita cienkiego
- spowodowana obecnością zagęszczonego stolca i śluzu w końcowym odcinku jelita krętego
- Niewydolność wewnątrzwydzielnicza trzustki
- u 20-30% dorosłych z mukowiscydozą rozwija się niewydolność wewnątrzwydzielnicza trzustki
- początek najczęściej pomiędzy 18 a 24 rokiem życia
- cukrzyca związana z mukowiscydozą (ang. Cystic Fibrosis-Related Diabetes, CFRD) charakteryzuje się tym, że trzustka produkuje zbyt małe ilości insuliny, która nie jest wystarczająca do pełnej reakcji na spożycie węglowodanów
Rokowanie
- Choroba śmiertelna, nieuleczalna. Wskaźniki przeżywalności stale jednak wzrastają
- w przypadku obecnie urodzonych pacjentów z mukowiscydozą oczekiwana długość życia wynosi około 50 lat
- Choroby krążeniowo-oddechowe stanowią przyczynę zgonu w 75% przypadków
Dalsze postępowanie
- Należy regularnie przeprowadzać badania kontrolne, które powinny obejmować m.in. czynność płuc, stan odżywienia, leczenie infekcji, zaopatrzenie ewentualnych powikłań oraz ocenę sytuacji psychospołecznej11
- Regularne kontrole w odpowiednich poradniach specjalistycznych, w zależności od prezentowanych objawów i powikłań
- co 3 miesiące wskazana ocena stanu odżywienia, czynności płuc i badanie posiewu plwociny
- co roku badanie RTG klatki piersiowej, w każdym przypadku ciężkiego zaostrzenia, szybkiej utraty czynności płuc lub podejrzenia pojawienia się powikłań
- co roku kontrola w ośrodku prowadzącym oraz ocena wskaźników stanu zapalnego, czynności wątroby, nerek, trzustki
Informacje dla pacjentów
O czym należy poinformować pacjentów?
- Systematyczność w leczeniu poprawia rokowanie
- Nowoczesne leczenie ma wpływ na zwiększenie wskaźnika przeżywalności
- Przekazywanie szczegółowych informacji na temat choroby i możliwych powikłań
Informacje dla pacjentów w Medibas
Ilustracje

Palce pałeczkowate (dzięki uprzejmości dr n. med. Ericha Ramstöcka)
Źródła
Piśmiennictwo
- De Boeck K, Wilschanski M, Castellani C, et al. Cystic fibrosis: terminology and diagnostic algorithms. Thorax 2006; 61: 627-35. www.ncbi.nlm.nih.gov
- Mielus M., Walicka-Serzysko K., Sands D..: Rozpoznawanie i leczenie mukowiscydozy. Podsumowanie wytycznych European Cystic Fibrosis Society 2018. Med. Prakt., 2019; 6 https:// cms-pl.bonnierhealthcare.no
- Mazurek H., Mejza F. Mukowiscydoza. Mp.pl. Interna – mały podręcznik 10.08.2023. www.mp.pl
- Quittner AL, Abbott J, Georgiopoulos AM, et al. International Committee on Mental Health in Cystic Fibrosis: Cystic Fibrosis Foundation and European Cystic Fibrosis Society consensus statements for screening and treating depression and anxiety. Thorax 2016; 71: 26-34. thorax.bmj.com
- Lai HJ. Classification of nutritional status in cystic fibrosis. Curr Opin Pulm Med 2006; 12: 422-7. PubMed
- Shimmin D, Lowdon J, Remmington T. Enteral tube feeding for cystic fibrosis. The Cochrane Collaboration, 22 July 2019. www.cochranelibrary.com
- Christie JD et al. The Registry of the International Society for Heart and Lung Transplantation: 29th Adult Lung and Heart-Lung Transplant Report—2012. J Heart Lung Transpl 2012; 31: 1073-1086. doi:10.1016/j.healun.2012.08.004 DOI
- Boyle MP. Update on maintaining bone health in cystic fibrosis. Curr Opin Pulm Med 2006; 12: 453-8. PubMed
- Flume PA, Strange C, Ye X, Ebeling M, Hulsey T, Clark LL. Pneumothorax in cystic fibrosis. Chest 2005; 128: 720-8. PubMed
- Orr A, McVean RJ, Webb AK, Dodd ME . Questionnaire survey of urinary incontinence in women with cystic fibrosis . BMJ 2001; 322: 1521. PubMed
- Flume PA, O'Sullivan BP, Robinson KA, et al. Cystic fibrosis pulmonary guidelines: chronic medications for maintenance of lung health. Am J Respir Crit Care Med 2007; 176: 957-69. PubMed
- Radtke T, Nevitt SJ, Hebestreit H, Kriemler S. Physical training for cystic fibrosis. Cochrane Database of Systematic Reviews, 01 November 2017. www.cochranelibrary.com
Autorzy
- lekarz Natalia Jagiełła, (redaktor)
- Sławomir Chlabicz; Dr hab. n. med. Prof.; specjalista medycyny rodzinnej; Uniwersytet Medyczny w Białymstoku (redaktor)
- Dorota Bielska; Dr n. med. ; specjalista medycyny rodzinnej; Uniwersytet Medyczny w Białymstoku (recenzent)
- Lino Witte, dr n. med.; lekarz podstawowej opieki zdrowotnej; Frankfurt nad Menem
- Laura Morshäuser; lekarz; Fryburg Bryzgowijski
