Czym są powiększone gruczoły sutkowe u chłopców i mężczyzn?
Powiększenie jednego lub obu gruczołów sutkowych u mężczyzn spowodowane zwiększeniem tkanki gruczołowej nazywane jest ginekomastią. Powiększone piersi u chłopców i mężczyzn mogą być również spowodowane gromadzeniem się tłuszczu w okolicy klatki piersiowej i są wówczas określane jako lipomastia lub ginekomastia rzekoma.
Ginekomastia nie jest chorobą samą w sobie, ale objawem braku równowagi hormonalnej.
Częstość występowania
- Do 90% męskich noworodków ma powiększone gruczoły sutkowe, które cofają się w ciągu 4 tygodni.
- Około 60 % wszystkich chłopców w okresie dojrzewania ma przejściowo powiększone gruczoły sutkowe, zwłaszcza w wieku 14 lat.
- Choroba dotyczy mniej niż 1% dorosłych mężczyzn.
Ocena powiększonych gruczołów sutkowych u chłopców/mężczyzn
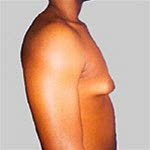
Zjawisko to jest niegroźne i mija u większości chłopców w okresie dojrzewania. U dorosłych może jednak świadczyć o chorobie. U jednej czwartej osób dotkniętych tym problemem nie można znaleźć żadnej przyczyny.
Jaka jest przyczyna powiększenia gruczołów sutkowych?
Częste przyczyny, które zwykle nie wymagają leczenia
- Ginekomastia fizjologiczna
- Powiększone gruczoły sutkowe są normalnym zjawiskiem u noworodków i chłopców w wieku młodzieńczym, ale mogą występować również u mężczyzn po 50. roku życia.
- Gruczoł sutkowy u noworodków ulega regresji w ciągu 4 tygodni.
- U ponad połowy chłopców w okresie dojrzewania dochodzi do powiększenia gruczołów sutkowych spowodowanego zmianami hormonalnymi. Typowy przebieg rozpoczyna się w wieku 13–14 lat i ustępuje samoistnie po 6 miesiącach do 2 lat.
- Utrzymująca się ginekomastia w okresie dojrzewania
- Jeśli objawy utrzymują się po 2 latach lub po ukończeniu 17. roku życia, należy rozpocząć badania.
- Najczęstszymi przyczynami niefizjologicznej ginekomastii jest stosowanie niektórych leków lub narkotyków, bądź też choroba podstawowa.
- Jeśli nie znaleziono innej przyczyny, a pacjenci chcą się leczyć, można przepisać środki modyfikujące receptory estrogenowe. Gruczoł sutkowy może być również usunięty podczas operacji.
Najczęstsze przyczyny i możliwa potrzeba leczenia
- Przyjmowanie leków
- Stosowanie leków lub zażywanie narkotyków jest drugą po długotrwałej przetrwałej ginekomastii pokwitaniowej najczęstszą przyczyną niefizjologicznej ginekomastii.
- Częstą przyczyną są neuroleptyki, leki antyretrowirusowe stosowane w leczeniu , antyandrogeny stosowane w leczeniu chorób prostaty i spironolakton. Również niektóre kosmetyki, np. tonik do włosów zawierający estrogen, może powodować powiększenie piersi. Po zaprzestaniu przyjmowania tych leków tkanka piersi wraca do normy w ciągu 3 miesięcy.
- Zażywanie narkotyków
- Sterydy anaboliczne często prowadzą do trwałego powiększenia gruczołów sutkowych.
- Podobnie stosowanie marihuany, heroiny i amfetaminy może spowodować trwałe powiększenie piersi.
- Marskość wątroby
- Najczęstszą przyczyną jest nadużywanie alkoholu.
- Zmniejszona czynność wątroby oznacza, że estrogen jest rozkładany słabiej, co prowadzi do wzrostu poziomu estrogenu.
- Typowe objawy to wyczerpanie, świąd i zmiany skórne. U niektórych osób powiększają się piersi.
Rzadkie przyczyny, które mogą wymagać leczenia
- Hipogonadyzm Zespół Klinefeltera
- Jądra produkują zbyt mało testosteronu.
- Stan ten występuje rzadko, ale należy go rozważyć u nastolatków z utrzymującym się powiększeniem piersi.
- Wzrost chłopca jest mniejszy niż odległość między jego wyciągniętymi ramionami.
- Jądra są małe. Nie występują wtórne cechy płciowe, np. owłosienie łonowe. Jedynym objawem mogą być powiększone gruczoły sutkowe.
- Nadczynność tarczycy (hipertyreoza)
- Typowe objawy obejmują kołatanie serca, uderzenia gorąca, nerwowość, drażliwość, niepokój, utratę wagi mimo dobrego apetytu, pocenie się, nietolerancję ciepła i dolegliwości oczu.
- Powiększony gruczoł sutkowy występuje u 10–40 % wszystkich mężczyzn dotkniętych tą chorobą.
- Nowotwór jądra
- Stan ten może prowadzić do zmniejszenia produkcji męskich hormonów płciowych.
- Najczęściej chorują mężczyźni w wieku 20–40 lat.
- Jądra są twarde i zwykle nie są wrażliwe na ból. U niektórych pacjentów mogą powiększyć się piersi.
- Przewlekła choroba nerek
- Zwiększony poziom prolaktyny i zmniejszone spożycie białka prowadzi do zmniejszenia produkcji testosteronu. Może to spowodować powiększenie gruczołów sutkowych.
- Typowe objawy choroby to utrata apetytu, zmęczenie, świąd, czkawka, pragnienie, zaburzenia poznawcze, , skurcze mięśni, dolegliwości kostno-stawowe.
- Rak piersi u mężczyzn
- Rak piersi u mężczyzn występuje bardzo rzadko. Tylko około 1% wszystkich chorych na raka piersi stanowią mężczyźni.
- Niemniej jednak należy wykluczyć tę chorobę, zwłaszcza w przypadku jednostronnego powiększenia piersi.
- Mężczyźni z zespołem Klinefeltera mają od 16 do 30 razy większe ryzyko zachorowania na raka piersi w porównaniu z innymi mężczyznami.
Kiedy należy zgłosić się do lekarza?
Jeśli nie masz pewności co do przyczyny i masz poważne objawy, powinieneś skonsultować się z lekarzem.
Jak postępuje lekarz?
Historia choroby (wywiad lekarski)
Lekarz może zadać następujące pytania:
- Od jak dawna występują te objawy?
- Czy cierpi Pan na inne choroby?
- Czy przyjmuje Pan jakieś leki?
- Czy objawy mogą być spowodowane przyjmowaniem sterydów anabolicznych, narkotyków lub nadużywaniem alkoholu?
- Czy ostatnio Pan przytył lub schudł?
- Czy istnieją przypadki raka piersi u bliskich krewnych?
Badanie lekarskie
Lekarz przeprowadza ogólne badanie fizykalne, zwracając szczególną uwagę na klatkę piersiową, serce, brzuch (wątrobę) i jądra. Palpacyjnie bada piersi i pachy oraz sprawdza przebieg powiększenia gruczołu piersiowego.
Badania dodatkowe
W większości przypadków nie są konieczne badania dodatkowe, w razie potrzeby wykonuje się badania krwi i hormonów. W zależności od podejrzenia pewnych chorób podstawowych może zostać zlecone badanie ultrasonograficzne lub rentgenowskie.
Skierowanie do specjalistów
Jeśli diagnoza jest niejasna, wystawiane jest skierowanie.
Leczenie i zalecenia
W większości przypadków leczenie nie jest konieczne. Powiększone gruczoły piersiowe w okresie dojrzewania zwykle ustępują samoistnie w ciągu 2 lat.
Jeśli powiększenie gruczołów piersiowych jest spowodowane lekami, zniknie po ich odstawieniu. Choroby podstawowe powinny być leczone.
Jeśli nie znaleziono przyczyny, uporczywe powiększenie piersi może być skorygowane w chirurgii kosmetycznej.
Należy unikać mechanicznych podrażnień, które mogą spowodować obrzęk gruczołu sutkowego.
Dodatkowe informacje
- Ginekomastia – informacje dla personelu medycznego
Autorzy
- Marcin Major, lekarz, Kraków (recenzent)
- Martina Bujard, dziennikarka naukowa, Wiesbaden
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Ginekomastia. References are shown below.
- Dickson G. Gynecomastia, Am Fam Physician 2012, 85: 716-22, American Family Physician
- Braunstein G.D. Clinical practice. Gynecomastia, N Engl J Med 2007, 357: 1229-37, New England Journal of Medicine
- Kula K. et al. Podręcznik Interna: Ginekomastia, Medycyna Praktyczna, www.mp.pl
- Roke Y., van Harten P.N., Boot A.M., Buitelaar J.K. Antipsychotic medication in children and adolescents: a descriptive review of the effects on prolactin level and associated side effects, J Child Adolesc Psychopharmacol 2009,; 19: 403-14, PubMed
- Eckman A., Dobs A. Drug-induced gynecomastia, Expert Opin Drug Saf 2008, 7: 691-702, PubMed
- Messina M. Soybean isoflavone exposure does not have feminizing effects on men: a critical examination of the clinical evidence, Fertil Steril 2010, 93: 2095-104, PubMed
- Basaria S. Androgen abuse in athletes: detection and consequences, J Clin Endocrinol Metab 2010, 95: 1533-43, PubMed
- Visootsak J., Graham J.M. Jr. Klinefelter syndrome and other sex chromosomal aneuploidies, Orphanet J Rare Dis 2006, 1: 42, PubMed
- Dundar B., Dundar N., Erci T., Bober E., Büyükgebiz A. Leptin levels in boys with pubertal gynecomastia, J Pediatr Endocrinol Metab 2005, 18: 929-34, PubMed
- Muñoz Carrasco R., Alvarez Benito M., Muñoz Gomariz E., Raya Povedano J.L., Martínez Paredes M. Mammography and ultrasound in the evaluation of male breast disease, Eur Radiol 2010, 20: 2797-805, PubMed
- Lapid O. et al. Tamoxifen therapy for the management of pubertal gynecomastia: a systematic review, J Pediatr Endocrinol Metab. 2013, 26(9-10): 803-7, pubmed.ncbi.nlm.nih.gov
- Durmaz E., Ozmert E.N., Erkekoglu P., et al. Plasma phthalate levels in pubertal gynecomastia, Pediatrics 2010, 125: 122-9, www.ncbi.nlm.nih.gov
- Den Hond E., Dhooge W., Bruckers L., et al. Internal exposures to pollutants and sexual maturation in Flemish adolescents, J Expo Sci Environ Epidemiol 2011, 21: 224-33, PubMed
- Georgiadis E., Papandreou L., Evangelopoulou C., et al. Incidence of gynaecomastia in 954 young males and its relationship to somatometric parameters, Ann Hum Biol 1994, 21: 579-87, PubMed
- Lawrence S.E., Faught K.A., Vethamuthu J., Lawson M.L. Beneficial effects of raloxifene and tamoxifen in the treatment of pubertal gynecomastia, J Pediatr 2004, 145: 71-6, PubMed
- McKenna C., Burch J., Suekarran S., et al. A systematic review and economic evaluation of the clinical effectiveness and cost-effectiveness of aldosterone antagonists for postmyocardial infarction heart failure, Health Technol Assess 2010, 14: 1-162, PubMed
- Engbaek M., Hjerrild M., Hallas J., Jacobsen I.A. The effect of low-dose spironolactone on resistant hypertension, J Am Soc Hypertens 2010, 4: 290-4, PubMed
- Harris M., Rizvi S., Hindmarsh J., Bryan R. Testicular tumour presenting as gynaecomastia, BMJ 2006, 332: 837, British Medical Journal
- Daniels I.R., Layer G.T. Testicular tumours presenting as gynaecomastia, Eur J Surg Oncol 2003, 29: 437-9, PubMed
- Iglesias P., Carrero J.J., Díez J.J. Gonadal dysfunction in men with chronic kidney disease: clinical features, prognostic implications and therapeutic options, J Nephrol 2012, 25: 31-42, PubMed
- Mehrotra R., Kopple J.D. Nutritional management of maintenance dialysis patients: why aren't we doing better? Annu Rev Nutr 2001, 21: 343-79, PubMed
- Hanavadi S., Banerjee D., Monypenny I.J., Mansel R.E. The role of tamoxifen in the management of gynaecomastia. Breast 2006, 15: 276-80, PubMed
- Ozen H., Akyol F., Toktas G., et al. Is prophylactic breast radiotherapy necessary in all patients with prostate cancer and gynecomastia and/or breast pain? J Urol 2010, 184: 519-24, PubMed
