Sygnały ostrzegawcze i odwracalny niebezpieczny przebieg choroby
|
Groźne jednostki chorobowe wymagające leczenia |
|
|
Ostry deficyt neurologiczny:
|
Udar, krwawienie śródczaszkowe, krwotok podpajęczynówkowy, ucisk na korzeń nerwowy / rdzeń kręgowy. |
|
Napad drgawek |
Udar, krwawienie śródczaszkowe, krwotok podpajęczynówkowy. |
|
Nudności/wymioty |
Podwyższone ciśnienie śródczaszkowe, krwotok podpajęczynówkowy. |
|
Ostre zawroty głowy z samoistnym, nieuporządkowanym oczopląsem (jedno– lub wielokierunkowym ze zmianą kierunku w poziomie, pionie, rotacyjnie i niemożliwym do ograniczenia po skupieniu wzroku) |
Udar mózgu, krwawienie śródczaszkowe. |
|
Objawy zapalenia opon mózgowo–rdzeniowych |
Krwotok podpajęczynówkowy, zapalenie opon mózgowo–rdzeniowych, zapalenie mózgu. |
|
Wysypka (skaza krwotoczna) |
|
|
Nagłe pojawienie się silnych dolegliwości bólowych karku Promieniowanie w kierunku okolicy potylicznej, przedniej części szyi, szczęki |
Rozwarstwienie tętnicy (rozwarstwienie tętnic szyjnych/kręgowych), krwotok podpajęczynówkowy. |
|
Promieniowanie do klatki piersiowej, ramienia lub szczęki |
|
|
Gorączka >38,5°C Dreszcze |
Zapalenie opon mózgowo–rdzeniowych, układowa infekcja meningokokowa. |
|
Niedawny uraz odcinka szyjnego kręgosłupa (wypadek drogowy), niedawna manipulacja w obszarze szyjnego odcinka kręgosłupa, rozpoznana osteoporoza |
Zwichnięcie, uraz odcinka szyjnego kręgosłupa, złamanie odcinka szyjnego kręgosłupa. |
Informacje ogólne
Definicja
- Ból w okolicy, którego górną granicą jest kresa karkowa górna, dolną pierwszy kręg piersiowy, a boczną przyczepy mięśnia czworobocznego w pobliżu stawu ramiennego.
- Klasyfikacja według czasu trwania:
- ostre (trwające 0–3 tygodni)
- podostre (trwające 4–12 tygodni)
- przewlekłe (trwające dłużej niż 12 tygodni).
- Klasyfikacja według etiologii:
- Nieswoiste
- brak przyczyny wymagającej konkretnego leczenia lub wyjaśnienia.
- Swoiste
- podejrzenie podrażnienia nerwów szyjnych, uraz, stan po zabiegu chirurgicznym, choroba układowa itp.
- Nieswoiste
Epidemiologia
- Zapadalność
- Bóle szyi są przyczyną 4% wszystkich konsultacji w gabinetach lekarzy rodzinnych. W Polsce brak precyzyjnych danych.
- Chorobowość
- Chorobowość punktowa (mierzona w danym momencie) 10–15%.
- Płeć i wiek
- Występuje częściej u kobiet niż u mężczyzn.
- Chorobowość wzrasta wraz z wiekiem, dotyczy to przede wszystkim dolegliwości przewlekłych.
- Ostre bóle występują najczęściej u młodych osób dorosłych.
Kryteria diagnostyczne
- Objawy wskazujące na niebezpieczny przebieg, którego można uniknąć (czerwone flagi)
- Uraz, stan po zabiegach chirurgicznych, dolegliwości neurologiczne:
- objawy korzeniowe
- deficyty czuciowe i ruchowe
- parestezje
- podrażnienie opon mózgowych
- zaburzenia świadomości
- jednoczesne bóle głowy z nudnościami, wymiotami, zawrotami głowy.
- Osteoporoza lub długoterminowe stosowanie leków steroidowych.
- Wskazanie na chorobę układową / przyczynę niezwiązaną z kręgami (guz, infekcja, zapalenie):
- gorączka
- ogólne złe samopoczucie
- utrata masy ciała.
- Uraz, stan po zabiegach chirurgicznych, dolegliwości neurologiczne:
ICD–10
- M45–M49 Spondylopatie.
- M50 Choroby krążków międzykręgowych szyjnych.
- M51–M54 Inne choroby kręgosłupa oraz grzbietu.
- M54.2 Bóle karku.
Diagnostyka różnicowa
Bóle mięśni karku
- Patrz artykuł ból szyi (mialgia).
- Przyczyny
- Bóle mięśni karku zwykle pojawiają się w wyniku utrzymywania jednej pozycji ciała, stresu, w tym stresu psychospołecznego lub zaburzeń widzenia.
- Najczęstszą przyczyną są bóle mięśniowo–powięziowe.
- Epidemiologia
- Częste.
- Objawy
- Rozproszone, zwykle występujące obustronnie bóle szyi oraz obręczy barkowej.
- Badanie palpacyjne może prowadzić do pojawienia się rozległego, rozproszonego promieniowania bólu.
- Badanie fizykalne
- Ruchomość bierna prawidłowa, nie wyzwala dolegliwości bólowych.
- Palpacyjnie wrażliwość na ucisk oraz zwiększone napięcie mięśniowe.
Spondyloza szyjna
- Patrz artykuł spondyloza.
- Przyczyny
- Zmiany zwyrodnieniowe krążków międzykręgowych związane z wiekiem.
- Epidemiologia
- W przeważającej części u osób powyżej 40. roku życia.
- Objawy
- Bóle, zaburzenia czucia, ograniczenia ruchomość barku, ramienia lub dłoni.
- Badanie fizykalne
- Ewentualne ograniczona ruchomość, poza tym prawidłowe objawy kliniczne.
- Diagnostyka obrazowa
- Tylko w przypadku dolegliwości i objawów wskazujących na niebezpieczny przebieg, którego można uniknąć.
Kręcz szyi
- Patrz artykuł kręcz szyi.
- Przyczyny
- Wrodzone: uraz okołoporodowy mięśnia mostkowo–obojczykowo–sutkowego (musculus sternocleidomastoideus).
- Nabyte: np. w wyniku urazu, infekcji, zaburzeń równowagi mięśniowej lub psychogenne, reumatyczne, neurologiczne.
- Epidemiologia
- Dotyczy 4 na 1000 osób.
- Objawy
- Ograniczona lub zniesiona ruchomość w rotacji i zgięciu bocznym.
- Badanie fizykalne
- Badanie neurologiczne.
- Wykluczenie radikulopatii, zapalenia gardła / ropnia okołomigdałkowego i guza.
Szyjnopochodne bóle głowy
- Patrz artykuł szyjnopochodny ból głowy.
- Przyczyny
- Schorzenia okolic odcinka szyjnego kręgosłupa.
- Np. spondyloza, guzy, reumatoidalne zapalenie stawów odcinka szyjnego kręgosłupa, złamania, dystonie, urazy.
- Zmiany zwyrodnieniowe stawu szczytowo–obrotowego.
- Epidemiologia
- Współczynnik chorobowości 0,4–4% całej populacji.
- Objawy
- Projekcja bólu do obszarów zaopatrzenia nerwu trójdzielnego (nervus trigeminus, V nerw czaszkowy).
- Tępy, ciągnący ból głowy, promieniujący od tyłu ku przodowi, jednostronny, trwający od kilku godzin do kilku dni.
- Ruchomość szyi jest ograniczona, a ból mogą wywoływać jej ruchy lub nacisk mechaniczny.
- Badanie fizykalne
- Objawy choroby podstawowej.
- Badanie neurologiczne.
- Diagnostyka obrazowa
- W celu potwierdzenia możliwych przyczyn.
Radikulopatia szyjna
- Patrz artykuł dyskopatia szyjna.
- Przyczyny
- Zwyrodnienie dysku z pęknięciami w pierścieniu włóknistym (anulus fibrosis).
- Epidemiologia
- Roczna zapadalność 83/100 000.
- Wzrastająca częstość występowania po 45. roku życia.
- Objawy
- Początek ostry lub podostry (w przebiegu również objawy przewlekłe) kłujący ból lub parestezje w obszarze rozprzestrzeniania się, dotyczące zazwyczaj jednego korzenia nerwowego (dermatomu).
- Badanie fizykalne
- Zniesienie lordozy odcinka szyjnego kręgosłupa.
- Silne napięcie mięśni przykręgosłupowych.
- Miejscowy ból przy opukiwaniu lub ucisku w okolicy kręgosłupa.
- Diagnostyka specjalistyczna
- Ewentualnie RM szyjnego odcinka kręgosłupa, np. w przypadku wyraźnych zaburzeń neurologicznych czy planowanych procedur leczniczych.
Uraz typu „smagnięcie biczem” (odgięciowo–zgięciowy, whiplash)
- Patrz artykuł uraz odgięciowo–zgięciowy.
- Problem
- Rozpoznaniu brakuje jasnej definicji i klasyfikacji, a także ogólnie przyjętej koncepcji diagnostyki, leczenia i oceny.
- Przyczyny
- Nieoczekiwane przyspieszenie pasywne (uderzenie w tył pojazdu).
- Urazy powstałe na skutek uprawiania sportu.
- Epidemiologia
- Do 500 odkształceń kręgosłupa szyjnego rocznie po wypadkach drogowych na 100 000 mieszkańców.
- Objawy
- Ból głowy i karku, ewentualnie wegetatywne i psychiatryczne objawy towarzyszące.
- Badanie fizykalne
- Należy prawidłowo udokumentować stan neurologiczny.
- Zaburzenia równowagi i słuchu.
- Diagnostyka obrazowa
- W przypadku niebezpiecznych mechanizmów wypadków, takich jak wypadek na motocyklu, wypadek drogowy przy prędkości >100 km/h, zderzenie z autobusem lub ciężarówką, wyrzucenie z pojazdu.
Zespół górnego otworu klatki piersiowej
- Patrz artykuł zespół górnego otworu klatki piersiowej.
- Przyczyny
- Ucisk nerwów i struktur naczyniowych w okolicy obręczy barkowej.
- Np. zwężenie otworu pomiędzy mięśniem pochyłym przednim a środkowym, żebro szyjne, zwężenie przestrzeni żebrowo–obojczykowej.
- Epidemiologia
- Stosunkowo rzadkie.
- Objawy
- Bóle obręczy barkowej, okolicy kręgosłupa i ramienia z promieniowaniem do ręki, parestezje, niedowład, zaburzenia czucia, uczucie ciężkości, uczucie napięcia, obrzęk kończyny.
- Badanie fizykalne
- Dodatnie wyniki prób prowokacyjnych.
Polimialgia reumatyczna
- Patrz artykuł olbrzymiokomórkowe zapalenie tętnic.
- Przyczyny
- Polimialgia reumatyczna, jak i zapalenie tętnicy skroniowej najprawdopodobniej są objawami olbrzymiokomórkowego zapalenia tętnic.
- Epidemiologia
- Zapadalność około 3,5 pacjentów na 100 000 mieszkańców.
- Prawie wszyscy pacjenci są w wieku powyżej 50 lat.
- Objawy
- Polimialgia reumatyczna: obustronne bóle barków, poranna sztywność i ogólne złe samopoczucie.
- Zapalenie tętnicy skroniowej: bóle głowy, bóle podczas przeżuwania, zaburzenia widzenia.
- Badanie fizykalne
- Diagnostyka obrazowa
- Ultrasonografia, RM, TK PET– badania w ramach opieki specjalistycznej.
- Biopsję należy wykonać wyłącznie u pacjentów z ujemnym wynikiem badania ultrasonograficznego.
Reumatoidalne zapalenie stawów
- Patrz artykuł reumatoidalne zapalenie stawów.
- Przyczyny
- Przewlekła, nawracająca choroba układowa (autoimmunologiczna), w której proces zapalny rozpoczyna się w błonie maziowej stawów, prowadząc do zniszczenia tkanek.1
- Epidemiologia
- Chorobowość 0,5–1% populacji osób dorosłych.
- W Polsce według danych szacunkowych choroba dotyka 0,9% populacji.1
- Stosunek liczby kobiet do mężczyzn około 3:1.
- Objawy
- Ból, obrzęk, poranna sztywność.
- Początkowo głównie w obszarze mniejszych stawów, dotknięte mogą zostać również większe stawy.
- Objawy ogólne.
- Bóle karku wskazuje na zajęcie odcinka szyjnego kręgosłupa.
- Deficyty neurologiczne w podwichnięciu stawu szczytowo–obrotowego.
- Badanie fizykalne
- Obrzęk, wzmożone ucieplenie i ból stawów dłoni, międzypaliczkowych bliższych i śródręczno–paliczkowych, możliwe są również objawy pozastawowe.
- Dalsza diagnostyka
- Podwyższone OB oraz CRP, czynnik RF oraz ACPA (przeciwciał przeciw cyklicznemu cytrulinowanemu peptydowi) z reguły dodatnie, zdjęcie RTG bez zmian w początkowych okresie choroby.
Zesztywniające zapalenie stawów kręgosłupa
- Patrz artykuł zesztywniające zapalenie stawów kręgosłupa (choroba Bechterewa).
- Przyczyny
- Schorzenie zapalne, zwłaszcza kręgosłupa, ale także innych stawów i struktur pozastawowych.
- Cechy zapalenia stawów krzyżowo–biodrowych.
- W 90–95% przypadków obecność HLA–B27.
- Epidemiologia
- Chorobowość 0,2–1,1% populacji.
- Po raz pierwszy schorzenie pojawia się zwykle między 18. a 40. rokiem życia.
- Objawy
- Objawy ogólne: zmęczenie, stan podgorączkowy, utrata masy ciała.2
- Sztywność (poranna).
- Bóle, przede wszystkim w okolicy lędźwiowo–krzyżowej.
- Poprawa samopoczucia i zmniejszenie bólu za sprawą aktywności fizycznej.
- Badanie fizykalne
- Ograniczenie ruchomości ("zesztywnienie" kręgosłupa).
- Często zmiany w stawach obwodowych, nieprawidłowa postawa, przykurcze, zapalenie błony naczyniowej oka.
- Test Schobera – do oceny zakresu zgięcia w odcinku L kręgosłupa.
- Diagnostyka obrazowa
- W przypadku podejrzenia: u młodych pacjentów raczej RM, dla starszych raczej RTG.
Infekcje
- Również infekcje mogą powodować dolegliwości bólowe karku, np. w zapaleniu opon mózgowo–rdzeniowych, anginie, ropniu okołomigdałkowym, zapaleniu ucha środkowego, zapaleniu zatok lub przy powiększonych szyjnych węzłów chłonnych.
Krwotok podpajęczynówkowy
- Patrz artykuł krwotok podpajęczynówkowy.
- Przyczyny
- Ostre tętnicze krwawienie śródczaszkowe.
- Zazwyczaj spowodowane perforacją tętniaka.
- Epidemiologia
- Zapadalność w skali roku: 10 na 100 000 osób.
- Objawy
- Ostry początek z nagłym, silnym bólem głowy, czasami piorunującym, często sztywność karku, nudności, zaburzenia świadomości, napady drgawek, porażenia, niedowłady.
- Badanie fizykalne
- Sztywność karku, zaburzenia świadomości, możliwa utrata przytomności, ogniskowe deficyty neurologiczne są objawami stosunkowo niespecyficznymi.
- Diagnostyka po natychmiastowym skierowaniu do szpitala
- W szpitalu: TK, ewentualnie punkcja lędźwiowa.
Wywiad lekarski
- Charakterystyka bólu.
- Pojawienie się i czas trwania dolegliwości bólowych.
- Promieniowanie do ramienia (związane z dermatomem / niezależnie od niego).
- Deficyty ruchowe / drętwienie / parestezje (związane z dermatomem).
- Próby leczenia we własnym zakresie (m.in. leki).
- Stan ogólny (zaburzenia świadomości, gorączka, ogólne złe samopoczucie, utrata masy ciała).
- Choroby układowe (guzy / osteoporoza).
- Leczenie steroidami.
- Jednoczesne bóle głowy z nudnościami, wymiotami, zawrotami głowy.
- Czynniki ryzyka o przewlekłym charakterze (praca, nastrój).
Badanie fizykalne
Badania ogólne
- Ocena
- postawa
- deformacje
- objawy urazu
- mobilność.
- Palpacja
- wyrostki kolczyste oraz wyrostki poprzeczne
- napięcie mięśniowe
- ciepłota skóry.
- Kontrola ruchomości
- zgięcie ku przodowi, zgięcie ku tyłowi
- rotacja
- pochylenie boczne
- podrażnienie opon mózgowych.
Badanie neurologiczne
- W przypadku dolegliwości bólowych karku w połączeniu z bólem ramienia (brachialgia), parestezją lub zmniejszoną siłą mięśni kończyny górnej.
- Należy przeprowadzić następujące badania:
- test siły
- czucie
- odruchy ścięgniste (głębokie).
- Badanie nerwów rdzeniowych
- Zespół C4 (krążek międzykręgowy pomiędzy kręgami C3–C4)
- ból promieniujący do dolnej części karku i mięśnia czworobocznego
- brak czucia w dolnej części karku
- brak deficytów neurologicznych.
- Zespół C5 (krążek międzykręgowy pomiędzy kręgami C4–C5)
- promieniujący ból wzdłuż łopatki przyśrodkowo i ramienia bocznie, okolica mięśnia naramiennego
- zmniejszona siła mięśnia naramiennego, nadgrzebieniowego i podgrzebieniowego
- deficyt czuciowy bocznie w ramieniu.
- Zespół C6 (krążek międzykręgowy pomiędzy kręgami C5–C6)
- bóle promieniujące do górnej części ramienia i przedramienia, kciuka i ewentualnie palca wskazującego po stronie promieniowej
- brak czucia w przedramieniu, kciuku oraz ewentualnie palca wskazującego po stronie promieniowej
- zmniejszona siła mięśnia dwugłowego ramienia i ramienno–promieniowego oraz prostowników dłoni
- możliwy słabszy odruch z mięśnia dwugłowego ramienia i ramienno–promieniowego.
- Zespół C7 (krążek międzykręgowy pomiędzy kręgami C6–C7)
- promieniujący ból wzdłuż łopatki przyśrodkowo, po stronie prostowników ramienia i przedramienia oraz palca środkowego
- zmniejszona siła mięśnia trójgłowego ramienia (musculus triceps brachii), zginaczy nadgarstka i prostowników palców
- możliwy słabszy odruch z mięśnia trójgłowego
- brak czucia na tylnej powierzchni ramienia, przedramienia i palca środkowego.
- Zespół C8 (krążek międzykręgowy pomiędzy kręgami C7–Th1)
- promieniujące bóle w barku, wewnętrznej powierzchni ramienia, części przedramienia, małego palca
- zmniejszona siła zginaczy kciuka, odwodzicieli i mięśni wewnętrznych dłoni
- deficyt czuciowy w małym palcu.
- Zespół C4 (krążek międzykręgowy pomiędzy kręgami C3–C4)
Badania uzupełniające
W ramach podstawowej opieki zdrowotnej
- W przypadku podejrzenia przyczyny dolegliwości bólowych karku o poważnym charakterze
- Badanie laboratoryjne, w zależności od diagnozy wstępnej: morfologia, morfologia WBC, OB, CRP, w razie potrzeby profil nerkowy (mocznik, stężenie kreatyniny), fosfataza alkaliczna, RF, anty–CCP (refundowany w POZ w ramach tzw. „budżetu powierzonego").
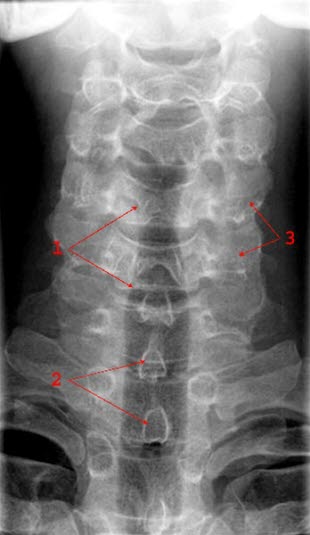
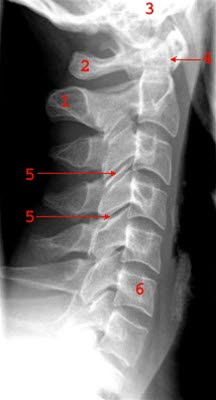
- RTG odcinka szyjnego kręgosłupa AP i bok.
Diagnostyka specjalistyczna
- Diagnostyka laboratoryjna: wapń, elektroforeza białek.
- Diagnostyka obrazowa
- Diagnostyka obrazowa nie wskazuje na konkretną przyczynę lub niebezpieczny przebieg, którego można uniknąć.
Środki i zalecenia
Wskazania do skierowania do specjalisty
- Jeśli istnieją wskazania na jednoznaczną przyczynę objawów, konieczne może być skierowanie do neurologa, ortopedy.
Wskazania do skierowania do hospitalizacji
- Skierowanie do szpitala w przypadku wskazania na niebezpieczny przebieg, którego można uniknąć (objawy oponowe, bóle głowy z wymiotami, nagłe pogorszenie stanu ogólnego, zaburzenia świadomości, pourazowe lub pooperacyjne deficyty neurologiczne).
Leczenie
Ogólne informacje o leczeniu
- Poradnictwo dotyczące
- przeważnie niegroźnego charakteru bólu karku
- znacznej tendencji do samoistnej poprawy
- skłonności do nawrotów.
- Należy ustalić czynniki predysponujące (nadwaga, ciąża, sytuacja zawodowa, przewlekły stres, stany depresyjne lub lękowe).
- Poradnictwo w zakresie samokontroli
- Należy zalecić ruch i aktywność.
- Można zalecić ciepłe okłady stosowane miejscowo.
- Można zalecić krótkotrwałe stosowanie NLPZ.
- Zalecana jest aktywność fizyczna oraz fizjoterapia.
- Można zaproponować mobilizację (w tym relaksację postizometryczną) i manipulację.
- W przypadku podostrych lub przewlekłych dolegliwości bólowych karku można zaproponować fizjoterapię.
- W przewlekłych bólach karku pomocna może być akupunktura- nie jest świadczeniem gwarantowanym w POZ, dostępne w Poradniach Leczenia Bólu.
- Nie należy stosować unieruchamiania.
- Nie należy stosować leczenia za pomocą iniekcji (neuralterapia, płytkie iniekcje podskórne).
- Nie należy zalecać środków rozluźniających mięśnie.
Zalecenia dla pacjentów
- Szybki powrót do pracy.
- Ruch.
Inne opcje leczenia
- Fizjoterapia
- Można zaproponować w przypadku podostrych lub przewlekłych dolegliwości bólowych karku.
- Terapia manualna
- Mobilizację i manipulację można zaproponować w przypadku ostrych, podostrych lub przewlekłych dolegliwości bólowych karku.
- Trakcja mechaniczna
- Brak wystarczających dowodów uzasadniających zalecanie.
- Masaże
- Brak wystarczających dowodów uzasadniających zalecanie.
- Elektrostymulacja: TENS (przezskórna elektryczna stymulacja nerwów), jonoforeza, pole magnetyczne
- Brak wystarczających dowodów uzasadniających zalecanie.
- Terapia ruchowa (qigong, ćwiczenia synchronizujące ruch, oddech, medytacje, ćwiczenia oddechowe, ćwiczenia siłowe, trening fitness, same ćwiczenia rozciągające)
- Umiarkowana liczba dowodów na łagodzenie bólu i poprawę czynnościową.
- Same ćwiczenia rozciągające nie przynoszą możliwych do potwierdzenia rezultatów.
- Akupunktura
- Umiarkowana liczba dowodów na krótkotrwałe łagodzenie dolegliwości bólowych.
- Wstrzyknięcia leków steroidowych
- Niewskazane.
- Psychoterapia behawioralna
- Umiarkowana liczba dowodów na krótkotrwałe łagodzenie dolegliwości bólowych.
- Może być prowadzona w przewlekłych bólach karku.
- Edukacja pacjentów (porady dotyczące aktywności fizycznej, radzenia sobie ze stresem, ergonomii miejsca pracy)
- Brak wystarczających dowodów uzasadniających zalecanie.
- Interdyscyplinarna rehabilitacja biopsychospołeczna
- Brak wystarczających dowodów uzasadniających zalecanie.
- Środki rozluźniające mięśnie
- Nie powinny być proponowane.
- Leczenie środkami znieczulającymi miejscowo we wstrzyknięciu
- Nie powinno być proponowane.
Informacje dla pacjentów
Edukacja pacjenta
- Istotnymi informacjami przekazywanymi w czasie konsultacji powinny być: w większości nieszkodliwy charakter bólu karku, znaczna tendencja do samoistnej poprawy i tendencja do nawrotów.
- Należy otwarcie odnieść się do kwestii ograniczeń diagnostyki i leczenia.
- Pacjentom należy wskazać możliwe czynniki ryzyka bólu karku (np. nadwaga, ciąża i sytuacja zawodowa) i otwarcie pytać o przewlekły stres, stany depresyjne lub lękowe.
- Pacjenci regularnie przyjmujący NLPZ powinni zostać poinformowani o możliwych działaniach niepożądanych.
Materiały edukacyjne
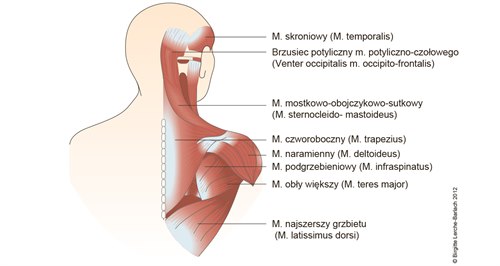
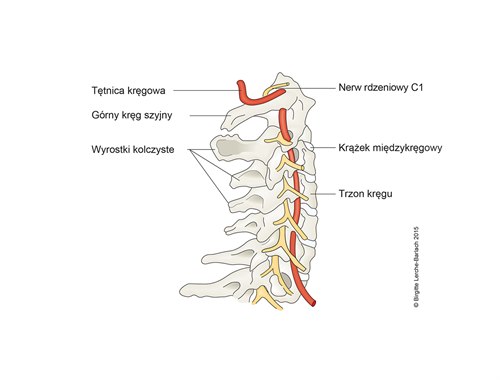
Ilustracje
Źródła
Piśmiennictwo
- Marcol–Majewska A., Majewski G., Kotyla P. Reumatoidalne zapalenie stawów – propozycje postępowania diagnostycznego, Forum Reumatol.2017, 3 (2): 88-92.
- Zimmermann–Górska I., Goncerz G. Zesztywniające zapalenie stawów kręgosłupa. Interna – Mały Podręcznik, Medycyna Praktyczna, https://www.mp.pl/interna/chapter/B16.II.16.12.1.
Opracowanie
- Agnieszka Jankowska–Zduńczyk (recenzent)
- Tomasz Tomasik (redaktor)
- Marlies Karsch–Völk (recenzent/redaktor)
