Informacje ogólne
Definicja
- Złamanie kości śródstopia (łac. metatarsus).
- Znaczny odsetek złamań urazowych stanowią następujące 3 rodzaje:
- złamanie awulsyjne podstawy V kości śródstopia
- złamania trzonu kości śródstopia
- złamania podgłowowe części dystalnych: I do IV kości śródstopia.
- Złamanie marszowe oznacza złamanie przeciążeniowe kości śródstopia.
Epidemiologia
- Złamania kości śródstopia stanową 5–6% wszystkich złamań w podstawowej opiece zdrowotnej.
- W około 50% przypadków dochodzi do złamania V kości śródstopia.1
- Złamania przeciążeniowe są zwykle zlokalizowane w II lub III kości śródstopia.
- Około 1/3 wszystkich złamań stopy to złamania śródstopia.
Anatomia
- Kości śródstopia są oznaczone kolejnymi numerami od palucha (I kość śródstopia) do małego palca (V kość śródstopia).
- Najkrótsza jest I kość śródstopia, a II kość śródstopia jest najdłuższa.
- Kości śródstopia są typowymi kośćmi długimi i składają się z:
- środkowej, węższej części zwanej trzonem
- pogrubionego proksymalnego końca zwanego podstawą
- pogrubionego końca dystalnego zwanego głową.
Etiologia i patogeneza
- Stłuczenia lub zmiażdżenia.
- Pośredni uraz jak w złamaniach przeciążeniowych i złamaniach spowodowanych skręceniem przodostopia.
Złamanie trzonu
- I kość śródstopia ma większe znaczenie funkcjonalne w stopie niż pozostałe kości śródstopia, zatem tolerancja nieprawidłowego ustawienia I kości śródstopia jest mniejsza niż pozostałych kości śródstopia.
- Zwykle w złamaniach II–V kości śródstopia występują tylko niewielkie przemieszczenia.
- Większość złamań trzonu jest spowodowana bezpośrednim uderzeniem lub urazem skrętnym.2
Złamanie w proksymalnej części V kości śródstopia
- Mogą to być 3 różne urazy, z których każdy wymaga innego leczenia:
- złamanie podstawy (guzowatości), złamanie awulsyjne
- złamanie Jonesa (przejścia podstawy w trzon [przynasady])
- złamanie trzonu; zwykle złamanie przeciążeniowe.
- Złamanie podstawy
- Złamanie awulsyjne jest zwykle spowodowane inwersją stawu skokowego, gdy stopa znajduje się w zgięciu podeszwowym.
- Wywiad wskazuje na uraz bocznej części stawu skokowego; te złamania często nie są rozpoznawane.
- Złamanie przejścia podstawy w trzon [przynasady]
- złamanie Jonesa
- ostre złamania trzonu kości śródstopia są zwykle spowodowane działaniem siły pionowej lub przyśrodkowo–bocznej na podstawę V kości śródstopia, kiedy ciężar ciała spoczywa na bocznej części stopy w zgięciu podeszwowym3
- może to mieć miejsce w przypadku nagłej zmiany kierunku, w momencie podnoszenia pięty z podłoża.
- Złamanie trzonu kości śródstopia
- często spowodowane przeciążeniem
- złamania przeciążeniowe trzonu kości śródstopia mogą być spowodowane przewlekłym przeciążeniem, zwłaszcza podczas uprawiania sportów wymagających skakania.
Złamania dystalnych części I–IV kości śródstopia (złamania podgłowowe kości śródstopia)
- Takie złamania są mniej powszechne niż inne typy złamań kości śródstopia, ale wymagają szczególnej uwagi, ponieważ często wiążą się z uszkodzeniem ścięgien stawu Lisfranca.
- Ten zespół ścięgien stabilizuje podstawę kości śródstopia, pomaga utrzymać łuk stopy i łączy kości śródstopia z resztą ciała.
- Nawet niewielkie urazy tego zespołu ścięgien mogą powodować długotrwały ból, dlatego ważna jest prawidłowa diagnoza.
- U dzieci nasada (miejsce wzrostu) I kości śródstopia znajduje się proksymalnie, podczas gdy nasada II–V kości śródstopia znajduje się dystalnie. Ważne jest, aby być tego świadomym i nie pomylić prawidłowej I kości śródstopia ze złamaniem.
Czynniki predysponujące
- Długotrwałe lub częste przeciążenia, takie jak marsz lub bieg, predysponują do złamań przeciążeniowych.
- Szczególnie narażeni na złamania przeciążeniowe są pacjenci z osteoporozą.
ICD–10
- S92 Złamanie stopy z wyjątkiem stawu skokowego.
- S92.3 Złamanie kości śródstopia.
Diagnostyka
Kryteria diagnostyczne
- Objawy kliniczne złamania, potwierdzenie zdjęciem rentgenowskim.
- Kryteria ottawskie – wskazane jest badanie rentgenowskie śródstopia.
- Jeśli w środkowej części stopy występuje ból i spełnione jest 1 z poniższych kryteriów:
- bolesność uciskowa powyżej podstawy V kości śródstopia (strona boczna)
- bolesność uciskowa nad kością łódkowatą (os naviculare) (strona przyśrodkowa)
- brak możliwości obciążenia pełnego ciężarem ciała kończyny bezpośrednio po urazie i podczas późniejszego badania.
- Jeśli w środkowej części stopy występuje ból i spełnione jest 1 z poniższych kryteriów:
Wywiad lekarski
- Ból i obrzęk kości śródstopia.
- Złamanie przeciążeniowe
- Często występuje po długim okresie powtarzalnej aktywności lub po jej nagłej intensyfikacji.
- W przypadku złamań przeciążeniowych ból często początkowo ustępuje w spoczynku i nawraca podczas chodzenia/biegania.
- Nieprawidłowo lub niedostateczne zagojone złamanie spowoduje ból i obrzęk podczas obciążenia
,.
- Złamanie trzonu
- Zwykle spowodowane ostrym urazem w postaci bezpośredniego uderzenia lub urazu skrętnego.
- Złamanie objawia się bólem, obrzękiem, krwawieniem i trudnościami w chodzeniu.
- Złamanie w proksymalnej części V kości śródstopia
- Wymaga specjalnej oceny: czy występuje złamanie awulsyjne? Złamanie Jonesa? Złamanie przeciążeniowe?
- Wszystkie 3 typy złamań powodują ból bocznej części stopy oraz trudności w chodzeniu.
- Złamania częsci dystalnych I–IV kości śródstopia
- Zwykle spowodowane stłuczeniami i bezpośrednim uderzeniem lub w wyniku upadku do przodu na stopę w zgięciu podeszwowym.
- U sportowców najczęstszym mechanizmem złamania Lisfranca jest obciążenie osiowe stopy w zgięciu podeszwowym.
Badanie fizykalne
- Obrzęk i ból podczas palpacji kości śródstopi.
- Badanie palpacyjne może również ujawnić szczelinę złamania.
- Złamanie zmęczeniowe
- miejscowy ból w szczelinie złamania.
- Złamanie trzonu
- silny obrzęk, zwłaszcza jeśli pacjent nie układał stopy wysoko.
- ból w okolicy szczeliny złamania.
- Złamanie proksymalnej części V kości śródstopia
- Wymaga specjalnej oceny: czy występuje złamanie awulsyjne? Złamanie Jonesa? Złamanie przeciążeniowe?
- Złamanie dystalnie w obrębie I–IV kości śródstopia
- Takie same wyniki badania fizykalnego jak opisane w punkcie dotyczącym ostrych złamań trzonu.
Diagnostyka w ambulatoryjnej opiece specjalistycznej
RTG
- Należy je zawsze wykonywać w przypadku podejrzenia złamania kości śródstopia (patrz kryteria ottawskie).
- Złamania są zwykle tylko nieznacznie przemieszczone.
- Złamania trzonu
- Zwykle biegną ukośnie lub poprzecznie.
- Złamania podgłowowe
- Zwykle są mnogie, a zatem często występuje przemieszczenie podeszwowe.
- Złamania przeciążeniowe
- W przypadku złamań przeciążeniowych szczelina złamania jest początkowo bardzo wąska, ale po 2–6 tygodniach widoczne jest tworzenie kostniny.
- Złamania przeciążeniowe trzonu II lub III kości śródstopia mogą być trudne do wykrycia na zwykłym zdjęciu rentgenowskim – kliniczne podejrzenie takiego złamania stanowi wskazanie do scyntygrafii lub RM.
- Jeśli wywiad lekarski i wyniki badania fizykalnego są typowe, taka rozszerzona procedura diagnostyczna nie jest konieczna.
- Złamanie proksymalnej części V kości śródstopia
- Jest to złamanie awulsyjne (złamanie awulsyjne guzowatości) – do 25% takich złamań pozostaje nierozpoznanych w badaniu rentgenowskim.4 Interpretację zdjęcia rentgenowskiego we wczesnym okresie dojrzewania mogą utrudniać mała trzeszczka i związane ze ścięgnem miejsce wzrostu kości (wyrostek).5
- Złamanie Jonesa: złamanie na styku przynasady i trzonu obejmujące powierzchnię stawową w kierunku podstawy IV kości śródstopia.
- Złamania przeciążeniowe trzonu są zwykle zlokalizowane dystalnie do stawu, ale mogą również występować w lokalizacji złamania Jonesa.
- Złamanie części dystalnej I–IV kości śródstopia (złamanie podgłowowe)
- Takie same wyniki badania fizykalnego jak opisane w punkcie dotyczącym złamań trzonu.
- Złamania dystalnej części kości śródstopia są zwykle złamaniami poprzecznymi lub skośnymi; często występują złamania mnogie.
- W przypadku urazów o wysokiej energii lub w przypadku jednoczesnego uszkodzenia ścięgien stawu Lisfranca mogą występować przemieszczenia.
- Złamanie Lisfranca
- Linia Lisfranca to linia przebiegająca pomiędzy kośćmi stępu a podstawami kości śródstopia.
- Rozpoznanie złamania Lisfranca wymaga dokładnej oceny zdjęć rentgenowskich.6 W zwykłym badaniu rentgenowskim uraz ten, również poważny, może pozostać nierozpoznany nawet w 50% przypadków.7
- Pacjentów z niewyjaśnionym bólem w okolicy stawu stępowo–śródstopnego należy skierować na dalsze badania, nawet jeśli zwykłe zdjęcia rentgenowskie nie wykazują żadnych zmian.
- Jedną z opcji badania są zdjęcia rentgenowskie w projekcji przednio–tylnej i bocznej z obciążeniem. W cięższych urazach (złamanie Lisfranca stopnia II–III) można wykryć rozejście między głową I i II kości śródstopia. W przypadku ciężkich urazów (złamanie Lisfranca stopnia III) może dojść do wypłaszczenia łuku stopy.7
- Uraz Lisfranca stopnia I należy podejrzewać, jeśli nie widać żadnych zmian na zdjęciach w obciążeniu, ale pacjenci skarżą się na ból w okolicy stępu i śródstopia oraz ból podczas ruchu. W takich przypadkach rozpoznanie ułatwia scyntygrafia kości (czułość 100%).7
Badanie USG
- Dokładność, czułość i swoistość diagnostyki ultrasonograficznej i rentgenowskiej złamań stopy i stawu skokowego wydają się być równoważne.
Wskazania do skierowania do ambulatoryjnej opieki specjalistycznej
- W podejrzeniu złamania pacjentów kieruje się na badanie rentgenowskie i ewentualne dalsze leczenie.
- W przypadku nieprawidłowego ustawienia lub zaburzeń funkcjonalnych pacjentów kieruje się do poradni chirurgii urazowo–ortopedycznej.
Leczenie
Cele leczenia
- Leczenie złamania i ewentualnych urazów tkanek miękkich.
- Zapobieganie powikłaniom wtórnym.
Ogólne informacje o leczeniu
- Złamania trzonów kości śródstopia bez przemieszczenia zwykle goją się dobrze i bez powikłań.
- Wszystkie złamania kości śródstopia mają tę wspólną cechę, że wygojone złamanie w nieprawidłowym ustawieniu często powoduje silny ból, czemu należy zapobiegać.
- Leczenie zależy od rodzaju złamania.
- Złamania przeciążeniowe leczy się odciążaniem przez 3–4 tygodnie.
Różne typy złamań
Złamanie awulsyjne podstawy V kości śródstopia
- V kość śródstopia jest miejscem przyczepu mięśnia strzałkowego krótkiego.
- Przyczyną złamania może być ciężki uraz w supinacji lub silne obciążenie w inwersji.
- Terapia zachowawcza
- Przynosi efekty w złamaniach bez przemieszczenia.8
- Chodzenie w gipsie lub ortezie przez 5 tygodni (ewentualnie stosuje się tylko bandaż elastyczny9 i but z twardą podeszwą), złamanie jest obciążane od samego początku.
- Obciążanie jest dozwolone wyłącznie w tolerowanym zakresie.
- W większości z tych złamań objawy ustępują w ciągu 3–6 tygodni, a złamanie goi się w ciągu 8 tygodni na zdjęciach rentgenowskich.10
- Leczenie chirurgiczne
- Czasami może być wskazane w przypadku znacznego przemieszczenia lub złamania śródstawowego.
- Obserwacja
- Po usunięciu gipsu.
- Może wystąpić staw rzekomy – w takich przypadkach wskazana jest stabilizacja z użyciem śrub.
- Wygojenie w ciągu 4–8 tygodni.
Złamanie Jonesa
- Oznacza złamanie w proksymalnej części trzonu V kości śródstopia.
- Często spowodowane urazem pośrednim (podczas treningu).
- Często występuje staw rzekomy, który jest związany z przedwczesnym obciążeniem. Złamanie wymaga zatem bardziej intensywnego leczenia.
- Leczenie11
- Początkowe unieruchomienie za pomocą opatrunku gipsowego i brak aktywności z obciążeniem, kontrola po 3–5 dniach. Następnie w ramach leczenia zachowawczego opatrunek gipsowy podudzia przez 6–8 tygodni. Następnie kontrolne badanie RTG. Zwiększanie obciążenia po wygojeniu (tworzenie się kostniny i brak bolesności uciskowej). Jeśli gojenie jest niepełne, nie należy stosować obciążenia przez kolejne 4 tygodnie. Zwykle czas unieruchomienia wynosi 6–10 tygodni, a czas gojenia do 12 tygodni.2,12
- Pierwotna stabilizacja chirurgiczna jest wskazana u profesjonalnych sportowców, ponieważ przyspiesza gojenie.13
- W przypadku stawu rzekomego wykonuje się chirurgiczne unieruchomienie z przeszczepem kości.
Złamanie trzonu V kości śródstopia
- Ten typ złamania często goi się z trudem.14
- Często występują powikłania, takie jak opóźnione gojenie i staw rzekomy.
- Leczenie należy zindywidualizować.14
- U bardzo aktywnych pacjentów (sportowców) należy dokładnie rozważyć strategię postępowania.5
- Ze względu na szybszy powrót do zdrowia wskazana jest operacja.
Urazowe złamania trzonu kości śródstopia
- Mogą być spowodowane zarówno dużym obciążeniem podczas chodzenia (złamania marszowe), jak i urazem.
- W większości przypadków bez przemieszczenia.15
- Leczenie
- Ponieważ złamane trzony kości są narażone na duże obciążenia zginające podczas chodzenia, leczenie powinno obejmować stosowanie opatrunku gipsowego podudzia na 2 do 3 tygodni5, a następnie stosowanie sztywnej podeszwy przez 4 do 6 tygodni ze stopniowym zwiększaniem obciążenia stopy.8
- Ewentualnie można użyć butów ze sztywną podeszwą, takich jak chodaki.8
- Jeśli przemieszczenie jest istotne, wskazane może być zespolenie (osteosynteza) gwoździami Kirschnera.
- W przypadku mnogich, nieprzemieszczonych złamań krótki gips do chodzenia może skutecznie złagodzić ból.
- Obserwacja
- Brak kontroli rentgenowskiej, jeśli złamanie nie jest przemieszczone – po 3 tygodniach w przypadku złamań przemieszczonych.
- Wyleczenie spodziewane jest po 6 tygodniach; po tym czasie można zakończyć oszczędzanie kończyny.5
- Rehabilitacja
- Jeśli zastosowano gips, mogą być konieczne ruchy w stawie skokowym i ćwiczenia rozciągające/wzmacniające nogi.
- Rokowanie
- Większość złamań goi się prawidłowo.
Złamania zmęczeniowe trzonu kości śródstopia
- Złamania zmęczeniowe trzonu kości śródstopia zwykle goją się bez unieruchomienia – jednym z powodów jest doskonałe ukrwienie.
- Złamania te dobrze reagują na powstrzymanie się od aktywności wyzwalającej przez 4 do 8 tygodni.8
- Jeśli chodzenie powoduje ból, pacjenci powinni używać kul, aby zmniejszyć obciążenie stopy. Można również stosować buty odciążające przodostopie.
- Rokowanie
- Po okresie leczenia trwającym od 4 do 8 tygodni ból ustępuje. Następnie można stopniowo wznowić aktywność.
- Nawroty mogą wystąpić, jeśli aktywność zostanie wznowiona zbyt wcześnie lub zbyt intensywnie.
Złamanie dystalnej części I–IV kości śródstopia
- Złamania te są spowodowane upadkiem twardych/ciężkich przedmiotów na palce stóp lub upadkami, podczas których pacjenci uderzają się w palce stóp.
- W większości przypadków są to mnogie i przemieszczone złamania.
- Mogą one prowadzić do znaczących późnych skutków, jeśli nie zostaną odpowiednio nastawione (złamanie Lisfranca).
- Leczenie16
- Nieprzemieszczone złamania bez oznak złamania Lisfranca można leczyć za pomocą szyny tylnej bez obciążania. Krótki gips na podudzie można założyć po 3 do 5 dniach. Po 7 do 10 dniach należy wykonać zdjęcia rentgenowskie przez gips, aby sprawdzić pozycję złamania (złamań). Jeśli pozycja jest dobra, leczenie gipsem jest kontynuowane przez kolejne 3 do 4 tygodni, przy stopniowym zwiększaniu obciążenia.
- Jeśli nie można wykluczyć urazu Lisfranca I, pacjenci powinni być leczeni w gipsie ortopedycznym przez 6 tygodni.
- Leczenie chirurgiczne jest wykonywane, jeśli bezkrwawe nastawienie jest nieskuteczne.
- Preferowaną metodą jest przezskórne zespolenie gwoździami Kirschnera.
- Po nastawieniu stosuje się okrągły gips na podudzie na okres 6 tygodni.
- Obserwacja
- Odbywa się to po operacji i po 6 tygodniach, kiedy gips jest usuwany.
- Gwóźdź jest usuwany w tym samym czasie co gips.
- Rehabilitacja
- Trening ruchowy, rozciąganie i ćwiczenia siłowe należy rozpocząć po zdjęciu gipsu.
Leczenie farmakologiczne
- W razie potrzeby leki przeciwbólowe stosowane w uśmierzaniu bólu.
Zapobieganie
- Regularna zmiana obuwia może zapobiec złamaniom zmęczeniowym spowodowanym przez maszerowanie lub chodzenie.
- Specjalnie dopasowane wkładki mogą być pomocne w przypadkach anomalii statyki stopy (wysokie podbicie lub płaskostopie).
Przebieg, powikłania i rokowanie
Przebieg
- Ponieważ kości śródstopia są ze sobą ściśle połączone, stabilność jest dobra w przypadku złamań od I do II kości i występują tylko niewielkie przemieszczenia. Dzięki temu złamania szybko się goją.
Powikłania i potencjalne urazy towarzyszące
- Uraz tętnicy.
- Zespół ciasnoty przedziałów powięziowych.
- Kompleksowy zespół bólu regionalnego (CRPS – complex regional pain syndrome).
- Opóźnione gojenie i staw rzekomy, głównie w złamaniach proksymalnego końca V kości śródstopia.
- Przykurcz niedokrwienny, jeżeli leczenie urazu naczyniowego lub zespołu ciasnoty przedziałów powięziowych się opóźni.
- Nieprawidłowe ustawienie po wygojeniu złamania; często może powodować silny ból.
- Uszkodzenie nerwów.
- Zapalenie kości i szpiku.
Rokowanie
- Jest dobre pod warunkiem zastosowania prawidłowej terapii początkowej.
Dalsze postępowanie
- Dalsze postępowanie w leczeniu złamania odbywa się w szpitalu
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
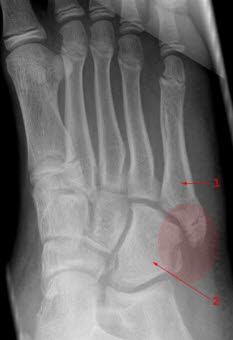
Złamanie bez zniekształcenia przez podstawę V kości śródstopia (1) i bocznie w kostce sześciennej (2)
- Więcej ilustracji na ten temat można znaleźć w Diagnosis and Management of Metatarsal Fractures.16
Źródła
- Bica D., Sprouse RA. Diagnosis and management of common foot fractures, Am Fam Phys 2016; 96 (3): 183-91, mp.pl dostęp: 17.02.2024
- Mazurek M., Jabłoński S., Gawroński W. Złamania zmęczeniowe - znaczenie przerwy w aktywności fizycznej w ich zapobieganiu: studium przypadków w praktyce poradni sportowej, Med Sport Pract 2018, 19(2): 34-43, ruj.uj.edu.pl dostęp: 17.02.2024
Piśmiennictwo
- Fetzer G.B., Wright R.W. Metatarsal shaft fractures and fractures of the proximal fifth metatarsal, Clin Sports Med. 2006 Jan, 25(1): 139-50, x, www.ncbi.nlm.nih.gov
- Boutefnouchet T., Budair B., Backshayesh P., Ali S,A. Metatarsal fractures: a review and current concepts, Trauma 2014, 16(3): 147-63, journals.sagepub.com
- Dean B.J., Kothari A., Uppal H., Kankate R. The jones fracture classification, management, outcome, and complications: a systematic review, Foot Ankle Spec. 2012 Aug. 5, (4): 256-9, www.ncbi.nlm.nih.gov
- Pao D.G., Keats T.E., Dussault R.G. Avulsion fracture of the base of the fifth metatarsal not seen on conventional radiography of the foot: the need for an additional projection, AJR Am J Roentgenol 2000, 175: 549-52, PubMed
- Hatch R.L., Alsobrook J.A., Clugston J.R. Diagnosis and management of metatarsal fractures, Am Fam Physician 2007, 76: 817-26, PubMed
- Rajiah P. Metatarsal fracture imaging. Medscape, aktualizacja: 28.12.2015, emedicine.medscape.com
- Nunley J.A., Vertullo C.J. Classification, investigation, and management of midfoot sprains: Lisfranc injuries in the athlete, Am J Sports Med 2002, 30: 871-8, PubMed
- Zenios M., Kim W.Y., Sampath J., Muddu B.N. Functional treatment of acute metatarsal fractures: a prospective randomised comparison of management in a cast versus elasticated support bandage, Injury 2005, 36: 832-5, PubMed
- Zwitser E.W., Breederveld R.S. Fractures of the fifth metatarsal; diagnosis and treatment, Injury, 2010 Jun, 41(6): 555-62, www.ncbi.nlm.nih.gov
- Nunley J.A. Fractures of the base of the fifth metatarsal: the Jones fracture, Orthop Clin North Am 2001, 32: 171-80, PubMed
- Kerkhoffs G.M., Versteegh V.E., Sierevelt I.N., et al. Treatment of proximal metatarsal V fractures in athletes and non-athletes, BR J Sports Med 2012, doi:10.1136/bjsports-2011-090389, DOI
- Smith T.O., Clark A., Hing C.B. Interventions for treating proximal fifth metatarsal fractures in adults: a meta-analysis of the current evidence-base, Foot Ankle Surg 2011, 17(4): 300-7, pmid: 22017907, PubMed
- Mologne T.S., Lundeen J.M., Clapper M.F., O'Brien T.J. Early screw fixation versus casting in the treatment of acute Jones fractures, Am J Sports Med 2005, 33: 970-5, PubMed
- Dameron T.B. Jr. Fractures of the proximal fifth metatarsal: selecting the best treatment option, J Am Acad Orthop Surg 1995; 3: 110-4, PubMed
- O'Malley M.J., Hamilton W.G., Munyak J. Fractures of the distal shaft of the fifth metatarsal. "Dancer's fracture,"Am J Sports Med 1996, 24: 240-3, www.ncbi.nlm.nih.gov
- Hatch R.L., Alsobrook J.A., Clugston J.R., Diagnosis and Management of Metatarsal Fractures, Am Fam Physician 2007, 76(6): 817-26, pmid:17910296, PubMed
- Stiell I.G., Greenberg G.H., McKnight R.D., Nair R.C., McDowell I, Worthington JR. A study to develop clinical decision rules for the use of radiography in acute ankle injuries, Ann Emerg Med 1992, 21(4): 384-90, pmid:1554175, PubMed
- Bachmann L.M., Kolb E., Koller M.T., Steurer J., ter Riet G. Accuracy of Ottawa ankle rules to exclude fractures of the ankle and mid-foot: systematic review, BMJ 2003, 326: 417-24, pmid:12595378, PubMed
- Strayer S.M., Reece S.G., Petrizzi M.J. Fractures of the proximal fifth metatarsal, Am Fam Physician 1999, 59: 2516-22, American Family Physician
- Quill G.E. Jr. Fractures of the proximal fifth metatarsal, Orthop Clin North Am 1995, 26: 353-61, PubMed
- Canagasabey M.D., Callaghan M.J., Carley S. The sonographic Ottawa Foot and Ankle Rules study (the SOFAR study), Emerg Med J 2011, 28(10): 838-40, pmid:20943841, PubMed
- Ekinci S., Polat O., Günalp M., Demirkan A., Koca A. The accuracy of ultrasound evaluation in foot and ankle trauma, Am J Emerg Med 2013, 31(11): 1551-5, pmid: 23992775, PubMed
- Chuckpaiwong B., Queen R.M., Easley M.E., Nunley JA. Distinguishing Jones and proximal diaphyseal fractures of the fifth metatarsal, Clin Orthop Relat Res. 2008 Aug, 466(8): 1966-70, www.ncbi.nlm.nih.gov
Opracowanie
- Adam Boruch (recenzent)
- Sławomir Chlabicz (redaktor)
- Sandra Krüger (recenzent/redaktor)