Informacje ogólne
Definicja
- Złamania paliczka bliższego, środkowego lub dalszego o umiejscowieniu śródstawowym lub pozastawowym
- Złamania i zwichnięcia palców mogą prowadzić do przewlekłego bólu i ograniczeń czynnościowych, jeśli nie zostaną wcześnie rozpoznane i nie będą leczone1.
- Częste złamania awulsyjne kości (zerwania awulsyjne)
- palec młotkowaty: grzbietowe zerwanie ścięgna prostownika dystalnego: skutkuje rozwojem palca młotkowatego ze zniekształceniem typu „łabędzia szyja”
- palec typu „Jersey”: zerwanie ścięgna zginacza głębokiego palców
- Więcej informacji na temat leczenia współistniejących urazów ścięgien można znaleźć w artykule Urazy ścięgien palców.
Częstość występowania
- Większość złamań palców jest zamknięta i nie ulega przemieszczeniu lub łatwo je nastawić.
- Najczęściej złamania dotyczą paliczka dalszego, w dalszej kolejności — paliczka bliższego. Złamanie paliczka środkowego jest najrzadsze2.
Etiologia i patogeneza
- Przyczyną jest bezpośredni uraz opuszków palców albo uraz skrętny lub uderzeniowy.
- Częściej występuje w grach zespołowych z piłką2.
- Mogą występować złamania poprzeczne, skośne lub spiralne, śródstawowe lub wieloodłamowe.
- Palec młotkowaty
- Palec typu „Jersey”
- złamanie awulsyjne obejmujące zginacz głęboki po stronie dłoniowej paliczka dalszego
- wymuszony wyprost stawu palca z aktywnym zgięciem
- Np. przez szarpnięcie paliczka dalszego dłoni, która trzyma za koszulkę przeciwnika, często w rugby
- Aktywne zgięcie paliczka dystalnego nie jest już możliwe.
ICD-10
- S62 Złamanie na poziomie nadgarstka i ręki
- S62.5 Złamanie kciuka
- S62.6 Złamanie innego palca
- S62.7 Liczne złamania palców
diagnostyka
Kryteria diagnostyczne
- Kliniczne oznaki złamania
- pewne:
- odchylenie osi
- otwarte złamanie, widoczne odłamy kości
- nieprawidłowa mobilność
- trzeszczenie
- niepewne:
- Opuchlizna
- ból
- ograniczenie czynności
- pewne:
- W celu potwierdzenia rozpoznania wykonywane jest badanie rentgenowskie.
- U dzieci rozpoznanie może potwierdzić również badanie ultrasonograficzne5.
Wywiad lekarski
- Zwykle bezpośredni uraz opuszków palców, uraz skrętny lub uderzeniowy
- następnie ból, opuchlizna i ograniczenie czynności
- Często w piłce ręcznej lub innych sportach, w których wykorzystuje się piłki.
Badanie fizykalne
- Objaw wiodący: bolesna utrata czynności
- Objawy mogą być również dyskretne, szczególnie w przypadku złamań stawów.
- Opuchlizna
- Palce skrócone lub o nieprawidłowej ruchomości?
- Należy sprawdzić odchylenie obrotowe6.
- Zaciśnięcie pięści: niezamierzone skrzyżowanie palców?
- Wyprostowany palec: odchylona płaszczyzna paznokcia?
- Należy sprawdzić, czy nie występują współistniejące urazy:
U specjalisty
- Rozpoznanie potwierdza badanie rentgenowskie.
- Obrazowanie złamanego palca w projekcji grzbietowo-przyśrodkowej i ściśle bocznej
- Do wykrywania złamań u dzieci można też wykorzystać badanie ultrasonograficzne5.
- czułość 91% i swoistość 97% w badaniu porównanym z badaniem rentgenowskim
Wskazania do skierowania
- Nieodpowiednio leczone złamania paliczków mogą prowadzić do znacznych zaburzeń czynnościowych ręki.
- Jeśli podejrzewa się złamanie, uraz powinien zostać oceniony przez specjalistów, którzy powinni także opracować plan leczenia.
leczenie
Cele terapii
- Leczenie złamania i wszelkich uszkodzeń tkanek miękkich
- Zapobieganie powikłaniom wtórnym
Ogólne informacje o leczeniu
- Leczenie zależy od rodzaju i umiejscowienia złamania.
- Nieprzemieszczone, stabilne złamania są zwykle leczone zachowawczo.
- Złamania z przemieszczeniem lub śródstawowe są zwykle rekonstruowane chirurgicznie.
- Krwiaki podpaznokciowe należy łagodzić w dniu wypadku poprzez trepanację paznokcia w celu kontroli bólu.
- Przeoczone i nieodpowiednio leczone złamania palców mogą prowadzić do trwałego zaburzenia czynności7.
Złamania palców od 2 do 5
- Złamania paliczków dalszych
- 3 umiejscowienia:
- złamanie w okolicy podpaznokciowej
- złamanie trzonu
- złamanie śródstawowe
- złamania bez przemieszczenia
- zwykle stabilne i leczone drogą zamkniętego nastawienia i unieruchomienia2
- gojenie w ciągu kilku tygodni w ortezie szynowej
- Unieruchomienie paliczka dalszego w wyproście.
- złamania przemieszczone, wieloodłamowe lub śródstawowe
- Zazwyczaj konieczny jest zabieg chirurgiczny.
- Np. osiowy drut Kirschnera z tymczasową artrodezą dystalnego stawu międzypaliczkowego (DIP)
- 3 umiejscowienia:
- Złamania paliczków środkowych
- stabilne złamania trzonu bez przemieszczenia
- szyna na sąsiednim palcu z taśmą opatrunkową przez 2–3 tygodnie
- złamania niestabilne, przemieszczone lub śródstawowe
- stabilizacja chirurgiczna i rekonstrukcja anatomiczna8
- stabilne złamania trzonu bez przemieszczenia
- Złamania paliczków bliższych
- stabilne złamania trzonu bez przemieszczenia
- leczenie zachowawcze możliwe poprzez założenie szyny z 70–90 stopniowym zgięciem w stawie śródręczno-paliczkowym na kilka tygodni2
- złamania niestabilne, przemieszczone lub śródstawowe
- stabilizacja chirurgiczna i rekonstrukcja anatomiczna
- Wyraźna bliskość ścięgien do okostnej na paliczku bliższym oznacza zwiększone ryzyko zrostów.
- Wczesne ćwiczenia funkcjonalne są bardzo ważne2.
- stabilne złamania trzonu bez przemieszczenia
- Wiele złamań jest stabilnych, ale wymagają one specjalnych środków ochronnych podczas uprawiania sportu9.
Palec młotkowaty
- Złamanie awulsyjne obejmujące dalsze ścięgno prostownika
- Interwencja chirurgiczna w celu unieruchomienia jest zalecana w przypadku odłamów złamań na >30% powierzchni stawowej10.
- Jeśli odłamy złamania zajmują <30% powierzchni stawu:>
- Staw dalszy palca jest unieruchamiany w pozycji wyprostowanej na 8 tygodni za pomocą ortezy szynowej3.
- Ważne: Należy utrzymywać wyprost podczas całego czasu trwania terapii.
- Każde zgięcie zaburza gojenie ścięgna i wydłuża czas leczenia3.
- Zdjęcia rentgenowskie wykorzystuje się aby sprawdzić, czy odłamy kości znajdują się w prawidłowym położeniu8.
- Leczenie chirurgiczne nie wydaje się prowadzić do lepszego rokowania w przypadku niewielkich odłamów złamań11.
- Staw dalszy palca jest unieruchamiany w pozycji wyprostowanej na 8 tygodni za pomocą ortezy szynowej3.
Palec typu „Jersey”
- Złamanie awulsyjne obejmujące ścięgno zginacza głębokiego
- Leczenie operacyjne jest wskazane12.
Złamania kciuka
- Złamania paliczków kciuka leczy się w taki sam sposób jak złamania paliczków palców 2–513.
Zalecenia dla pacjentów
- Po zakończeniu leczenia należy wykonywać samodzielne ćwiczenia, aby zapobiec ograniczeniom ruchowym.
Leczenie farmakologiczne
- ewentualnie leki przeciwbólowe w celu kontroli bólu
rehabilitacja
- Aktywne ćwiczenia należy rozpocząć jak najwcześniej.
- Zniknięcie bólu związanego z uciskiem kostniny jest klinicznym kryterium gojenia się złamania i wystarczającej stabilności kości.
- Wtedy należy rozpocząć ćwiczenia czynnościowe.
Przebieg, powikłania i rokowanie
przebieg
- Radiologiczne oznaki gojenia są widoczne na zdjęciu rentgenowskim od dłuższego czasu, ale palec jest zwykle stabilny klinicznie po 3–4 tygodniach14.
Powikłania
- Czas trwania unieruchomienia i rozpoczęcie wczesnych ćwiczeń funkcjonalnych powinny być odpowiednio zaplanowane.
- Gdy tylko kość się ustabilizuje, należy rozpocząć aktywne ćwiczenia.
- Zbyt długie unieruchomienie oznacza ograniczoną mobilność.
- przykurcze więzadeł i torebek stawowych
- rozwój zrostów między ścięgnami i miejscami złamań
- Zbyt krótkie unieruchomienie powoduje rozwój stawu rzekomego i opóźnione gojenie kości.
rokowania
- Rokowanie jest zazwyczaj dobre.
- Często jednak występuje zwiększona sztywność w danym palcu do 1 roku po urazie.
- Niekorzystne pod kątem rokowań:
Dalsze postępowanie
- Podczas leczenia złamania przeprowadzane są badania kontrolne w szpitalu/w gabinecie specjalisty.
- Po zakończeniu leczenia i w trakcie rehabilitacji dalsze postępowanie przejmują lekarze rodzinni.
- Należy zwrócić szczególną uwagę na wszelkie niewspółosiowości obrotowe.
informacje dla pacjentów
O czym należy poinformować pacjentów?
- O znaczeniu rehabilitacji w zapobieganiu ograniczeniom ruchowym
Informacje dla pacjentów w Deximed
Ilustracje
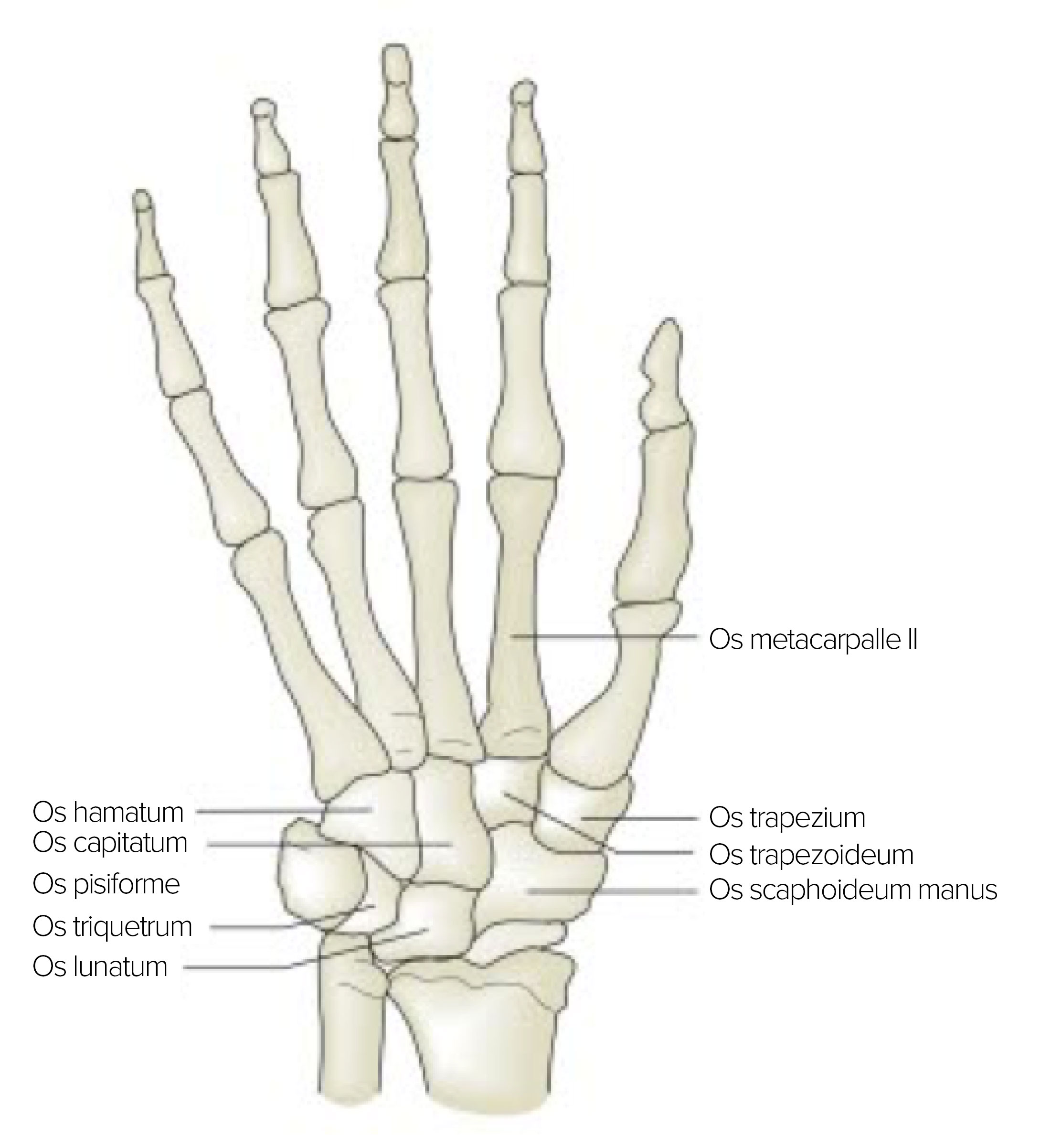
Szkielet dłoni od strony dłoniowej
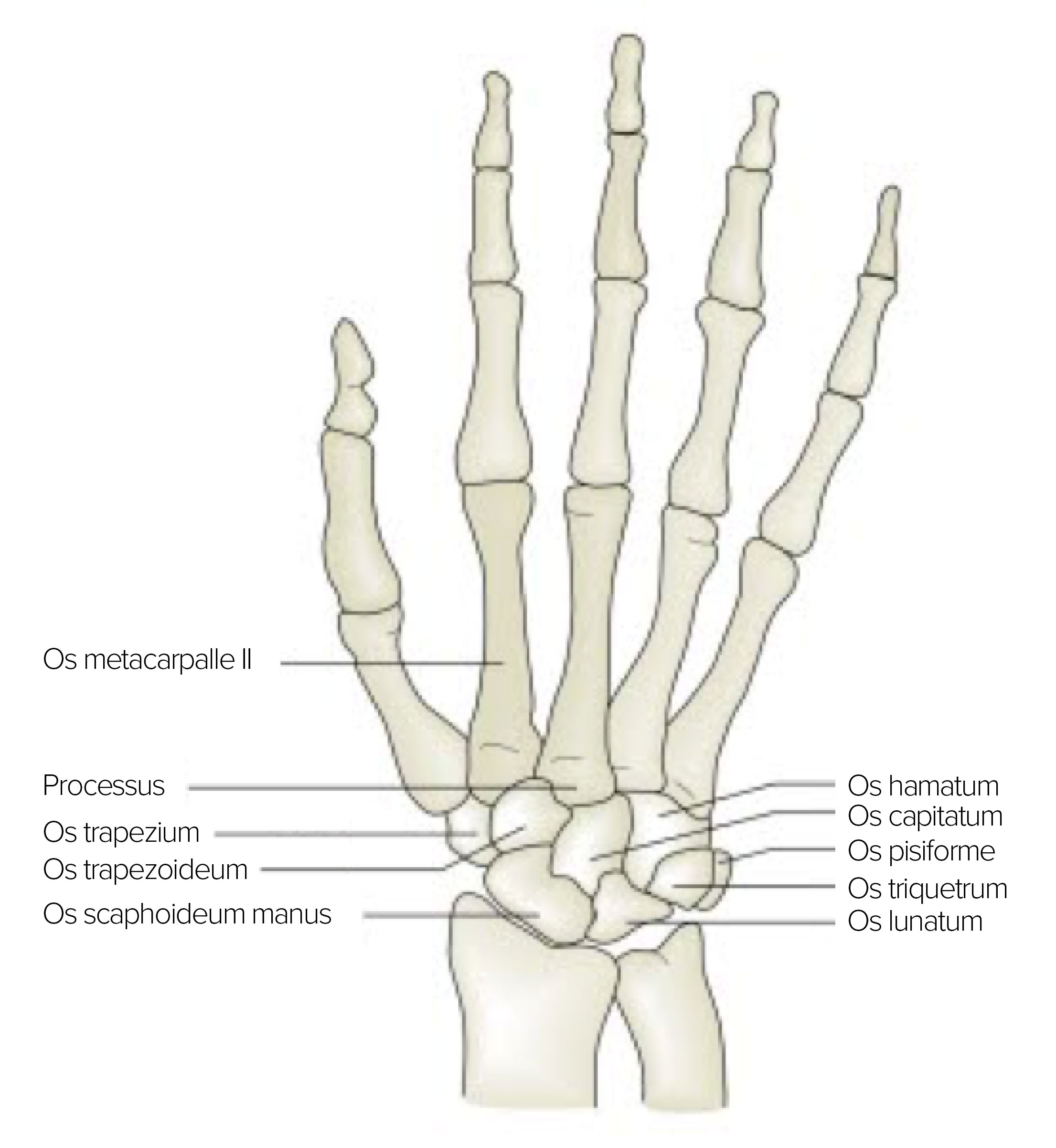
Szkielet dłoni od strony grzbietowej
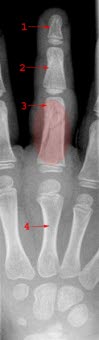
Skośne złamanie paliczka bliższego palca trzeciego bez nieprawidłowego ułożenia: 1. paliczek dalszy, 2. paliczek środkowy, 3. paliczek bliższy ze złamaniem, 4. śródręcze
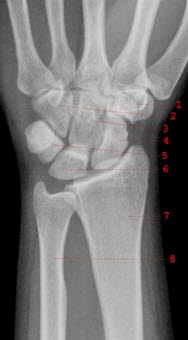
Zdrowy prawy nadgarstek od strony dłoniowej: 1. kość czworoboczna większa, 2. kość haczykowata, 3. kość główkowata, 4. kość łódeczkowata, 5. kość trójgraniasta, 6. kość księżycowata, 7. kość promieniowa, 8. kość łokciowa
Quellen
Literatur
- Aitken S, Court-Brown CM. The epidemiology of sports-related fractures of the hand. Injury. 2008 Dec. 39(12):1377-83. www.ncbi.nlm.nih.gov
- Bowen JE. Phalangeal fractures. Medscape, last updated Jan 18, 2018. emedicine.medscape.com
- Meals RA. Mallet finger. Medscape, last updated Aug 19, 2015. emedicine.medscape.com
- Leggit JC, Meko CJ. Acute finger injuries: part I. Tendons and ligaments. Am Fam Physician 2006; 73: 810-816. American Family Physician
- Neri E, Barbi E, Rabach I, et al. Diagnostic accuracy of ultrasonography forhand bony fractures in paediatric patients. Arch Dis Child . doi:10.1136/archdischild-2013-305678 DOI
- Sokolove PE. Extensor and flexor tendon injuries in the hand, wrist, and foot. In: Roberts JR, Hedges JR, eds. Clinical procedures in emergency medicine. 4th ed. Philadelphia, Pa.: Saunders, 2004: 927-45.
- Borchers JR, Best TM. Common finger fractures and dislocations. Am Fam Physician 2012; 85: 805-10. American Family Physician
- Oetgen ME, Dodds SD. Non-operative treatment of common finger injuries. Curr Rev Musculoskelet Med 2008; 1: 97-102. PubMed
- Wang QC, Johnson BA. Fingertip injuries. Am Fam Physician 2001; 63: 1961-6. American Family Physician
- Ginard IH. Extensor Tendon Lacerations. Medscape, last updated Jun 26, 2018. emedicine.medscape.com
- Kalainov DM, Hoepfner PE, Hartigan BJ, Carroll C IV, Genuario J. Nonsurgical treatment of closed mallet finger fractures. J Hand Surg Am 2005; 30: 580-6. PubMed
- Wood BC. Flexor Tendon Lacerations. Medscape, last updated Nov 26, 2018. emedicine.medscape.com
- Laub DR. Thumb Fractures and Dislocations. Medscape, last updated Sep 06, 2017. emedicine.medscape.com
- Smith FL, Rider DL. A study of the healing of one hundret conse- cutive phalangeal fractures. J Bone Joint Surg 1935; 17: 91-109. journals.lww.com
- Onishi T, Omokawa S, Shimizu T, et al. Predictors of Postoperative Finger Stiffness in Unstable Proximal Phalangeal Fractures. Plast Reconstr Surg Glob Open 2015; 3(6): 431. www.ncbi.nlm.nih.gov
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt