Informacje ogólne
Definicja
- Przerwanie ciągłości obojczyka, w większości przypadków spowodowane urazem1
- 70–80% złamań obojczyka w środkowej jednej trzeciej obojczyka
Klasyfikacja (według Allmana)2
- Grupa 1: złamanie w środkowej jednej trzeciej obojczyka
- Grupa 2: złamanie bocznej jednej trzeciej obojczyka
- dalsza kategoryzacja według położenia w stosunku do więzadeł obojczykowo-barkowych
- Grupa 3: złamanie przyśrodkowej jednej trzeciej obojczyka
Częstość występowania
- Złamania obojczyka są powszechne, szczególnie u dzieci i młodzieży.
- od 10 do 16% wszystkich złamań w tej grupie wiekowej1
- U dorosłych 3–5% wszystkich złamań3
- Ponad połowa złamań występuje u dzieci w wieku poniżej 12 lat; są to tzw. złamania zielonej gałązki.
- Miejsce złamania
- od 70 do 80% środkowa jedna trzecia
- od 15 do 30% w bocznej jednej trzeciej
- <3% w przyśrodkowej w jednej trzeciej, bardzo rzadkie >
- Złamania obojczyka są szczególnie powszechne w sporcie.
- zwłaszcza w sportach kontaktowych4 i wśród rowerzystów
- U mężczyzn te złamania występują ponad dwukrotnie częściej niż u kobiet.
Anatomia kliniczna
- Obojczyk jest podatny na złamania ze względu na jego podskórne, stosunkowo widoczne umiejscowienie i częste narażenie na działanie dużych sił.
- Środkowa trzecia część, trzon obojczyka (corpus claviculae), jest najcieńsza, a zatem szczególnie podatna na złamania.
- Brak wsparcia ze strony mięśni i więzadeł sprawia, że obojczyk jest podatny na uszkodzenia.
- Stawy barkowo-obojczykowy (boczna jedna trzecia) i mostkowo-obojczykowy (przyśrodkowa jedna trzecia) są wspierane przez solidne więzadła i torebki.
- Funkcje obojczyka
- połączenie szkieletu osiowego z kończynami górnymi
- Ma znaczenie dla ruchu i stabilności kończyn górnych.
- Staw rzekomy (nieprawidłowy zrost kości) może zakłócić ruch całej kończyny górnej.
- Wraz z mięśniem podobojczykowym zapewnia ochronę głębiej leżących struktur nerwowo-naczyniowych.
- Powstawanie kostniny lub przemieszczenie może powodować zespół górnego otworu klatki piersiowej.
- połączenie szkieletu osiowego z kończynami górnymi
Etiologia i patogeneza
- Najczęstszym mechanizmem jest bezpośredni upadek na bark, podczas gdy ramię znajduje się w pozycji wzdłuż boku4.
- Rzadziej złamanie jest spowodowane bezpośrednim uderzeniem w obojczyk lub upadkiem na wyciągniętą rękę5.
- często wskutek wypadku rowerowego
- Boczne uderzenia w bark mogą również prowadzić do złamania.
- U dorosłych do złamania obojczyka wymagana jest większa siła.
- Gojenie postępuje wolniej niż u dzieci, a ryzyko powikłań jest większe.
- Obojczyk chroni duże naczynia krwionośne, płuca i splot ramienny (plexus brachialis).
- Przemieszczone złamania obojczyka mogą uszkodzić te struktury ze względu na ich bliskie sąsiedztwo i ostre krawędzie.
ICPC-2
- L76 Złamania, inne
ICD-10
- S42 Złamanie barku i ramienia
- S42.0 Złamanie obojczyka
diagnostyka
Kryteria diagnostyczne
- Potwierdzenie podejrzenia klinicznego poprzez badanie rentgenowskie
Różnicowanie
- Uraz stawu barkowo-obojczykowego
- Zwichnięcie stawu mostkowo-obojczykowego
- Zwichnięcie stawu barkowego
- Złamanie łopatki
Wywiad lekarski
- Uraz jest często spowodowany albo bezpośrednim upadkiem na bark, albo upadkiem, który został złagodzony przez wyciągnięcie ręki.
- Pacjenci odczuwają ból, zwłaszcza podczas poruszania ramieniem.
Badanie fizykalne
- Pacjenci zwykle trzymają dane ramię przywiedzione, blisko ciała.
- Często podpierają je drugą ręką, aby zmniejszyć nacisk na złamanie4.
- Miejscowy ból nasilający się przy ruchach barku, ew. wyciek krwi, ew. trzeszczenie w szczelinie pęknięcia
- Końce złamania zazwyczaj łatwo wyczuć.
- uskok, nieprawidłowa mobilność
- Widoczna może być również skrócona szerokość ramion lub ich asymetria1.
Powikłania6?
- Możliwe są urazy naczyń biegnących pod obojczykiem, splotu ramiennego i szczytu płuc.
- Należy koniecznie sprawdzić krążenie obwodowe, funkcje motoryczne i czucie.
- Odma opłucnowa u 3% wszystkich pacjentów1
- W wielu przypadkach uskok z powodu doczaszkowej trakcji mięśnia mostkowo-obojczykowo-sutkowego (musculus sternocleidomastoideus) we fragmencie przyśrodkowym
- Niebezpieczeństwo martwicy uciskowej!
U specjalisty
- prześwietlenie rentgenowskie
- badanie radiologiczne w dwóch płaszczyznach (przednio-tylnej z ramieniem luźno zwisającym i pod kątem 45 stopni w płaszczyźnie czaszkowo-ogonowej)
- Umożliwia to prawidłową klasyfikację i określenie wskazania.
- Dalsza diagnostyka, taka jak tomografia komputerowa, badanie rezonansu magnetycznego lub angiografia, zazwyczaj nie jest wymagana, z wyjątkiem złożonych urazów.
Wyniki według klasyfikacji
- Złamanie środka trzonu
- fragment przyśrodkowy względnie przesunięty ku górze, obręcz barkowa skrócona w porównaniu do strony przeciwnej
- Segment przyśrodkowy jest ciągnięty do góry przez mięsień mostkowo-obojczykowo-sutkowy.
- Ciężar ramienia ciągnie boczny segment w dół, ale przeciwstawia się temu mięsień czworoboczny (musculus trapezius).
- Mięsień piersiowy większy (musculus pectoralis major) i mięsień najszerszy grzbietu (musculus latissimus dorsi) wywierają trakcję dośrodkową na segment boczny, powodując efekt skrócenia.
- fragment przyśrodkowy względnie przesunięty ku górze, obręcz barkowa skrócona w porównaniu do strony przeciwnej
- Złamania boczne
- Istnieją dwa więzadła obojczykowo-barkowe: więzadło stożkowate (ligamentum conoideum) i więzadło czworoboczne (ligamentum trapezoideum).
- Klasyfikacja i leczenie zależą od umiejscowienia złamania względem dwóch więzadeł.
Wskazania do skierowania
- W przypadku podejrzenia złamania, skierowanie do specjalisty w celu ustalenia postępowania zachowawczego lub chirurgicznego
leczenie
Cele terapii
- Przywrócenie prawidłowej anatomii (brak nieprawidłowego położenia)
- Utrzymanie mobilności
- Uśmierzenie bólu i przyspieszenie gojenia
Ogólne informacje o leczeniu
- W większości przypadków stosuje się leczenie zachowawcze, zwłaszcza u dzieci.
- unieruchomienie chorej strony w ortezie ósemkowej lub na temblaku i, jeśli to konieczne, podawanie środków przeciwbólowych
- Ryzyko wystąpienia stawu rzekomego jest znacznie podwyższone po leczeniu zachowawczym w poszczególnych podgrupach:
- pacjenci z ciężkim przemieszczeniem, kobiety, osoby w podeszłym wieku
- Te grupy pacjentów odnoszą korzyści z leczenia chirurgicznego.
Grupa 1: złamanie środkowej jednej trzeciej
- Początkowe chłodzenie i analgezja
- Operacja jest wskazana tylko w przypadku poważnego przemieszczenia.
- Pacjenci leczeni zachowawczo szybciej wracają do zdrowia i szybciej mogą ponownie obciążać ramię7.
- W większości przypadków wystarczy unieruchomienie ramienia na temblaku1.
- Istnieją różne temblaki naramienne do wyboru, bez dowodów na większą skuteczność konkretnego modelu8.
- czas trwania
- noszenie temblaka do momentu uzyskania radiologicznego potwierdzenia na powstawanie kostniny w obszarze złamania1
- u dzieci około 2 tygodnie, u dorosłych 4–6 tygodni
- wznowienie codziennej aktywności po 6 tygodniach, powrót do uprawiania sportów obciążających bark po około 12 tygodniach
- noszenie temblaka do momentu uzyskania radiologicznego potwierdzenia na powstawanie kostniny w obszarze złamania1
- Ćwiczenia
- Ruchy łokcia należy rozpocząć tak szybko, jak pozwala na to ból.
- Ruchy ramion i trening siłowy należy rozpocząć natychmiast po wygojeniu złamania.
- Sztywność rzadko stanowi problem1.
- Powikłania
- Są rzadkie pomimo bliskości struktur nerwowo-naczyniowych i szczytu płuc.
- Przemieszczenie o więcej niż jedną szerokość kości jest największym radiologicznym czynnikiem ryzyka powikłań9.
Grupa 2: złamanie bocznej jednej trzeciej
- Wysoki wskaźnik rozwoju stawu rzekomego
- Odpowiada za 50% wszystkich stawów rzekomych, chociaż złamania bocznej jednej trzeciej stanowią tylko ok. 15% wszystkich złamań obojczyka10.
- Podział na typy I–III
- typ I: złamanie przyśrodkowo do więzadeł obojczykowo-barkowych
- Więzadła obojczykowo-barkowe są nienaruszone, zwykle prawie nie występują przemieszczenia.
- leczenie zachowawcze z chłodzeniem, analgezją i temblakiem
- wczesna czynnościowa, bierna mobilizacja barku ze względu na ryzyko zarostowego zapalenia torebki stawowej1
- typ II: złamanie na poziomie więzadeł obojczykowo-barkowych
- typ II A
- Więzadło stożkowate i czworoboczne są nienaruszone, złamanie przyśrodkowo do więzadeł.
- Postępowanie zależy od ciężkości przemieszczenia.
- typ II B
- zerwanie więzadła stożkowatego i/lub więzadła czworobocznego
- zwykle chirurgiczne nastawienie i unieruchomienie, przy leczeniu zachowawczym 30% ryzyka rozwoju stawu rzekomego11
- typ II A
- Typ III: złamanie bocznie do więzadeł obojczykowo-barkowych
- zwykle prawie bez przemieszczenia, leczenie zachowawcze jak w typie I1
- typ I: złamanie przyśrodkowo do więzadeł obojczykowo-barkowych
Grupa 3: złamanie jednej trzeciej przyśrodkowej
- Złamania przyśrodkowe są nietypowe.
- Nieprzemieszczone złamania bez dalszych urazów można leczyć zachowawczo za pomocą temblaka1.
- Poważnie przemieszczone złamania i przemieszczenia mostkowo-obojczykowe powinny zostać nastawione chirurgicznie.
- Często wiążą się z urazami wewnątrz klatki piersiowej lub nerwowo-naczyniowymi, które wymagają ostrej operacji12.
Leczenie chirurgiczne
- Wskazania do operacji, m.in.13:
- istniejące ryzyko perforacji skóry, bezpośredniej martwicy skóry, uszkodzenia naczyń krwionośnych lub nerwów
- złamania z poważnymi przemieszczeniami
- staw rzekomy
- skrócenie obręczy barkowej o >15–20 mm
- złamanie otwarte
- „bark pływający“
- jednoczesne złamanie łopatki z niestabilnym wydrążeniem stawowym
- Leczenie chirurgiczne zwykle obejmuje użycie płytek i śrub lub gwoździ śródszpikowych.
- Celem jest przywrócenie pierwotnej anatomii.
leczenie powikłań
- Częstość występowania
- Wadliwe gojenie (w różnym stopniu) może wystąpić nawet u 2/3 pacjentów po leczeniu zachowawczym, zwykle powodując skrócenie obręczy barkowej14.
- wadliwe gojenie/staw rzekomy
- brak gojenia kości po 4–6 miesiącach
- Jest możliwe zarówno w przypadku leczenia chirurgicznego, jak i zachowawczego.
- Największym czynnikiem ryzyka jest palenie15.
- Do rozwoju stawu rzekomego prowadzi 6% wszystkich złamań obojczyka.
- W przypadku złamań z przemieszczeniem, które były leczone jedynie zachowawczo, ryzyko wynosi 15%16.
- Wskazania do korekty chirurgicznej17
- udowodnione skrócenie obręczy barkowej >15 mm
- niewspółosiowość rotacyjna lub znaczna niewspółosiowość kątowa z wystającym obojczykiem
- znaczny dyskomfort w postaci bólu, osłabienia, protakcji barków, ograniczonej ruchomości, drętwienia/parestezji kończyn górnych lub wad kosmetycznych
- możliwe powikłania to zakażenia (1–2%), urazy splotu i nieprawidłowe gojenie (5–10%)
Przebieg, powikłania i rokowanie
przebieg
- Uraz u dorosłych zaczyna goić się po ok. 4–6 tygodniach.
- Złamanie goi się szybciej u dzieci.
- Może wystąpić znaczne powstawanie kostniny.
Powikłania
- Biorąc pod uwagę dużą liczbę złamań obojczyka, powikłania są stosunkowo rzadkie6.
- Ostre powikłania obejmują uszkodzenie nerwów i naczyń krwionośnych, a także ew. odmę opłucnową lub odmokrwiaka opłucnej.
- Długotrwałe dolegliwości mogą obejmować ból w spoczynku lub podczas aktywności, osłabienie, parestezje i wady kosmetyczne3.
- Staw rzekomy w około 6% wszystkich przypadków16
- W indywidualnych przypadkach gojenie może również prowadzić do nieprawidłowego ułożenia, które później wymaga operacji.
rokowania
- Większość złamań obojczyka goi się bezobjawowo, ale często występują wady kosmetyczne (poważne powstawanie kostniny)1.
Dalsze postępowanie
- Kontrole przebiegu konsolidacji kości przy użyciu natywnych obrazów radiologicznych
- u dzieci zwykle po 2 tygodniach, u dorosłych po 4–6 tygodniach1
- Wczesne ćwiczenia funkcjonalne dostosowane do bólu zgodnie z zaleceniami specjalistów
informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
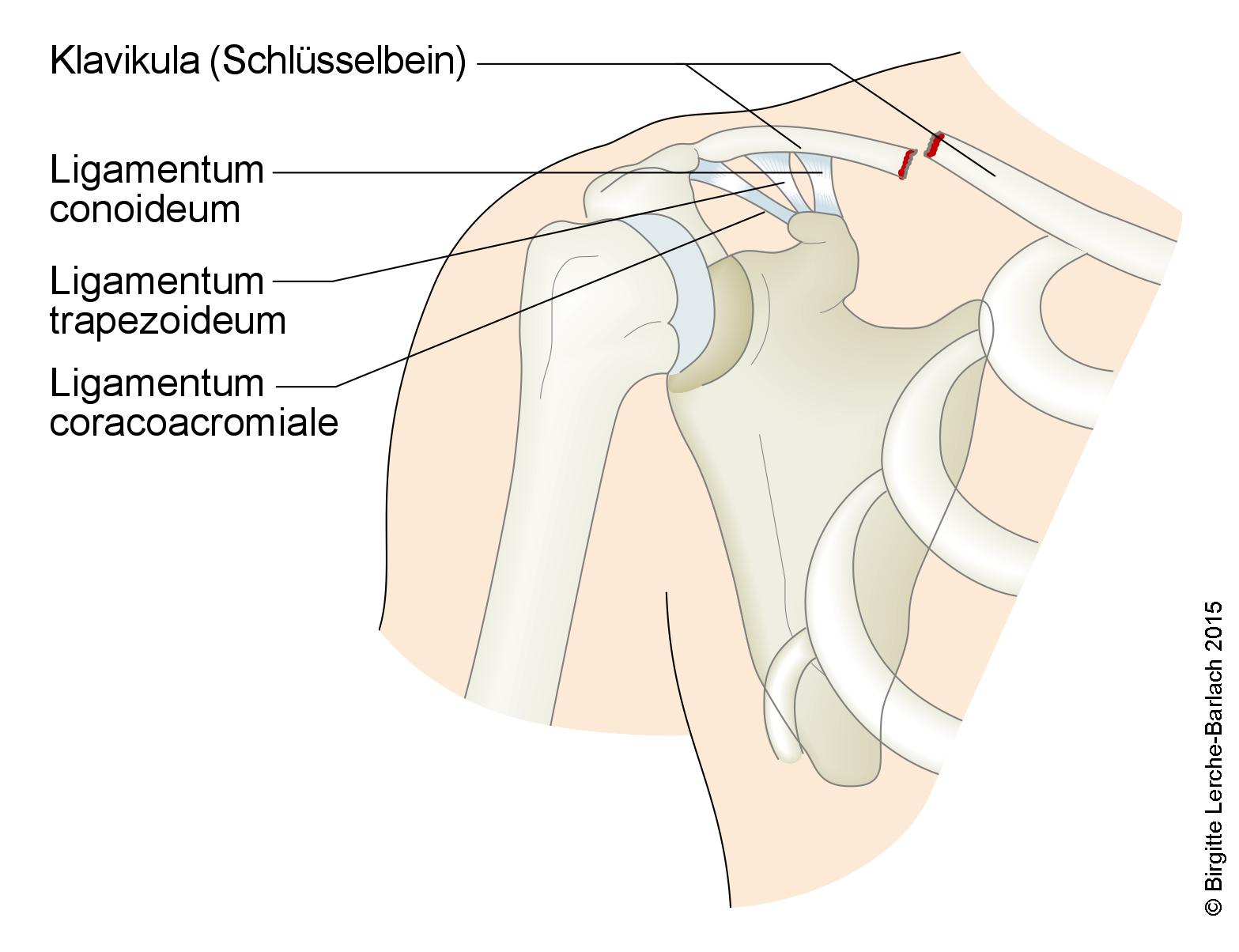
Złamanie obojczyka
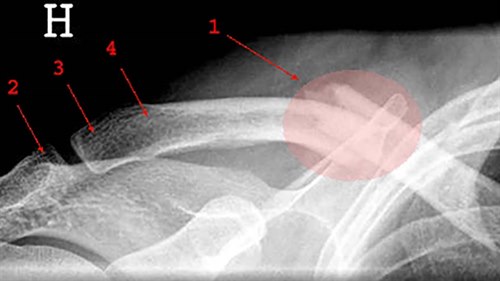
Złamanie obojczyka: 1. złamanie 2. wyrostek barkowy, 3. koniec barkowy obojczyka, 4. przyczep więzadeł obojczykowo-barkowych
Quellen
Literatur
- Kleinhenz BP. Clavicle fractures. Medscape, last updated Jan 14, 2019. emedicine.medscape.com
- Allman FL Jr. Fractures and ligamentous injuries of the clavicle and its articulation. J Bone Joint Surg Am 1967; 49: 774-84. PubMed
- Nordqvist A, Petersson CJ, Redlund-Johnell I. Mid-clavicle fractures in adults: end result study after conservative treatment. J Orthop Trauma 1998; 12: 572-6. PubMed
- Pecci M, Kreher JB. Clavicle fractures. Am Fam Physician 2008; 77: 65-70. PubMed
- Nowak J, Mallmin H, Larsson S. The aetiology and epidemiology of clavicular fractures. A prospective study during a two-year period in Uppsala, Sweden. Injury 2000; 31: 353-8. PubMed
- McKoy BE, Bensen CV, Hartsock LA. Fractures about the shoulder: conservative management. Orthop Clin North Am 2000; 31: 205-16. PubMed
- Grassi FA, Tajana MS, D'Angelo F. Management of midclavicular fractures: comparison between nonoperative treatment and open intramedullary fixation in 80 patients. J Trauma 2001; 50(6): 1096-100. www.ncbi.nlm.nih.gov
- Lenza M, Belloti JC, Andriolo RB, et al. Conservative interventions for treating middle third clavicle fractures in adolescents and adults. Cochrane Database Syst Rev 2014. www.ncbi.nlm.nih.gov
- Nowak J, Holgersson M, Larsson S. Sequelae from clavicular fractures are common: a prospective study of 222 patients. Acta Orthop 2005; 76: 496-502. PubMed
- Neer CS. Nonunion of the clavicle.. J Am Med Assoc 1960; 172: 1006-11. www.ncbi.nlm.nih.gov
- Pujalte GG, Housner JA. Management of clavicle fractures. Curr Sports Med Rep 2008; 7(5): 275-80. www.ncbi.nlm.nih.gov
- Low AK, Duckworth DG, Bokor DJ. Operative outcome of displaced medial-end clavicle fractures in adults. J Shoulder Elbow Surg 2008; 17(5): 751-4. www.ncbi.nlm.nih.gov
- McKee MD. Clavicle fractures in 2010: sling/swathe or open reduction and internal fixation? Orthop Clin North Am 2010; 41: 225-31. PubMed
- Potter JM, et al. Does delay matter? The restoration of objectively measured shoulder strength and patient-oriented outcome after immediate fixation versus delayed reconstruction of displaced midshaft fractures of the clavicle. J Shoulder Elbow Surg 2007; 16: 514-8. PubMed
- Murray IR, Foster CJ, Eros A, et al. Risk factors for nonunion after nonoperative treatment of displaced midshaft fractures of the clavicle. J Bone Joint Surg Am 2013; 95(13): 1153-8. www.ncbi.nlm.nih.gov
- McKee RC, Whelan DB, Schemitsch EH, et al. Operative versus nonoperative care of displaced midshaft clavicular fractures: a meta-analysis of randomized clinical trials. J Bone Joint Surg Am 2012; 94(8): 675-84. www.ncbi.nlm.nih.gov
- Hillen RJ, et al. Malunion after midshaft clavicle fractures in adults. Acta Orthop 2010; 81: 273-9. PubMed
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt