Informacje ogólne
Definicja
- Dystalne złamanie kości promieniowej występuje wtedy, gdy miejsce złamania znajduje się do 3 cm proksymalnie od stawu promieniowo-nadgarstkowego.
- Złamanie dystalnej części kości promieniowej jest najczęstszym złamaniem u ludzi.
- Rozróżnia się złamania niestabilne i stabilne, przy czym złamania niestabilne zazwyczaj wymagają leczenia chirurgicznego.
Częstość występowania
- Ten typ złamania stanowi 1/3 wszystkich złamań u osób starszych i występuje najczęściej u starszych kobiet1.
- Oprócz przeważającej liczby starszych pacjentów płci żeńskiej, złamanie występuje również rzadziej u młodych mężczyzn z powodu urazu wskutek średniego lub dużego przyspieszenia.
- Stosunek złamań pozastawowych do śródstawowych wynosi 3:1.
Etiologia i patogeneza
- Umiejscowienie i typ złamania zależą zasadniczo od pozycji nadgarstka podczas upadku i od wieku pacjenta.
- pacjenci <40 lat: głównie urazy wysokoenergetyczne>
- upadki i wypadki drogowe
- rozkład według płci: mniej więcej tyle samo z niewielką przewagą mężczyzn
- >50% z przemieszczeniem, 2/3 dotyczy stawu promieniowo-łokciowego lub promieniowo-nadgarstkowego
- pacjenci >40 lat: urazy niskoenergetyczne
- urazy z błahych przyczyn, np. upadek z pozycji stojącej
- rozkład według płci: znacznie więcej kobiet niż mężczyzn (ryzyko 6,2 razy wyższe)
- upadek na wyciągniętą lub zgiętą rękę
- przyczyny wypadków w starszym wieku
- upadek w środowisku domowym
- Starsi pacjenci stają się bardziej niepewni, słabsi, mniej zwinni i mniej zdolni do wyhamowania upadku.
- pacjenci <40 lat: głównie urazy wysokoenergetyczne>
- Najczęstszą przyczyną jest upadek na rękę lekko wyciągniętą po stronie grzbietowej.
- Złamania często występują w wyniku urazów sportowych lub wypadków drogowych.
Rodzaje złamań
- Pozycja nadgarstka, energia uderzenia i jakość kości w momencie uderzenia mają wpływ na kształt złamania.
- nadgarstek wyprostowany i w pronacji
- „złamanie Collesa”
- najczęstsze złamanie
- złamanie kości promieniowej z przemieszczeniem grzbietowym
- nadgarstek zgięty i w supinacji
- „złamanie Smitha”
- złamanie kości promieniowej z przemieszczeniem dłoniowym
- nadgarstek wyprostowany i w pronacji, uraz wskutek średniego lub dużego przyspieszenia (głównie młodzi pacjenci), płaski kąt wejścia
- „złamanie Bartona”
- złamanie skośne z grzbietowym fragmentem stawu
- nadgarstek zgięty i w supinacji, uraz wskutek średniego lub dużego przyspieszenia (głównie młodzi pacjenci), płaski kąt wejścia
- „odwrócone złamanie Bartona”
- złamanie skośne z dłoniowym fragmentem stawu
- nadgarstek nadmiernie wyprostowany i w pronacji, uraz wskutek dużego przyspieszenia (głównie młodzi pacjenci), stromy kąt wejścia, siła osiowa wywierana przez nadgarstek na kość promieniową
- „złamanie die-punch”
- śródstawowe złamanie z wgłobieniem, możliwe dodatkowe uszkodzenie więzadeł
- Trakcja i rotacja nadgarstka, zwykle urazy spowodowane przez maszyny napędzane silnikiem (np. wiertarka)
- „złamanie szoferskie”
- złamanie wyrostka rylcowatego kości promieniowej, możliwe dodatkowe uszkodzenie więzadeł
- nadgarstek wyprostowany i w pronacji
czynniki predysponujące
- Niezależnymi czynnikami predykcyjnymi złamania kości promieniowej są:
- obniżona gęstość kości dystalnej części kości promieniowej
- wielokrotne upadki w wywiadzie
- złamanie po 50. roku życia
- zmniejszona sprawność umysłowa, zwłaszcza >75 lat
ICD-10
- S52 Złamanie przedramienia
- S52.5 Złamanie nasady dalszej kości promieniowej
- S52.6 Złamanie nasad dalszych kości łokciowej i promieniowej
diagnostyka
Kryteria diagnostyczne
- Typowe wyniki kliniczne ze zniekształceniem nadgarstka
- Potwierdzenie rozpoznania za pomocą badania rentgenowskiego
Różnicowanie
- Stłuczenie
- Zwichnięcie nadgarstka
- Złamanie kości łódeczkowatej
- Złamanie przedramienia
- Uraz więzadeł
Wywiad lekarski
- Pacjenci zwykle zgłaszają upadek, który wyhamowali — często z wyciągniętą ręką — i po którym natychmiast poczuli ból w nadgarstku.
Badanie fizykalne
- Ocena ukrwienia, funkcji motorycznych i czucia jest obowiązkowa.
- Oglądanie, szczególną uwagę należy zwrócić na:
- uszkodzenie tkanek miękkich
- siniaki
- otarcie
- krwiak
- rany w obszarze złamania (złamanie otwarte)
- nieprawidłowe ustawienie
- wcześniejsze uszkodzenia, blizny
- Palpacja
- tkliwość nad dystalną częścią kości promieniowej
- tkliwość nad dystalnym stawem promieniowo-łokciowym
- tkliwość nad dystalną częścią kości łokciowej
- tkliwość w tabakierce anatomicznej
- stan naczyń krwionośnych, zaburzenia ukrwienia
- Badanie czynnościowe
- rotacja przedramienia
- aktywna/bierna czynność nadgarstka
- aktywna/bierna czynność stawów palców
- aktywna/bierna ruchomość stawów kciuka
- stan neurologiczny
- zespół ciasnoty przedziałów powięziowych
- Badanie pod katem dodatkowych uszkodzeń towarzyszących
- przedramię, łokieć, ramię, bark, jednostronnie
- urazy seryjne
- uraz górnego i dolnego splotu ramiennego
- uraz kończyn dolnych, miednicy, kręgosłupa
- poszukiwanie typowych współistniejących urazów szkieletu dłoni oraz więzadeł śródręcza i palców
- Pod koniec badania można podać znieczulenie do szczeliny złamania w celu kontroli bólu.
- Najczęstszy typ złamania, „złamanie Collesa” przy wyprostowanym nadgarstku zwykle skutkuje nieprawidłowym ustawieniem typu fourchette (widelca) z przemieszczeniem dystalnego fragmentu kości promieniowej w kierunku grzbietowym.
- Jeśli odłam kości promieniowej jest przechylony promieniowo, jest to określane jako ułożenie bagnetowe.
- U wszystkich pacjentów należy klinicznie wykluczyć zespół cieśni nadgarstka.
- U starszych pacjentów, głównie kobiet, często występuje utajony zespół cieśni nadgarstka, który może dać ostre objawy z powodu przemieszczenia kości promieniowej lub krwiaka po złamaniu.
- Wskazanie do uwolnienia kanału nadgarstka powinno być w tym przypadku określone ogólnie.
- Wykluczenie zespołu ciasnoty przedziałów międzypowięziowych jest konieczne w przypadku poważniejszych uszkodzeń kości i tkanek miękkich.
U specjalisty
- Obowiązkowe badania obrazowe: Badanie rentgenowskie
- zdjęcia nadgarstka w 2 płaszczyznach, przy tym odwodzenie ramienia pod kątem 90 stopni, łokieć zgięty w pozycji środkowej
- Zaleca się uniesienie nadgarstka podczas zdjęcia AP o 10 stopni, a podczas zdjęcia z boku o 20–25 stopni.
- Wskazania do wykonania cienkowarstwowej tomografii komputerowej nadgarstka, zwłaszcza w przypadku podejrzenia złamania śródstawowego, powinny być podawane w sposób ogólny w celu lepszego planowania leczenia.
- Trójwymiarowe obrazowanie TK dowiodło swojej wartości w przypadku złożonych złamań śródstawowych w celu planowania unieruchomienia poszczególnych odłamów.
- TK stawu może być pomocna w wykrywaniu urazów więzadeł nadgarstka.
Wskazania do skierowania
- W przypadku podejrzenia klinicznego należy kierować pacjentów do specjalistów w celu wykonania zdjęć rentgenowskich i, w razie potrzeby, nastawienia, leczenia gipsem lub operacji.
Wypadek przy pracy
- W Niemczech pracodawca musi przedłożyć protokół powypadkowy dla wszystkich wypadków przy pracy, wypadków w drodze do i z pracy oraz wypadków związanych z nauką, szkołą i przedszkolem, a także wszystkich innych prawnie ubezpieczonych czynności, jeśli wypadek skutkuje niezdolnością do pracy przez okres dłuższy niż 3 dni kalendarzowe lub śmiercią.
- Pacjenci ci muszą zostać przedstawieni lekarzom upoważnionym w Niemczech do przeprowadzenia procedury "through-patient".
leczenie
Cele terapii
- Złagodzenie bólu.
- Dobre nastawienie złamania i gojenie w optymalnej pozycji
- Przywrócenie funkcji dłoni i nadgarstka
- Zapobieganie powikłaniom wtórnym
Ogólne informacje o leczeniu
- Na wybór procedury leczenia mają wpływ:
- typ złamania
- Choroby współistniejące
- wiek biologiczny
- ogólny stan pacjentów (fizyczny i psychiczny)
- wymagania funkcjonalne pacjentów i ich potrzeby
- Leczenie jest zachowawcze z nastawieniem i gipsowaniem lub chirurgiczne.
Leczenie w stanach nagłych
- W zależności od oczekiwanego czasu transportu
- Unieruchomienie uszkodzonej kończyny za pomocą szyny
- Odpowiednia analgezja (zmniejszenie bólu, zwalczanie bólu)
- Nastawienie z wyciągiem osiowym w przypadku skrajnego nieprawidłowego ułożenia z:
- uszkodzeniem tkanek miękkich
- deficytami neurologicznymi
- zaburzeniami krążenia
- Dokumentacja dotycząca krążenia krwi, czucia, zdolności motorycznych i podjętych działań
Kryteria niestabilności złamania
- Zerwanie obrąbka stawowego po stronie zginaczy
- Grzbietowe i/lub dłoniowe przemieszczone odłamy krawędzi
- Strefy odłamków z istotnym skróceniem kości promieniowej
- Odłamanie wyrostka rylcowatego kości łokciowej blisko podstawy i/lub złamanie wieloodłamowe z przemieszczeniem
- Dysocjacja promieniowo-łokciowa
- Tendencja do ponownego przemieszczania po nastawieniu
- Odchylenie grzbietowe odłamu obwodowego >20 stopni na bocznej projekcji optycznej
- Odchylenie dłoniowe odłamu obwodowego >20 stopni
- Względne wydłużenie kości łokciowej >4 mm
- Nachylenie promieniowe w projekcji a. p. (normalny kąt stawu promieniowego ok. 25 stopni) <10 stopni, kąt grzbietowy i dłoniowy przedni mają różnicę 7 stopni.>
- Skrócenie kości promieniowej
Terapia zachowawcza
- Gipsowanie
- Nadgarstek jest unieruchamiany w pozycji funkcjonalnej w gipsowej szynie grzbietowej lub okrągłym opatrunku gipsowym, który jest nacinany, aby zapewnić wystarczającą przestrzeń dla opuchlizny.
- Wskazania
- stabilne złamanie pozastawowe
- złamanie śródstawowe bez przemieszczenia lub z minimalnym przemieszczeniem
- miejscowe lub ogólne przeciwwskazania do leczenia chirurgicznego
- Nastawienie można przeprowadzić w znieczuleniu szczeliny złamania lub splotu w wyprostowaniu, a następnie unieruchomić na 4–6 tygodni.
- Zgodnie z odpowiedzią biologiczną, najpierw występuje resorpcja w strefie złamania, która osiąga szczyt około 8.–10. dnia po wypadku.
- Jest to zatem „krytyczna” faza wtórnego przemieszczenia po pierwotnie stabilnym nastawieniu złamania.
- Ważne są częste kontrole rentgenowskie.
Leczenie chirurgiczne
- Wskazania
- złamania niestabilne
- złamania śródstawowe z przemieszczeniem
- złamania z zamkniętym uszkodzeniem tkanek miękkich 2. i 3. stopnia
- złamania otwarte 2. i 3. stopnia
- urazowy ucisk nerwu pośrodkowego
- towarzyszące urazy naczyń i/lub nerwów
- nieudane próby zachowawczego nastawienia i retencji
- złamania Smitha z przemieszczeniem
- ostre zaburzenia krążenia po nastawieniu
- złożone współistniejące urazy stawu nadgarstkowego i nadgarstka
- Wybór procedury chirurgicznej zależy od ogólnego stanu fizycznego pacjenta, jakości kości, zamkniętych lub otwartych zmian w tkankach miękkich, współistniejących urazów, motywacji/przestrzegania zaleceń przez pacjenta i oczekiwanego obciążenia funkcjonalnego.
- W międzyczasie otwarte nastawienie i osteosynteza za pomocą stabilnej płytki dłoniowej stały się powszechne w wielu przypadkach.
- Jeśli pozycja płytki jest niekorzystna, zaleca się wczesne usunięcie metalu po konsolidacji złamania.
- Np. ryzyko zerwania ścięgna zginacza
- Jeśli pozycja płytki jest niekorzystna, zaleca się wczesne usunięcie metalu po konsolidacji złamania.
- Leczenie pooperacyjne
- Obejmuje uniesienie uszkodzonej kończyny i chłodzenie, podobnie jak w przypadku leczenia zachowawczego.
- Wczesne ćwiczenie stawów palców poprzez ich prostowanie i całkowite zamykanie pięści jest ważne w celu uniknięcia zaburzeń czynnościowych dłoni.
- Unieruchomienie w gipsie zależy od wybranej procedury, ale zazwyczaj jest również wskazane przez okres od 1 do 2 tygodni w przypadku osteosyntezy płytkowej stabilnej wysiłkowo.
- U pacjentów z niepowikłanym przebiegiem choroby nie zaleca się rutynowej terapii zajęciowej ani fizjoterapii.
- Nie ma wystarczających dowodów, aby zalecić konkretne środki w fazie rehabilitacji2.
Profilaktyka
- W przypadku starszych pacjentów należy rozważyć indywidualne środki zapobiegające upadkom i złamaniom związanym z osteoporozą.
- Np. obuwie i pomoce do chodzenia dostosowane do warunków pogodowych oraz wyposażenie domu odpowiednie do wieku
- W przypadku pacjentów aktywnie uprawiających sport ryzyko przyszłych złamań można zmniejszyć, nosząc ochraniacze dłoni podczas odpowiednich zajęć rekreacyjnych i sportowych.
Przebieg, powikłania i rokowanie
przebieg
- Większość pacjentów w pełni powraca do zdrowia dzięki odpowiedniemu leczeniu, ale mogą wystąpić powikłania w trakcie leczenia i po jego zakończeniu.
Powikłania
- Możliwe powikłania pierwotne obejmują:
- wadliwe ułożenia kości lub powierzchni stawowych
- uszkodzenie nerwu pośrodkowego i nerwu łokciowego
- zespół ciasnoty przedziałów powięziowych.
- Możliwe powikłania wtórne
- kompleksowy zespół bólu regionalnego (CRPS) u około 10–20% pacjentów
- Najczęściej u pacjentów w zaawansowanym wieku i u pacjentów, którzy odczuwają silny ból w ciągu pierwszych kilku dni po założeniu opatrunku gipsowego.
- pourazowa choroba zwyrodnieniowa stawów
- trwałe ograniczenia ruchomości i ból
- awaria implantu (pęknięcie, obluzowanie)
- Kilka tygodni lub miesięcy po wygojeniu złamania nadgarstka może dojść do zerwania ścięgna mięśnia prostownika długiego kciuka.
- W wyniku skrócenia kości promieniowej i przemieszczenia w kierunku promieniowym, dystalna część kości łokciowej może stać się bardziej widoczna, co może prowadzić do ograniczenia ruchu i problemów z rotacją.
- W rzadkich przypadkach urazy płytek wzrostowych mogą prowadzić u dzieci do postępującego nieprawidłowego ustawienia.
- kompleksowy zespół bólu regionalnego (CRPS) u około 10–20% pacjentów
rokowania
- Rokowanie jest korzystne w przypadku większości złamań, zwłaszcza stabilnych, w zależności od rodzaju złamania.
- Po leczeniu zachowawczym obserwuje się dolegliwości i pourazowe choroby zwyrodnieniowe stawów, szczególnie w przypadku ucisku grzbietowego, skrócenia kości promieniowej i nieleczonych urazów więzadeł.
- Dobre funkcjonowanie jest również możliwe w przypadku nieanatomicznej pozycji i wyraźnego zniekształcenia na zdjęciu rentgenowskim u pacjentów w wieku powyżej 60 lat z ograniczonymi wymaganiami funkcjonalnymi.
- Starsi pacjenci lepiej przystosowują się do pozostałego zniekształcenia kości promieniowej i wynikających z niego ograniczeń funkcjonalnych, z wyjątkiem rotacji przedramienia.
Dalsze postępowanie
- W trakcie leczenia złamań przeprowadzane są badania kontrolne w szpitalu lub gabinecie specjalistycznym.
- „Pacjent z gipsem ma zawsze rację!”
- W razie wątpliwości należy zawsze zdjąć gips i nałożyć go ponownie.
- Po zakończeniu leczenia i w trakcie rehabilitacji dalsze postępowanie zazwyczaj przejmują lekarze rodzinni.
- Kilka tygodni po zdjęciu gipsu powinien nastąpić postęp w zakresie czynności i bólu. Jeśli tak nie jest, wskazane może być skierowanie do placówki operującej w celu ponownej oceny.
- Czynność należy zbadać następnego dnia po nastawieniu/założeniu opatrunku gipsowego.
- Zdjęcia rentgenowskie powinny być wykonywane zgodnie z zaleceniami specjalistów prowadzących leczenie.
informacje dla pacjentów
O czym należy poinformować pacjenta?
- Przez pierwsze kilka dni należy trzymać dłoń w górze i często poruszać palcami.
- Należy zwracać uwagę na oznaki, że gips staje się zbyt ciasny. Prowadzi to do bólu i opuchlizny palców. W takim przypadku należy ponownie przeprowadzić badanie lekarskie i poluzować gips.
- Ważne jest, aby w czasie zagipsowania często poruszać palcami i aktywnie używać ręki po zdjęciu opatrunku gipsowego.
Informacje dla pacjentów w Deximed
Ilustracje
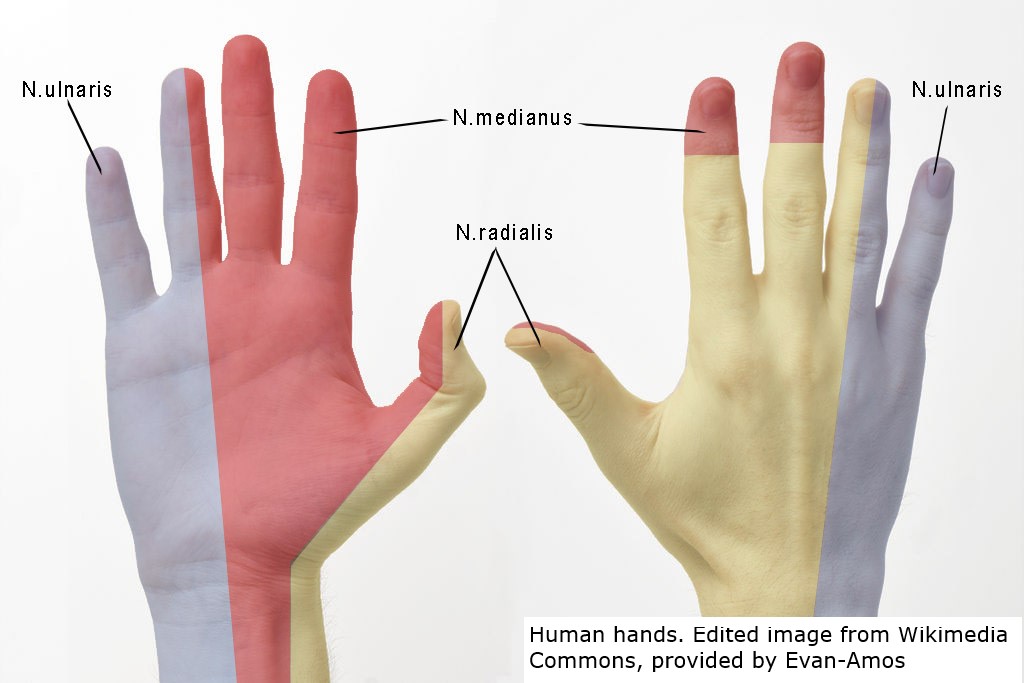
Unerwienie czuciowe prawej dłoni (źródło: Wikimedia Commons)
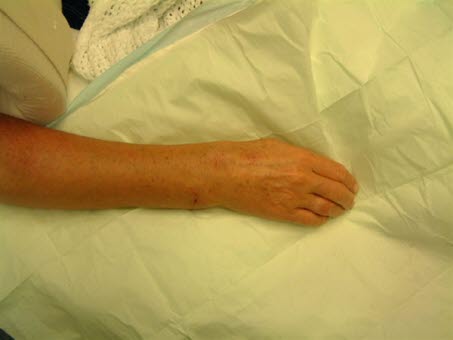
Ułożenie bagnetowe z nadgarstkiem odchylonym w kierunku promieniowym
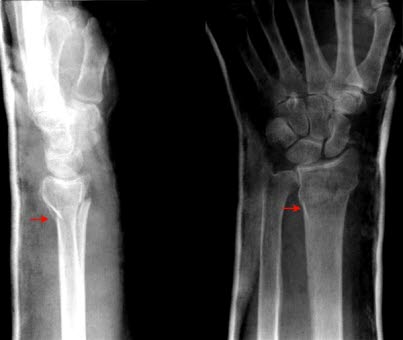
Złamanie kości promieniowej, zagipsowane: złamanie (strzałka) przez dalszą część kości promieniowej z lekkim odchyleniem dalszego odcinka w kierunku grzbietowym (zniekształcenie typu widelec); po lewej: zdjęcie boczne; po prawej: zdjęcie z przodu.
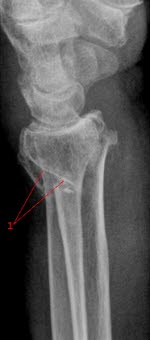
Złamanie kości promieniowej, zdjęcie boczne: złamanie (strzałka) przez dalszy odcinek kości promieniowej z odchyleniem dalszego fragmentu w kierunku grzbietowym
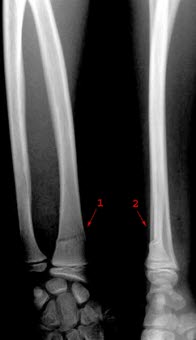
Złamanie zielonej gałązki: złamanie (1 i 2) dalszej części kości promieniowej z lekkim odchyleniem dalszego fragmentu (1 i 2) w kierunku grzbietowym; kość jest zgięta, ale nie całkowicie złamana
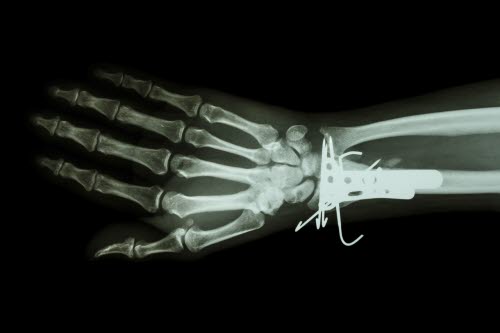
Wewnętrzne unieruchomienie złamania dalszej części kości promieniowej płytkami i drutami Kirschnera
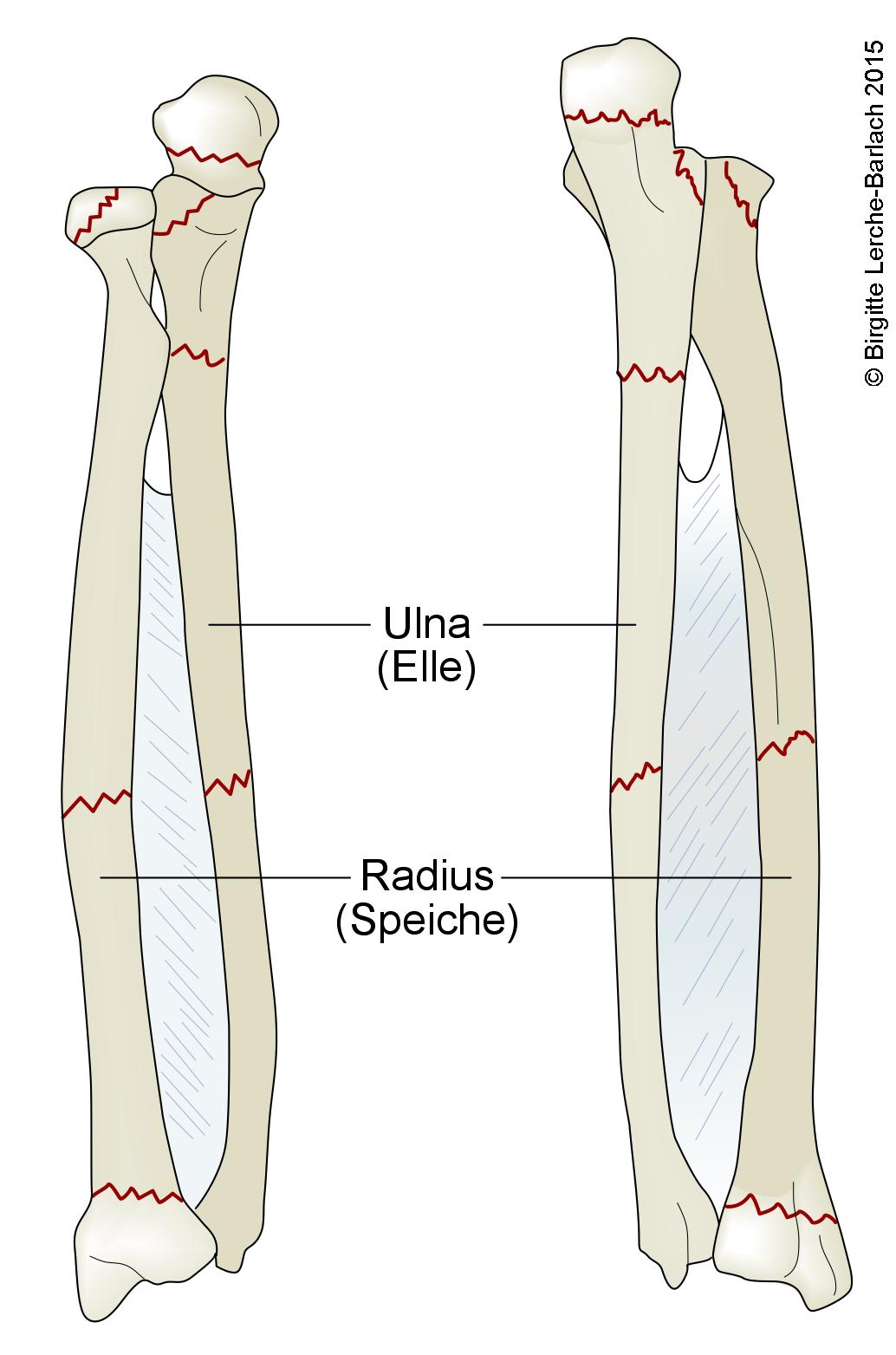
Złamanie kości promieniowej i łokciowej
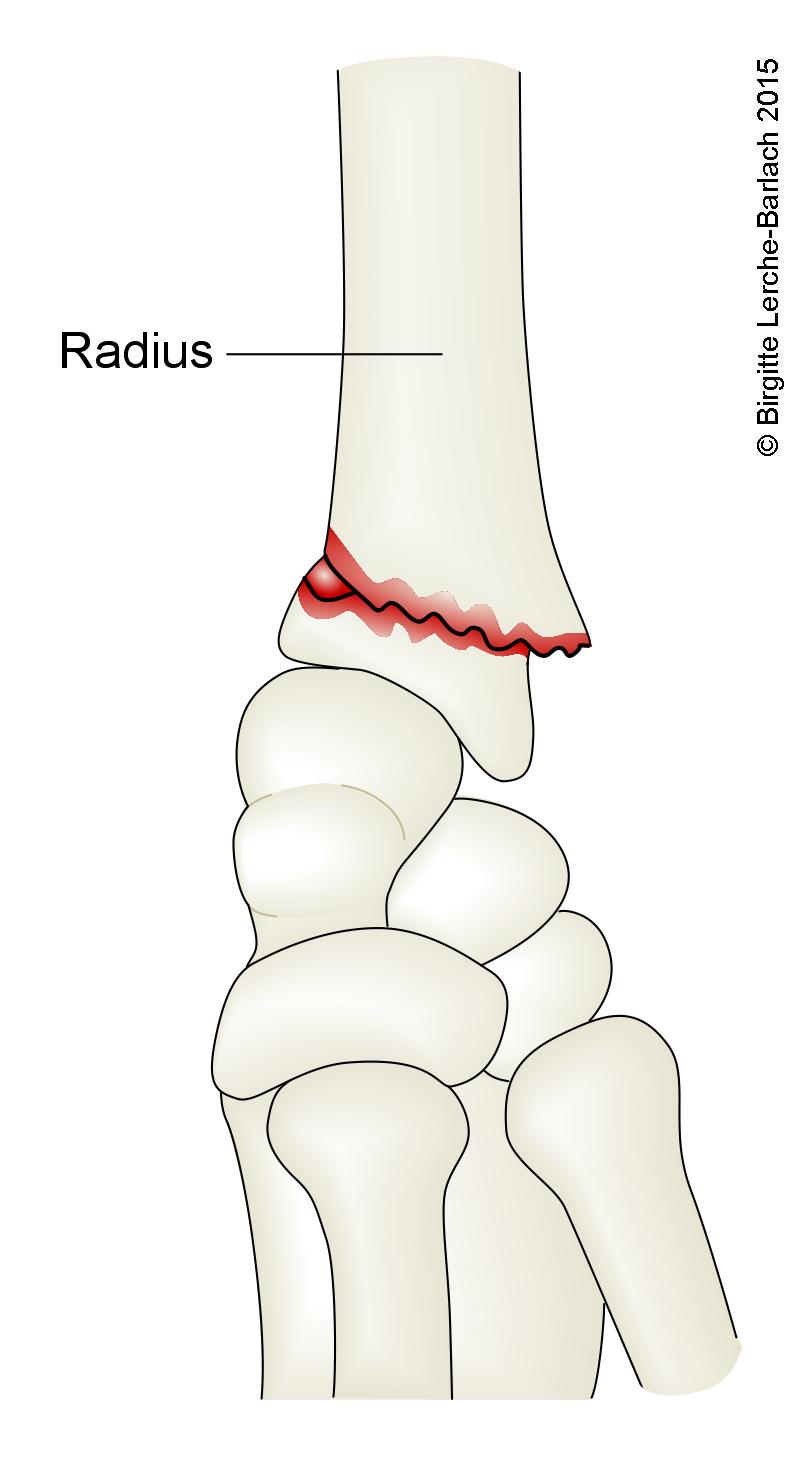
Złamanie Collesa, złamanie nadgarstka
Quellen
Literatur
- Krishnan J. Distal radius fractures in adults. Orthopedics 2002; 25: 175-9. PubMed
- Handoll HHG, Elliott J. Rehabilitation for distal radial fractures in adults. Cochrane Database of Systematic Reviews 2015, Issue 9. Art. No.: CD003324. DOI: 10.1002/14651858.CD003324.pub3. DOI
- Nelson DL. Distal radius fractures. Medscape, last updated Jun 24, 2020. emedicine.medscape.com
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung Allgemeinmedizin, Frankfurt a. M.