informacje ogólne
Definicja
- kość piętowa (łac. calcaneus)
Anatomia
- Największa kość stępu
- Cztery powierzchnie stawowe:
- trzy powierzchnie stawowe górne tworzące staw z kością skokową
- jedna powierzchnia stawowa przednia tworząca staw z kością sześcienną
Częstość występowania
- Złamania kości piętowej są częste1.
- 2% wszystkich złamań u ludzi
- >60% wszystkich złamań kości stępu
- Ta choroba częściej dotyka mężczyzn.
Etiologia i patogeneza
- Mechanizm urazu: upadek z dużej wysokości (>1,80 m) z lądowaniem na stopach
- Kość skokowa zostaje wciśnięta w kość piętową z dużą siłą działającą osiowo.
- w ok. 75% przypadków złamanie śródstawowe obejmujące powierzchnie stawu skokowego dolnego1
- Najczęstszą formą są złamania z wgłobieniem („joint depression fracture“).
- Kość skokowa zostaje wciśnięta w kość piętową z dużą siłą działającą osiowo.
- Złamaniom kości piętowej w wyniku upadku z dużej wysokości często towarzyszą następujące urazy2:
- 10% przypadków z urazem obustronnym
- 10% przypadków z towarzyszącym kompresyjnym złamaniem kręgosłupa
- 10% z powikłaniem w postaci zespołu ciasnoty przedziałów powięziowych
- 25% z innymi złamaniami w okolicach kostki
- Złamanie awulsyjne kości piętowej
- rzadki typ złamania z awulsyjnym oderwaniem przyczepu ścięgna Achillesa wskutek pośredniego oddziaływania siły
ICD-10
- S92 Złamanie stopy z wyjątkiem stawu skokowego
- S92.0 Złamanie kości piętowej
Diagnostyka
Kryteria diagnostyczne
- Typowy wywiad lekarski i potwierdzenie złamania w badaniu RTG/TK
Diagnostyka różnicowa
- Inne złamania stopy
Wywiad lekarski
- Z reguły złamanie jest efektem urazu osiowego.
- skok lub upadek z dużej wysokości
- wypadek drogowy, zderzenie z dużą siłą przy stopach ustawionych na podłodze
- Pacjent nie może obciążyć stopy/nie może chodzić.
Badanie przedmiotowe
- Wyraźna opuchlizna stępu, niekiedy tworzą się pęcherze.
- Poszerzona pięta
- Płaskostopie (obniżony łuk stopy)
- Kontrola czynnościowa więzadeł i ścięgien
- Udokumentowanie zakresów ruchu
- Kontrola ukrwienia, ruchomości i czucia na obwodzie
Diagnostyka u specjalisty
- Często zdarzają się złamania wieloodłamowe z przemieszczeniem odłamów.
- Na podstawie zwykłych zdjęć rentgenowskich trudno jest ocenić wzajemną pozycję poszczególnych odłamów2.
- TK
- preferowane badanie, szczególnie w przypadku złamań śródstawowych
- Umożliwia dokładne uwidocznienie odłamów i przemieszczeń.
- klasyfikacja według Sandersa (zob. poniżej)
- Rutynowe badania rentgenowskie w co najmniej 2 projekcjach
- pomiar kąta Böhlera na zdjęciu w projekcji bocznej
- punkt przecięcia 2 linii
- linia łącząca powierzchnię tylną stawu skokowego dolnego i wyrostek przedni kości piętowej
- linia łącząca powierzchnię tylną stawu skokowego dolnego i guzowatość tylną kości piętowej
- fizjologicznie: 20–40 stopni
- W złamaniach kości piętowej kąt Böhlera jest zmniejszony.
- punkt przecięcia 2 linii
- pomiar kąta Böhlera na zdjęciu w projekcji bocznej
- RM
- Szczególnie przydatny do obrazowania urazów ścięgna strzałkowego.
- Scyntygrafia
- Scyntygrafia umożliwia rozpoznanie złamań utajonych (złamań zmęczeniowych) kilka tygodni wcześniej niż w badaniu rentgenowskim3.
Klasyfikacja
- Klasyfikacja według Sandersa w badaniu TK4
- podział trzonu kości piętowej na 3 kolumny (przyśrodkową, środkową, boczną)
- typ I: bez przemieszczenia
- typ II: uszkodzenie 1 kolumny, złamanie dwufragmentowe
- typ III: uszkodzenie 2 kolumn, złamanie trzyfragmentowe
- typ IV: złamanie czterofragmentowe/wieloodłamowe
- podział trzonu kości piętowej na 3 kolumny (przyśrodkową, środkową, boczną)
Wskazania do skierowania
- W przypadku podejrzenia złamania
Leczenie
Cele leczenia
- Odtworzenie prawidłowych powierzchni stawowych stawu skokowego dolnego
- Ustawienie kości piętowej na prawidłowej wysokości i w osi
- Przywrócenie możliwie pełnej funkcjonalności stopy
Ogólne informacje o leczeniu
- Pierwsza pomoc zgodnie z protokołem RICE:
- Rest (odpoczynek)
- Ice (chłodzenie)
- Compression (ucisk)
- Elevation (uniesienie)
- Złamania pozastawowe i bez przemieszczenia (typ i w klasyfikacji Sandersa) leczy się zachowawczo.
- W przypadku złamań śródstawowych zwykle zaleca się otwarte nastawienie złamania i zespolenie5.
Terapia zachowawcza
- Wskazania
- złamania pozastawowe
- złamania stabilne, bez przemieszczenia
- Ciężkie złamania śródstawowe (typu IV w klasyfikacji Sandersa), których prawdopodobnie nie da się prawidłowo zrekonstruować chirurgicznie6.
- Postępowanie1
- gips na podudzie przez 2 tygodnie z odciążeniem
- stopniowe obciążanie, zależnie od bólu
- pełne obciążenie po 12 tygodniach
Leczenie chirurgiczne
- Wskazania
- złamania śródstawowe
- złamania z przemieszczeniem, niestabilne
- Moment zabiegu operacyjnego
- 10–14 dni po urazie, gdy ustąpi obrzęk tkanek miękkich7.
- wyjątki: zespół ciasnoty przedziałów powięziowych, złamania otwarte
- Cel
- odtworzenie prawidłowych powierzchni stawowych
- profilaktyka choroby zwyrodnieniowej stawów w obrębie stawu skokowego dolnego
- Postępowanie
- anatomiczna rekonstrukcja kości piętowej
- Postępowanie pooperacyjne1
- Przez 72 godziny układać stopę wyżej, aby zapobiec obrzękowi.
- Po 10–12 dniach należy rozpocząć mobilizację.
- W zależności od ciężkości początkowego urazu obciążanie jest możliwe najpóźniej po 12 tygodniach.
Przebieg, powikłania i rokowanie
Przebieg
- Może wystąpić ból promieniujący ze stawu skokowego dolnego (choroba zwyrodnieniowa stawu skokowego dolnego).
- zwiększone ryzyko w złamaniach śródstawowych wieloodłamowych
- utrudniona rekonstrukcja anatomiczna
- W takich przypadkach czasami konieczna jest artrodeza stawu skokowo-piętowego.
powikłań
- Ból, zmiany zwyrodnieniowe
- w przypadku nieprawidłowych powierzchni stawowych stawu skokowego dolnego lub piętowo-sześciennego8
- Staw rzekomy
- Uwięźnięcie boczne ścięgien strzałkowych przy zredukowanej wysokości kości piętowej1
- Zakrzepica żył głębokich spowodowana unieruchomieniem
Rokowanie
- Rokowanie zależy od ciężkości i rodzaju urazu.
- Dobre lub doskonałe efekty można osiągnąć u około 70% pacjentów2.
- Niekorzystne rokowanie w przypadku złamań śródstawowych, w których nie można uzyskać prawidłowej anatomicznie rekonstrukcji2.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
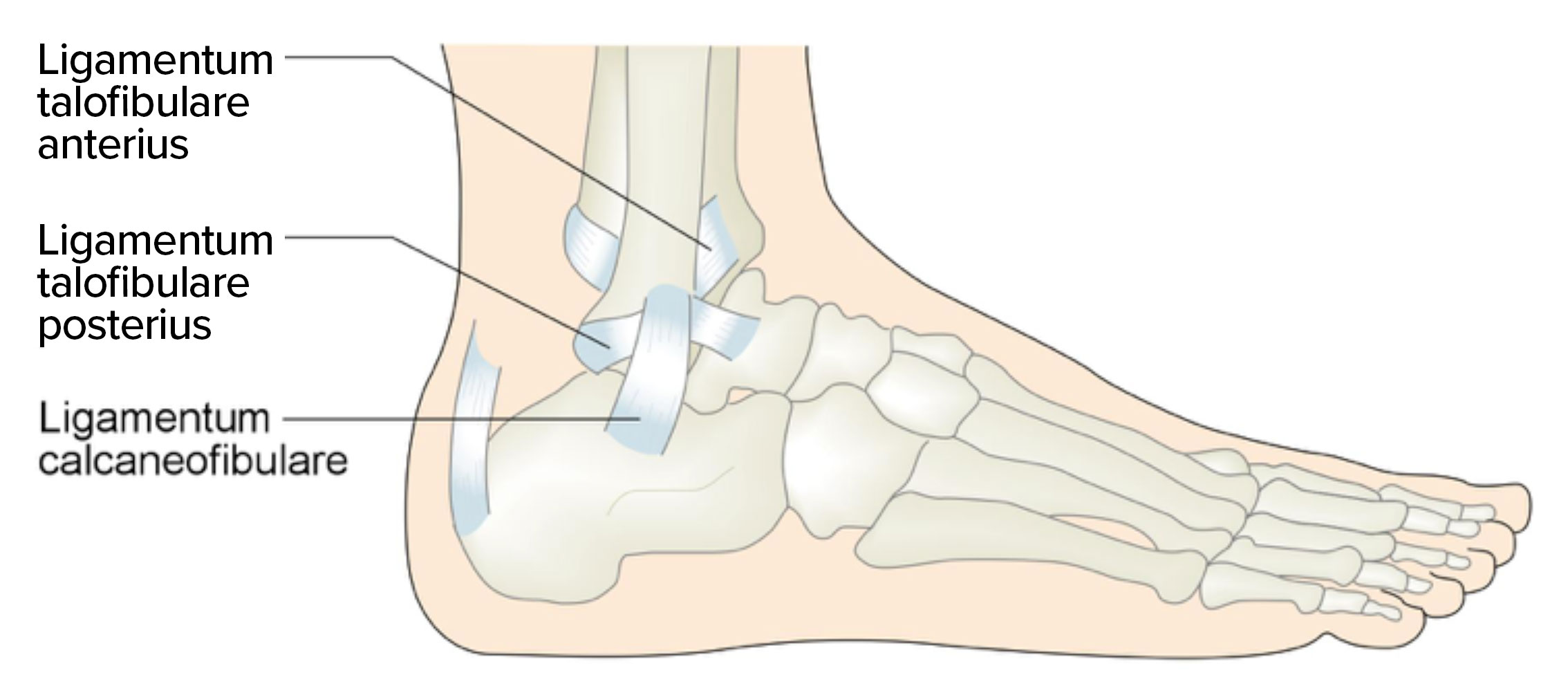
Więzadła boczne w kostce
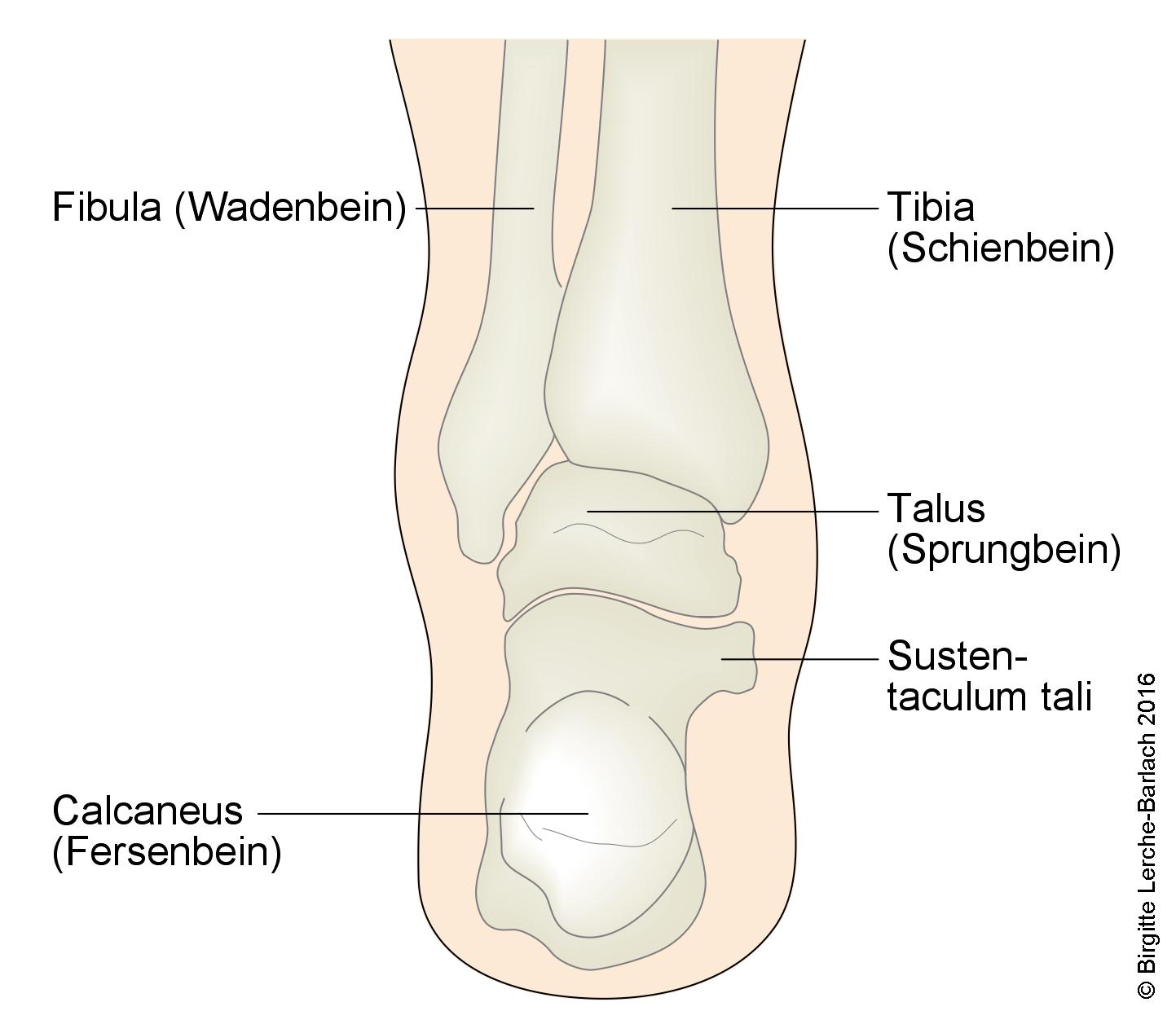
Kości stopy od tyłu
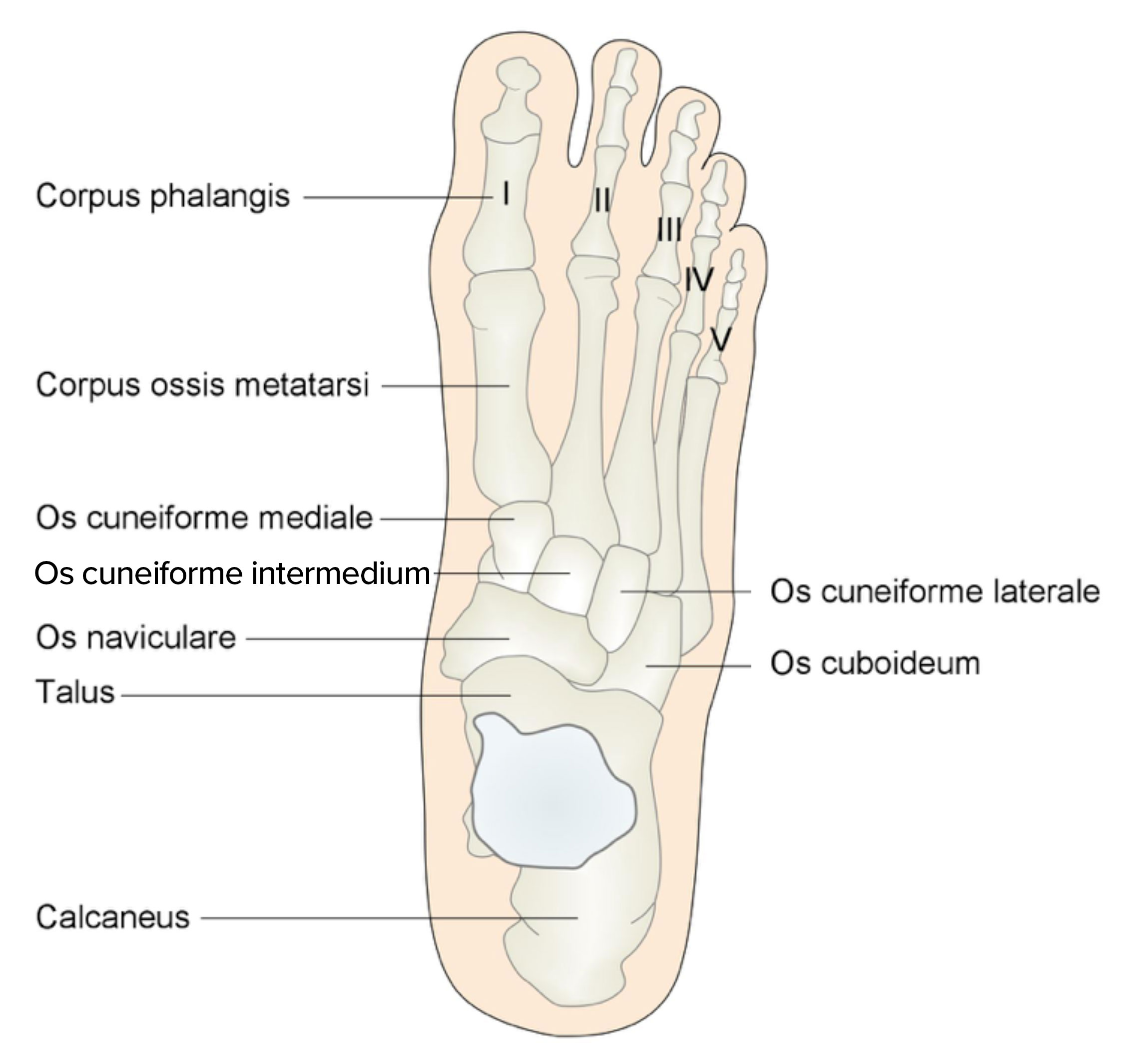
Kości stopy od góry
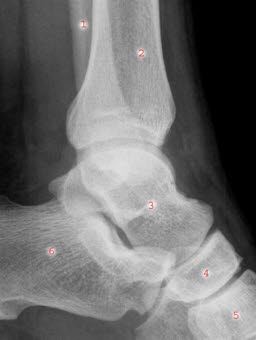
Staw skokowy od boku: 1. Kość strzałkowa (fibula), 2. Kość piszczelowa (tibia), 3. Kość skokowa (talus), 4. Kość łódkowata (os naviculare), 5. Kość klinowata (os cuneiforme), 6. Kość piętowa (calcaneus)
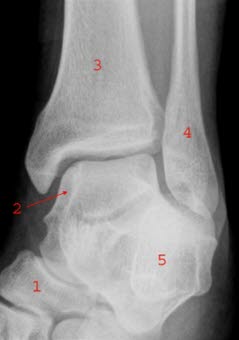
Ukośne zdjęcie RTG stawu skokowego: 1. Kość łódkowata (os naviculare), 2. Kość skokowa (talus), 3. Kość piszczelowa (tibia), 4. Kość strzałkowa (fibula), 5. Kość piętowa (calcaneus)
Quellen
Literatur
- Nicklebur S. Calcaneus Fractures. Medscape, last updated Aug 30, 2018. emedicine.medscape.com
- Khan AN. Calcaneus fracture imaging. Medscape, last updated Mar 19, 2017. emedicine.medscape.com
- Spitz DJ, Newberg AH. Imaging of stress fractures in the athlete. Radiol Clin North Am. 2002 Mar. 40(2):313-31. www.ncbi.nlm.nih.gov
- Sanders R, Fortin P, DiPasquale T, et al. Operative treatment in 120 displaced intraarticular calcaneal fractures. Results using a prognostic computed tomography scan classification. Clin Orthop Relat Res 1993; 290: 87-95. www.ncbi.nlm.nih.gov
- Rammelt S, Sangeorzan BJ, Swords MP. Calcaneal Fractures - Should We or Should We not Operate?. Indian J Orthop 2018; 52(3): 220-30. www.ncbi.nlm.nih.gov
- Pozo JL, Kirwan EO, Jackson AM. The long-term results of conservative management of severely displaced fractures of the calcaneus. J Bone Joint Surg Br 1984; 66(3): 386-90. www.ncbi.nlm.nih.gov
- Varela CD, Vaughan TK, Carr JB, et al. Fracture blisters: clinical and pathological aspects. J Orthop Trauma 1993; 7(5): 417-27. www.ncbi.nlm.nih.gov
- Reddy V, Fukuda T, Ptaszek AJ. Calcaneus malunion and nonunion. Foot Ankle Clin 2007; 12(1): 125-35. www.ncbi.nlm.nih.gov
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt