Informacje ogólne
Definicja
- Rozróżnia się śródstawowe i pozastawowe złamania nasady dalszej kości ramiennej.
- Określenie zbiorcze różnych złamań1
- złamanie nadkłykciowe kości ramiennej
- Złamanie dotyczy dalszej przynasady kości ramiennej, nie obejmuje zaś powierzchni stawowej ani chrząstki nasadowej.
- śródstawowe złamanie kości ramiennej
- złamanie kłykcia kości promieniowej lub łokciowej
- Złamanie dwukłykciowe w kształcie litery T/Y: złamanie obejmujące chrząstki nasadowe i przynasady; odpowiada złamaniu nadkłykciowemu kości ramiennej obejmującemu kłykcie.
- złamanie powierzchni stawowych (złamanie główki kości ramiennej i bloczka)
- złamanie nadkłykciowe kości ramiennej
Częstość występowania
- Złamanie nasady dalszej kości ramiennej u dorosłych zdarza się stosunkowo rzadko.
- zapadalność 5 na 100 tys. i 2–6% wszystkich złamań
- Nadkłykciowe złamania kości ramiennej najczęściej występują u dzieci w wieku 4–10 lat2.
- najczęstszy uraz łokcia w okresie wzrastania
- 2/3 wszystkich złamań nasady dalszej kości ramiennej u dzieci
- Śródstawowe złamanie kości ramiennej
- najczęstsze złamanie stawu u dzieci
- 1/3 wszystkich złamań nasady dalszej kości ramiennej u dzieci
Etiologia i patogeneza
- Zwykle w wyniku urazu bezpośredniego lub pośredniego
- Bardzo rzadko złamanie patologiczne
- torbiel kości, pierwotny guz kości, przerzuty
- Złamania nadkłykciowe
- 98% w wyniku upadku na wyprostowaną rękę (złamanie wyprostne)
- 2% w wyniku upadku na zgięty łokieć (złamanie zgięciowe)
- Podział na urazy nisko- i wysokoenergetyczne
- Urazy wysokoenergetyczne niosą ze sobą wysokie ryzyko trwałych uszkodzeń.
Klasyfikacja
- Istnieje wiele międzynarodowych klasyfikacji.
- Złamanie nadkłykciowe kości ramiennej
- zalecana: klasyfikacja złamań kości długich u dzieci wg AO3
- typ I: nieprzemieszczone
- typ II: przemieszczenie jednopoziomowe
- typ III: przemieszczenie dwupoziomowe
- typ IV: przemieszczenie na trzech poziomach lub całkowite przemieszczenie bez kontaktu kostnego
- zalecana: klasyfikacja złamań kości długich u dzieci wg AO3
- Śródstawowe złamanie kości ramiennej
- klasyfikacja wg von Laera
- typ I: złamanie niecałkowite, typu „zielonej gałązki", bez przemieszczenia w części środkowej
- typ II: złamanie całkowite, bez przemieszczenia
- typ III: złamanie całkowite, z przemieszczeniem
- klasyfikacja wg von Laera
Czynniki predysponujące
- Urazy
ICD-10
- S42 Złamanie barku i ramienia
- S42.4- Złamanie nasady dalszej kości ramiennej
- S42.40 Część bliżej nieokreślona, koniec dalszy bez bliższych danych
- S42.41 Nadkłykciowe
- S42.42 Nadkłykieć boczny
- S42.43 Nadkłykieć przyśrodkowy
- S42.44 Nadkłykieć, nadkłykcie, bliżej nieokreślony, nasada dalsza
- S42.45 Przezkłykciowe (w kształcie litery T lub Y)
- S42.49: Pozostałe i wieloodłamowe, bloczek
- S42.4- Złamanie nasady dalszej kości ramiennej
Diagnostyka
Kryteria diagnostyczne
- Typowy wywiad lekarski, wyniki badania przedmiotowego i badania RTG
Diagnostyka różnicowa
- Zwichnięcie łokcia
- Złamanie przedramienia
- Złamanie szyjki kości promieniowej
- Złamanie główki kości ramiennej
- Złamanie wyrostka łokciowego
- Podwichnięcie główki kości promieniowej
Wywiad lekarski
- Dokładny zapis mechanizmu wypadku, rodzaju i stopnia ciężkości urazu
- W przypadku nieadekwatnego urazu należy wziąć pod uwagę złamanie patologiczne (młodzieńcza torbiel kości)!
- Częste wcześniejsze urazy?
- uwaga: zespół dziecka maltretowanego!
Badanie przedmiotowe
- Częste objawy
- opuchlizna
- ból
- trzeszczenia
- ograniczenie ruchomości
- wybroczyny
- miejscowe krwawienie do tkanek miękkich
- Deformacja — w przypadku złamań nadkłykciowych staw łokciowy często znajduje się w pozycji, która może być błędnie interpretowana jako zwichnięcie.
- złamanie wyprostne (98%): nieprawidłowe ustawienie w przodozgięciu, ostroga po stronie brzusznej w wyniku złamania z zaburzeniem osi
- złamanie zgięciowe (2%): nieprawidłowe ustawienie w przeproście, ostroga od strony grzbietowej w wyniku złamania z zaburzeniem osi
- Zbadanie również stawu ramiennego i nadgarstkowego
- Stan układu nerwowo-naczyniowego (szczególnie w przypadku urazów nadkłykciowych), kontrola:
- tętnicy promieniowej, tętnicy łokciowej
- nerwu pośrodkowego, nerwu promieniowego, nerwu łokciowego
- Urazy towarzyszące
- w złamaniach śródstawowych często zwichnięcie stawu łokciowego, oderwanie nadkłykcia kości łokciowej, złamanie szyjki kości promieniowej, złamania wyrostka łokciowego4
Diagnostyka u specjalisty
- Diagnostykę należy przeprowadzić niezwłocznie z uniknięciem bolesnych badań.
- Indywidualnie należy rozważyć podanie środków przeciwbólowych lub sedację.
- Absolutnie konieczne:
- ocena uszkodzenia tkanek miękkich
- udokumentowanie krążenia, motoryki i czucia
- konwencjonalne badanie rentgenowskie w dwóch projekcjach
- Jeśli po wykonaniu zdjęcia RTG tylko w jednej projekcji istnieje wskazanie do zabiegu operacyjnego: zdjęcie w innej projekcji nie jest konieczne przed zabiegiem, można je wykonać pod działaniem znieczulenia ogólnego.
- Zdjęć rentgenowskich drugiej strony obecnie nie wykonuje się.
Prześwietlenie rentgenowskie
- Radiologiczne oznaki złamania: dodatni objaw poduszeczki przedniej i tylnej5
- przemieszczenie i uwidocznienie (rozjaśnienie na zdjęciu rentgenowskim) prawidłowych anatomicznych poduszek tłuszczowych pod wpływem wysięku do stawu
TK
- Zwykle nie dostarcza żadnych istotnych dodatkowych informacji6.
- tylko w przypadku rozpoznać różnicowych nastręczających trudności, z zastosowaniem najniższej możliwej dawki promieniowania
Angiografia lub angio-RM
- Nie jest to procedura diagnostyczna pierwszego wyboru.
- Może być wskazana w przypadku podejrzenia urazów naczyniowych.
Wskazania do skierowania
- Podejrzenie złamania
- uwaga: Ze względu na ryzyko powikłań nerwowo-naczyniowych złamanie nasady dalszej kości ramiennej może wymagać szybkiej interwencji!
Leczenie
Cele leczenia
- Zapobieganie powikłaniom
- Optymalna repozycja i wygojenie z przywróceniem prawidłowej czynności stawu łokciowego
Ogólne informacje o leczeniu
- Decyzja o zabiegu operacyjnym zależy od wielu czynników:
- typ złamania
- umiejscowienie
- przemieszczenie odłamów
- jakość kości
- stabilność stawów
- jakość tkanek miękkich
- pokrycie skórą1
- Leczenie zachowawcze zwykle ambulatoryjne, leczenie chirurgiczne w szpitalu
- Okres unieruchomienia zależy od wieku i wydłuża się wraz z wiekiem
- Endoproteza stawu łokciowego
- Jeżeli uraz jest tak poważny, że prawidłowe przeprowadzenie rekonstrukcji może być trudne, u starszych pacjentów coraz częściej wykonuje się artroplastykę.
Pierwsza pomoc
- Unieruchomienie chorej kończyny w wygodnej pozycji spontanicznej
- Sterylny opatrunek na otwarte rany
- Hemostaza
- Sprawdzenie i udokumentowanie ruchomości, czucia i ukrwienia w części dalszej
- W razie potrzeby należy podać środki przeciwbólowe.
- W przypadku otwartych ran sprawdzić ochronę przeciwtężcową i profilaktykę antybiotykową.
- Powiadomić rodziców, jeżeli pacjent jest nieletni.
- Wykluczenie zespołu ciasnoty przedziałów powięziowych
Złamanie nadkłykciowe
Terapia zachowawcza
- Wskazania
- złamania nieprzemieszczone (typ I według klasyfikacji AO)
- złamania wyprostne z przemieszczeniem, które można nastawić i utrzymać (typ II)
- zakres tolerancji:
- poniżej 6 lat: przodozgięcie do 20 stopni, ustawienie koślawe do 10 stopni
- wraz z wiekiem malejący potencjał korekcji
- Metoda
- środki zmniejszające obrzęk, układanie wyżej, chłodzenie
- złamania bez przemieszczenia (typ I): temblak typu „collar and cuff” (na szyję i nadgarstek) lub klasyczny
- złamanie z przemieszczeniem w jednej płaszczyźnie (typ II): redresja za pomocą temblaka typu „collar and cuff“ ze stopniowym zwiększaniem kąta
- Obserwacja
- kolejna wizyta następnego dnia
- Kontrola rentgenowska redresji jest konieczna po kilku dniach i po 3–4 tygodniach.
- systematyczna kontrola ukrwienia, motoryki i czucia na obwodzie
- zagrożenie zespołem ciasnoty przedziałów powięziowych pod wpływem wymuszonego zgięcia przy silnej opuchliźnie
- Czas trwania
- unieruchomienie przez ok. 3–4 tygodni, w zależności od wieku
Leczenie chirurgiczne
- Wskazania
- uszkodzenie naczyń krwionośnych i/lub nerwów
- zagrożenie zespołem ciasnoty przedziałów powięziowych
- otwarte złamania
- złamania wtórnie przemieszczone
- Złamania z przemieszczeniem u dzieci, których nie da się nastawić metodą zamkniętą (typ II).
- złamanie wyprostne z zaburzeniem osi i rotacji (typ III i typ IV)
- Metoda
- zwykle otwarta repozycja i osteosynteza
- temblak aż do wygojenia kości
- usunięcie elementów metalowych po 4–12 tygodniach
- zależnie od użytego materiału i zrastania się kości
- Obserwacja
- RTG w projekcji przednio-tylnej i bocznej zaraz po zabiegu oraz w celu kontroli gojenia (3–4 tygodnie po operacji)
- regularne sprawdzanie rany
- ścisłe monitorowanie ukrwienia, motoryki i czucia na obwodzie
- kontrolne badania przedmiotowe w odstępach 3–4 tygodniowych do czasu odzyskania pełnej funkcjonalności i uzyskania symetrycznej osi łokcia
- Czas trwania
- temblak przez 3–4 tygodnie
- usunięcie elementów metalowych po 4–12 tygodniach
Dorośli
- Zwykle nastawienie chirurgiczne
- U dorosłych występuje wyższe ryzyko sztywności spowodowanej unieruchomieniem.
- Wyjątki: złamania pozastawowe bez przemieszczenia
- przez 2 tygodnie szyna gipsowa lub opatrunek gipsowy łokcia sięgający od barku do nadgarstka (kąt 90 stopni)1
- następnie dopasowanie ortezy stawu i wczesna mobilizacja1
- Obserwacja
- RTG 1 tydzień i 2 tygodnie po urazie oraz przy zakładaniu/zdejmowaniu opatrunku gipsowego
- następnie według potrzeb
Złamania śródstawowe
Złamanie kłykcia (bocznego) kości promieniowej
- Zachowawczo
- wskazanie
- złamania bez przemieszczenia (typu i wg von Laera)
- metoda
- zdejmowalny opatrunek gipsowy na ramię lub szyna gipsowa na ramię, obejmująca kłykcie
- zgięcie w łokciu pod kątem 90 stopni i neutralna pozycja przedramienia
- obserwacja
- konwencjonalna kontrola rentgenowska w 2 projekcjach bez gipsu po 4–7 dniach, w razie wątpliwości po 14 dniach w celu wykluczenia wtórnego przemieszczenia
- Przemieszczenie odłamów w kontroli rentgenowskiej po 4–7 dniach lub później wymaga zmiany leczenia na otwartą repozycję i osteosyntezę.
- kontrola radiologiczna zrostu bez gipsu po 4 tygodniach
- konwencjonalna kontrola rentgenowska w 2 projekcjach bez gipsu po 4–7 dniach, w razie wątpliwości po 14 dniach w celu wykluczenia wtórnego przemieszczenia
- czas trwania
- po 4 tygodniach końcowe badanie kontrolne, a następnie zgoda na spontaniczną mobilizację
- wskazanie
- Leczenie chirurgiczne
- wskazania
- złamania z przemieszczeniem (typu III wg von Laera)
- zwykle również typu II wg von Laera ze względu na możliwość wtórnego przemieszczenia
- metoda
- zespolenie 2–3 rozbieżnymi drutami Kirschnera i 1 przynasadową śrubą gąbczastą
- obserwacja
- zdjęcie RTG w 2 projekcjach bezpośrednio po operacji i w 28. dniu
- ewentualnie przed usunięciem metalowych elementów
- dalsze kontrole rentgenowskie w przypadku zaburzeń wzrostu lub powikłań
- czas trwania
- unieruchomienie opatrunkiem gipsowym w pozycji czynnościowej tak jak w leczeniu zachowawczym przez co najmniej 3 tygodnie, zwykle przez 4 tygodnie
- wskazania
- Fizjoterapia
- Zazwyczaj nie jest konieczna.
- wskazana w przypadku istotnego ograniczenia ruchomości >20 stopni po 3 miesiącach
Złamanie kłykcia (przyśrodkowego) kości łokciowej
- Znacznie rzadsze
- Leczenie jak w złamaniu kłykcia kości promieniowej
- Rokowanie jest mniej korzystne ze względu na zwykle poważniejsze urazy towarzyszące.
- szczególnie narażony na uszkodzenie jest nerw łokciowy
Złamanie nadkłykciowe
- Leczenie jak w złamaniu kłykciowym
- Uwaga: uszkodzenia nerwu łokciowego!
- Jeśli istnieją wskazania do operacji, preferuje się zwykle zespolenie drutami, ponieważ odłamy kostne są często zbyt drobne, by dało się je zespolić za pomocą śrub.
Złamanie w kształcie litery T i Y
- Szczelina złamania przechodząca przez kłykcie i przynasadę
- Opieka operacyjna
- staranna repozycja i zespolenie drutami lub małymi śrubami
- Wczesna mobilizacja, w razie potrzeby przy użyciu ortezy z przegubem
- Złamania te często goją się powoli i z rozległymi bliznami.
Złamanie powierzchni stawowej
- Złamanie główki kości ramiennej i bloczka
- Leczenie chirurgiczne
- W przypadku niewielkich odłamów i złamań wieloodłamowych usuwa się fragmenty kostne. Mobilizację wdraża się na wczesnym etapie.
- Duże pojedyncze fragmenty kostne nastawia się i zespala śrubami.
Leczenie farmakologiczne
- Ewentualnie środki przeciwbólowe
- Ewentualnie antybiotyki w przypadku złamań otwartych
Inne formy leczenia
- Ewentualnie fizjoterapia i trening sprawnościowy
Przebieg, powikłania i rokowanie
Powikłania
- Zakażenie
- Krwawienie pooperacyjne
- Wtórne przemieszczenie złamania
- Problemy z gojeniem się ran
- Ograniczenia ruchomości
- Zaburzenia osi
- Koślawość lub szpotawość łokcia
- Przewlekłe dolegliwości bólowe
- Trwałe uszkodzenie nerwów
- Opóźnienie wzrostu
- Usterka materiału
- Zespół ciasnoty przedziałów powięziowych
- przykurcz Volkmanna (niedokrwienny przykurcz ścięgien zginaczy przedramienia)
- natychmiastowe zdjęcie gipsu, ewentualnie konieczność odbarczenia przedziału powięziowego
- Brak zrostu (tworzenie się stawu rzekomego)
- Martwica główki kości ramiennej w wyniku niedokrwienia
- Tworzenie się bliznowców
- Kostnienie heterotopowe
Rokowanie
- Według różnych badań w 60–90% przypadków uzyskuje się dobre lub doskonale efekty1.
- Złamanie nadkłykciowe
- Zasadniczo należy się liczyć z trwałymi ograniczeniami.
- W przypadku złamania typu i wg von Laera u 8,6% pacjentów utrzymujące się ograniczenia występują w przebiegu choroby.
- W przypadku złamania typu III i IV u 27% pacjentów rozwijają się utrwalone ograniczenia.
- Zasadniczo należy się liczyć z trwałymi ograniczeniami.
- Złamania śródstawowe
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
- Łokieć, złamanie nasady dalszej kości ramiennej
- Endoproteza stawu łokciowego
- Złamania kości
- Leczenie złamań, możliwe powikłania
Ilustracje
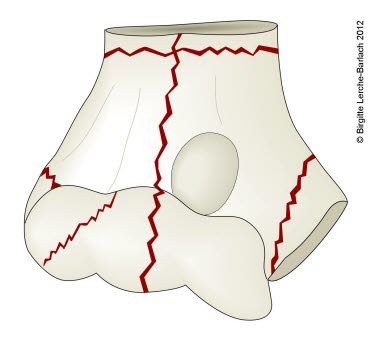
Możliwe linie złamania, nasada dalsza kości ramiennej
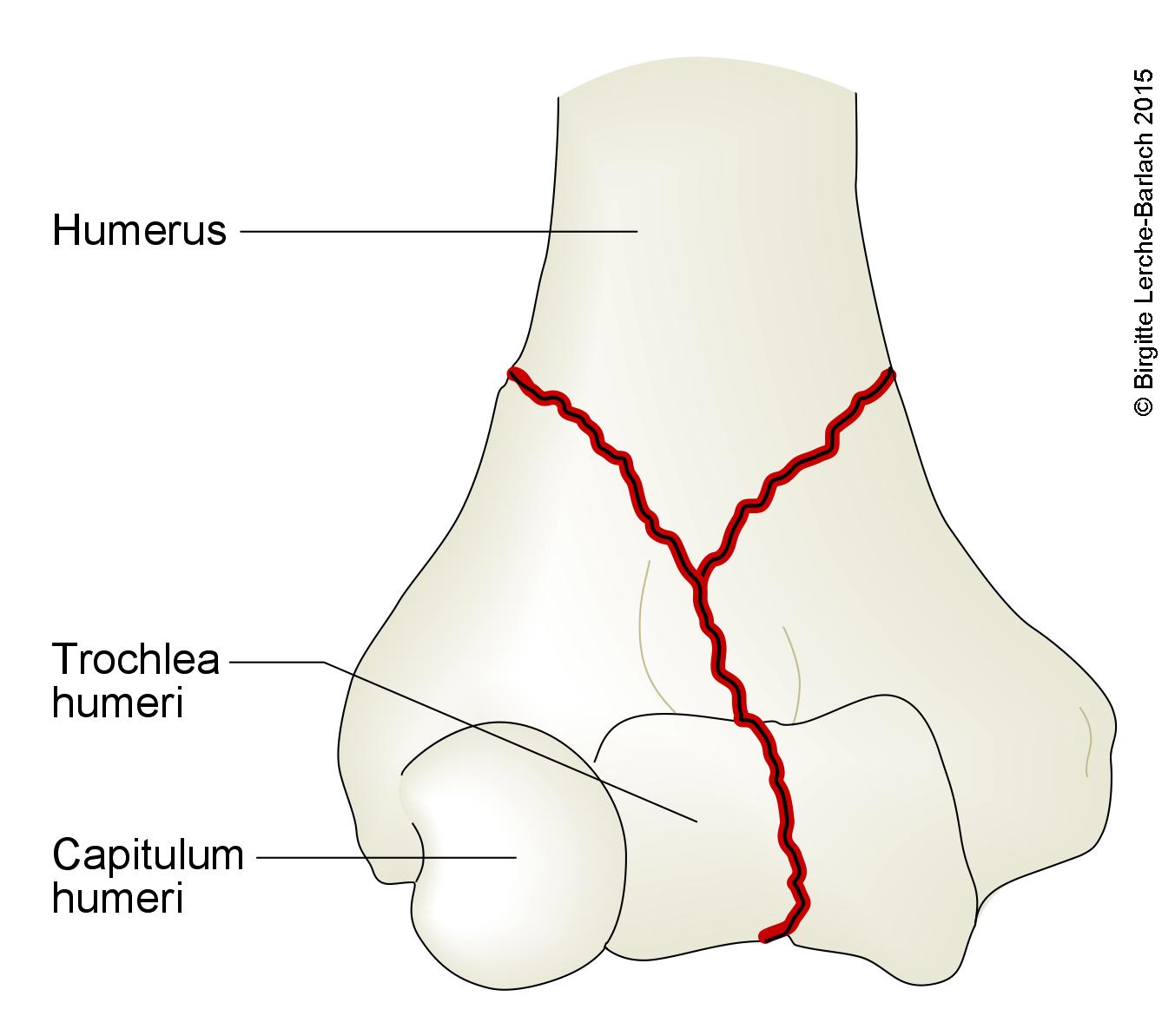
Złamanie przezkłykciowe kości ramiennej (złamanie w kształcie litery Y)
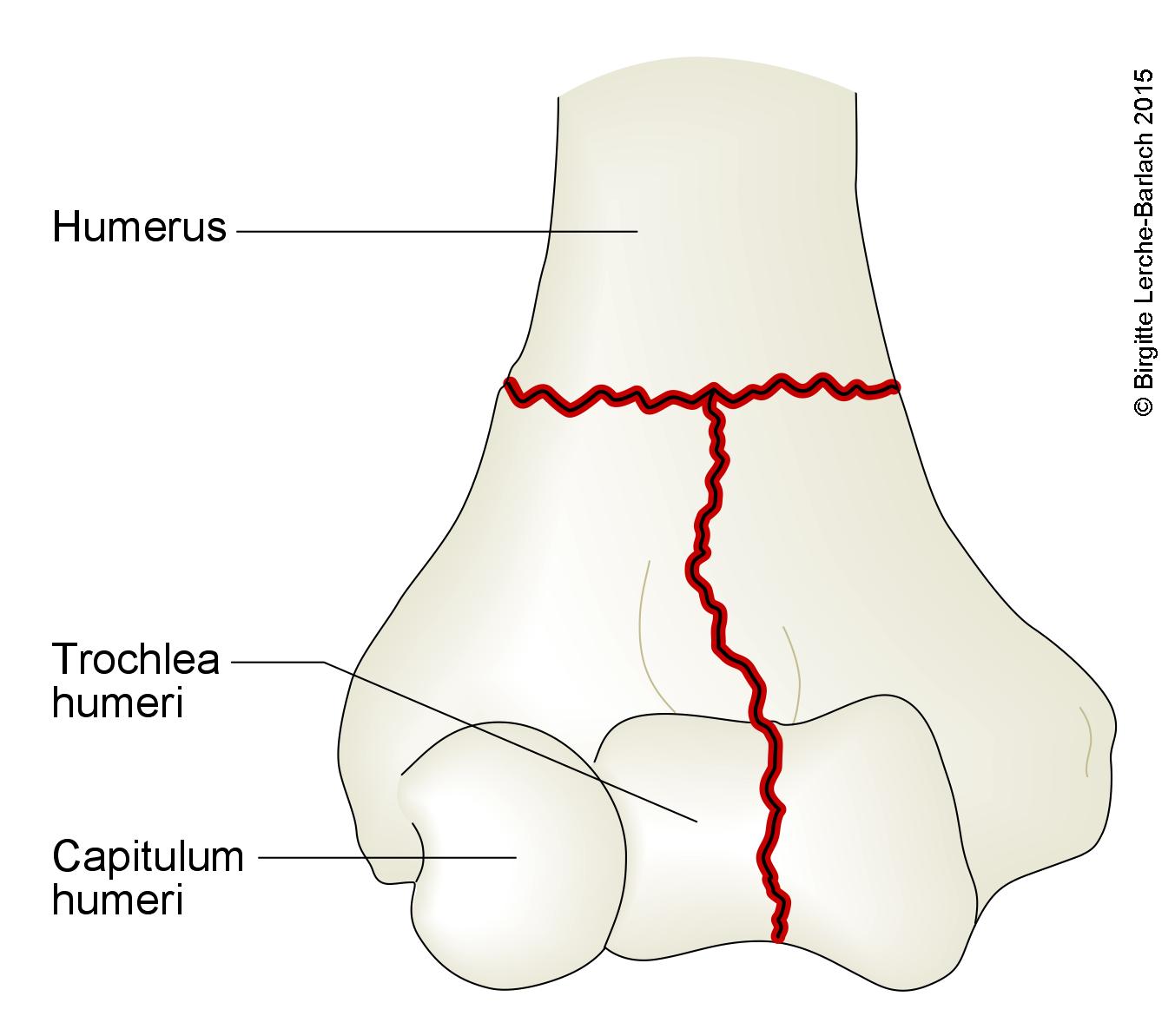
Złamanie przezkłykciowe kości ramiennej (złamanie w kształcie litery T)
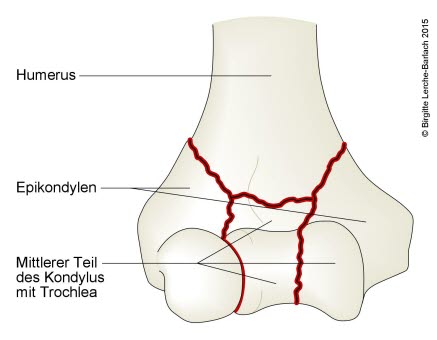
Kość ramienna, przezkłykciowe złamanie wieloodłamowe
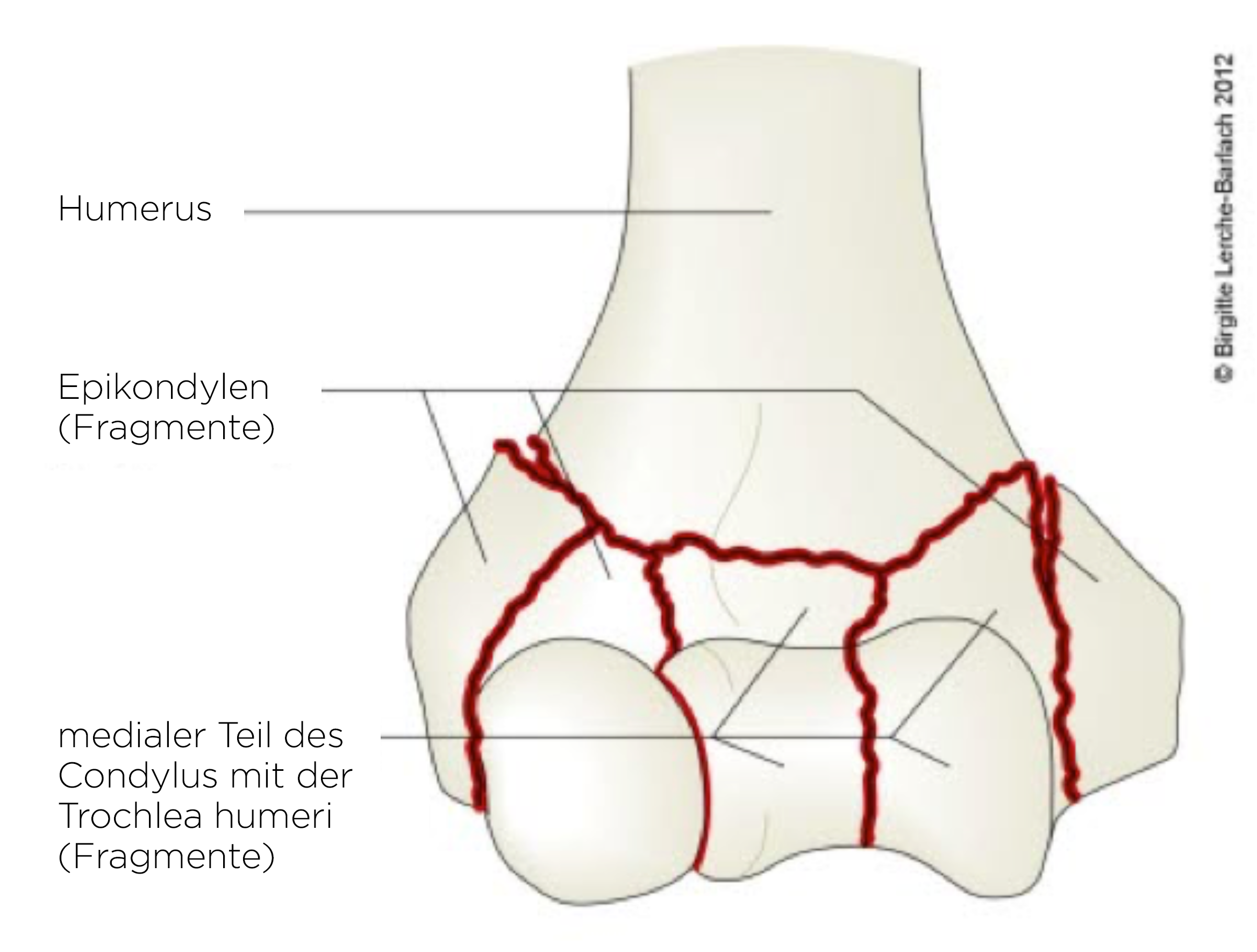
Humerus, intraartikuläre Mehrfragmentfraktur
Quellen
Literatur
- Yian E. Distal humerus fracture. Medscape, last updated Oct 23, 2017. emedicine.medscape.com
- Shore RM, Grayhack JJ. Imaging in pediatric elbow trauma. Medscape, last updated Sep 07, 2015. emedicine.medscape.com
- Lutz N, Audigé L, Schmittenbecher P, et al. Diagnostic algorithm for validated displacement grading of pediatric supracondylar fractures. J Pediatr Orthop B 2011; 31(2): 117-23. www.ncbi.nlm.nih.gov
- Launay F, Leet AI, Jacopin S, Jouve JL, et al. Lateral humeral condyle fractures in children – A comparison of two approaches to treatment. J Pediatr Orthop B 2004; 24(4): 385-91. www.ncbi.nlm.nih.gov
- Finnbogason T, Karlsson G, Lindberg L, et al. Nondisplaced and minimally displaced fractures of the lateral humeral condyle in children: a prospective radiographic investigation of fracture stability. J Pediatr Orthop B 1995; 15(4): 422-5. www.ncbi.nlm.nih.gov
- Griffith JF, Roebuck DJ, Cheng JC, et al. Acute elbow trauma in children: spectrum of injury revealed by MR imaging not apparent on radiographs. AJR Am J Roentgenol 2001; 176(1): 53-60. www.ncbi.nlm.nih.gov
- Beaty JH, Kasser JR. Rockwood & Wilkins Fractures in children. Philadelphia: Lippincott Williams & Wilkins, 2006.
- Bernthal NM, Hoshino CM, Dichter D, et al. Recovery of elbow motion following pediatric lateral condylar fractures of the humerus. J Bone Joint Surg Am 2011; 93(9): 871-7. www.ncbi.nlm.nih.gov
- Pooley J, Salvador Carreno J. Total elbow joint replacement for fractures in the elderly-Functional and radiological outcomes. Injury 2015; 46 Suppl 5:S37-42. www.ncbi.nlm.nih.gov
- Tian W, He C, Jia J. Total elbow joint replacement for the treatment of distal humerus fracture of type c in eight elderly patients. Int J Clin Exp Med. 2015. 8 (6):10066-73. www.ncbi.nlm.nih.gov
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt a. M.