Informacje ogólne
Definicja
- Wyprysk (zapalenie skóry) jest ostrą lub przewlekłą, zapalną, niezakaźną chorobą skóry.
- Grzybica skóry gładkiej jest miejscowym zakażeniem grzybiczym skóry.1
Epidemiologia
- Choroby te są stosunkowo powszechnie spotykane w praktyce lekarza rodzinnego. Wyprysk występuje częściej u dzieci niż u dorosłych.2
ICD–10
- B35.4 Grzybica ciała.
- L20 Atopowe zapalenie skóry.
- L21 Łojotokowe zapalenie skóry.
- L23 Alergiczne kontaktowe zapalenie skóry.
- L24 Kontaktowe zapalenie skóry z podrażnienia.
- L25 Nieokreślone kontaktowe zapalenie skóry.
- L30.0 Wyprysk pieniążkowaty.
- L40 Łuszczyca.
- L42 Łupież różowy Giberta.
- L55 Oparzenie słoneczne.
- L56 Inne ostre zmiany skórne spowodowane przez promieniowanie ultrafioletowe.
- L57 Zmiany skórne spowodowane przez przewlekłą ekspozycję na promieniowanie niejonizujące.
- L92.0 Ziarniniak obrączkowaty.
- R21 Rumień i inne nieswoiste wysypki skórne.
Diagnostyka różnicowa
- Rozróżnia się wyprysk endogenny (Neurodermitis) i egzogenny (wyprysk kontaktowy).
Wyprysk atopowy
- Atopowe zapalenie skóry (synonimy: wyprysk atopowy, neurodermit, wyprysk endogenny) jest poligenetyczną, przewlekłą lub przewlekle nawracającą zapalną chorobą skóry.
- Chorobowość u dzieci w wieku szkolnym wynosi 15–20%, u dorosłych 2–3%.
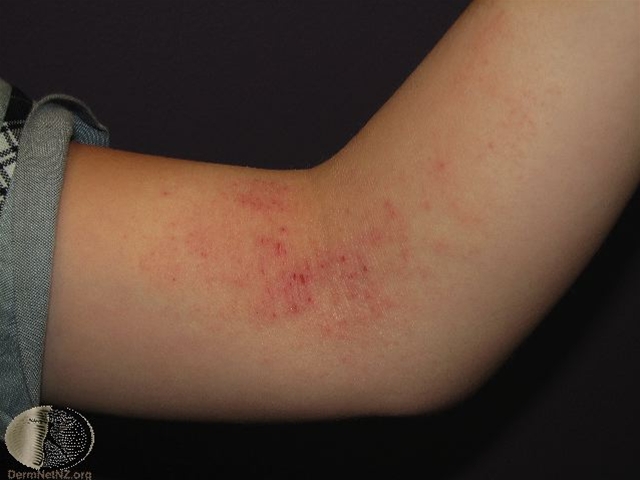 Wyprysk atopowy na łokciu
Wyprysk atopowy na łokciu - Świąd i wysypka w typowych miejscach (twarz, szyja, górna część tułowia, łokcie, dół podkolanowy).
- Podrażniona, swędząca skóra:
- u niemowląt często intensywnie swędzące grudki i pęcherzyki na rumieniowym podłożu, zlokalizowane na policzkach, czole i głowie
- u małych dzieci częstsze są typowe dla przewlekłej choroby zmiany w postaci grudek i blaszek z lichenizacją, zlokalizowane na rękach, stopach, wokół nadgarstków i kostek oraz w zgięciach łokciowych i podkolanowych, skóra staje się bardziej sucha, z większą liczbą zadrapań.
Wyprysk kontaktowy
- Wyprysk kontaktowy jest zapalną chorobą skóry z rumieniem i świądem.
- Czynnikiem wyzwalającym jest czynnik toksyczny lub alergen.
- Chorobowość wykazuje dużą zmienność – od 1 do 26%.
- Najczęstszą postacią jest wyprysk dłoni z miejscowym świądem, pieczeniem i wysypką.
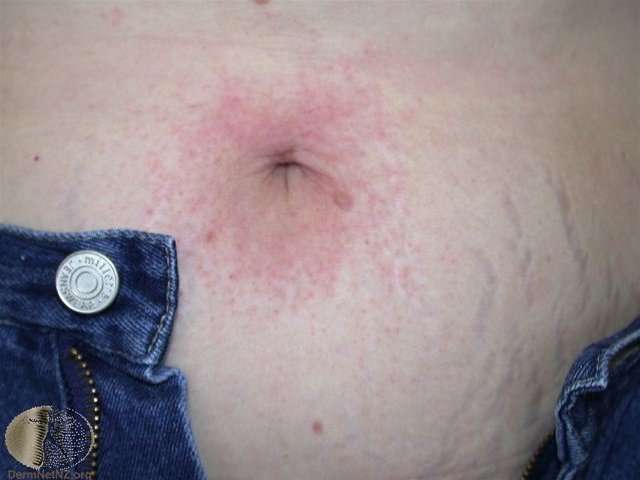 Wyprysk kontaktowy: alergia na nikiel zawarty w guziku spodni
Wyprysk kontaktowy: alergia na nikiel zawarty w guziku spodni - W przypadku ostrych dolegliwości, rumieniowa i obrzęknięta skóra z pęcherzykami lub pęcherzami i nadżerkami, a w przypadku przewlekłych dolegliwości sucha i popękana skóra
Wyprysk łojotokowy
- W etiologii wyprysku łojotokowego odgrywa rolę wiele czynników (poziom hormonów, zakażenia grzybicze, stan układu immunologicznego i czynniki neurogenne).
- Najczęściej u niemowląt, w 3 i 4 dekadzie życia oraz u osób starszych.
- Objawy mogą przybierać różną formę.
- U niemowląt objawiają się jako grube, białe lub żółte, tłuste łuski na skórze owłosionej głowy (tzw. ciemieniucha).
- U młodzieży i dorosłych są to zazwyczaj łuszczące się, tłuste, rumieniowe plamy na skórze owłosionej głowy, w fałdach nosowo–wargowych, w okolicy uszu i brwi, na klatce piersiowej lub w górnej okolicy pleców.
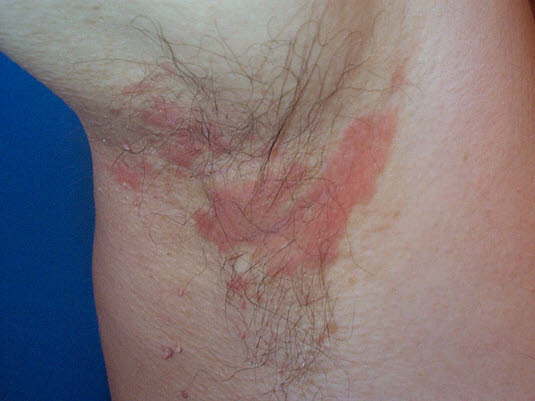 Wyprysk łojotokowy pod pachami
Wyprysk łojotokowy pod pachami - Najczęstsze lokalizacje to skóra głowy, uszy, brwi, twarz (okołonosowo), górna część tułowia, pachy i pachwiny (obszary z wieloma gruczołami łojowymi).
Grzybica skóry gładkiej
-
Grzybica skóry gładkiej występuje we wszystkich grupach wiekowych, a także u dzieci i młodzieży.
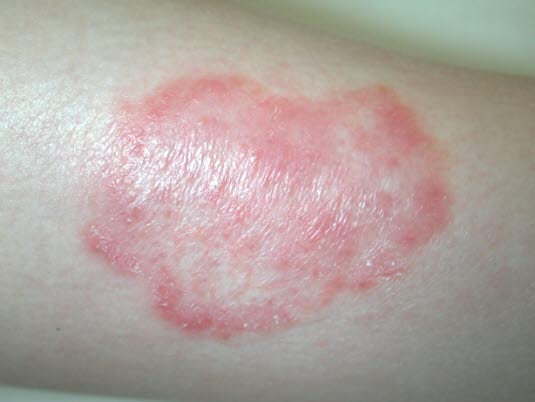 Grzybica skóry gładkiej
Grzybica skóry gładkiej - Szacuje się, że 10–20% światowej populacji jest dotkniętych grzybiczymi zakażeniami skóry.3
- Obserwuje się jedną lub kilka izolowanych, łuszczących się zmian w kształcie płytek lub pierścieni.
- Rumień jest najbardziej wyraźny dookoła, a centralnie zmiana jest zwykle jaśniejsza.
Łupież różowy
-
Przyczyna łupieżu różowego jest nieznana, podejrzewa się związek z zakażeniami wirusowymi.
 Łupież różowy
Łupież różowy - Obserwuje się również łupież różowy wywołany lekami.4
- Blaszkę macierzystą może być trudno rozpoznać, ale pełny obraz kliniczny rozwija się w ciągu kilku dni.
- Plamiste, owalne elementy tworzą się w fałdach zgięciowych skóry.
- Zazwyczaj brak świądu.
- Osutka ustępuje samoistnie w okresie od 1 do 3 miesięcy.5
Łuszczyca
-
Łuszczyca jest przewlekłą, nawracającą, zapalną chorobą skóry o nieznanej etiologii, często występującą w rodzinie.
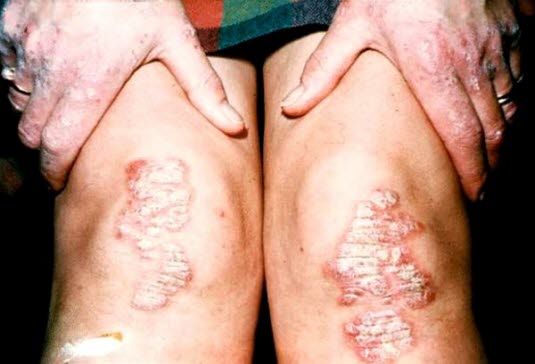 Łuszczyca, kolano
Łuszczyca, kolano - Chorobowość w ciągu całego życia w zachodnich krajach uprzemysłowionych wynosi 1,5–2%.
- Częściej dotyka stron wyprostnych niż stron zgięcia, najczęściej lokalizuje się na skórze głowy, łokciach i kolanach.
- Ostro odgraniczona, rumieniowa płytka pokryta grubymi, białymi lub srebrzystymi, woskowatymi łuskami.
- Paznokcie z objawem naparstka u połowy pacjentów.
- W razie potrzeby potwierdzenie rozpoznania za pomocą biopsji i badania histologicznego.
Zakażenia gronkowcowe
- Gronkowce powszechnie kolonizują skórę oraz błony śluzowe jamy ustnej i gardła u ludzi i zwierząt; jako czynniki zakaźne są patogenami fakultatywnymi. Staphylococcus aureus ma najsilniejszą patogenność.
- Może powodować liszajec zakaźny.
- Przewlekłe, suche zakażenia gronkowcowe o niskiej zjadliwości mogą przypominać grzybicę skóry gładkiej, ale często występuje wydzielina i zajęcie otaczających mieszków włosowych.
- Bakterie Staphylococcus aureus oporne na metycylinę są określane jako MRSA.
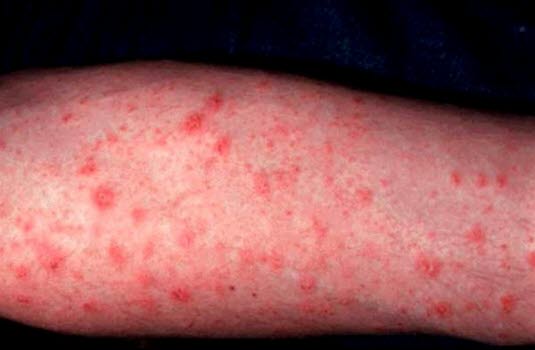
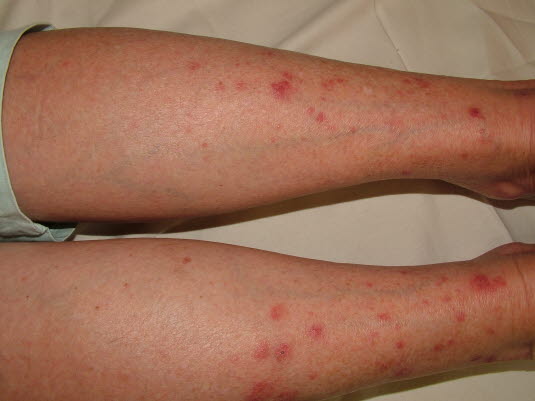
Wyprysk pieniążkowaty
-
Wyprysk pieniążkowaty to zapalna, niezakaźna choroba skóry z okrągłymi lub owalnymi zmianami, której często towarzyszy uciążliwy świąd.6
 Wyprysk pieniążkowaty
Wyprysk pieniążkowaty - Przyczyna jest wieloczynnikowa.
- Występuje zwykle na bardzo suchej skórze.
- Przeważnie mnogie wypryski zlokalizowane w dystalnym obszarze kończyn; najczęstsze u starszych mężczyzn, ale występują również u kobiet, zwłaszcza w grupie wiekowej 20–40 lat.
- Pieniążkowate zapalenie skóry jest często konsekwencją zastoinowego zapalenia skóry.
- Rozróżnienie między wypryskiem pieniążkowatym a grzybicą skóry gładkiej może być trudne, jednak wyprysk pieniążkowaty charakteryzuje się bardziej nasilonym świądem, jest bardziej zaogniony i nie ma jaśniejszego koloru w centrum.
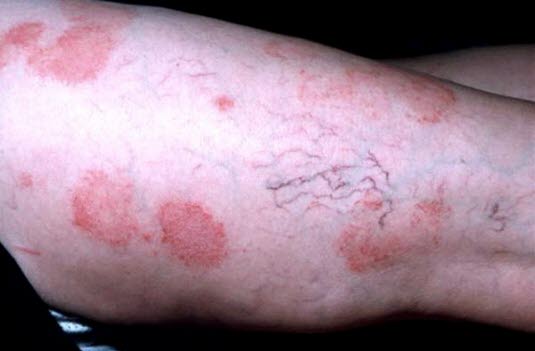
Fotodermatozy
-
Wyprysk może również wystąpić jako reakcja na promieniowanie słoneczne (UV) (fotodermatoza).
 Polimorficzna osutka świetlna
Polimorficzna osutka świetlna - Swędzące czerwone grudkowo–pęcherzykowe lub wypryskowe blaszki zwykle tworzą się na odsłoniętych obszarach skóry.
- Przeważnie spontaniczna regresja w ciągu kilku dni unikania słońca.
Liszaj prosty przewlekły
-
Liszaj prosty przewlekły to silnie swędząca choroba skóry wywołana i podtrzymywana przez przewlekłe drapanie.
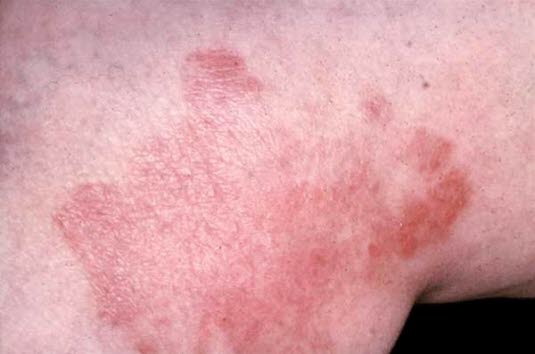 Neurodermit
Neurodermit - Wyraźnie odgraniczone, rumieniowate, często przebarwione obszary/blaszki z pogrubioną, liszajowatą skórą.
Złośliwe zmiany skórne
-
Jeśli zmiany skórne występują od dłuższego czasu, a pacjent jest osobą starszą, zawsze należy brać pod uwagę choroby nowotworowe:
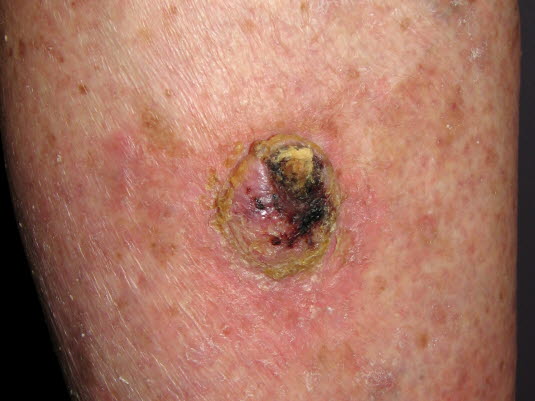 Rak kolczystokomórkowy
Rak kolczystokomórkowy- rogowacenie słoneczne
- niewrzodziejący rak kolczysto– i podstawnokomórkowy
- choroba Bowena.
Ziarniniak obrączkowaty
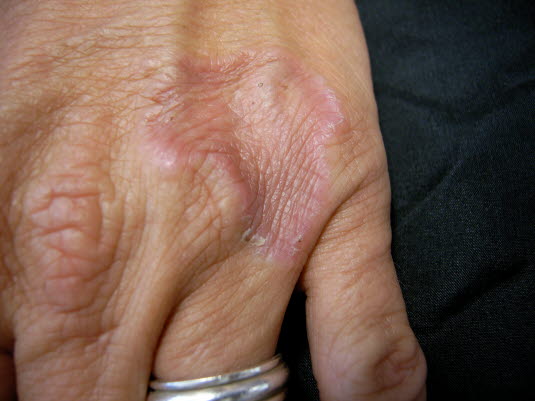
Miejscowy ziarniniak obrączkowaty
- Etiologia ziarniniaka obrączkowatego jest niejasna.
- Charakteryzuje się on ziarniniakową reakcją zapalną.
- Małe, twarde grudki, które są czerwonawe lub mają kolor skóry, tworzą pierścienie.7
- Często na grzbietach dłoni i stóp oraz po stronie wyprostnej stawów. Obserwuje się związek z cukrzycą typu 1, zapaleniem stawów i autoimmunologicznym zapaleniem tarczycy.
Wywiad
- Czas trwania i początek wypryskowych zmian skórnych.
- Objawy towarzyszące, takie jak łuszczenie, świąd, gorączka, pogorszenie stanu ogólnego.
- Poprzedzające ekspozycje: światło, substancje chemiczne, leki, kontakt ze zwierzętami.
- Choroby współistniejące.
- Występowanie w rodzinie.
- Wiek w momencie wystąpienia choroby.
Badanie fizykalne
- Rozprzestrzenianie się, kolor, kształt i lokalizacja wyprysku.
- Objaw Köbnera
- typowy przy łuszczycy i liszaju czerwonym płaskim
- nieswoisty bodziec, np. drapanie, wywołuje z reguły po kilku/kilkunastu dniach typowe dla danej choroby wykwity na dotychczas zdrowej skórze.
- Należy monitorować progresję, w razie potrzeby można wykonać dokumentację fotograficzną.
- Orientacyjne ogólne badanie przedmiotowe w celu wykluczenia współistniejących chorób układowych.
Badania uzupełniające
W razie potrzeby u w poradni dermatologicznej/alergologicznej/reumatologicznej lub w gabinecie lekarza rodzinnego
- W przypadku podejrzenia choroby układowej:
- Diagnostyka alergii, paskowe testy skórne.
- Barwienie zeskrobin skóry, posiew lub metoda PCR do wykrywania grzybów.
- Ewentualnie pobranie bioptatu do badania histologicznego.
Środki i zalecenia
Skierowanie do poradni dermatologicznej/alergologicznej/reumatologicznej
- W przypadku niejasnego rozpoznania.
- W przypadku ciężkiego przebiegu i/lub nieskuteczności stosowanego leczenie.
Lista kontrolna dotycząca skierowania
Wysypka skórna o nieznanym rozpoznaniu
- Cel skierowania
- Diagnostyka? Leczenie? Inne?
- Wywiad lekarski
- Początek i czas trwania? Początek choroby: ostry lub stopniowy? Postęp?
- Dolegliwości? Zajęcie błon śluzowych? Czynniki nasilające lub łagodzące? Inne znane choroby skóry? Inna aktualna choroba? Predyspozycje rodzinne?
- Regularnie przyjmowane leki?
- Konsekwencje?
- Badanie fizykalne
- Umiejscowienie? Rozmiar i cechy charakterystyczne zmian chorobowych?
- Ogólny stan fizyczny?
- Badania uzupełniające
Dodatkowe informacje
- Zobacz również artykuł choroby skóry: rozpoznanie wzrokowe.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje

Grzybica skóry gładkiej

Łupież różowy: plamiste, owalne zmiany skórne

Łuszczyca, kolano

Wyprysk pieniążkowaty

Polimorficzna osutka świetlna: od 2 godzin do 5 dni po ekspozycji na słońce pojawiają się drobne, swędzące, czerwone, grudkowo–pęcherzykowe lub wypryskowe blaszki.

Liszaj prosty przewlekły

Rak kolczystokomórkowy

Ziarniniak obrączkowaty

Atopowe zapalenie skóry

Kontaktowe zapalenie skóry (reakcja na nikiel w guziku)

Łojotokowe zapalenie skóry
Źródła
- Stefania Jabłońska, Sławomir Majewski: Choroby skóry i choroby przenoszone drogą płciową, Warszawa: PZWL, 2013, ISBN: 9788320047073
Piśmiennictwo
- Ely J.W., Rosenfeld S., Seabury Stone M. Diagnosis and management of tinea infections, Am Fam Physician. 10.2014,, pubmed.ncbi.nlm.nih.gov
- Hebert A.A., Quoc-Bao N. Eczema, BMJ Best Practice, aktualizacja: 08.2019, bestpractice.bmj.com
- El-Gohary M., Van Zuuren E., et al. Topical antifungal treatments for tinea cruris and tinea corporis, Cochrane Systematic Review - Intervention Version published 4, 08.2014, www.cochranelibrary.com
- Schwartz R.A. Pityriasis rosea, Medscape, 02.2021, emedicine.medscape.com
- Browning J.C. An update on pityriasis rosea and other similar childhood exanthems, Curr Opin Pediatr., 08.2009, 21(4): 481-5, www.ncbi.nlm.nih.gov
- Miller J.L., James W.D. Nummular dermatitis, Medscape, aktualizacja: 10.2020, emedicine.medscape.com
- Cyr P. Diagnosis and management of granuloma annulare, Am Fam Physician 15.11.2006, 74(10): 1729-34, pmid:17137003, www.ncbi.nlm.nih.gov
Opracowanie
- Katarzyna Nessler (recenzent)
- Adam Windak (redaktor)
- Monika Lenz (recenzent/redaktor)
