Streszczenie
- Definicja: Celiakia to uwarunkowane genetycznie przewlekłe autoimmunologiczne zapalenie jelit, objawiające się po spożyciu pokarmów zawierających gluten. Celiakia powoduje uszkodzenie kosmków jelitowych, które znajdują się w błonie śluzowej jelita cienkiego.
- Epidemiologia: Celiakia występuje u około 1% populacji europejskiej, ale liczba pacjentów z nierozpoznaną chorobą jest prawdopodobnie większa. Celiakia może po raz pierwszy pojawić się w okresie niemowlęcym i dziecięcym, ale może być zdiagnozowana w każdym wieku.
- Objawy: Większość (5 na 6) osób z celiakią choruje bezobjawowo, ale mogą wystąpić objawy ze strony przewodu pokarmowego oraz objawy wynikające z zaburzeń wchłaniania (np. opóźnienie wzrostu i niedokrwistość).
- Badanie fizykalne: Zwykle brak jest nieprawidłowości klinicznych. Można zauważyć objawy zaburzeń wchłaniania, zaburzeń trawienia (takie jak opóźnienie wzrostu) lub opryszczkowate zapalenie skóry (dermatitis herpatiformis, choroba Duhringa – skórna manifestacja celiakii).
- Diagnostyka: Testy serologiczne na obecność przeciwciał przeciwko transglutaminazie. Do rozpoznania zwykle konieczna jest biopsja jelita cienkiego.
- Leczenie: Dieta bezglutenowa przez całe życie.
Informacje ogólne
Definicja
- Celiakia
- Choroba o podłożu genetycznym (genotyp HLA–DQ2 i/lub HLA–DQ8), w której dochodzi do aktywacji procesów autoimmunizacyjnych po spożyciu glutenu.
- Celiakia może mieć różne manifestacje kliniczne, objawy mogą wystąpić w każdym wieku lub może pozostać bezobjawowa.
- W przeszłości określana jako „choroba trzewna”.
Objawy kliniczne
- Klasyczna celiakia (10–20% wszystkich przypadków)
- obecność przeciwciał (przeciwciała endomyzjalne – EMA, przeciwciała przeciwko transglutaminazie tkankowej – anty–tTG) i HLA–DQ2/DQ8
- zanik kosmków w badaniu histologicznym
- obecne objawy kliniczne:
- począwszy od wczesnego dzieciństwa (1.–3. rok życia) po wprowadzeniu pokarmów zawierających gluten
- obfite biegunki o nieprzyjemnym zapachu, stolce tłuszczowe, wzdęcie
- objawy zaburzeń wchłaniania: utrata masy ciała, niedożywienie, niedostateczny wzrost i przyrost masy ciała.
- Celiakia nietypowa
- obecność przeciwciał EMA i anty–tTG i HLA–DQ2/DQ8
- zanik kosmków w badaniu histologicznym
- objawy kliniczne słabiej nasilone:
- nieswoiste objawy żołądkowo–jelitowe lub objawy pozajelitowe (np. anemia, osteoporoza).
- Celiakia niema (utajona)
- obecność przeciwciał EMA i anty–tTG i HLA–DQ2/DQ8
- zanik kosmków w badaniu histologicznym
- przebieg bezobjawowy.
- Celiakia potencjalna
- obecność przeciwciał EMA i anty–tTG i HLA–DQ2/DQ8
- błona śluzowa jelita prawidłowa, ale możliwa progresja do celiakii
- możliwe przejściowe zwiększenie poziomu przeciwciał.
- Celiakia oporna (mniej niż 1% pacjentów z celiakią) 1
- obecność przeciwciał EMA i anty–tTG i HLA–DQ2/DQ8
- zanik kosmków w badaniu histologicznym
- utrzymujące się objawy pomimo stosowania diety bezglutenowej przez 12 miesięcy
- zazwyczaj dotyczy pacjentów dorosłych.
Epidemiologia
- Według danych AOECS (Association of European Coeliac Societies) częstość występowania celiakii w populacji ogólnej wynosi około 1,3%.2
- Pierwsze objawy mogą wystąpić w każdym wieku, ale najczęściej we wczesnym dzieciństwie i między 30. a 50. rokiem życia.
- Nieco częściej dotyczy kobiet.3
- 20% pacjentów choruje bezobjawowo.3
- Zaledwie 25% chorych ma postawioną diagnozę.
- U osób, których krewny pierwszego stopnia choruje na celiakię, ryzyko wystąpienia choroby wynosi 7%.3
Etiologia i patogeneza
Zaburzenie autoimmunologiczne
- Choroba jest spowodowana reakcją autoimmunologiczną.
- Kiedy jelito cienkie jest narażone na działanie składników antygenowych zawartych w pszenicy, jęczmieniu i życie (gluten i gliadyna), powstają przeciwciała przeciwko glutenowi i jego składnikom.
- Organizm wytwarza przeciwciała przeciwko transglutaminazie tkankowej.
- Gluten to białko magazynujące, które składa się z różnych białek. Białka te są ważne w kontekście właściwości mąki i wypieków.
- Odpowiedź immunologiczna prowadzi do spłaszczenia powierzchni błony śluzowej jelita cienkiego z towarzyszącą atrofią kosmków jelitowych, hiperplazją krypt oraz naciekami limfocytarnymi nabłonka i blaszki właściwej (lamina propia).3
- Kiedy jelito cienkie jest narażone na działanie składników antygenowych zawartych w pszenicy, jęczmieniu i życie (gluten i gliadyna), powstają przeciwciała przeciwko glutenowi i jego składnikom.
Czynniki genetyczne
- Antygeny układu HLA związane z chorobą to HLA–DQ2 i HLA–DQ8
- U 30–40% populacji występuje ekspresja HLA–DQ2 i/lub HLA–DQ8, ale tylko u 2–3% z tych osób występuje celiakia.
- Antygeny HLA zwiększające ryzyko choroby są niezbędne, by wystąpiła celiakia, ale same w sobie nie wystarczą do rozwoju tej choroby.
- Brak tych alleli w dużej mierze wyklucza celiakię.
- Największe ryzyko występuje u osób z homozygotą DQ2 (celiakia występuje u co 3 takiej osoby).
- U 98–99% pacjentów stwierdza się obecność HLA–DQ2 z HLA–DQ8 lub bez HLA–DQ8, bądź obecność wyłącznie HLA–DQ8.
- U 30–40% populacji występuje ekspresja HLA–DQ2 i/lub HLA–DQ8, ale tylko u 2–3% z tych osób występuje celiakia.
Inne przyczyny
- Nie są znane żadne inne czynniki prowadzące do utraty tolerancji immunologicznej na gluten.
- Aktualnie rozważa się następujące czynniki:
- czas pierwszej ekspozycji na gluten
- większą ilość glutenu spożywaną w pierwszych 5 latach życia
- zakażenia przewodu pokarmowego prowadzące do zjawiska mimikry antygenowej glutenu lub bezpośrednio do uszkodzeń bariery nabłonkowej w jelitach
- zmiany w mikrobiomie jelitowym.
Konsekwencje kliniczne
- Zaburzenia wchłaniania
- z powodu zmniejszonej powierzchni jelita.
- Zaburzenia trawienia
- z powodu zmniejszonej aktywności enzymów wydzielanych przez komórki nabłonka jelit.
Czynniki predysponujące
- Czynniki genetyczne (zobacz wyżej).
- Zaburzenia i choroby współistniejące, które występują częściej w celiakii lub są związane ze zwiększonym ryzykiem wystąpienia celiakii i w przypadku których w razie potrzeby należy rozpocząć diagnostykę pod kątem celiakii:
- Rozpoznanie celiakii u krewnych pierwszego (a także drugiego) stopnia.
- Zespoły genetyczne:
- zespół Downa/zespół Turnera/zespół Williamsa
- niedobór IgA.
- Zaburzenia autoimmunologiczne:
- cukrzyca typu 1
- autoimmunologiczne zaburzenia wątroby
- Zapalenie tarczycy Hashimoto, choroba Gravesa–Basedowa.
- Choroba Addisona.
- Kolagenozy:
- Choroby skóry:
- Choroby gastroenterologiczne:
- mikroskopowe zapalenie jelita grubego
- zespół jelita drażliwego (IBS)
- przewlekłe zapalenie trzustki
- nietolerancja laktozy.
- Zaburzenia neurologiczne/psychiatryczne:
- Zaburzenia pulmonologiczne:
- astma oskrzelowa
- idiopatyczna hemosyderoza płuc.
ICD–10
- K90 Zaburzenia wchłaniania jelitowego.
- K90.0 Choroba trzewna [celiakia].
Diagnostyka
Kryteria diagnostyczne
- Żaden obraz kliniczny (np. otyłość, zaparcia, itp.) sam w sobie nie wyklucza celiakii.
- Celiakię należy rozważać, biorąc pod uwagę szerokie spektrum objawów, chorób i wyników badań.
- Potwierdzone rozpoznanie celiakii jest możliwe, gdy:
- obecne są przeciwciała swoiste dla celiakii oraz
- badanie histopatologiczne biopsji dwunastnicy potwierdza hiperplazję krypt, częściowy lub całkowity zanik kosmków jelitowych lub
- wszystkie kryteria rozpoznania celiakii są spełnione bez wykonywania biopsji
- wartość anty–tTG w klasie IgA
- u dzieci ≥10 x GGN (górnej granicy normy)
- u dorosłych – dodatkowo obecne są przeciwciała EMA w klasie IgA.
- wartość anty–tTG w klasie IgA
- Warunkiem wiarygodności serologicznej i histopatologicznej diagnostyki celiakii jest regularne spożywanie wystarczającej ilości glutenu
- spożycie glutenu w diecie pacjenta należy ustalić i udokumentować przed rozpoczęciem diagnostyki (testy serologiczne, endoskopia) w kierunku celiakii
- jeśli już rozpoczęto dietę bezglutenową lub o obniżonej zawartości glutenu, wiarygodną diagnozę można postawić dopiero po ekspozycji na gluten.
- Celiakię należy rozważyć również w przypadku nieswoistych objawów, takich jak zmęczenie, obniżenie wydolności, utrata apetytu, ale także zaburzenia zachowania czy depresja w wieku dorosłym.
Diagnostyka różnicowa
- Zespół jelita drażliwego (irritable bowel syndrome – IBS)
- Częstość występowania celiakii jest 4 razy wyższa u dzieci spełniających kryteria IBS niż u dzieci z bólami brzucha, ale bez IBS.4
- U pacjentów z IBS warto przeprowadzić badania przesiewowe w kierunku celiakii.
- Wrzodziejące zapalenie jelita grubego.
- Choroba Leśniowskiego–Crohna.
- Mikroskopowe zapalenie jelita grubego.
- Lamblioza (Giardia lamblia).
- Sprue tropikalna.
- Przewlekłe zapalenie trzustki.
- Alergia i nietolerancja pokarmowa.
- Alergia na białko mleka krowiego.
- Nietolerancja laktozy.
- Zaburzenia wchłaniania fruktozy.
- Zespół rozrostu bakteryjnego jelita cienkiego (SIBO).
- Enteropatia polekowa (np. w wyniku długotrwałego stosowania olmesartanu, NLPZ).
- Nieceliakalna nadwrażliwość na gluten
- Nadwrażliwość na pszenicę bez jednoczesnej celiakii (non–coeliac gluten sensitivity – NCGS) jest odrębnym schorzeniem.
Wywiad lekarski
- Objawy kliniczne i ich nasilenie mogą być bardzo zróżnicowane
- Należy zapytać o rozpoczętą już dietę bezglutenową lub dietę o obniżonej zawartości glutenu.
- Tak zwane klasyczne objawy, np. dolegliwości w jamie brzusznej, takie jak dyspepsja, wzdęcie czy zaburzenia rytmu wypróżnień, występują głównie we wczesnym dzieciństwie i zasadniczo tylko u mniejszości pacjentów.
- Objawy celiakii różnią się znacznie w zależności od jej postaci.
- Klasyczna celiakia – objawy zaburzeń wchłaniania:
- najczęściej we wczesnym dzieciństwie – przewlekła biegunka, obfite, czasem tłuste stolce o nieprzyjemnym zapachu, obrzęki z niedoboru białka, a przede wszystkim niedostateczny wzrost i przyrost masy ciała
- pełny obraz kliniczny u małego dziecka obejmuje rozdęty brzuch, obfitą biegunkę dyspeptyczną o nieprzyjemnym zapachu, opóźnienie wzrostu, hipotrofię mięśniową, anoreksję i zaburzenia zachowania.
- Celiakia objawowa – nieswoiste objawy żołądkowo–jelitowe lub pozajelitowe:
- nieswoiste dolegliwości ze strony przewodu pokarmowego, takie jak przewlekłe zaparcia, wzdęcia, rozdęcie brzucha i bóle w jamie brzusznej, dyspepsja lub zmiany rytmu wypróżnień
- ewentualnie także bezsenność, zmęczenie, obniżenie wydolności, depresja.
- Celiakia utajona (niema) – bez objawów klinicznych, ale z wynikami testów laboratoryjnych sugerującymi chorobę lub z poprawą kliniczną pod wpływem diety (np. poprawa wydolności).
- Celiakia potencjalna – brak swoistych objawów przedmiotowych i podmiotowych lub przebieg skąpoobjawowy.
- Celiakia oporna na leczenie (tylko dorośli) – objawy zaburzeń wchłaniania i zanik kosmków jelitowych mimo stosowania diety bezglutenowej przez 12 miesięcy.
- Klasyczna celiakia – objawy zaburzeń wchłaniania:
- Objawy celiakii poza przewodem pokarmowym, zobacz czynniki predysponujące.
Badanie fizykalne
- Objawy kliniczne występują rzadko.
- Wzrost, masa ciała
- niskie BMI, możliwe obrzęki
- u dzieci krzywa wzrostu może wskazywać na niedostateczny wzrost i przyrost masy ciała, mogą też występować objawy niedożywienia, takie jak znaczna utrata masy ciała i wzdęcia (75%).
- Zarówno u dzieci, jak i u dorosłych mogą wystąpić różne zmiany w obrębie skóry i błony śluzowej
Badania uzupełniające
- Aby diagnostyka przebiegła prawidłowo, kluczowe jest przeprowadzenie badań, gdy dieta pacjenta zawiera gluten, ponieważ wszystkie wyniki normalizują się przy diecie bezglutenowej.
- Przy podejrzeniu celiakii w diagnostyce oznacza się przeciwciała przeciwko transglutaminazie tkankowej anty–tTG (tTG–tissue transglutaminase)
- Oznaczenie IgA całkowitego w surowicy w celu wykluczenia niedoboru IgA.
- Nie należy stosować szybkich testów ani testów na obecność przeciwciał w ślinie lub stolcu.
- Dalsze badania wykonuje się w ramach diagnostyki różnicowej lub wykrycia powikłań wynikających z celiakii
- Morfologia krwi, ferrytyna, kwas foliowy, witamina B12, witamina D (25–OH–cholekalcyferol) – niedostępna w POZ, wapń, PTH (niedostępny w POZ), glukoza na czczo, TSH, ALT, AST, GGTP.
- W razie potrzeby dalsza diagnostyka w przypadku chorób współistniejących.
Badania serologiczne
W 2020 roku Europejskie Towarzystwo Gastroenterologii, Hepatologii i Żywienia Dzieci (The European Society for Paediatric Gastroenterology Hepatology and Nutrition – ESPHGAN) wydało nowe rekomendacje dotyczące diagnozowania celiakii u pacjentów pediatrycznych.5 Według najnowszych wytycznych przy spełnieniu konkretnych warunków możliwe jest pominięcie biopsji w diagnostyce celiakii. W Polsce badanie poziomu przeciwciał anty–tTG nie jest refundowane w POZ.
- Pierwszym krokiem w diagnostyce celiakii u osób z objawami jelitowymi lub pozajelitowymi/objawami klinicznymi lub ryzykiem genetycznym (zobacz czynniki predysponujące) są testy serologiczne podczas stosowania diety zawierającej gluten.
- Należy się spodziewać fałszywie ujemnych wyników testu, gdy:
- występują wrodzone lub nabyte niedobory odporności
- występuje utrata białka przez jelita, nerki lub skórę z hipoproteinemią oraz
- zastosowano dietę o obniżonej zawartości glutenu lub bezglutenową.
- Najwyższą swoistość w diagnostyce serologicznej celiakii wykazują przeciwciała przeciwko transglutaminazie tkankowej 2 (anty–tTG IgA, TG–2 lub TGA) oraz endomysium (endomysial antibodies – EMA) w klasie IgA (przeciwciała swoiste dla celiakii).
- Oznaczanie przeciwciał swoistych dla celiakii umożliwia przeprowadzenie badań przesiewowych w kierunku celiakii u pacjentów objawowych i bezobjawowych („badania przesiewowe” oznaczają tutaj badania przy wyżej wymienionych objawach i wynikach bez potwierdzenia rozpoznania na podstawie biopsji).
Postępowanie z wynikami
- Niezależnie od tego, czy celiakię rozpoznano z uwzględnieniem badania histopatologicznego czy bez, wszystkie wyniki potwierdzające rozpoznanie (testy serologiczne i histopatologia) wraz z datą badania należy zestawić w odpowiednim dokumencie i przekazać pacjentowi (np. w oświadczeniu o rozpoznaniu celiakii lub karcie informacyjnej leczenia).
Badanie genetyczne w kierunku genów HLA będących czynnikami ryzyka rozwoju choroby
- Oznaczenie genotypów HLA i fenotypów pochodnych nie jest konieczne do potwierdzenia rozpoznania celiakii i nie powinno być wykonywane w tym celu.
- W szczególnych sytuacjach ich oznaczenie może być wykorzystane do wykluczenia celiakii ze względu na wysoką ujemną wartość predykcyjną:
- u rodzeństwa i dzieci osób chorych na celiakię lub dzieci ze zwiększonym ryzykiem genetycznym (zespół Downa, zespół Turnera, zespół Williamsa)
- u pacjentów ze zmianami śluzówkowymi sugerującymi celiakię (typ 1–3 w skali Marsha), u których nie występują przeciwciała swoiste dla celiakii przy stosowaniu diety zawierającej gluten
- u pacjentów, którzy z powodu dolegliwości rozpoczęli dietę bezglutenową kilka miesięcy temu bez ostatecznego rozpoznania celiakii (testy serologiczne, histopatologia).
- Aby z całą pewnością wykluczyć celiakię, należy stosować metody wykrywające genotypy kodujące fenotypy DQ2.5, DQ8 i DQ2.2 zwiększające ryzyko choroby.
Dalsze postępowanie
- U pacjentów z celiakią bez niedoboru IgA w celu monitorowania choroby należy oznaczać jedynie anty–tTG IgA.
- U pacjentów z niedoborem IgA należy zastosować oznaczenia przeciwciał w klasie IgG (EMA, anty–tTG, dGP).
- Pierwszą kontrolę serologiczną należy przeprowadzić po 6 miesiącach od rozpoczęcia diety, a następnie powtarzać co 6 miesięcy, aż do uzyskania wyniku poniżej wartości granicznej.
- Kontrolne badanie serologiczne należy przeprowadzić raz w roku, a w przypadku stabilnego przebiegu w wieku dorosłym co 2 lata.
- W przypadku nawrotu objawów sugerujących celiakię należy również przeprowadzić kontrolne badanie serologiczne niezależnie od innej diagnostyki (np. biopsji dwunastnicy).
Rozpoznanie bez biopsji5
- Zgodnie z Rekomendacjami ESPHGAN u dzieci i młodzieży poniżej 18. roku życia, u których stężenie anty–tTG IgA jest co najmniej równe 10–krotności wartości granicznej, należy zaproponować opcję diagnostyki celiakii bez biopsji po uprzednim uzyskaniu świadomej zgody.
- Gastroenterolodzy dziecięcy powinni udzielić wyjaśnień na temat wad i zalet diagnostyki bez biopsji.
- Jeżeli po przeprowadzeniu rozmowy rodzice/pacjenci zdecydują się na diagnostykę bez biopsji, należy oznaczyć EMA–IgA i uzyskać wynik dodatni w drugiej próbce krwi w celu potwierdzenia rozpoznania.
- Do postawienia diagnozy bez biopsji nie trzeba już wykonywać testów genetycznych (HLA-DQ2/DQ8),
- We wszystkich innych przypadkach należy pobrać biopsję z dwunastnicy w celu potwierdzenia rozpoznania.
- U dorosłych <45 roku życia, u których poziom anty–tTG IgA przekracza 10–krotność wartości granicznej należy zaproponować rozpoznanie celiakii bez biopsji, jeśli w drugiej próbce krwi zostaną wykryte EMA IgA6.
Endoskopia i biopsja
- O ile nie ma przeciwwskazań, w celu pierwotnego rozpoznania celiakii u dorosłych >45 roku życia należy wykonać gastroskopię z uzyskaniem materiału do badania histopatologicznego (ryzyko innych patologii, np. chłoniaka lub nowotworów układu pokarmowego).
- .W celu pierwotnego rozpoznania celiakii u dzieci i młodzieży należy wykonać gastroskopię, aby uzyskać wynik badania histopatologicznego, o ile nie są spełnione wyżej wymienione kryteria rozpoznania bez biopsji.
- Ponowne pobranie bioptatu z jelita cienkiego i jego ocenę histologiczną należy wykonać w celu dalszej diagnostyki celiakii tylko wtedy, gdy w ciągu 12 miesięcy nie zaobserwowano odpowiedzi klinicznej mimo poprawy wyników badań serologicznych i kontroli dietetycznej, lub wcześniej w przypadku pogorszenia stanu zdrowia, bądź w przypadku nawrotu objawów celiakii po początkowej odpowiedzi.
Częstość oznaczania przeciwciał anty–tTG IgA w różnych wskazaniach
- Ryzyko genetyczne bez objawów klinicznych (znane ryzyko lub znany genotyp HLA DQ2 i/lub DQ8, np. celiakia u krewnych pierwszego stopnia, trisomia 21)
- wielokrotne testy serologiczne u:
- dzieci w wieku >1. do <7. roku życia: 1 raz w roku
- dzieci w wieku >7. do <18. roku życia: 1 raz co 2–3 lata
- jednorazowy test serologiczny u:
- dorosłych (co najmniej)
- kobiet przed planowaną ciążą.
- wielokrotne testy serologiczne u:
Wskazania do skierowania do specjalisty
- Skierowanie na gastroskopię w celu wykonania biopsji (wyjątki patrz wyżej).
- Pacjenci powinni skonsultować się z dietetykiem.
- Do specjalistów należy skierować pacjentów z rozpoznaniem celiakii, u których występują objawy mimo stosowania diety bezglutenowej.
- Dzieci z celiakią powinny być leczone przez gastroenterologów dziecięcych.
Leczenie
Cele leczenia
- Poprawa zmian patologicznych i dysfunkcji błony śluzowej jelit.
- Złagodzenie dyskomfortu trawiennego.
- Zapobieganie powikłaniom takim jak osteoporoza, chłoniaki, itp.
Ogólne informacje o leczeniu
- Jedynym uznanym sposobem terapii celiakii jest stosowanie przez całe życie diety bezglutenowej.3
- Diety bezglutenowej nie należy rozpoczynać do czasu postawienia ostatecznej diagnozy, najlepiej potwierdzonej histologicznie.
- Dieta bezglutenowa może powodować niższe spożycie błonnika, niedobory witamin i mikroelementów oraz wyższe spożycie kalorii, węglowodanów i tłuszczów nasyconych.3
Dieta bezglutenowa
- Pacjenci objawowi z potwierdzoną celiakią powinni stosować dietę bezglutenową niezależnie od wieku i ewentualnych chorób współistniejących.
- Dzieci i młodzież z potwierdzoną celiakią bezobjawową powinny stosować dietę bezglutenową niezależnie od ewentualnych chorób współistniejących.
- Dorośli pacjenci bezobjawowi z potwierdzoną celiakią powinni przejść na dietę bezglutenową niezależnie od ewentualnych chorób współistniejących (np. cukrzycy typu 1, chorób tarczycy). Pacjentom należy wyjaśnić zalety i wady diety bezglutenowej.
- W przypadku potwierdzenia rozpoznania celiakii należy ściśle przestrzegać diety bezglutenowej przez całe życie. Celem jest spożywanie <10 mg glutenu na dobę.
- Podejrzenie celiakii nie jest wskazaniem do diety bezglutenowej.
Unikanie kontaminacji
- Podczas stosowania diety bezglutenowej w życiu codziennym należy unikać możliwych zanieczyszczeń żywności glutenem lub je ograniczać.
- Należy zalecać wyłącznie bezglutenowe zboża, zboża rzekome, rośliny strączkowe i produkty z nich wykonane z symbolem przekreślonego kłosa, napisem „produkt bezglutenowy” lub podobnym, gdyż w przypadku innych produktów występuje wyższe ryzyko przypadkowego zanieczyszczenia glutenem.
Leczenie żywieniowe
- Niezwłocznie po potwierdzeniu rozpoznania celiakii pacjenci powinni być objęci indywidualną terapią żywieniową prowadzoną przez dietetyka. Zalecenia żywieniowe należy regularnie powtarzać.
- Terapia żywieniowa powinna uwzględniać możliwe zagrożenia związane z dietą bezglutenową, zwłaszcza w zakresie przyjmowania składników odżywczych.
Dieta o obniżonej zawartości laktozy
- Dieta o obniżonej zawartości laktozy/niskiej zawartości laktozy powinna być zalecana tylko wtedy, gdy objawy występują po spożyciu pokarmów zawierających laktozę. Enteropatia związana z wtórną nietolerancją laktozy zwykle ustępuje.
Objawy niedoboru
- W przypadkach niedożywienia lub klinicznie istotnych niedoborów mikroelementów należy wdrożyć odpowiednie dla danego wieku uzupełnienie składników odżywczych, witamin i minerałów lub suplementację witamin i minerałów.
Samopomoc
- Po ustaleniu rozpoznania, pacjenci powinni nawiązać kontakt z grupą samopomocy, ponieważ regularne spotkania w grupie sprzyjają wymianie doświadczeń i wymiernie przyczyniają się do przestrzegania zasad i poprawy jakości życia.
Zalecenia dla pacjentów
- Dieta wykluczająca
- W przypadku podejrzenia celiakii nie należy rozpoczynać diety bezglutenowej przed wykonaniem badania gastroenterologicznego.
- Dieta bezglutenowa
- Zobacz również nietolerancja glutenu i pszenicy.
- Niedozwolone jest spożywanie następujących zbóż zawierających gluten oraz produktów z nich wytworzonych:
- pszenica (pszenica twarda i miękka)
- żyto
- jęczmień
- orkisz
- zielony orkisz
- pszenżyto (krzyżówka pszenicy durum i żyta)
- tritordeum (krzyżówka pszenicy durum i dzikiego jęczmienia)
- pszenica płaskurka
- prastare zboża
- pszenica samopsza lub jej krzyżówki i odmiany hybrydowe
- owies komercyjny
- Owies i produkty owsiane oznaczone jako bezglutenowe można spożywać w ramach diety bezglutenowej, jeśli po spożyciu nie występują objawy.
- Osoby chore na celiakię nie powinny spożywać dostępnych na rynku produktów owsianych, które nie są oznaczone jako bezglutenowe.
- Dozwolone są następujące nieskażone zboża bezglutenowe:
- proso/miłka abisyńska
- kukurydza
- ryż/dziki ryż
- owies (patrz wyżej).
- Dopuszczalne są następujące nieskażone zboża/mąki/pseudozboża bezglutenowe:
- amarantus (kiwicha)
- gryka
- nasiona chia
- cibora jadalna
- konopie
- rośliny strączkowe
- mąka ziemniaczana/skrobia ziemniaczana
- kasztany jadalne
- ciecierzyca
- plantan
- mąka kokosowa
- siemię lniane
- łubin
- maniok
- mąki z orzechów
- quinoa
- soja
- tapioka
- mąka z pestek winogron.
- Główne zagrożenia związane ze spożywaniem bezglutenowych zbóż/zbóż rzekomych i innej żywności to zanieczyszczenia, które mogą wystąpić w procesie zbioru, produkcji, przetwarzania, pakowania lub przechowywania.
- Produkty, które mogą zawierać gluten:
- buliony, gotowe sosy/zupy, mięso/warzywa w puszkach, przekąski (typu hamburgery), sosy mięsne, kiełbasy
- lody, jogurty owocowe, mleko skondensowane, czekoladki
- kawa i herbata instant, napoje typu czekolada do picia, kakao
- ketchupy, sosy sałatkowe, musztardy, pasty do smarowania, sosy i przeciery pomidorowe.
- Utrzymanie diety bezglutenowej jest trudne. Mogą wystąpić błędy w diecie.3
Farmakoterapia/suplementacja żywieniowa
- W przypadku niedożywienia lub klinicznie istotnych niedoborów mikroelementów należy wprowadzić odpowiednie metody przyjmowania składników odżywczych lub uzupełnianie witamin lub pierwiastków śladowych
- przy niedokrwistości z niedoboru żelaza: uzupełnienie żelaza
- przy obniżonej gęstości kości lub podwyższonym stężeniu parathormonu: witamina D i wapń
- może również wystąpić niedobór kwasu foliowego, witaminy A, B12 i/lub B6, miedzi, cynku i/lub karnityny
- schemat uzupełniania diety zależy od niedoboru wykrytego we krwi. Uzupełnianie wszystkich składników odżywczych jest bezcelowe
- można przyjmować tylko preparaty bezglutenowe.
- Uzupełnianie enzymów trzustkowych może być uzasadnione w początkowej fazie, a u poszczególnych pacjentów z utrzymującą się niewydolnością trzustki może być wskazane na stałe.
Inne opcje terapii
- Alternatywne metody leczenia zamiast diety bezglutenowej można stosować tylko w ramach badań klinicznych.
Zapobieganie
- Nie należy zalecać żadnych leków w ramach pierwotnej profilaktyki celiakii.
- U krewnych pierwszego stopnia należy wcześnie wykonywać badania.3
- Okres niemowlęcy
- Zgodnie z zaleceniami żywieniowymi gluten można wprowadzać do diety niemowląt od 5. miesiąca życia.
- Wiarygodne badania kliniczne nie potwierdzają, aby karmienie piersią lub czas wprowadzenia glutenu miały jakikolwiek wpływ na ryzyko wystąpienia celiakii u dzieci z dodatnim wywiadem rodzinnym.
- U osób z celiakią obowiązują ogólne zalecenia dotyczące szczepień.
- Należy również wykonać szczepienie przeciwko pneumokokom.
Przebieg, powikłania i rokowanie
Przebieg
- U większości chorych następuje szybka odpowiedź na dietę bezglutenową, która może zapobiec większości powikłań.
- Jeśli mimo przestrzegania diety bezglutenowej nie zaobserwowano odpowiedzi klinicznej należy wykonać ponowną biopsję jelita cienkiego.
Powikłania
- Jeśli biegunka utrzymuje się dłużej niż 4 tygodnie i występuje utrata masy ciała, ewentualnie ze wzrostem temperatury oraz „objawami B” z pogorszeniem wydolności, zmęczeniem i nocnymi potami mimo prawidłowej diety, należy rozważyć powikłane postaci celiakii lub bezpośrednie powikłania celiakii:
- oporna celiakia
- chłoniak z komórek T związany z enteropatią (enteropathy–associated T–cell lymphoma – EATL)
- wrzodziejące zapalenie jelita czczego
- gruczolakorak jelita cienkiego.
- Celiakia oporna na leczenie
- Po kilku tygodniach konsekwentnego stosowania diety bez poprawy klinicznej należy przeprowadzić dalszą diagnostykę w kierunku podejrzewanego rozpoznania.
- Występuje rzadko, w 1–2% przypadków celiakii, ale u 10–18% przypadków pacjentów opornych na leczenie.
- Typ I często odpowiada na budezonid lub immunosupresję ogólnoustrojową.
- Typ II może przejść w chłoniaka z komórek T, wrzodziejące zapalenie jelita czczego lub celiakię kolagenową.
- Budezonid jest tu znacznie mniej skuteczny, często wymagane jest zastosowanie cytostatyków, a w razie potrzeby autologiczny przeszczep komórek macierzystych. Przeżycie 5–letnie wynosi poniżej 60%.
- Kryza celiakalna
- Występuje bardzo rzadko.
- Ostra choroba zagrażająca życiu, wymagająca intensywnego leczenia.
- Obfita biegunka, niedobór białka, zaburzenia równowagi elektrolitowej, niedociśnienie.
- Dotyczy głównie dzieci, rzadziej także dorosłych.
- Ryzyko wystąpienia nowotworów
- Wydaje się, że początkowo zwiększone ryzyko wystąpienia nowotworów po rozpoznaniu wraca do podstawowego poziomu ryzyka w zdrowej populacji po zastosowaniu diety bezglutenowej.
- Ryzyko wystąpienia chłoniaka nieziarniczego (chłoniaka nie–Hodgkina, NHL) i chłoniaka z limfocytów T związanego z enteropatią (enteropathy–associated T–cell lymphoma – EATL) jest niższe podczas stosowania diety bezglutenowej, ale pozostaje podwyższone.
- Chłoniak z komórek T związany z enteropatią (enteropathy–associated T–cell lymphoma – EATL):
- Jest wysoce złośliwy.
- Możliwe opcje leczenia: budezonid, terapia żywieniowa, resekcja guza, chemioterapia, autologiczny przeszczep komórek macierzystych.
- Zapalenie jelita cienkiego
- rzadko, z niekorzystnym rokowaniem i ograniczeniem długości życia
- możliwe opcje leczenia: budezonid, terapia żywieniowa, kladrybina, chemioterapia, autologiczny przeszczep komórek macierzystych.
- Obniżenie płodności.
- Opóźnienie wzrostu.
- Zaburzenia autoimmunologiczne
- Często występują jako choroby współistniejące w celiakii i często są zdiagnozowane przed rozpoznaniem celiakii
- Osteoporoza
- U wielu pacjentów z nieleczoną celiakią występują zaburzenia gospodarki wapniowej.
- Często występuje niedobór witaminy D lub wtórna nadczynność przytarczyc.
- Pacjenci z nieleczoną celiakią są bardziej narażeni na rozwój osteopenii i osteoporozy.
- Polineuropatia
- U pacjentów z celiakią występuje wyższe ryzyko wystąpienia polineuropatii.7
- Zapalenie trzustki3
- Celiakia może objawiać się jako nawracające ostre zapalenie trzustki lub być powikłana przewlekłym zapaleniem trzustki.
- Oba powikłania są rzadkie.
- Zwiększone ryzyko zakażenia pneumokokowego i zmniejszona odpowiedź na immunizację przeciw wirusowemu zapaleniu wątroby typu B (non–responder).3
Rokowanie
- Przy odpowiedniej terapii3
- Przy zastosowaniu diety bezglutenowej u większości pacjentów (90%) nie występują żadne objawy.
- U 10% osób dolegliwości utrzymują się z powodu ciągłego narażenia na gluten, nietolerancji laktozy, zaparć lub zespołu jelita drażliwego.
- Celiakia oporna na leczenie rozwija się u mniej niż 1% pacjentów.
- Bez terapii lub przy niewystarczającym leczeniu8
- Istnieje zwiększone ryzyko wystąpienia nowotworów w przewodzie pokarmowym, zwłaszcza chłoniaków.
- Śmiertelność zwiększa się 1,9–3,8 krotnie.
- Śmiertelność
- Ryzyko wzrostu śmiertelności wśród osób cierpiących na celiakię jest nadal nieznacznie podwyższone w porównaniu ze zdrową populacją, chociaż w ostatnich latach znacznie poprawiła się diagnostyka choroby i dostęp do żywności bezglutenowej.8
- Nie zebrano jednak danych indywidualnych dotyczących prawidłowego przestrzegania diety bezglutenowej.
- Ryzyko wzrostu śmiertelności wśród osób cierpiących na celiakię jest nadal nieznacznie podwyższone w porównaniu ze zdrową populacją, chociaż w ostatnich latach znacznie poprawiła się diagnostyka choroby i dostęp do żywności bezglutenowej.8
Dalsze postępowanie
- Po rozpoznaniu i rozpoczęciu stosowania diety bezglutenowej należy w regularnych odstępach czasu przeprowadzać badania kontrolne (początkowo 6 miesięcy od rozpoznania, następnie co roku lub co 2 lata, jeśli przebieg u dorosłego pacjenta jest bardzo stabilny).
- Badania kontrolne mają na celu uzyskanie informacji o: przebiegu klinicznym (w tym BMI, a u dzieci masa ciała, wzrost i faza dojrzewania), przestrzeganiu diety bezglutenowej, wynikach testów serologicznych (anty–tTG IgA) oraz wszelkich powikłaniach.
- Jeśli u pacjenta nie występują objawy, a parametry testów serologicznych i laboratoryjnych uległy normalizacji, nie należy wykonywać rutynowej endoskopii kontrolnej.
- Kontrolną endoskopię z biopsją dwunastnicy należy wykonać, jeśli objawy utrzymują się lub nawracają albo zaobserwowano nieprawidłowości w badaniach laboratoryjnych (w tym utrzymywanie się lub ponowny wzrost przeciwciał swoistych dla celiakii) pomimo stosowania diety bezglutenowej.
- Wykrycie immunogennych peptydów pochodzących z glutenu w moczu/stolcu można uznać za dowód w czasie rzeczywistym na błędy w diecie.
- W przypadku wstępnego stwierdzenia niedoboru w ramach badań kontrolnych należy również oznaczyć następujące parametry laboratoryjne:
- morfologia krwi
- parametry gospodarki żelaza (ferrytyna lub wysycenie transferryny żelazem)
- witamina 25(OH)D (niedostępne w POZ)
- kwas foliowy
- witamina B12
- TSH
- transaminazy przy początkowym podwyższeniu parametrów czynnościowych wątroby
- w przypadku wcześniejszego niedoboru lub klinicznych objawów niedoboru również inne mikroelementy.
- U wszystkich chorych na celiakię powyżej 50. roku życia należy przeprowadzić pomiar gęstości mineralnej kości (densytometria). Jeśli istnieje zwiększone ryzyko wystąpienia osteoporozy, należy wykonać densytometrię kostną w momencie diagnozy, niezależnie od wieku.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
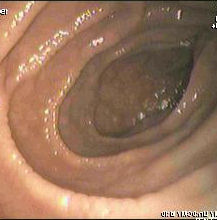
Ilustracje

Źródła
- Association of European Coeliac Societies website https://www.aoecs.org/, www.aoecs.org
- American College of Gastroenterology Guidelines Update: Diagnosis and Management of Celiac Disease 2023. ACG’s Gastroenterology Guidelines
- 2022 ESPGHAN Position Paper on Follow-up and management of Coeliac Disease. www.espghan.org
-
European Society for the Study of Coeliac Disease 2025 Updated Guidelines on the Diagnosis and Management of Coeliac Disease in Adults. Part 1: Diagnostic Approach. https://onlinelibrary.wiley.com
Piśmiennictwo
- Woodward J. The management of refractory coeliac disease. Therapeutic Advances in Chronic Disease, 2013, 4(2): 77-90, doi:10.1177/2040622312473174, DOI
- Association of European Coeliac Societies website https://www.aoecs.org/, dostęp: 30.01.2026, www.aoecs.org
- BMJBestPractice. Coeliac disease. Therrien A., Lebwohl B., aktualizacja: 18.07.2023, dostęp: 02.08.2023, bestpractice.bmj.com
- Cristofori F., Fontana C., Magista A., et al. Increased prevalence of celiac disease among pediatric patients with irritable bowel syndrome. A 6-year prospective cohort study, JAMA Pediatr 2014, doi:10.1001/jamapediatrics.2013.4984, DOI
- Husby S., Koletzko S., Korponay-Szabó I. et al. European Society Paediatric Gastroenterology, Hepatology and Nutrition Guidelines for Diagnosing Coeliac Disease 2020, J Pediatr Gastroenterol Nutr. 2020 Jan, 70(1): 141-56, onlinelibrary.wiley.com
- Al Thoma A.Zingone F, Branchi F, et al. European Society for the Study of Coeliac Disease 2025 Updated Guidelines on the Diagnosis and Management of Coeliac Disease in Adults. Part 1: Diagnostic Approach. United European Gastroenterol J. 2025 13(10):1855-1886. doi: 10.1002/ueg2.70119. Epub 2025 Sep 26. PMID: 40999951; PMCID: PMC12704582. pubmed.ncbi.nlm.nih.gov
- Thawani S.P., Brannagan T.H., Lebwohl B., et al. Risk of neuropathy among 28 232 patients with biopsy-verified Celiac disease, JAMA Neurology 2015, 72(7): 806-11, doi:10.1001/jamaneurol.2015.0475, DOI
- Pekki H., Kurppa K., Mäki M., et al. Predictors and significance of incomplete mucosal recovery in celiac disease after 1 year on a gluten-free diet, Am J Gastroenterol. 2015, ,110(7): 1078-85, PubMed
- Lebwohl B., Green P.H.R., Söderling J, Roelstraete B, Ludvigsson JF. Association Between Celiac Disease and Mortality Risk in a Swedish Population, JAMA, 2020, 323(13): 1277-85, doi:10.1001/jama.2020.1943, jamanetwork.com
Opracowanie
- Prof. Sławomir Chlabicz, (redaktor/recenzent)
- Karolina Pogorzelska (recenzent)
- Marlies Karsch–Völk (recenzent/redaktor)
