Streszczenie
- Definicja: Choroba dróg żółciowych spowodowana złogami w pęcherzyku żółciowym lub przewodzie żółciowym wspólnym (ductus choledochus).
- Epidemiologia: Częstość występowania wzrasta wraz z wiekiem i wynosi 5% u osób w wieku 20–30 lat i 40% u osób w wieku 60–70 lat. W ciągu życia u połowy chorych z kamicą żółciową rozwijają się objawy.
- Objawy: Typowe objawy to kolkowy ból w prawej górnej części jamy brzusznej (górny prawy kwadrant brzucha), który czasami może promieniować do pleców i prawego ramienia. Często występują nudności, sporadycznie z wymiotami.
- Badanie fizykalne: ww kolce żółciowej tkliwość w prawej górnej części jamy brzusznej. Możliwa żółtaczka i inne objawy cholestazy.
- Diagnostyka: Podwyższone ALP, GGTP i bilirubina we krwi wskazują na cholestazę. Rozpoznanie jest zwykle potwierdzane za pomocą USG.
- Leczenie: Leczenie napadu kolki żółciowej skupia się na łagodzeniu bólu i nudności. Objawowa kamica żółciowa jest wskazaniem do cholecystektomii. W wyjątkowych przypadkach można podjąć próbę litolizy z użyciem kwasu ursodeoksycholowego (ursodeoxycholic acid – UDCA).
Informacje ogólne
Definicja
- Choroba dróg żółciowych spowodowana złogami w pęcherzyku żółciowym lub przewodzie żółciowym wspólnym (ductus choledochus).1
- Kamica żółciowa może prowadzić do powikłań, takich jak:
- zapalenie lub niedrożność przewodów żółciowych lub trzustkowych
- zapalenie pęcherzyka żółciowego (cholecystitis)
- kamica dróg żółciowych zewnątrzwątrobowych (choledocholithiasis)
- zapalenie dróg żółciowych (cholangitis)
- żółciowe ostre zapalenie trzustki.
Epidemiologia
- Częstość występowania:
- częstość występowania zwiększa się z wiekiem i wynosi od 5% u osób w wieku 20–30 lat do 40% u osób w wieku 60–70 lat2
- kamica żółciowa dotyczy do 20% populacji europejskiej3
- u około 50% osób z potwierdzoną kamicą żółciową, w ciągu życia rozwijają się objawy wymagające leczenia4
- u dzieci kamica żółciowa występuje raczej rzadko (0,1–2%)
- kamienie żółciowe są obecnie rozpoznawane częściej niż w przeszłości, co wynika głównie z coraz większej liczby wykonywanych badań ultrasonograficznych jamy brzusznej.
- Płeć:
- u kobiet w wieku do 50 lat występuje 3 razy częściej niż u mężczyzn5, po 50. roku życia jest 2 razy częstsza u kobiet niż u mężczyzn.
- Hospitalizacja:
- kamica żółciowa jest najczęstszą gastroenterologiczną przyczyną hospitalizacji.4
Etiologia i patogeneza
- Rozróżnia się trzy formy kamieni żółciowych w zależności od ich składu6:
- kamienie cholesterolowe
- czarne kamienie pigmentowe (bilirubinowe)
- brązowe kamienie pigmentowe (związane z zakażeniem bakteryjnym lub infestacją pasożytniczą).6
- W krajach uprzemysłowionych ponad 90% kamieni żółciowych to kamienie cholesterolowe.
- Patomechanizm powstawania kamieni cholesterolowych:
- przesycenie pęcherzyka żółciowego cholesterolem, w wyniku nadmiernego wydzielania cholesterolu przez wątrobę (w stosunku do soli żółciowych i lecytyny)
- cholesterol odkłada się w pęcherzyku żółciowym i z udziałem mucyn powstają kamienie
- hipomobilność pęcherzyka żółciowego nasila ten proces.6
- Kamienie pigmentowe powstają w wyniku6:
- przewlekłej hemolizy
- marskości wątroby
- mukowiscydozy
- chorób jelita cienkiego
- po zakażeniu bakteryjnym
- niedrożności dróg żółciowych (zapalnej lub złośliwej)
- pasożytów żółciowych.
Zapalenie dróg żółciowych (cholangitis)7
- Zapalenie dróg żółciowych jest to stan zapalny przewodów żółciowych.
- Jest to ciężkie powikłanie kamicy żółciowej, w którym ryzyko zgonu przekracza 60% w razie braku odpowiedniego leczenia.
- Warunkiem rozwoju zapalenia jest niedrożność przewodu żółciowego wspólnego, spowodowana obecnością kamieni żółciowych (częste) lub innych czynników (rzadziej), takich jak: nowotwór, zapalenie trzustki, zwężenie, ciało obce, np. endoproteza, uszkodzony zwieracz, zmiany pooperacyjne.
- Do zakażenia dochodzi najczęściej drogą wstępującą poprzez bakterie jelitowe.
Czynniki predysponujące
- Zaawansowany wiek.
- Płeć żeńska.
- Dieta hiperkaloryczna, wysokowęglowodanowa, niskobłonnikowa i otyłość.4
- Czynniki genetyczne.
- Hormonalna terapia zastępcza.
- Zespół kamicy żółciowej związanej z niską zawartością fosfolipidów (low phospholipid associated cholelithiasis – LPAC).
- Mutacja genu ABCB4 kodującego wątrobowy transporter fosfolipidów.
- Prowadzi do przewlekłej cholangiopatii i sprzyja powstawaniu cholesterolowych kamieni żółciowych.
- U młodych pacjentów przy nawracających lub wewnątrzwątrobowych kamieniach żółciowych, wskazane jest ustalenie przyczyny choroby.4
- Szybka utrata masy ciała (powyżej 1,5 kg na tydzień).
- Ciąża.
- Zwiększona zapadalność w czasie ciąży.
- Ryzyko wzrasta z każdą kolejną ciążą.
- Cholestaza.
- Hemoliza.
- Cukrzyca.
- Niewystarczająca aktywność fizyczna.8
- Zaburzenia wchłaniania kwasów żółciowych (resekcja jelita krętego, marskość wątroby, terapia kolestyraminą).
- Podwyższone stężenie cholesterolu w surowicy lub frakcji LDL cholesterolu.9
- Nie wykazano związku pomiędzy powstawaniem kamieni żółciowych a spożyciem alkoholu.
ICD-10
- K80 Kamica żółciowa.
- K80.0 Kamica pęcherzyka żółciowego z ostrym zapaleniem pęcherzyka żółciowego.
- K80.1 Kamica pęcherzyka żółciowego z innym zapaleniem pęcherzyka żółciowego.
- K80.2 Kamica pęcherzyka żółciowego bez zapalenia pęcherzyka żółciowego.
- K80.3 Kamica przewodu żółciowego z zapaleniem dróg żółciowych.
- K80.4 Kamica przewodu żółciowego z zapaleniem pęcherzyka żółciowego.
- K80.5 Kamica przewodu żółciowego bez zapalenia pęcherzyka żółciowego lub dróg żółciowych.
- K80.8 Inne postaci kamicy żółciowej.
Diagnostyka
Kryteria diagnostyczne
- USG jamy brzusznej jest podstawowym badaniem wykonywanym w celu potwierdzenia lub wykluczenia rozpoznania kamicy pęcherzyka żółciowego.
- Jeśli obraz kliniczny choroby jest nietypowy, należy przeprowadzić dalsze badania w celu wyjaśnienia wtórnej postaci kamicy żółciowej, np. w przypadku:
- występowania przypadków choroby wśród krewnych
- występowania w dzieciństwie i okresie dojrzewania
- obecności kamieni wewnątrzwątrobowych
- nawracającej kamicy dróg żółciowych zewnątrzwątrobowych (choledocholithiasis).
- Szczególną uwagę należy zwrócić na:
- niedokrwistość hemolityczną
- zespół utraty kwasów żółciowych
- zakażenia pasożytnicze i bakteryjne
- choroby genetyczne, takie jak:
- zespół LPAC (Low Phospholipid Associated Cholelithiasis) – niedobór białka kodowanego przez ABCB4
- zespół Caroliego
- zespół Gilberta-Meulengrachta
- mukowiscydoza (zwłóknienie torbielowate)
- dystrofie miotoniczne.
- W przypadku objawów i wynikających z wywiadu lekarskiego danych świadczących o występowaniu kamicy dróg żółciowych zewnątrzwątrobowych (choledocholithiasis), należy oznaczyć bilirubinę, GGTP, ALP, ALT (GPT) lub AST (GOT) i wykonać USG jamy brzusznej.
- W przypadku podejrzenia wewnątrzwątrobowych kamieni żółciowych, metodą diagnostyczną pierwszego wyboru jest USG jamy brzusznej, a metodą drugiego wyboru – rezonans magnetyczny dróg żółciowych (magnetic resonance cholangiopancreatography – MRCP)
Diagnostyka różnicowa
- Zespół jelita drażliwego.
- Kamica nerkowa.
- Zawał serca.
- Ostre zapalenie trzustki (OZT).
- Wrzód żołądka.
- Ostre zapalenie wątroby, typu A i typu B.
- Ostra porfiria.
- Polip w pęcherzyku żółciowym.
- Zapalenie płuc z lokalizacją zmian zapalnych u podstawy prawego płuca, zapalenie opłucnej.
- Ostre zapalenie pęcherzyka żółciowego (cholecystitis).
- Zapalenie dróg żółciowych (cholangitis).
- Zapalenie wyrostka robaczkowego.
Wywiad lekarski
Objawowa kamica żółciowa
- Do typowych objawów należą:
- kolkowy ból w nadbrzuszu lub w prawej górnej części jamy brzusznej (prawy górny kwadrant) trwający dłużej niż 15 minut
- czasami z promieniowaniem do pleców i prawego barku
- często nudności, sporadycznie wymioty.
- Pacjenci często mają trudności z leżeniem nieruchomo.
- Ból występuje często w nocy.
- Kolka żółciowa jest często wywoływana przez obfity lub tłusty posiłek.
- Kolka może trwać przez jedną lub kilka godzin – nawet do 24 godzin.
- Ból zazwyczaj nie jest tak przeszywający i kurczowy jak w kolce nerkowej, ale zaczyna się powoli i często nasila się stopniowo w ciągu 30–60 minut z rosnącą intensywnością, aż do osiągnięcia mniej więcej stałego poziomu. Po tym czasie często utrzymuje się przez około 6 godzin, zanim powoli ustąpi.
- Charakter, a także lokalizacja, rozprzestrzenianie się i intensywność bólu bywają bardzo różne.4
- Pomocne w rozpoznaniu mogą być: wywiad dotyczący wcześniejszych epizodów kolki i stwierdzenie obecności kamieni żółciowych w badaniu USG jamy brzusznej.
Powikłana kamica żółciowa
- Powikłana kamica żółciowa występuje, gdy chorobie towarzyszy zapalenie pęcherzyka żółciowego, kamica dróg żółciowych zewnątrzwątrobowych, ostre zapalenie dróg żółciowych lub żółciowe zapalenie trzustki.
- Jeśli ból trwa dłużej niż 6 godzin, może to świadczyć o powikłaniu, zwykle o ostrym zapaleniu pęcherzyka żółciowego.
- Gorączka wskazuje na ostre zapalenie pęcherzyka żółciowego.4
- Towarzysząca żółtaczka, acholiczne (jasne) stolce i piwnobrązowy (ciemny) mocz wskazują na kamicę dróg żółciowych.
- Powikłania mogą pojawić się już przy pierwszych objawach kamicy żółciowej.
- Zapalenie dróg żółciowych (cholangitis)7:
- charakterystyczne objawy: ostry ból brzucha w prawym górnym kwadrancie, dreszcze, gorączka i ewentualnie septyczny obraz kliniczny z zaburzeniami hemodynamicznymi i niewydolnością nerek
- u osób starszych zmiany stanu psychicznego/splątanie
- żółtaczka, piwnobrązowy (ciemny) mocz i odbarwione (jasne) stolce świadczą o niedrożności przewodu żółciowego wspólnego
- mogą występować nudności i wymioty.
Badanie fizykalne
- W bezobjawowej kamicy żółciowej badanie fizykalne nie wykazuje nieprawidłowości.
- Podczas napadu kolki żółciowej pacjenci często chodzą niespokojnie, mają trudności z siedzeniem lub leżeniem bez ruchu, przyjmują pozycję wymuszoną (skuloną) zmniejszającą ból.
- Miejscowy ból uciskowy w prawym górnym kwadrancie bez objawów otrzewnowych.
- Przy zapaleniu pęcherzyka żółciowego:
- gorączka (38–39°C)
- lokalna obrona mięśniowa, objawy otrzewnowe
- czasami porażenna niedrożność jelita z brakiem słyszalnej perystaltyki.
- W kamicy dróg żółciowych zewnątrzwątrobowych (choledocholithiasis) zwykle występuje żółtaczka.
Badania uzupełniające
Badanie USG
- Potwierdzenie lub wykluczenie kamicy żółciowej odbywa się przede wszystkim za pomocą USG jamy brzusznej.
- USG jest najbezpieczniejszą, bezbolesną i jednocześnie najbardziej ekonomiczną metodą badania.10
- Doświadczeni specjaliści osiągają czułość i swoistość około 95%.
- W połączeniu z wynikami badania przedmiotowego: metoda z wyboru w celu wykrycia lub wykluczenia ostrego zapalenia pęcherzyka żółciowego.
- Przy podejrzeniu kamicy dróg żółciowych zewnątrzwątrobowych w badaniu przedmiotowym lub wywiadzie lekarskim, USG jamy brzusznej ma mniejszą czułość i swoistość.
- Kamienie w przewodzie żółciowym wspólnym (PŻW) mogą być trudne do wykrycia.
- Przy zapaleniu dróg żółciowych można wykryć poszerzone drogi żółciowe, guz trzustki oraz w rzadkich przypadkach – złogi w drogach żółciowych.
- Stosując zmianę pozycji pacjenta podczas badania USG, można odróżnić kamienie żółciowe od polipów w pęcherzyku żółciowym.
Badania laboratoryjne w gabinecie lekarza rodzinnego
- Podwyższone wartości ALP, GGTP i bilirubiny wskazują na cholestazę i kamienie w drogach żółciowych.
- Dalsze parametry, które są istotne dla wyjaśnienia kamicy dróg żółciowych zewnątrzwątrobowych: ALT (GPT) lub AST (GOT), lipaza.
- Leukocyty i CRP – w celu diagnostyki różnicowej zapalenia pęcherzyka żółciowego lub zapalenia dróg żółciowych.
Badania krwi w szpitalu
- Oznacza się poziomy Hb, OB, leukocytów, CRP, bilirubiny, ALP, AST (GOT), ALT (GPT), gamma-GT (GGTP), amylazy, lipazy, kreatyniny, układ krzepnięcia.
- W przypadku wystąpienia objawów zakażenia: posiew krwi, ewentualnie gazometria.
- W razie potrzeby oceniany jest stan przedoperacyjny oraz określana jest grupa krwi pacjenta.
Diagnostyka specjalistyczna
Badania obrazowe
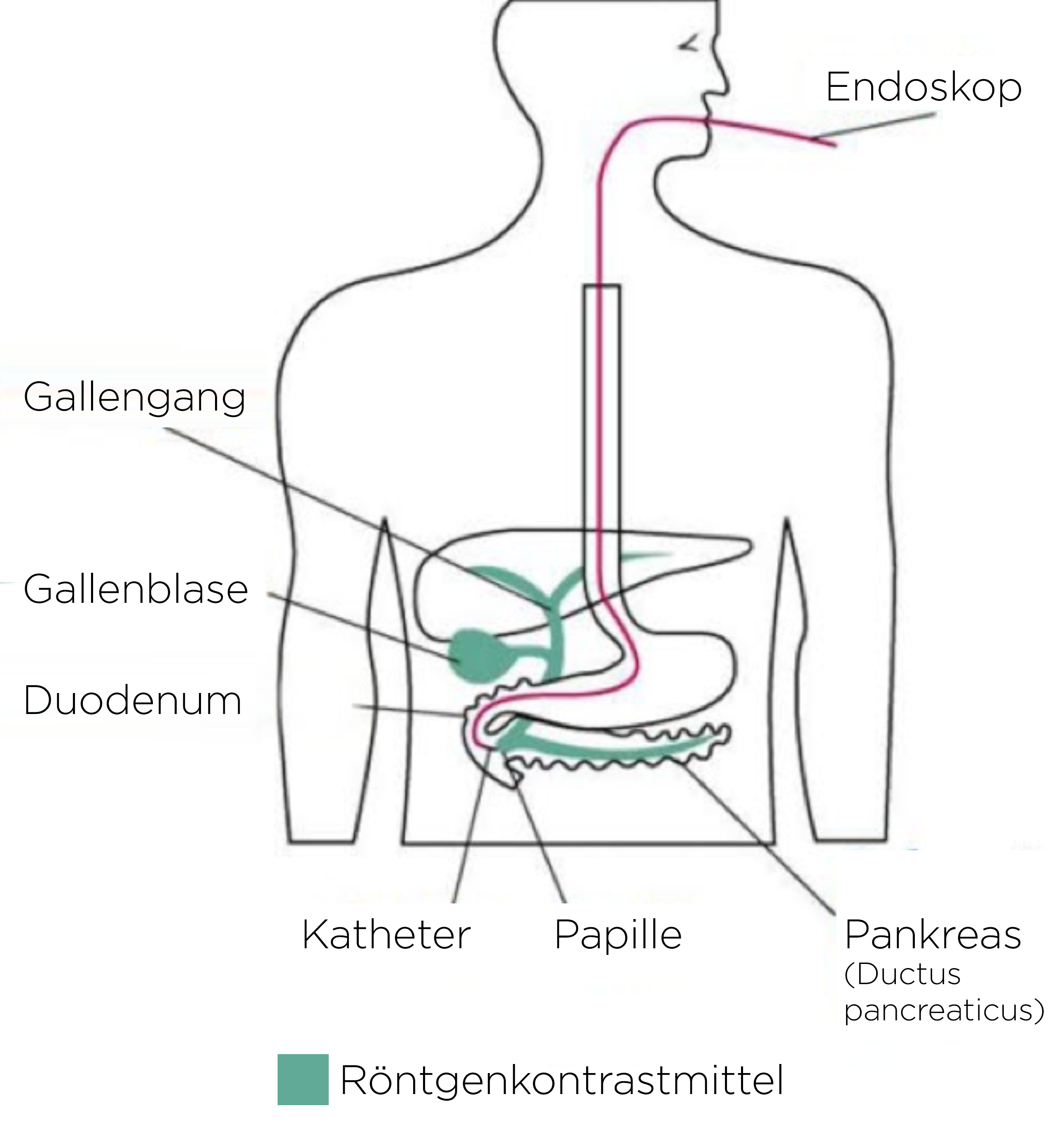
ECPW
- EC(P)W: endoskopowa cholangio(pankreato)grafia wsteczna:
- wizualizacja dróg żółciowych z możliwością jednoczesnej interwencji.
- MRC(P): cholangio(pankreato)grafia rezonansem magnetycznym
- wizualizacja kamieni w pęcherzyku i drogach żółciowych oraz niedrożności i poszerzenia dróg żółciowych z wysoką swoistością.
- Ultrasonografia endoskopowa (EUS):
- endosonografia ma wysoką czułość i swoistość i jest obarczona niskim ryzykiem
- równowartościowa z MRC(P), zwykle szybciej dostępna w diagnostyce stanów ostrych.
- Tomografia komputerowa jest rzadko stosowana w diagnostyce kamieni żółciowych, najczęściej do diagnostyki różnicowej bólu brzucha.
Diagnostyka w zależności od prawdopodobieństwa kamicy dróg żółciowych zewnątrzwątrobowych (choledocholithiasis)
- Pacjenci z wysokim prawdopodobieństwem kamicy dróg żółciowych zewnątrzwątrobowych powinni być przede wszystkim poddani ECPW z zamiarem terapeutycznym.
- Jeśli prawdopodobieństwo kamicy dróg żółciowych zewnątrzwątrobowych (choledocholithiasis) jest niskie lub umiarkowane, ECPW nie jest zalecana.
- Pacjenci z pośrednim prawdopodobieństwem kamicy dróg żółciowych zewnątrzwątrobowych powinni mieć wykonaną endosonografię (EUS) lub MRCP, a decyzja o wykonaniu ECPW powinna być oparta na wynikach tych badań.
- Selektywna strategia ECPW: unikanie niepotrzebnych badań ECPW.
- Kryteria prawdopodobieństwa kamicy dróg żółciowych zewnątrzwątrobowych:
- wysokie prawdopodobieństwo wystąpienia kamienia w drogach żółciowych:
- poszerzony przewód wątrobowy wspólny (PWW) powyżej 7 mm pozawątrobowo i podwyższone parametry cholestazy (hiperbilirubinemia) lub
- wykazana w USG obecność złogów w drogach żółciowych lub
- kliniczne i laboratoryjne kryteria ostrego zapalenia dróg żółciowych (silny ból o charakterze kolki żółciowej, gorączka, żółtaczka)
- umiarkowane prawdopodobieństwo jednoczesnej kamicy przewodu żółciowego wspólnego:
- brak kryteriów wysokiego lub niskiego prawdopodobieństwa
- niskie prawdopodobieństwo jednoczesnej kamicy dróg żółciowych zewnątrzwątrobowych
- PWW prawidłowej szerokości (do 7 mm)
- bilirubina całkowita, GGTP, ALP, ALT lub AST niepodwyższone podczas aktualnego epizodu bólu
- brak epizodów żółciowego zapalenia trzustki, acholicznych (jasnych) stolców ani/lub urobilinogenurii lub bilirubinurii w wywiadzie.
- wysokie prawdopodobieństwo wystąpienia kamienia w drogach żółciowych:
Zapalenie pęcherzyka żółciowego/zapalenie dróg żółciowych – diagnostyka szpitalna
- Dalsze badania:
- posiewy krwi
- USG, endosonografia (EUS), w razie potrzeby ECPW.
Wskazania do hospitalizacji
- Zapalenie pęcherzyka żółciowego.
- Ból z jednoczesną gorączką, jak również ból trwający dłużej niż 6 godzin wskazuje na zapalenie pęcherzyka żółciowego.
- Zapalenie dróg żółciowych (cholangitis).
- Ostre zapalenie trzustki (OZT).
- Żółtaczka lub podejrzenie kamieni w przewodzie żółciowym wspólnym.
- Ból, którego nie można kontrolować ambulatoryjnie.
Leczenie
Różne opcje leczenia
- Kolka żółciowa:
- w większości przypadków kolka żółciowa może być leczona ambulatoryjnie za pomocą leków przeciwbólowych, rozkurczowych i przeciwwymiotnych11
- ból trwający dłużej niż 6 godzin lub z towarzyszącą gorączką wskazuje na zapalenie pęcherzyka żółciowego – wskazana hospitalizacja.
- Nawracające dolegliwości:
- wskazania do operacji i interwencji chirurgicznych w przypadku kamicy pęcherzyka żółciowego i kamicy dróg żółciowych zewnątrzwątrobowych znajdują się w sekcji Leczenie operacyjne.
- Ciąża:
- cholecystektomia laparoskopowa, jeśli jest pilnie wskazana, może być wykonana na każdym etapie ciąży
- pacjentki z objawową kamicą żółciową w I trymestrze powinny być operowane we wczesnym okresie ciąży ze względu na wysokie ryzyko nawrotu w dalszym jej przebiegu.
- pacjentki ze współistniejącą kamicą pęcherzyka żółciowego i dróg żółciowych, które nie wykazują objawów po leczeniu kamicy dróg żółciowych, mogą być poddane cholecystektomii po porodzie.
- Bezobjawowa kamica żółciowa:
- cholecystektomia nie jest zalecana
- wyjątki: kamienie żółciowe o średnicy powyżej 3 cm, polipy w pęcherzyku żółciowym o średnicy powyżej 1 cm lub porcelanowy pęcherzyk żółciowy – ze względu na zwiększone ryzyko nowotworu.4
- Wewnątrzwątrobowa kamica żółciowa:
- bezobjawowa kamica wewnątrzwątrobowa z zasady nie powinna być leczona
- w przypadku objawowej kamicy wewnątrzwątrobowej decyzja terapeutyczna powinna być podjęta w sposób interdyscyplinarny w odniesieniu do konkretnego pacjenta.
Postępowanie w polipach w pęcherzyku żółciowym12
- Występująca w obrębie pęcherzyka żółciowego zmiana polipowata o wielkości co najmniej 10 mm – zalecana jest cholecystektomia.
- Zmiana polipowata pęcherzyka żółciowego u pacjenta z objawami, za które może odpowiadać choroba pęcherzyka żółciowego – zalecana jest cholecystektomia, jeżeli nie stwierdza się innej przyczyny objawów.
- Pacjent z polipem wielkości 6–9 mm i czynnikami ryzyka nowotworu złośliwego – zalecana jest cholecystektomia. Do czynników ryzyka zalicza się:
- wiek powyżej 50 lat
- pierwotne stwardniające zapalenie dróg żółciowych w wywiadzie
- „siedzący” charakter polipa (w tym ogniskowe pogrubienie ściany pęcherzyka żółciowego powyżej 4 mm)
- rasa hinduska.
- Jeżeli pacjent nie jest obciążony czynnikami ryzyka rozwoju nowotworu złośliwego, a wymiary polipa nie przekraczają 5 mm, zaleca się wykonanie badań kontrolnych po upływie roku oraz 3 i 5 lat.
- Jeżeli w okresie obserwacji wymiary polipa zwiększą się o co najmniej 2 mm lub osiągnie on co najmniej 10 mm, zaleca się cholecystektomię.
- Jeżeli w okresie obserwacji stwierdzi się zanik polipa, należy zaprzestać dalszego nadzoru.
- W przypadku polipów:
- podczas badania USG, poprzez zmianę pozycji pacjenta, można odróżnić kamienie żółciowe od polipów w pęcherzyku żółciowym
- obecność więcej niż jednego polipa przemawia przeciwko gruczolakowi i za obecnością polipów cholesterolowych
- jeśli polip nie jest już wykrywalny w kontrolnym badaniu USG, prawdopodobnie był to pseudopolip i dalsze kontrole nie są zalecane.
- Pacjenci z kamicą żółciową i polipami pęcherzyka żółciowego o wielkości ≥1 cm, powinni zostać poddani cholecystektomii niezależnie od objawów.
Zalecenia dla pacjentów
- Zapobieganie napadom kolki żółciowej:
Farmakoterapia
Kolka żółciowa
- Farmakoterapię bólu należy prowadzić za pomocą leków z grupy NLPZ, np. diklofenaku, ketoprofenu.
- Dodatkowo można zastosować:
- leki spazmolityczne, np. drotaweryna, hioscyna, papaweryna;
- w przypadku silnego bólu – opioidy, np. petydyna lub buprenorfina.
- Ew. inne leki przeciwbólowe I stopnia drabiny analgetycznej WHO, np. paracetamol lub metamizol.
- Ew. leki przeciwwymiotne.
- NLPZ nie tylko łagodzą ból, ale także zmniejszają ryzyko rozwoju zapalenia pęcherzyka żółciowego w trakcie leczenia. Ze względu na możliwe działania niepożądane ze strony przewodu pokarmowego, układu krążenia i nerek, powinny być stosowane jak najkrócej i w jak najmniejszych dawkach. Należy wziąć pod uwagę profil działań niepożądanych poszczególnych substancji oraz indywidualne ryzyko danej osoby.
- Diklofenak:
- szybki początek działania i dobrze udokumentowana skuteczność w kamicy żółciowej
- stosunkowo wysokie ryzyko zdarzeń sercowo-naczyniowych (ryzyko względne zawału serca: 1,38)13, dlatego należy go unikać zwłaszcza u pacjentów z grupy ryzyka; dotyczy to głównie podawania pozajelitowego
- zalecaną formą podania jest forma doustna, np. 50 mg 2–3 tabletki na dobę
- alternatywnie 50–100 mg w czopkach (1 x na dobę)
- względne ryzyko powikłań ze strony przewodu pokarmowego: 3,34.
- Metamizol:
- dawkowanie: 500–1000 mg co 6–8 godzin doustnie u dorosłych
- nie należy stosować u pacjentów z niedociśnieniem ze względu na możliwe zagrażające życiu spadki ciśnienia tętniczego
- przy dłuższym stosowaniu konieczna jest regularna kontrola morfologii krwi ze względu na ryzyko wystąpienia agranulocytozy
- zgłaszano inne rzadkie, ale ciężkie działania niepożądane, takie jak wstrząs alergiczny lub ciężkie reakcje skórne.
- Opioidy:
- Buprenorfina jest bardziej odpowiednia niż morfina, ponieważ powoduje mniejsze skurcze zwieracza Oddiego.
- Hioscyna:
- obniża napięcie mięśni gładkich w przewodzie pokarmowym
- bardzo mała biodostępność przy stosowaniu dosutnym
- dawkowanie:
- 10–20 mg doustnie jako dawka pojedyncza, do 3 x na dobę
- 20–40 mg powoli dożylnie jako dawka pojedyncza, maksymalna dawka dobowa to 100 mg.
- Drotaweryna:
- działa spazmolitycznie na mięśnie gładkie
- silniejsza od papaweryny
- dawkowanie: 40-80 mg 2–3 x na dobę.
- Papaweryna:
- działa spozmolitycznie na mięśnie gładkie
- dostępna w postaci roztworu w ampułkach do podawania pozajelitowego
- dawkowanie: 40–120 mg domięśniowo, powtarzane do 4 x na dobę.
- Łagodzenie nudności:
- metoklopramid:
- dawkowanie: 10 mg do 3 x na dobę doustnie u dorosłych
- działania niepożądane: pozapiramidowe zaburzenia ruchowe, ostra dystonia, niepokój i dysforia
- na te działania niepożądane szczególnie podatne są dzieci
- aby ryzyko wystąpienia działań niepożądanych było jak najmniejsze, metoklopramid powinien być stosowany maksymalnie przez 5 dni; nie zaleca się stosowania w długoterminowym leczeniu nudności, np. w chorobach przewlekłych.14
- metoklopramid:
- Przykładowy schemat leczenia w praktyce lekarza rodzinnego:
Zapalenie pęcherzyka żółciowego/zapalenie dróg żółciowych – leczenie szpitalne
- Antybiotykoterapia:
- w ostrym zapaleniu pęcherzyka żółciowego z objawami sepsy, zapalenia dróg żółciowych, ropnia lub perforacji należy natychmiast zastosować antybiotyki.
Litoliza
- Litolizę z użyciem kwasu ursodeoksycholowego (ursodeoxycholic acid – UDCA) można stosować w pojedynczych przypadkach objawowej kamicy żółciowej z małymi kamieniami, co do których przypuszcza się, że składają się z cholesterolu.
- Pacjentów należy poinformować przede wszystkim o wysokim ryzyku nawrotów kamicy i możliwości wykonania cholecystektomii leczniczej.
- Litoliza z użyciem UDCA jest odpowiednia do leczenia małych kamieni (mniejszych niż 5–10 mm) i nie zawierających wapnia.
- W pęcherzyku żółciowym, który w badaniu USG dobrze się kurczy.
- Zalecana dawka wynosi co najmniej 10 mg UDCA/kg m.c. na dobę.
- Leczenie powinno być kontynuowane przez 3 miesiące po zweryfikowanym w USG braku kamieni.
Leczenie operacyjne
- Cholecystektomia zwykle nie jest wskazana w przypadku bezobjawowej kamicy żółciowej.
- Wyjątki: kamienie żółciowe większe niż 3 cm, polipy w pęcherzyku żółciowym o wielkości powyżej 1 cm lub porcelanowy pęcherzyk żółciowy, ze względu na zwiększone ryzyko nowotworu.4
- Objawowa kamica żółciowa jest wskazaniem do cholecystektomii.
- Celami terapeutycznymi cholecystektomii są:
- zapobieganie nawrotom kolki żółciowej lub zmniejszanie jej nasilenia
- zapobieganie późniejszym powikłaniom kamicy pęcherzyka żółciowego lub eliminacja istniejących
- profilaktyka raka pęcherzyka żółciowego u pacjentów z wysokim ryzykiem nowotworu (kamienie mnogie, kamienie większe niż 3 cm, porcelanowy pęcherzyk żółciowy, polip wielkości powyżej 1 cm).
- Po wystąpieniu pierwszych objawów, u ponad połowy chorych w dalszym przebiegu występują kolejne ataki bólu.
- Roczny odsetek powikłań w przypadku objawowej kamicy pęcherzyka żółciowego wynosi 1–3%, ale tylko 0,1–0,3% w przypadkach bezobjawowych obecności kamieni.4
- Celami terapeutycznymi cholecystektomii są:
Wskazania do cholecystektomii
- W niepowikłanej kamicy żółciowej z charakterystyczną kolką żółciową należy wykonać cholecystektomię.
- Osad w pęcherzyku żółciowym jest w stanie wywołać takie same objawy jak kamienie żółciowe (ostre zapalenie pęcherzyka żółciowego, żółciowe zapalenie trzustki i inne), dlatego w przypadku wystąpienia objawów należy wykonać cholecystektomię laparoskopową.
- Bezobjawowa kamica pęcherzyka żółciowego zwykle nie jest wskazaniem do cholecystektomii, za wyjątkiem:
- bezobjawowych pacjentów z porcelanowym pęcherzykiem żółciowym (uważanym za przedrakowy), którzy powinni być poddani cholecystektomii
- bezobjawowych pacjentów z kamieniami w pęcherzyku żółciowym o średnicy powyżej 3 cm, u których należy rozważyć cholecystektomię
- podwyższone ryzyko raka pęcherzyka żółciowego w przypadku kamieni żółciowych większych niż 3 cm
- pacjentów z kamicą żółciową i polipami pęcherzyka żółciowego o wilekości ≥1 cm, którzy powinni zostać poddani cholecystektomii niezależnie od objawów
- w trakcie większych operacji jamy brzusznej (np. operacje bariatryczne, przy złym wchłanianiu w jelicie cienkim) można również wykonać jednoczesną cholecystektomię w przypadku bezobjawowej kamicy.
- Ostre zapalenie pęcherzyka żółciowego.
- Wskazanie do wczesnej cholecystektomii laparoskopowej.15
- Operacja powinna odbyć się w ciągu 24 godzin od przyjęcia do szpitala.
- Ostre powikłania kamicy żółciowej, takie jak zapalenie dróg żółciowych lub zapalenie trzustki.
- Niekiedy przed cholecystektomią konieczna może być ECPW z papillotomią i ewentualnie rozkruszeniem i usunięciem kamieni.
Metoda
- Cholecystektomia laparoskopowa jest standardowym sposobem leczenia objawowej kamicy pęcherzyka żółciowego.
- W porównaniu z operacją otwartą, operacja laparoskopowa wiąże się z krótszym pobytem w szpitalu i prowadzi do szybszego powrotu do zdrowia.
- W rękach doświadczonych chirurgów jest tak samo bezpieczna jak operacja otwarta.
-
- Pod względem wyników leczenia i powikłań, obie metody są mniej więcej równoważne.16-17
- Ból i blizny są zwykle mniejsze, krótszy jest też pobyt w szpitalu i rekonwalescencja.
- W pojedynczych przypadkach podczas cholecystektomii laparoskopowej konieczne jest przejście do operacji otwartej.
- Cholecystektomia laparoskopowa powinna być wykonywana techniką 4-trokarową.
- Techniki chirurgiczne ze zredukowaną liczbą dostępów nie są obecnie technikami standardowymi, ale są możliwe do wykonania w wyspecjalizowanych ośrodkach z odpowiednim doświadczeniem.
- Ryzyko poważnych powikłań, np. uszkodzenia przewodu żółciowego wspólnego, jest niewielkie.
- Elektywna cholecystektomia laparoskopowa może być wykonana w trybie ambulatoryjnym u wybranych chorych.
-
- Kamienie w przewodzie żółciowym wspólnym można usunąć przez papillotomię w ramach ECPW. Ryzyko śmiertelności jest bardzo niskie, ale wzrasta wraz z wiekiem i w obecności innych chorób.
Po operacji
- Cholecystektomia prowadzi do ustąpienia kolki u 90% wszystkich pacjentów.
- Dolegliwości w górnej części jamy brzusznej po cholecystektomii mogą się zmniejszyć, nasilić lub mogą pojawić się nowe.
- Zwolnienie lekarskie po operacji laparoskopowej:
- u dotychczas zdrowych pod innymi względami pacjentów, po niepowikłanej cholecystektomii zwykle nie jest konieczny dłuższy okres odpoczynku (zwolnienie lekarskie) przekraczający 2–4 dni
- jednak u niektórych pacjentów ból i zmęczenie mogą przyczyniać się do tego, że powrót do zdrowia trwa dłużej.
Interwencja endoskopowa
Żółciowe zapalenie trzustki
- Jeżeli w ostrym zapaleniu trzustki występuje którakolwiek z poniższych sytuacji, to przede wszystkim należy wykonać ECPW z zamiarem terapeutycznym:
- wykrycie kamieni w drogach żółciowych w badaniach obrazowych
- niedrożność dróg żółciowych
- zapalenie dróg żółciowych.
- W pozostałych przypadkach należy przede wszystkim wykonać endosonografię (EUS) lub MRCP w celu ustalenia wskazań do ECPW.
Zapalenie dróg żółciowych
- Leczenie endoskopowe niedrożności (usunięcie kamienia lub drenaż) powinno być wykonane możliwie jak najszybciej w zależności od pilności, a w przypadku wystąpienia objawów sepsy – natychmiast.
- Jeśli się to nie uda, należy rozważyć alternatywne procedury interwencyjne lub operację.
Kamica dróg żółciowych zewnątrzwątrobowych (choledocholithiasis)
- Wskazania:
- objawowa kamica dróg żółciowych powinna być leczona zabiegowo
- należy rozważyć terapię bezobjawowej kamicy dróg żółciowych
- u chorych ze współistniejącą kamicą pęcherzyka żółciowego i dróg żółciowych, należy wykonać podział terapeutyczny (zabieg dwuetapowy: endoskopowy i chirurgiczny)
- w ośrodkach z dużym doświadczeniem można alternatywnie wykonać cholecystektomię laparoskopową z laparoskopową rewizją przewodu żółciowego.
Zasady leczenia
- Przed endoskopową transpapilarną ekstrakcją kamieni należy wykonać papillotomię.
- W celu poszerzenia papillotomii w przypadku dużych kamieni w drogach żółciowych, można wykonać endoskopowe rozszerzenie brodawki balonem (endoscopic papillary balloon dilation – EPBD), aby poprawić ekstrakcję kamieni.
- W przypadku niepowodzenia endoskopowej ekstrakcji kamieni (nawet przy zastosowaniu mechanicznej litotrypsji lub endoskopowego rozszerzenia balonem), jako procedurę wspomagającą należy zastosować zabiegi litotrypsji:
- litotrypsja falą uderzeniową generowaną pozaustrojowo (extracorporeal shock wave lithotripsy – ESWL)
- wewnątrzustrojowa litotrypsja laserowa
- litotrypsja elektrohydrauliczna (electrohydraulic lithotripsy – EHL)
- W przypadku współistniejącej kamicy pęcherzyka żółciowego, alternatywę chirurgiczną należy omówić interdyscyplinarnie.
- Jeśli endoskopowa terapia transpapilarna jest nieskuteczna, a leczenie chirurgiczne nie jest właściwe, u objawowych pacjentów należy wykonać przezskórne przezwątrobowe leczenie kamieni w drogach żółciowych.
- U pacjentów z wielochorobowością, alternatywnie można wykonać transpapilarne wszczepienie endoprotezy.
- Po udanej endoskopowej naprawie dróg żółciowych, cholecystektomia z powodu kamicy żółciowej powinna być wykonana w ciągu 72 godzin, jeśli to możliwe, biorąc pod uwagę ryzyko.
- Funkcjonujący pęcherzyk żółciowy wolny od kamieni można pozostawić na miejscu.
Ciąża
- Objawowa kamica dróg żółciowych powinna być leczona również w ciąży poprzez endoskopową papillotomię i ekstrakcję kamienia.
- Jeśli zastosowanie promieniowania rentgenowskiego jest konieczne, nie jest to bezwzględne przeciwwskazanie, nawet w I trymestrze, jeśli wcześniej wykryto kamienie żółciowe i przestrzega się wytycznych dotyczących ochrony radiologicznej.
Inne terapie
- ESWL:
- ze względu na gorsze wyniki długoterminowe, ESWL kamieni w pęcherzyku żółciowym nie okazała się skuteczna w porównaniu z cholecystektomią laparoskopową.10
Profilaktyka – zapobieganie powstawaniu kamieni żółciowych
- Styl życia:
- regularna aktywność fizyczna i zgodna z zapotrzebowaniem dieta skierowana na utrzymanie prawidłowej masy ciała, mogą zapobiec rozwojowi cholesterolowej kamicy pęcherzyka żółciowego i związanych z nią objawów i powikłań.
- Profilaktyka farmakologiczna:
- ogólna farmakologiczna profilaktyka kamicy żółciowej nie jest zalecana
- wyjątki:
- jeśli istnieje duże ryzyko powstawania osadu lub kamieni w pęcherzyku żółciowym (np. w wyniku redukcji masy ciała poprzez dietę redukcyjną lub po operacji bariatrycznej), ryzyko powstania kamieni zmniejsza się poprzez czasową profilaktykę kwasem ursodeoksycholowym (UDCA)
- w przypadku klinicznego rozpoznania zespołu LPAC (low phospholipid associated cholelithiasis) – z potwierdzeniem rozpoznania przez badanie genu ABCB-4 lub bez potwierdzenia – należy rozpocząć terapię kwasem ursodeoksycholowym (UDCA)
- nie można sformułować zaleceń dotyczących zapobiegania kamicy dróg żółciowych oraz okluzji stentów przewodów zółciowych za pomocą leków.
- Terapia hormonalna:
- zwiększone ryzyko kamicy pęcherzyka żółciowego i objawów ze strony dróg żółciowych powinno być brane pod uwagę przy rozważaniu korzyści i ryzyka terapii hormonalnej opartej na estrogenach.
- Nie ma udowodnionej farmakologicznej profilaktyki rozwoju nawracających kamieni w drogach żółciowych.
- Należy unikać otyłości i dyslipidemii.
- U kobiet z dużą nadwagą ryzyko wystąpienia objawowej kamicy żółciowej jest nawet 6-krotnie większe.
- Przy nadwadze w wieku dziecięcym (poniżej 18. roku życia) dwukrotnie zwiększa się ryzyko wystąpienia kamieni żółciowych.
- Wysokie spożycie kalorii dwukrotnie zwiększa ryzyko powstania kamieni żółciowych (niezależnie od wagi).
- Długotrwałe leczenie statynami (z powodu innych wskazań) wydaje się zmniejszać ryzyko wystąpienia kamieni żółciowych i cholecystektomii.18
- Dane nie są jednak wystarczające, aby przyjąć je jako ogólne zalecenie.
- W sytuacjach, w których istnieje duże ryzyko powstania kamieni w pęcherzyku żółciowym w wyniku redukcji masy ciała, np. diet redukcyjnych lub operacji bariatrycznych, ryzyko powstania kamieni można zmniejszyć, stosując UDCA.
- Wykazano, że dawki co najmniej 500 mg na dobę są bardziej skuteczne w porównaniu z mniejszymi dawkami.
- Leczenie powinno być kontynuowane przez co najmniej 4 miesiące do momentu stabilizacji masy ciała.
Przebieg, powikłania i rokowanie
Przebieg
- Bezobjawowe kamienie żółciowe są powszechne.
- Często są one wykrywane przez przypadek.
- U około 50% osób z potwierdzoną kamicą żółciową w ciągu życia rozwijają się objawy wymagające leczenia.4
- Jeśli występują objawy kamicy żółciowej, ryzyko nawrotowej kolki żółciowej jest wysokie; roczne ryzyko powikłań wynosi 1–3%.4
- Chociaż częstość występowania kamicy żółciowej jest zwiększona w czasie ciąży, w wielu przypadkach kamienie znikają samoistnie po porodzie, nie powodując objawów.
Powikłania
- Zapalenie pęcherzyka żółciowego.
- Cholestaza i żółtaczka.
- Zapalenie dróg żółciowych (cholangitis).
- Zapalenie trzustki.
- Dolegliwości po cholecystektomii.
Ostre zapalenie pęcherzyka żółciowego
- Objawy: ból w prawej górnej części jamy brzusznej, gorączka, nudności i wymioty
- Rozpoznanie stawia się na podstawie objawów klinicznych – okolica pęcherzyka żółciowego jest wrażliwa na ucisk przy palpacji – oraz za pomocą USG.
- Jeśli nie można wykonać wczesnej cholecystektomii, stosuje się leczenie farmakologiczne dożylne cefalosporyną III generacji, fluorochinolonem, amoksycyliną z kwasem klawulanowym, a w razie podejrzenia zakażenia bakteriami beztlenowymi – metronidazolem.
- Możliwe powikłania to ropniak pęcherzyka żółciowego, zapalenie dróg żółciowych, sepsa i perforacja z zapaleniem otrzewnej.
- Bez operacji istnieje duże ryzyko nawrotu (30–40% w ciągu 1–2 lat).
Ostre żółciowe zapalenie trzustki
- Przebieg choroby jest często niepowikłany.
- W 80–85% przypadków mamy do czynienia z łagodnym lub umiarkowanym zapaleniem trzustki, w 15–20% z ciężkim zapaleniem trzustki ze znaczną śmiertelnością.
- Nawet u tego samego pacjenta różne zaostrzenia mogą wykazywać różny przebieg, po łagodnym zaostrzeniu może nastąpić ciężkie zaostrzenie zagrażające życiu.
- Po przebyciu żółciowego ostrego zapalenia trzustki należy wykonać cholecystektomię, aby uniknąć nawracającego zapalenia trzustki, niedrożności dróg żółciowych, kolki i związanego z nią zapalenia dróg żółciowych.
Powikłania po cholecystektomii
- Zadowalające wyniki leczenia można osiągnąć w 80–90% przypadków.
- Powikłania pooperacyjne po elektywnej cholecystektomii:
- problemy z gojeniem się rany: 1,7–2%
- wyciek żółci: 0,2–0,5%
- krwawienie
- ropień.4
- Urazy dróg żółciowych mogą być diagnozowane i leczone za pomocą ECPW lub MRCP.
- W niektórych przypadkach, nawet po usunięciu pęcherzyka żółciowego, nadal występują dolegliwości o różnym nasileniu, takie jak dyspepsja, niecharakterystyczne bóle brzucha i ataki bólu przypominające kolkę żółciową.
- Jeśli trwają one dłużej niż 3 miesiące, nazywane są zespołem po cholecystektomii.
- U części pacjentów zakłada się dysfunkcję zwieracza Oddiego, a endoskopowa sfinkterotomia jest wówczas leczeniem z wyboru.19
- Należy wykluczyć pozostałe kamienie żółciowe za pomocą diagnostyki laboratoryjnej i badań obrazowych.
- W razie potrzeby zmienić dietę na niskotłuszczową.
- Jeśli trwają one dłużej niż 3 miesiące, nazywane są zespołem po cholecystektomii.
Rokowanie
- Roczne ryzyko powikłań przy objawowych kamieniach żółciowych: 1–3%.
- Ostre żółciowe zapalenie trzustki obarczone jest 5% ryzykiem śmiertelności, przy czym ciężkie zapalenie trzustki zwiększa ryzyko śmiertelności do 25–30%.20
Dalsze postępowanie
- W przypadku nawrotu objawów po skutecznym pierwotnym leczeniu zachowawczym, należy wykonać diagnostykę (z uwzględnieniem badania klinicznego, USG i laboratoryjnego) w celu wykluczenia powikłań.
- Przy objawowych kamieniach zwykle wskazana jest cholecystektomia.
- U pacjentów bezobjawowych nie udowodniono korzyści z badań kontrolnych.
Informacje dla pacjentów
Materiały edukacyjne dla pacjentów
Ilustracje
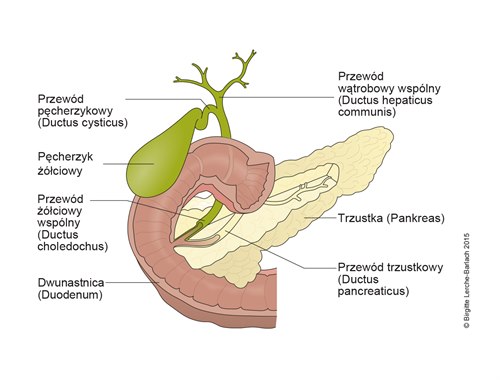
Pęcherzyk żółciowy i trzustka
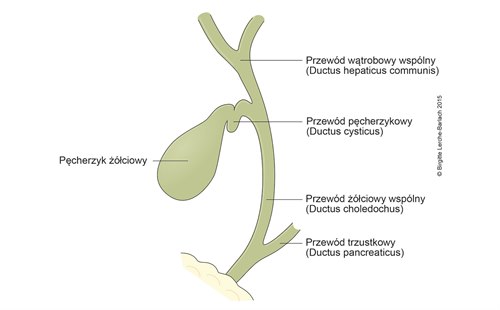
Pęcherzyk żółciowy i drogi żółciowe
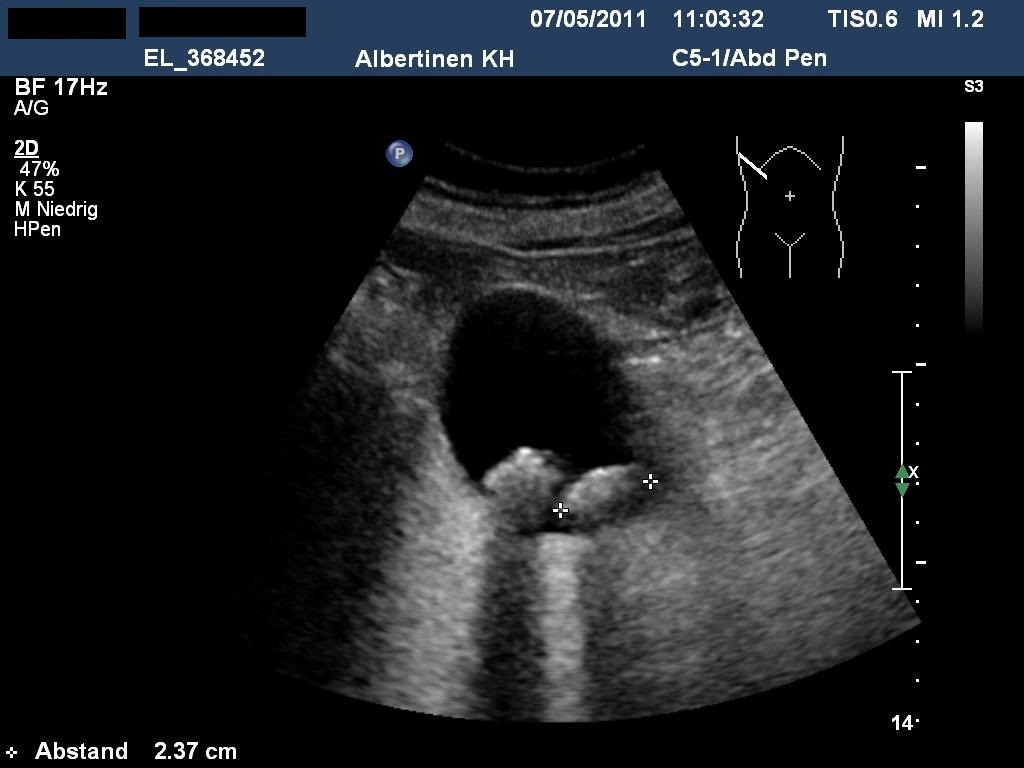
USG: kamica pęcherzyka żółciowego (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e.V., Hamburg)
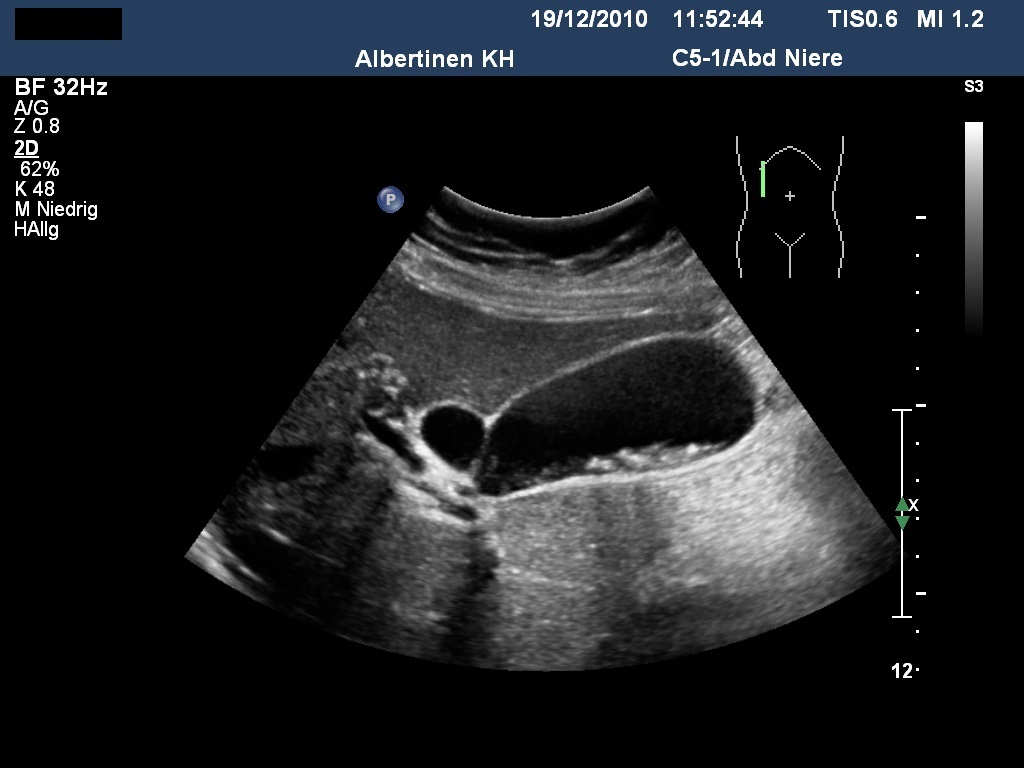
USG: kamica pęcherzyka żółciowego (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e.V., Hamburg).

ECPW
Źródła
Wytyczne
- NICE (UK). Gallstone disease: diagnosis and initial management (Kamica żółciowa: rozpoznanie i początkowe postępowanie). Wytyczne NICE [CG188]. Data publikacji: październik 2014 r. #.www.nice.org.uk
- Wiles R. et al. Management and follow-up of gallbladder polyps : Joint guidelines between the European Society of Gastrointestinal and Abdominal Radiology (ESGAR), European Association for Endoscopic Surgery and other Interventional Techniques (EAES), International Society of Digestive Surgery - European Federation (EFISDS) and European Society of Gastrointestinal Endoscopy (ESGE). Eur Radiol. 2017 Sep; 27(9): 3856-66. doi: 10.1007/s00330-017-4742-y
Piśmiennictwo
- Bellows CF, Berger DH, Crass RA. Management of gallstones. Am Fam Physician. 2005; 72: 637-42. PubMed
- Stinton LM, Shaffer EA. Epidemiology of gallbladder disease: cholelithiasis and cancer. Gut Liver. 2012; 6: 172-87. PubMed
- European Association for the Study of the Liver (EASL): EASL Clinical Practice Guidelines on the prevention, diagnosis and treatment of gallstones. J Hepatol. 2016; 65: 146-81. www.journal-of-hepatology.eu
- Gutt C, Schläfer S, Lammert F. The treatment of gallstone disease. Dtsch Arztebl Int. 2020; 117: 148-58. www.aerzteblatt.de
- Sun H, Tang H, Jiang S, et al. Gender and metabolic differences of gallstone diseases. World J Gastroenterol. 2009; 15: 1886-91. PubMed
- Shaffer E. Cholelithiasis (gallstones). BMJ Best Practice. Last updated 2022 Nov 22. Letzter Zugriff: 2.1.23 bestpractice.bmj.com
- Adler DG, acute Cholangitis, BMJ Best Practice. Last updated 2021 Dec 7. Letzter Zugriff 2.1.23. bestpractice.bmj.com
- Völzke H, Baumeister SE, Alte D, et al. Independent Risk Factors for Gallstone Formation in a Region with High Cholelithiasis Prevalence. Digestion. 2005; 71: 97-105. DOI:10.1159/000084525 DOI
- Haldestam I, Kullman E, Borch K. Incidence and potential risk factors for gallstone disease in a generla population sample. Br J Surg. 2009; 96: 1315-22. PubMed
- Ross M, Brown M, McLaughlin K, et al. Emergency physician-performed ultrasound to diagnose cholelithiasis: a systematic review. Acad Emerg Med. 2011; 18: 227-35. PubMed
- Abraham S, Rivero HG, Erlikh IV, et al. Surgical and nonsurgical management of gallstones. Am Fam Physician. 2014 May 15; 89(10): 795-802. PubMed
- Wiles R. et al. Management and follow-up of gallbladder polyps : Joint guidelines between the European Society of Gastrointestinal and Abdominal Radiology (ESGAR), European Association for Endoscopic Surgery and other Interventional Techniques (EAES), International Society of Digestive Surgery - European Federation (EFISDS) and European Society of Gastrointestinal Endoscopy (ESGE). Eur Radiol. 2017 Sep; 27(9): 3856-66. doi: 10.1007/s00330-017-4742-y. Epub 2017 Feb 9. PMID: 28185005; PMCID: PMC5544788. pubmed.ncbi.nlm.nih.gov
- Coxib and traditional NSAID Trialists' (CNT) Collaboration et al. Vascular and upper gastrointestinal effects of non-steroidal anti-inflammatory drugs: meta-analyses of individual participant data from randomised trials. Lancet. 2013; 382: 769-79. PMID: 23726390 PubMed
- European Medicines Agency recommends changes to the use of metoclopramide. Press release 26/07/2013 www.ema.europa.eu
- Gutt CN, Encke J, Koninger J, et al. Acute cholecystitis: early versus delayed cholecystectomy, a multicenter randomized trial (ACDC study, NCT00447304). Ann Surg. 2013; 258: 385-93. pubmed.ncbi.nlm.nih.gov
- Dasari BV, Tan CJ, Gurusamy KS, et al.Surgical versus endoscopic treatment of bile duct stones. Cochrane Database Syst Rev. 2013 Sep 3; 9: CD003327. doi: 10.1002/14651858.CD003327.pub3. DOI
- Keus F, Gooszen HG, van Laarhoven CJHM. Open, small-incision, or laparoscopic cholecystectomy for patients with symptomatic cholecystolithiasis. An overview of Cochrane Hepato-Biliary Group reviews. Cochrane Database of Systematic Reviews. 2010, Issue 1. Art. No.: CD008318. DOI: 10.1002/14651858.CD008318. DOI
- Bodmer M, Brauchli YB, Krähenbühl S, et al. Statin use and risk of gallstone disease followed by cholecystectomy. JAMA. 2009; 302: 2001-7. PubMed
- Tarnasky PR. Post-cholecystectomy syndrome and sphincter of Oddi dysfunction: past, present and future. Expert Rev Gastroenterol Hepatol. 2016 Dec; 10(12): 1359-72. pubmed.ncbi.nlm.nih.gov
- Alexiou A. Acute Pancreatitis. BMJ Best Practice. Last updated 2022 Jun 24. Letzter Zugriff 3.1.23. bestpractice.bmj.com
Opracowanie
- Sławomir Chlabicz (redaktor)
- Grzegorz Margas (recenzent)
- Adam Windak (redaktor)
- Franziska Jorda (recenzent/redaktor)
